سیستم عصبی سمپاتیک چیست؟ – به زبان ساده
سیستم عصبی بدن انسان به دو بخش مرکزی (مغز و نخاع) و محیطی (اعصاب حسی و حرکتی) تقسیم میشود. در سیستم عصبی محیطی، اعصاب حسی پیامهای اندامها را به مغز و نخاع و اعصاب حرکتی، پیام مغز و نخاع را به اندامها منتقل میکنند. اعصاب حرکتی دو دسته فعالیتهای ارادی و غیرارادی بدن را کنترل میکنند. عصب سمپاتیک بخشی از این کنترل غیرارادی را برعهده دارد. در این مطلب توضیح میدهیم سیستم عصبی سمپاتیک چیست و بر کدام فعالیتهای بدن اثر دارد.
- خواهید آموخت که سیستم عصبی سمپاتیک چه جایگاهی در شبکه عصبی بدن دارد.
- میآموزید پیامهای عصبی سمپاتیک چگونه در بدن منتقل میشوند.
- یاد میگیرید اعصاب سمپاتیک چه تأثیری بر اندامهای مختلف، از جمله قلب و کلیه دارند.
- با مسیرها و گیرندههای مولکولی سمپاتیک و سازوکارهای عملکرد سلولی آن آشنا میشوید.
- تفاوت مهم اعصاب سمپاتیک و پاراسمپاتیک را خواهید شناخت.
- میآموزید مفهوم بالینی دیستروفی رفلکس سمپاتیک و علائم آن چیست.
سیستم عصبی سمپاتیک چیست ؟
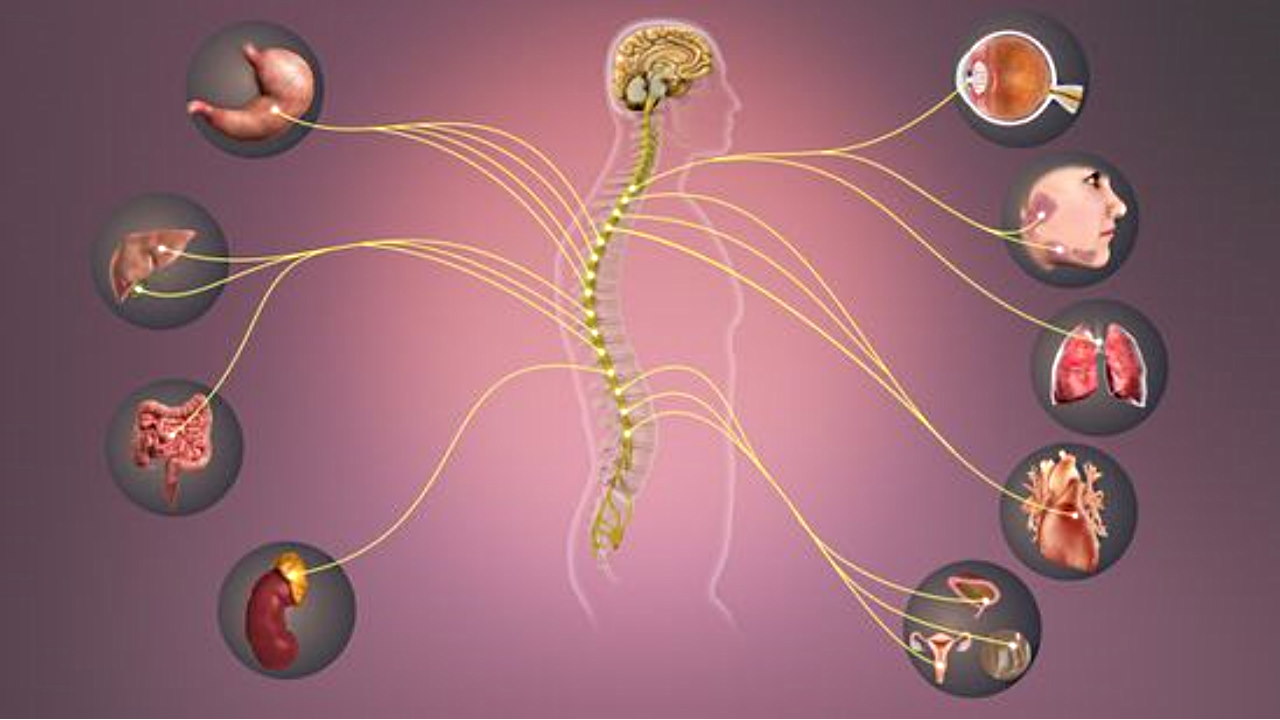
برای اینکه بدانیم سیستم عصبی سمپاتیک چیست و کار سیستم عصبی سمپاتیک چیست ابتدا باید بخشهای مختلف دستگاه عصبی را بشناسیم. سیستم عصبی انسان از مجموعه نورونهای تخصصیافتهای تشکیل شده است که در دو بخش مرکزی و محیطی سازمانیافتهاند. سیستم عصبی مرکزی از نورونهای مغز و نخاع تشکیل میشود که وظیفه اصلی آنها پردازش اطلاعات ورودی از بخشهای مختلف بدن و ارسال پاسخ یا دستور به این بخشها است. سیستم عصبی محیطی شامل نورونهای سوماتیک پیکری (ارادی) و خودمختار (غیرارادی) میشود. نورونهای سوماتیک مجموعهای از اعصاب حسی و حرکتی هستند که پیام بخشهای محیطی را به بخش مرکزی و پیام بخش مرکزی را به بخش محیطی منتقل میکنند.
سیستم عصبی سمپاتیک یکی از بخشهای سیستم عصبی خودمختار است که همراه اعصاب پاراسمپاتیک و گوارشی فعالیتهای غیرارادی بدن مثل ضربان قلب، فشار خون، تنفس، گوارش غذا و تحریکهای جنسی را تنظیم میکند. این اعصاب همراه هورمونها مکانیسمهای مهم بدن را بدون دخالت قشر مخ کنترل میکنند.
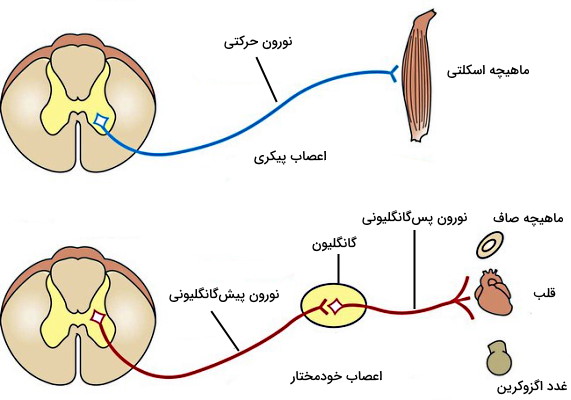
سیستم عصبی خودمختار مثل سیستم عصبی سوماتیک از اعصاب حسی و حرکتی تشکیل میشود. با این تفاوت که در سیستم عصبی سوماتیک، یک نورون حرکتی پیام بخش مرکزی را به اندامهای محیطی انتقال میدهد. اما مسیر نورونهای حرکتی (سمپاتیک و پاراسمپاتیک) به سه بخش پیشگانگلیونی، گانگلیونی و پسگانگلیونی تقسیم میشود. گانگلیونها جسم سلولی نورونهای حرکتی در سیستم عصبی محیطی هستند که در فاصله نزدیک از نخاع، فاصله نزدیک از اندام هدف یا بین سلولهای بافت هدف قرار دارند.
کار عصب سمپاتیک چیست ؟
در بخش قبل توضیح دادیم سیستم عصبی سمپاتیک چیست و چه بخشهایی دارد. در این بخش به این موضوع میپردازیم که کار عصب سمپاتیک چیست. کار اصلی اعصاب سمپاتیک کنترل غیرارادی فعالیتهای بدن است. این نورونها در پاسخ پیام عصبی هیپوتالاموس و دستگاه لیمبیک در بخش خاکستری مغز تحریک میشوند و بدن را برای مواجهه با شرایط جدید آماده میکنند. اعصاب محیطی از یک بخش حسی تشکیل میشود که گیرندههای حسی و اعصاب آوران محیطی اجزای آن هستند. تحریک این گیرندهها با ایجاد پیام عصبی و انتقال پیام به سیستم عصبی مرکزی همراه است. بخش اصلی این تحریکها در قشر مخ درک نمیشود.
برای مثال بارورسپتورها یا گیرندههای فشار در غشای سرخرگ آئورت و کاروتید بدون اینکه شما آگاه شوید تغییرات فشار خون را تشخیص میدهند. پیام این گیرندهها به هستههای هیپوتالاموس ارسال میشود. پیام هیپوتالاموس بهوسیله نورونهای پایینرونده به بخشهای پایینی نخاع منتقل میشود و اعصاب پاراسمپاتیک آن را به ماهیچههای صاف مویرگ منتقل میکند. در نتیجه انقباض ماهیچههای مویرگ (یا استراحت آنها) با کاهش (یا افزایش) قطر مویرگ، فشار خون را افزایش (کاهش) میدهد.
اگر آستانه تحریک گیرندههای حسی به آستانه احساس آگاهانه برسد، اثر آن به شکل درد در اندامهای نزدیک احساس میشود. برای مثال اگر تغییر فشار خون در قلب یا انقباض ماهیچههای میوکارد تغییر بسیار زیادی داشته باشد، این حس به شکل درد (درد ارجاعی | Referred Pain) در بازو و شانه چپ احساس میشود. بر اساس اندام ناحیه درد ارجاعی متفاوت اما برای هر اندام ثابت است.
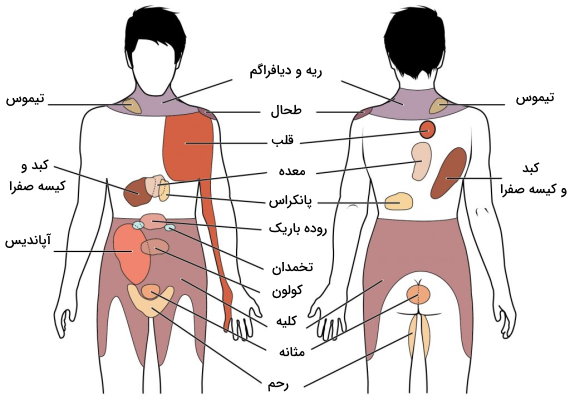
آکسون اعصاب سمپاتیک با بافت قلب، غدد بزاقی، چشم، ماهیچههای تنفسی، ماهیچه صاف دیواره مویرگ، مجاری ادراری و دستگاه تولید مثلی سیناپس تشکیل میدهد. هر محیطی (کم یا زیاد شدن شدت نور محیط) یا فیزیولوژیکی (تغییر فشار خون) که بدن آن را به عنوان خطر شناسایی کند، منجر به تحریک سیستم عصبی سمپاتیک و پاسخهای حمله یا فرار میشود.
اثر سمپاتیک بر چشم
آکسون نورونهای سمپاتیک با ماهیچههای شعاعی عنبیه (ماهیچههای گشادکننده مردمک) سیناپس میدهند. آزاد شدن نورواپینفرین از این نورونها با افزایش یون کلسیم در سیتوپلاسم و انقباض این سلولها همراه است. انقباض ماهیچههای شعاعی عنبیه سبب باز شدن عنبیه و ورود نور بیشتر به چشم میشود. در نتیجه در شرایط استرسزا و نور کم فرد میتواند تصویر واضحتر از اطراف ببیند. به علاوه وقتی تمرکز خود را از یک جسم نزدیک به جسمی که در فاصله بیشتر از شما قرار دارد تغییر میدهید، تحریک ماهیچههای شعاعی بهوسیله اعصاب سمپاتیک امکان واضح دیده شد جسم دور را فراهم میکند. سیناپس این نورونها با ماهیچههای مژگانی در دیواره کره چشم با انقباض این ماهیچهها، شل شدن رباطهای متصل عدسی، افزایش تحدب عدسی و دقیقتر دیده شدن جسم دور همراه است.
غدد اشکی یا لاکریمال چشم بخش دیگری از این اندام هستند که فعالیت آنها بهوسیله اعصاب سمپاتیک کنترل میشود. اتصال انتقالدهنده عصبی این نورونها به گیرندههای غشایی این غدد ترشح اشک را کاهش میدهد.
اثر سمپاتیک بر غدد بزاقی
اعصاب سمپاتیک به طور مستقیم و غیرمستقیم بر غدد بزاقی اثر دارد. اتصال نوراپینفرین به گیرندههای غشایی ماهیچههای صاف دیواره مویرگهای بزاقی، با انقباض ماهیچه و کاهش جریان خون تبادل مواد مورد نیاز برای تولید بزاق را کاهش میدهد. اتصال این انتقالدهنده عصبی به گیرنده سطح سلولهای غدد بزاقی ترشح مخاط غلیظ و ویسکوز را تحریک میکند.
اثر سمپاتیک بر قلب و ریه
قلب اندامی حیاتی در بدن است که فعالیت بخشهای دیگر به فعالیت آن بستگی دارد. به همین دلیل جریان خون ورودی به آن بیشتر با تغییرات متابولیکی خون (تغییر فشار گازهای تنفسی) تنظیم میشود. پس در این اندام نقش سمپاتیک چیست ؟ سیناپس نورونهای سمپاتیک با گره سینوسی قلب، تحریک عصبی این نورون و انقباض قلب را افزایش میدهد. در نتیجه ضربان قلب (تعداد اقباض در هر دقیقه) افزایش مییابد. سیناپس این نورونها با ماهیچههای قلبی با افزایش جریان کلسیم در سلول، افزایش قدرت انقباضی و افزایش برونده قلبی (حجم خون در هر ضربان) همراه است. به علاوه افزایش برونده قلب، فشار خون را افزایش میدهد.
برای فرار از موقعیت خطر و استرسزا بدن نیاز به اکسیژن بیشتری دارد. به همین دلیل سیناپس عصب سمپاتیک با ماهیچههای صاف دیواره نایژهها با افزایش انقباض این ماهیچهها و افزایش قطر این لوله تنفسی، حجم هوای ورودی و غلظت اکسیژن موجود در آلوئولها را افزایش میدهد. به علاوه سیناپس این عصب با ماهیچه صاف سرخرگ نایژه جریان خون به این بافت را کاهش میدهد.
اثر سمپاتیک بر اندام های شکمی
دستگاه گوارش و مکانیسمهای گوارش غذا بخش قابل توجهی از انرژی بدن را مصرف میکنند. به همین دلیل در شرایط خطر و استرسزا که به انرژی بیشتر برای حرکات فیزیکی نیاز داریم، اعصاب سمپاتیک فعالیتهای دستگاه گوارش را کاهش میدهد.
- اتصال نوراپینفرین آزادشده از انتهای آکسونی این اعصاب با گیرندههای ماهیچه صاف دیواره معده، حرکات دودی این اندام را مهار میکند. همزمان انقباض ماهیچه حلقوی اسفنکتر پیلوری انتقال کیموس از معده به دئودئوم روده باریک و سرعت گوارش را کاهش میدهد. به علاوه سیناپس این نورونها با مویرگهای معده با انقباض ماهیچههای صاف مویرگ جذب و ترشح مواد را کاهش میدهد. در نتیجه خون بیشتری به بخشهای ضروری مثل ماهیچههای اسکلتی انتقال خواهد یافت.
- سیناپس این اعصاب با ماهیچههای صاف مجرای صفرا، انقباض این ماهیچهها و خروج صفرا را کاهش میدهد.
- سیناپس سمپاتیک با ماهیچههای صاف روده کوچک و بزرگ، حرکت دودی ماهیچهها، جذب مواد غذایی و ترشح آنزیمها از دیواره را مهار میکند.
- گیرندههای آدرنرژیک در سلولهای بتای و آلفا پانکراس از یک نوع هستند اما اثر آنها مخالف هم است. اتصال نوراپینفرین به گیرندههای سلول بتا در پانکراس تولید هورمون انسولین را مهار میکند. در نتیجه غلظت گلوکز در خون افزایش مییابد. برخلاف سلولهای بتا، اثر عصب سمپاتیک بر سلولهای آلفا تحریکی است. اتصال نوراپینفرین به گیرنده این سلولها با افزایش ترشح هورمون گلوکاگون همراه است.
- اثر سمپاتیک بر سلولهای کرومافین بخش مرکزی غدد فوق کلیه، سنتز و ترشح هورمونهای اپینفرین و نوراپینفرین را تحریک میکند. این هورمونها برخلاف انتقالدهنده عصبی نوراپینفرین اثر وسیعتری در بدن دارند.
اثر سمپاتیک بر مثانه و کلیه چیست ؟
کلیه و مثانه اندامهای اصلی در تشکیل و تخلیه ادرار هستند. اما عملکرد آنها به فرار یا حمله در موقعیتهای خطرناک کمکی نمیکند. پس میتوان حدس زد در این اندامها نقش سمپاتیک چیست. اثر سمپاتیک در این کلیه و مثانه بیشتر مهاری است. اتصال نوراپینفرین به گیرنده سلولهای نزدیک گلومرولی در کلیه با افزایش سنتز و ترشح هورمون رنین فشار خون محیطی را افزایش میدهد. به علاوه گیرندههای غشایی ماهیچههای صاف در چهار بخش کلیه و مثانه به انتقالدهنده عصبی آزادشده از این اعصاب پاسخ میدهند.
- اتصال نوراپینفرین-گیرنده در سرخرگ کلیه، جریان خون به این اندام، ترشح مواد به نفرون و در نتیجه تشکیل ادرار را کاهش میدهد.
- اتصال نوراپینفرین-گیرنده در دیواره میزراه با کاهش حرکات دودی ماهیچههای صاف، انتقال ادرار از کلیه به مثانه را کاهش میدهد.
- اتصال نوراپینفرین-گیرنده در ماهیچه صاف دیواره مثانه (ماهیچه دتروسور | Detrusor) از انقباض این ماهیچه و تخلیه ادرار جلوگیری میکند.
- اتصال نوراپینفرین-گیرنده در ماهیچه حلقوی اسفنکتر داخلی با بسته شدن با این دریچه و مهار تخلیه ادرار همراه است.
اثر سمپاتیک بر دستگاه تولید مثل
سیناپس عصب سمپاتیک با ماهیچه صاف در دستگاه تولید مثلی زنان و مردان اثر متفاوتی دارد. در دستگاه تولیدمثلی مردان اتصال اپینفرین به گیرنده ماهیچه صاف حرکات پریستالتیک و آزاد شدن اسپرم را تحریک میکند. اما اتصال این انتقالدهنده عصبی به گیرنده ماهیچه صاف رحم (در زنان غیرباردار) با انقباض رحم همراه است.
گانگلیون سمپاتیک چیست ؟
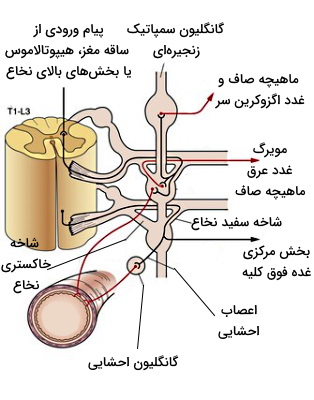
در بخشهای قبلی توضیح دادیم که کار عصب سمپاتیک چیست. در این بخش مسیر عصبی سمپاتیک و گانگلیونهای آن را بررسی میکنیم. مسیر عصب سمپاتیک پس از خروج از نخاع را میتوان به سه قسمت پیشگانگلیونی، گانگلیون سمپاتیک و نورونهای پس از گانگلیون تقسیم کرد. دندریت و جسم سلولی نورونهای پیشگانگلیونی در بخش سینهایی-کمری نخاع (T1-L2,3) قرار دارند و آکسون میلیندار آنها در گانگلیون سمپاتیک، با دندریت نورونهای پسگانگلیونی سیناپس میدهد. نورونهای پیشگانگلیونی اعصاب سمپاتیک بسیار کوتاهتر از نورونهای پسگانگلیونی هستند و پیام عصبی را با آزاد کردن انتقالدهنده عصبی استیل کولین به نورون پسگانگلیونی منتقل میکنند.
آکسون بدون میلین اعصاب سمپاتیک پسگانگلیونی به بخشهای محیطی منتقل شده و با آزاد کردن انتقالدهنده عصبی نوراپینفرین فعالیت اندامهای هدف را تنظیم میکند. نورونهای پیشگانگلیونی و پسگانگلیونی هر دو از نوع چند قطبی (یک آکسون و تعداد زیادی دندریت) هستند. گانگلیونهای سمپاتیک در اطراف نخاع یا ناحیه شکمی (ابتدای شاخه شکمی آئورت) قرار دارند.
- «گانگلیونهای نزدیک نخاع» (Paravertebral Ganglia): گانگلیونهای زنجیرهای یا نزدیک نخاعی، دو طرف بخش سینهای و کمری ستون مهرهها قرار دارند. آکسونهای خروجی از این گانگلیون به ماهیچههای صاف مو در پوست تمام بخشهای بدن (اعصاب پیلوموتور)، ماهیچههای صاف مویرگها (اعصاب وازوموتور) یا غدد اگزوکرین عرق (اعصاب سودوموتور) منتقل میشوند. نورون پیشگانگلیونی سه میر برای ورود به گانگلیون زنجیرهای دارد.
- مستقیم وارد گانگلیون نزدیک به ستون مهرهها میشود. نورون پسسینپاسی پس از خروج از گانگلیون به بافتهای هدف منتقل میشود.
- به سمت گانگلیونهای بالاتر حرکت میکند. رشتههای عصبی خروجی از مهرههای T1 تا T2 معمولا در این گروه قرار میگیرند.
- به سمت گانگلیونهای پایینتر حرکت میکند. رشتههای عصبی خروجی از مهرههای T5 تا L2,3 معمولا در این گروه قرار میگیرند.
- «گانگلیونهای پیشنخاعی» (Prevertebral Ganglia): این گانگلیونها در ناحیه شکمی و نزدیک شاخه شکمی آئورت قرار دارند. گانگلیون حفره شکمی یا «سیلیاک» (Celiac)، آئورتوکورنیال، گانگلیون مزنتریک بالایی و گانگلیون مزنتریک پایینی، چهار گانگلیون سمپاتیک پیشنخاعی هستند. «اعصاب احشایی» (Splanchnic) از این گانگلیونها خارج میشود. این رشتههای عصبی از بخشهای T5 تا L2,3 خارج میشوند.
گیرنده سیستم عصبی سمپاتیک
تا این بخش از متن یادگرفتیم ساختار و کار عصب سمپاتیک چیست. در این بخش توضیح میدهیم سمپاتیک با چه مکانیسمی بر اندام هدف اثر دارد. گیرندههای سمپاتیک انواعی از پروتئینهای سطح غشایی هستند که به انتقالدهنده عصبی اپینفرین (آدرنالین) و نوراپینفرین (نورآدرنالین) پاسخ میدهند. از آنجا که این گیرندهها به انتقالدهنده عصبی آدرنالین پاسخ میدهند به آنها گیرندههای آدرنرژیک نیز گفته میشود. این گیرندهها به دو گروه آلفا () و بتا () تقسیم میشوند. گیرندههای بتا بهوسیله پروتئین Gs و گیرندههای آلفا ۱ و ۲ به ترتیب بهوسیله پروتئینهای Gq و Gi واکنشهای آنزیمی درون سلول را تغییر میدهند.
اتصال نوراپینفرین آزادشده از انتهای عصب سمپاتیک به گیرندههای سبب فعال شدن Gq و تبادل GDP اتصالی به این مولکول با GTP میشود. Gq فعال آنزیم فسفولیپاز C در غشای سلول هدف را فعال میکند. فسفولیپاز فعال شده، مولکولهای فسفاتیدیل دیفسفات را به دو مولکول دیآسیل گلیسرول (DAG) و اینوزیتول تریفسفات (IP3) هیدرولیز میکند. این دو مولکول مسیرهای آنزیمی متفاوتی را در سلول فعال میکنند.
- دی آسیل گلیسرول: این مولکول با فعال کردن کیناز C فسفوریلاسیون آبشاری پروتئینهای را فعال میکند.
- اینوزیتول تریفسفات: این مولکول با اتصال به کانالهای کلسیمی شبکه اندوپلاسمی صاف، غلظت این یون در سیتوپلاسم را افزایش میدهد. اتصال پروتئین به کلمودولین با فعال شدن این کیناز و فسفوریلاسیون پروتئینهای مختلف (ازجمله پروتئینهای انقباض ماهیچه صاف) همراه است.
گیرندههای آلفا ۱ در ماهیچه صاف دیواره مویرگهای پوست، کلیه، لوله گوارش و غدد بزاقی قرار دارد. اتصال نوراپینفرین -گیرنده جریان خون ورودی به این اندامها را کاهش میدهد. در نتیجه خون به بخشهای ضروری (قلب، ریه، قشر مخ و ماهیچههای اسکلتی) منتقل میشود. اتصال این گیرندهها در سلول ماهیچهای اطراف مو، با صاف شدن موی پوست در اثر تحریک سمپاتیک همراه است. به علاوه این گیرندهها در ماهیچههای شعاعی عنبیه، اسفنکتر پیلوری، اسفنکتر انتهای کولون و اسفنکتر داخلی میزراه قرار دارد.
گیرندههای ، گیرندههای مهاری سمپاتیک هستند. اتصال این گیرندهها با انتقالدهنده عصبی نوراپینفرین Gi (تبادل GDP با GTP) را فعال میکند. این پروتئین سه زیواحد آلفا، بتا و گاما تشکیل شده است. فعال شدن این مولکول با جدا شدن زیرواحدهای بتا و آلفا همراه است. زیرواحد آلفا به آنزیم آدنیلات سیکلاز غشایی متصل میشود و تشکیل cAMP از ATP را مهار میکند. در نتیجه آنزیم کیناز A فعال نمیشود. زیرواحدهای بتا و گاما به کانالهای پتاسیمی غشا متصل و این کانالها را باز میکنند. خروج یون پتاسیم از سلول سبب کاهش پتانسیل الکتروشیمیایی سیتوپلاسم (کاهش بار مثبت) و هایپرپلاریزاسیون سلول میشود. این گیرندهها در غشای نورونهای سمپاتیک پیشسیناپسی، سلولهای آلفای و بتای پانکراس قرار دارند. در سلولهای پیشسیناپسی اتصال انتقالدهنده عصبی به گیرنده با هایپرپلاریزاسیون نورون و کاهش ترشح نوراپینفرین همراه است.
گیرندههای مسیرهای درونسلولی یکسانی را فعال میکنند. اتصال نوراپینفرین (یا اپینفرین) به این گیرندهها با فعال شدن پروتئین Gs و تبادل GDP با GTP همراه است. Gs-GTP آنزیم آدنیلات سیکلاز غشایی را فعال میکند. در نتیجه تشکیل cAMP از ATP و کیناز A فعال در سلول افزایش مییابد. کیناز A با شروع فسفوریلاسیونهای آبشاری در سلول، پیام اپینفرین سلول را برای موقعیت خطر آماده میکند. این گیرندهها در اندامهای مختلف تحریک سلول را به واکنشهای درونسلولی تبدیل میکنند.
- گیرندههای بتا ۱: این گیرندهها در گره سینوسی دهلیزی، گره دهلیزی-بطنی، دستههای هیس دیواره دو بطن، میوکارد قلب و غشای سلولهای نزدیک گلرومرولی قرار دارد.
- گیرندههای بتا ۲: این گیرندهها در غشای مویرگهای ماهیچه اسکلتی، ماهیچههای مژگانی، غدد بزاقی، دوک ماهیچه اسکلتی، ماهیچه صاف لوله گوارش، ماهیچه صاف میزنای، ماهیچه صاف مثانه، سلولهای کبدی، ماهیچههای صاف نایژه، ماستسلهای ریه قرار دارد.
- کیناز A فعال شده در ماهیچه صاف مویرگ ماهیچه اسکلتی آنزیمهای .. را مهار میکند. در نتیجه قطر مویرگ و جریان خون به این بافت افزایش مییابد. اتصال نوراپینفرین به گیرنده دوک ماهیچهای اقباض ماهیچهها را افزایش میدهد. به علاوه این انتقالدهنده عصبی فعالیت پمپ سدیم-پتاسیم و قدرت انقباض ماهیچه اسکلتی را افزایش میدهد.
- گیرندههای بتا ۳: این گیرندهها در سلولهای بافت چربی قهوهای قرار دارند. اتصال نوراپینفرین به این گیرندهها لیپولیز مولکولهای ترسگلیسیرید ذخیره شده را تحریک میکنند. مولکولهای گلیسرول حاصل از این فرایند و اسیدهای چرب زوج کربن در واکنش های گلیکوژنز سلول به گلوکز تبدیل میشود. در نتیجه ATP در دسترس سلولها افزایش مییابد.
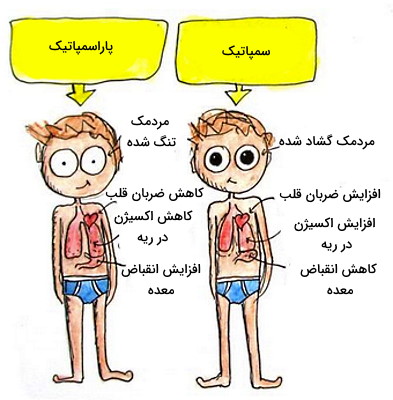
تفاوت اعصاب پاراسمپاتیک و سمپاتیک چیست ؟
اعصاب پاراسمپاتیک مثل اعصاب پاراسمپاتیک بخشی از سیستم عصبی غیرارادی در بدن هستند. اما تفاوت این اعصاب با عصب سمپاتیک چیست ؟ این اعصاب برخلاف اعصاب سمپاتیک واکنشهای زمان استراحت و گوارش را تنظیم میکند. در نتیجه انتقالدهندههای عصبی این سیستم (استیل کولین) بر لوله گوارش بیشترین اثر را دارد. اعصاب پاراسمپاتیک از اعصاب جمجمهای ۳، ۷، ۹ و ۱۰ (CN III، CN VII، CN IX و CN X) و بخش S1 و S2 نخاع منشعب میشوند. پیامهای عصبی بخش پاراسمپاتیک هیپوتالاموس، هستههای ساقه مغز را تحریک میکند. پیام عصبی این هسته نورونهای جمجمهای را به همراه دارد. در نتیجه اعصاب پاراسمپاتیک فعال میشود.
یکی دیگر از تفاوتهای اعصاب سمپاتیک و پاراسمپاتیک طول آکسون نورونهای پیشگانگلیونی است. در سیستم عصبی سمپاتیک معمولا طول آکسون نورونهخای پیشگانگلیونی از آکسون نورونهای پسگانگلیونی بیشتر است. اما در اعصاب پاراسمپاتیک طول آکسون نورونهای پیشگانگلیونی بیشتر است و بیشتر گانگلیونهای آن در نزدیک یا بین سلولهای بافت هدف قرار دارد.
- اعصاب جمجمهای ۳ و گانگلیون مژکی: پایانه آکسون عصب جمجمهای ۳ پس از خروج از هسته ادینگر وستفال ساقه مغز وارد گانگلیون مژکی در چشم میشود. پایانه آکسون نورون پاراسمپاتیک خروجی از این گانگلیون با ماهیچههای مژگانی و اسفنکتر مردمک سیناپس میدهد.
- اتصال استیل کولین به گیرندههای M3 در ماهیچه مژگانی منجر به انقباض این ماهیچهها، شل شدن رباطهای متصل به عدسی، افزایش قطر عدسی و دقیقتر دیده شدن اجسام نزدیک میشود. اتصال استیل کولین به گیرنده M3 اسفنکتر مردمک با انقباض ماهیچه حلقوی و کوچک شدن مردمک همراه است. در نتیجه نور کمتری وارد چشم میشود.
- اعصاب جمجمهای ۷: آکسون نورون پیشگانگلیونی خروجی از هسته سالویتوری بالایی در ساقه مغز وارد گانگلیونهای این منطقه میشود. آکسون نورون پاراسمپاتیک خروجی از این گانگلیون با غدد اگزوکرین چشم، بینی و پوست سیناپس میدهد. اتصال استیلکولین به گیرنده M3 در این سلولها ترشح بزاق رقیق، اشک و مخاط بینی را افزایش میدهد.
- اعصاب جمجمهای ۹ و گانگلیون اوتیک: آکسون نورون پیشگانگلیونی خروجی از هسته سالویتوری پایینی در ساقه مغز وارد گانگلیون اوتیک میشود. آکسون نورون پاراسمپاتیک خروجی از این گانگلیون با غدد بزاقی پاروتید سیناپس دارد. اتصال استیل کولین به گیرندههای M3 در این بافت با افزایش ترشح بزاق رقیق را افزایش میدهد.
- اعصاب واگ: آکسون نورون پیشگانگلیونی خروجی از هسته واگ پشتی در ساقه مغز وارد گانگلیون اوتیک میشود. این عصب کنترل بیشتر فعالیهای پاراسمپاتیک را بر عهده دارند. شاخههای این اعصاب به ریه، قلب، لوله گوارش، پانکراس و کبد انتقال مییابد.
- اتصال استیل کولین به گیرنده M3 ماهیچههای صاف نایژه با انقباض این ماهیچهها و کاهش قطر نایژه همراه است. درنتیجه تهویه ششی و آلوئولی کاهش مییابد. به علاوه اثر پاراسمپاتیک ترشح مخاط در مسیرهای تنفسی را افزایش میدهد.
- اتصال انتقالدهنده عصبی پاراسمپاتیک به گیرنده M2 گرههای قلب، ضربان قلب و فشار خون را کاهش میدهد.
- اتصال استیل کولین به گیرنده M3 در ماهیچههای صاف لوله گوارش با انقباض این ماهیچهها و حرکت دودی همراه است. در نتیجه گوارش مکانیکی غذا بهتر انجام میشود. اتصال انتقالدهنده عصبی این سیستم به گیرندههای M1 در سلولهای حاشیهای معده ترشح شیره معده را افزایش میدهد. بهعلاوه ترشح آنزیمها و جذب مواد گوارشیافته بر اثر تحریک پاراسمپاتیک در روده باریک افزایش مییابد.
- اتصال استیل کولین به گیرندههای سلولهای بتا و آلفا در پانکراس، ترشح انسولین را افزایش و ترشح گلوکاگون را کاهش میدهد.
- پیام اعصاب پاراسمپاتیک با اتصال انتقالدهنده عصبی به گیرندههای M3 در کبد و صفرا منتقل میشود. در اثر تحریک پاراسمپاتیک گلیکوژنز سلولهای کبدی و سنتز صفرا افزایش مییابد. در نتیجه گلوکز حاصل از گوارش غذا به مولکول ذخیره تبدیل میشود . صفرا به گوارش مولکولهای چربی کمک میکند.
- اعصاب لگنی-احشایی: آکسون نورون پاراسمپاتیک خروجی از بخشهای انتهایی نخاع (S2، S3 و S4) با سلولهای اندامهای بخش پایینی بدن سیناپس دارد.
- اتصال استیلکولین به گیرندههای M3 در دستگاه تناسلی مردان و زنان تحریک جنسی را افزایش میدهد.
- اثر پاراسمپاتیک در مثانه انقباض ماهیچهها صاف و باز شدن اسفنکتر داخلی میزراه را باز میکند. استیل کولین به گیرندههای M3 این ماهیچهها متصل میشود. به این نکته توجه کنید که اسفنکتر خارجی میزراه بهوسیله اعصاب سوماتیک کنترل میشوند و ادرار پس از باز شدن ارادی این دریچه تخلیه میشود.
- اتصال استیل کولین به گیرنده M3 در بخشهای پایینرونده کولون و اسفنکتر داخلی مقعد، انقباض ماهیچههای در کولون را افزایش و در اسفنکتر مقعد کاهش میدهد. در نتیجه حرکات دودی کولون افزایش مییابد و اسفنکتر داخلی باز میشود. تخلیه مدفوع از کولون مثل ادرار به باز شدن ارادی اسفنکتر خارجی بستگی دارد.
گیرنده های اعصاب پاراسمپاتیک
گیرندههای اعصاب پاراسمپاتیک در اندامهای مختلف محیطی و مرکزی به انتقالدهنده عصبی استیل کولین متصل میشوند. این گیرندهها به دو دسته نیکوتینی و موسکارینی تقسیم میشوند
- گیرندههای نیکوتینی: این گیرندهها علاوه بر استیل کولین به نیکوتین (آنتاگونیست استیل کولین) متصل میشوند. این گیرنده در غشای پلاسمایی نورونهای پسگانگلیونی و سیستم عصبی مرکزی (Nn) یا غشای سلولهای ماهیچه مخاطی (Nm) قرار دارند. این گیرندهها کانالهای دریچهدار وابسته به لیگاند هستند و استیل کولین باز و بسته شدن آنها را تنظیم میکند.
- گیرندههای موسکارینی: این گیرندهها علاوه بر استیل کولین به مونوساکارید موسکارین (آکونیست استیل کولین) متصل میشوند. این گیرندهها در غشای پلاسمایی اندامهای محیطی (M1-M3) و سیستم عصبی مرکزی (M4-M5) قرار دارند. این گیرندهها پروتئینهای عرض غشایی همراه پروتئین G هستند که با پیک ثانویه واکنشهای آنزیمی درون سلول را تغییر میدهند.
مکانیسم گیرنده های نیکوتینی
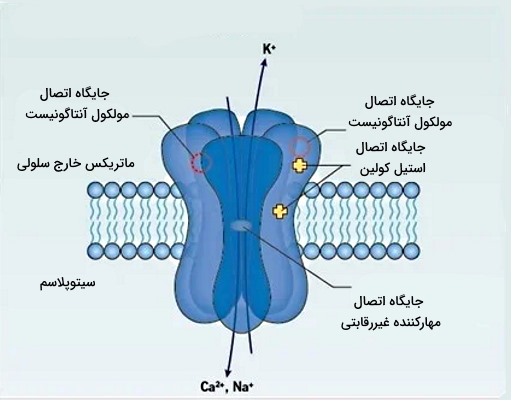
گیرندههای نیکوتینی در غشای سلولهای پسگانگلیونی و نورونهای CNS، کانال غشایی سدیم است که یک جایگاه اتصالی برای استیل کولین دارد. اتصال استیل کولین آزاد شده از پایانه آکسون نورونهای پیشگانگلیونی یا نورونهای پیشسیناپسی در CNS به این کانالها سبب باز شدن دریچه کانال و ورود یون سدیم به سیتوپلاسم سلول میشود. ورود سدیم به سیتوپلاسم با افزایش باز مثبت درون سلول و مثبتتر شدن پتانسیل الکتریکی غشا همراه است. اگر پتانسیل غشا به آستانه تحریک (۵۵- میلیولت) برسد، کانالهای دریچهدار ولتاژی باز، غشا دپلاریزه و پتانسیل عمل ایجاد میشود. استیل کولین یکی از انتقالدهندههای عصبی است که پیامهای آن نقش مهمی در حافظه دارند.
گیرندههای نیکوتینی ماهیچه اسکلتی، کانالهای عرض غشایی پنتامری هستند که دو جایگاه اتصال به استیل کولین دارند. اتصال استیل کولین به این کانال ورود یونهای سدیم و خروج یون پتاسیم از سیتوپلاسم سلول میشود. در نتیجه بار مثبت درون سلول افزایش یافته و اگر اختلاف پتانسیل به آستانه تحریک برسد کانالهای ولتاژی سدیم باز میشوند. در نتیجه ماهیچه منقبض خواهد شد. این گیرندهها با اعصاب حرکتی تحرک میشوند.
مکانیسم گیرنده های موسکارینی
گیرندههای موسکارینی به دو دسته مهاری و تحریکی تقسیم میشوند. گیرندههای M1،M3 و M5 گیرندههای تحریکی هستند که با همکاری پروتئین Gq واکنشهای سلولی را تغییر میدهند. گیرندههای M2 و M4 گیرندههای موسکارینی مهاری هستند که با همکاری پروتئین Gi واکنشهای درونسلولی را تغییر میدهند. اتصال استیل کولین به این گیرندهها دو مسیر سلولی را فعال میکند.
- مسیر تحریکی: فعال شدن پروتئین Gq فعال شدن فسفولیپاز C تجزیه فسفاتیدیل اینوزیتول دیفسفات به DAG و IP3 فعال شدن کیناز C و افزایش یون کلسیم درون سیتوپلاسم
- مسیر مهاری: فعال شدن پروتئين Gi مهار آنزیم آدنیلات سیکلاز بهوسیله زیرواحد آلفا | مهار کانالهای پتاسیمی بهوسیله زیرواحد بتا-گاما کاهش cAMP و کیناز A فعال در سلول | هایپرپلاریزه شدن سلول
دیستروفی رفلکس سمپاتیک چیست ؟
دیستروفی رفلکس سمپاتیک نوعی اختلال درد مزمن است. مشخصه اصلی این اختلال احساس درد سوزشی در اندامهای حرکتی (بازو، ساق پا، کف دست یا پا) است. تغییر شکل استخوان یا پوست، افزایش تعریق، تورم بافت و افزایش حساسیت به لمس علائم دیگر اختلال است. دلیل اصلی این بیماری مشخص نیست اما ممکن است به دلیل آسیب نورونهای پاراسمپاتیک پس از پیچخوردگی یا شکستن استخوان، آسیب مویرگهای اندام حرکتی یا جراحی اندامهای حرکتی ایجاد شود.
جمع بندی
در این مطلب توضیح دادیم که عصب سمپاتیک بخشی از سیستم عصبی خودمختار است که پاسخ سیستم عصبی به تغییرات محیطی را از ریشه شکمی نخاع به بخشهای مختلف بدن منتقل میکند. سیستم عصبی سمپاتیک همراه با اعصاب پاراسمپاتیک بخش زیادی از تنظیم عصبی بدن برای حفظ تعادل و همئوستازی را بر عهده دارد. برای مثال در هوای سرد گیرندههای دمایی پوست تحریک میشوند و پیام آنها بهوسیله اعصاب حسی از نخاع به مغز منتقل میشود. پاسخ این تحریک بهوسیله اعصاب سمپاتیک با تغییر قطر مویرگهای پوست و کاهش جریان خون از کاهش دما در بخشهای مرکزی بدن جلوگیری میکند.













بسیار عالی توضیحات کامل و دقیق
سلام بسیار مفید بود فقط اشکالات تایپی و گاهاً لغات مشابه مثل سمپاتیک پاراسمپاتیک اشتباه داشت که با ویرایش و ادیت تایپ مجدد به راحتی قابل رفع شدن میباشد
ممنون از مطلب خوبتون
با سلام؛
متن بازبینی و مجدد اصلاح شد.
با تشکر از همراهی شما با مجله فرادرس
بسیار کامل و دقیق بود واقعا ممنونم
عالی بود