چشم انسان | ساختار، ساختمان و آناتومی – به زبان ساده
چشم انسان متعلق به یک گروه کلی از انواع ساختارهای چشم در موجودات است که در طبیعت به نام چشم دوربینی وجود دارند. همانطور که لنز دوربین نور را بر روی فیلم متمرکز میکند، ساختاری در چشم به نام قرنیه به کمک عدسی نور را به غشای حساس به نور به نام شبکیه متمرکز میکند و با انتقال پیام عصبی بینایی به مغز، ما قادر به دیدن اجسام هستیم.


چشم انسان چیست؟
چشم انسان یکی از مهمترین و پیچیدهترین اندامهای حسی است که تمامی افراد از آن برخوردار هستند. چشم انسان اندامی است که از بیش از 2 میلیون قطعه ساخته شده که با هم کار میکنند و همچنین دروازه ورود به یکی از حواس پنجگانه ما به نام بینایی است که به وسیله این اندام مهم قادر به تجسم اشیا و همچنین درک نور، رنگ و عمق اجسام مختلف هستیم. یک چشم طبیعی انسان میتواند حدود 10 میلیون رنگ مختلف را ببیند.
بیش از 75 درصد اطلاعاتی که درباره جهان پیرامون خود دریافت میکنیم، از اطلاعات بصری تشکیل شده است. همانطور که یک دوربین نور را به فیلم متمرکز میکند تا یک تصویر ایجاد کند، چشم نور را به یک لایه سلول خاص به نام شبکیه متمرکز میکند تا یک تصویر ایجاد کند.
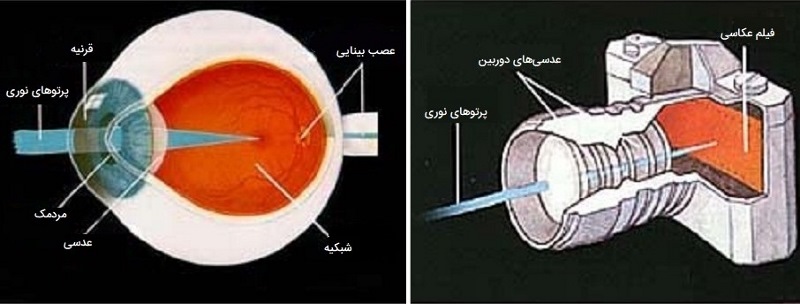
چشم انسان دارای محفظههای قدامی و خلفی است. این محفظهها فضاهای خالی آن بوده که حاوی مایعاتی هستند. این مایعات مواد مغذی اصلی برای لنز و قرنیه را تامین میکنند. اکسیژن آنها را تأمین کرده و به این ساختارها کمک میکند تا با عوامل بیماریزا مقابله کنند. مایع آبی در اتاقهای چشم کار دیگری نیز دارد که کمک به چشم انسان در حفظ شکل خود است. این ویژگی باعث میشود لنزهای تماسی (یا هر چیز دیگری) پشت چشم شما گم نشوند. اگر چشم انسان یک دوربین عکاسی دیجیتال در نظر گرفته شود قدرت وضوح آن برابر با ۵۷۶ مگاپیکسل است. اعداد مورد محاسبه در بررسی مگاپیکسل به جزئیات مکانی در یک تصویر برای نشان دادن آنچه هنگام مشاهده یک صحنه از زاویه چشم انسان مورد نیاز است، اشاره دارند.
آناتومی چشم انسان چگونه است؟
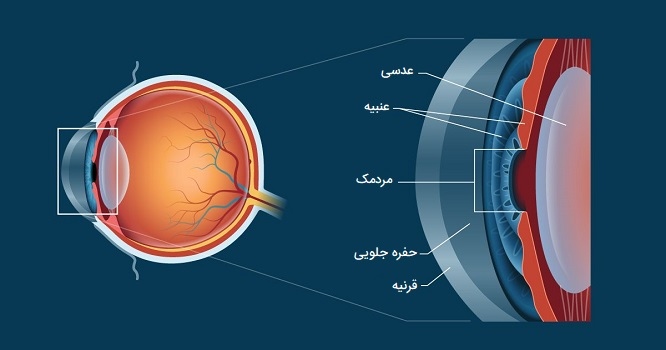
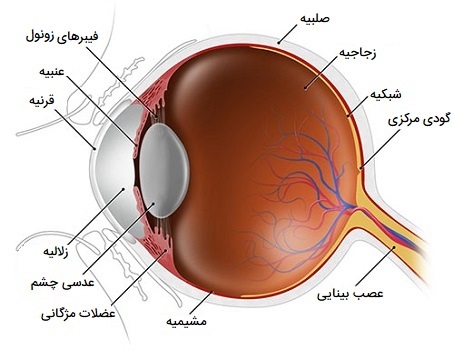
برخلاف آنچه شما فکر میکنید، چشم انسان یک کره کامل نیست، بلکه از دو قطعه به شکل متفاوت به نامهای قرنیه و صلبیه تشکیل شده است. این دو قسمت توسط حلقهای به نام لیمبوس به هم متصل میشوند. بخشی از چشم که به صورت رنگی دیده میشود عنبیه نام دارد. در وسط عنبیه چشم مردمک قرار دارد که به صورت نقطهای سیاه بوده و اندازه آن متغیر است. قرنیه این عناصر را میپوشاند اما خود شفاف است. فوندوس در نقطه مقابل مردمک چشم اما در داخل چشم قرار دارد و بدون ابزارهای ویژه دیده نمیشود.
چشم انسان در یک حفره استخوانی محافظ بنام مدار قرار دارد. شش عضله خارج چشمی در مدار به چشم انسان متصل هستند. این عضلات چشم را به بالا و پایین، چپ و راست حرکت داده و در چرخش چشم نقش دارند. چشم انسان دارای بخشهای مختلف بیرونی که در صورت هر فرد قابل روئیت بوده و بخش داخلی است که مشاهده آن فقط با ابزارهای ویژه امکانپذیر است. قسمتهای درونی در نگاه اول به چشم انسان یا هنگامی که جلو آینه میایستیم دیده میشوند. قسمتهای بیرونی چشم انسان نقش مهمی در کمک به سلامت ساختمان چشم و عملکرد چشم در دیدن اجسام دارند: این موارد شامل پلکها، مژهها، مجاری اشک و ابروها هستند.

انجام کارهای جوشکاری یا کار با موادی که ترکِشهای پراکنده ایجاد میکنند، ممکن است به قسمتهای قابل مشاهده چشم آسیب بزند. در صورت سوختگی سطحی یا ورود ذرات ریز گرد و غبار به چشم انسان، هرگونه درد و اختلال بینایی معمولاً فقط برای مدت کوتاهی ادامه خواهد داشت. اما در صورتی که یک جسم یا شعله به قسمت قدامی چشم انسان نفوذ کند، این میتواند منجر به آسیبهای جدیتر شود.
اجزای چشم انسان
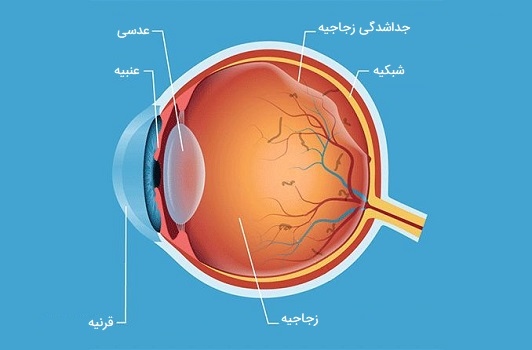
بینایی هنگامی رخ میدهد که نور از طریق مردمک چشم وارد شود. با کمک ساختارهای مهم دیگر چشم مانند عنبیه و قرنیه، میزان نور مناسب به لنز هدایت میشود. عدسی در چشم انسان نور ورودی به شبکیه (جایی که پیامها رمزگذاری میشوند) را شکسته میکند. کره چشم شامل سه لایه است:
- لایه بیرونی، به وسیله قرنیه و صلبیه تشکیل شده است.
- لایه میانی، ذخیره کننده خون اولیه چشم و حاوی عنبیه و مردمک است.
- لایه داخلی، از شبکیه تشکیل شده است.
کره چشم همچنین شامل سه اتاق مایع است: اتاق قدامی، بین قرنیه و عنبیه. اتاق خلفی، بین عنبیه و عدسی. محفظه زجاجیه، بین لنز و شبکیه. محفظههای قدامی و خلفی از زلالیه پر شده که مایعی آبکی است و به تغذیه ساختار داخلی چشم کمک کرده و به تورم کره چشم کمک میکند. محفظه زجاجیه از مایع غلیظتری به نام زجاجیه پر شده که یک ژل شفاف حاوی 99 درصد آب است و به حفظ کره چشم کمک میکند. در ادامه به بررسی انواع ساختارهای قابل مشاهده و همچنین ساختارهای داخلی چشم انسان خواهیم پرداخت.
استخوان مداری چشم انسان
«مدار» (Orbit)، کاسه استخوانی چشم انسان بوده که خود بخشی از جمجمه است. این مدار توسط استخوان گونه، پیشانی، شقیقهها و کنار بینی تشکیل میشود. چشم توسط بالشتکهای چربی در داخل استخوان مدار قرار میگیرد. همچنین کره چشم در استخوان مدار شامل انواع ماهیچههایی است که چشم، رگهای خونی و اعصاب داخل آن را حرکت میدهند. به علاوه در داخل استخوان مداری چشم انسان غده اشکی وجود داشته که در زیر قسمت خارجی پلک فوقانی قرار دارند. غدد اشکی با تولید اشک به چرب و مرطوب شدن چشم کمک کرده و همچنین مواد خارجی که ممکن است به چشم انسان وارد شوند را دفع میکنند. این اشکها از طریق مجرای «نازولاکریمال» (Nasolacrimal) که در گوشه داخلی چشم انسان قرار دارد، از چشم خارج می شوند.
پلک ها و مژه های چشم انسان
پلکها از چشم انسان در برابر مواد خارجی مانند گرد و غبار، آلودگی و ذرات دیگر و همچنین نور شدید که ممکن است به چشم آسیب برساند، محافظت میکنند. هنگامی که شما چشمک یا پلک میزنید، پلکها به پخش اشک روی سطح چشم کمک میکنند و چشم را مرطوب و راحت نگه میدارند. پلکها هم به صورت ارادی و هم غیر ارادی باز و بسته میشوند. مژهها به فیلتر شدن مواد خارجی از جمله گرد و غبار و ذرات معلق در هوا کمک کرده و از ورود آنها به چشم جلوگیری میکنند.
مردمک چشم انسان
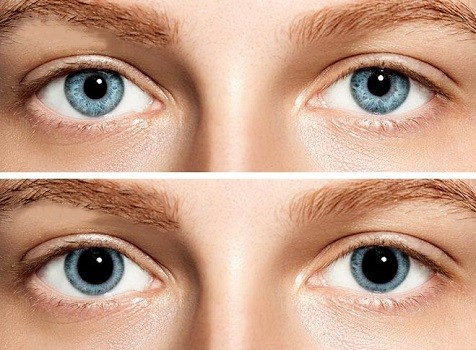
«مردمک» (Pupil) منفذی است که در مرکز عنبیه (ساختار رنگی چشم انسان) قرار دارد. مردمک قسمتی از چشم انسان است که از طریق آن میبینیم و در تنظیم میزان نور ورودی به داخل چشم نقش دارد. اگر در یک محیط روشن حضور داشته باشید، مردمک منقبض شده تا نور کمتری وارد چشم شود. در تاریکی، عکس این اتفاق میافتد به این ترتیب که عضله اسفنکتر مردمک باز شده و مردمک چشم گشاد میشود تا در هنگام تاریکی، به کمک ورود حداکثر نور موجود در محیط اجسام دیده شوند. این امر کمک میکند تا در سطوح مختلف نور این اطمینان به خوبی حاصل شود که میزان نور کافی به شبکیه در بخش پشتی چشم انسان میرسد.
به طور معمول، مردمک چشم همه افراد، کاملاً گرد، از نظر اندازه برابر و به رنگ سیاه به نظر میرسند. رنگ سیاه به این دلیل است که (در نور طبیعی) نور عبور یافته از مردمک چشم توسط شبکیه جذب شده و منعکس نمیشود. اگر مردمک دارای رنگ ابری یا کمرنگ است، معمولاً به دلیل اختلال آب مروارید، عدسی چشم (که درست در پشت مردمک قرار دارد) مات شده است. پس از جراحی آب مروارید عدسی ابری با لنز شفاف داخل چشمی (IOL) جایگزین شده، ظاهر سیاه طبیعی مردمک بازسازی میشود. حالت دیگری از تغییر رنگ مردمک چشم نیز در افراد وجود دارد که وقتی کسی با استفاده از فلاش دوربین از شما عکس میگیرد. بسته به جهت نگاه شما هنگام گرفتن عکس، ممکن است مردمکهای شما قرمز روشن به نظر برسند. این به دلیل تابش شدید نور ناشی از فلاش توسط رنگ قرمز شبکیه است.
عملکرد مردمک چشم
عنبیه و مردمک چشم با هم میزان ورود نور به چشم را کنترل میکنند. میتوان از تشبیه عملکرد چشم به ساختار دوربین عکاسی استفاده کرد، مردمک دیافراگم چشم انسان بوده و عنبیه خود تنظیمکننده اندازه این دیافراگم است. اندازه مردمك توسط عضلات داخل عنبیه كنترل میشود، یك عضله دهانه مردمك را منقبض میكند (آن را كوچكتر میكند) و عضله دیگر عنبیه مردمك را گشاد میكند (بزرگتر میكند). این روند دینامیکی عضلات درون عنبیه، میزان ورود نور از مردمک به چشم را کنترل میکنند. در شرایط کم نور، مردمک چشم گشاد میشود تا نور بیشتری برای بهبود دید در شب به شبکیه چشم برسد. در شرایط روشن، مردمک چشم منقبض میشود تا میزان ورود نور به چشم را کاهش دهد (نور زیاد میتواند باعث براق شدن چشم انسان و ایجاد ناراحتی شود و حتی ممکن است به لنز و شبکیه آسیب برساند).
اندازه مردمک چشم
اندازه مردمک در افراد مختلف متفاوت است. بعضی افراد مردمک چشم بزرگ و برخی دیگر مردمک چشم کوچکی دارند. همچنین، اندازه مردمک چشم با افزایش سن تغییر میکند، کودکان و بزرگسالان مردمک چشم بزرگتر دارند و سالمندان معمولاً مردمک چشم کوچک دارند. به طور کلی، اندازه طبیعی مردمک چشم در بزرگسالان از 2 تا 4 میلیمتر در نور شدید و 4 تا 8 میلیمتر در تاریکی متغیر است. علاوه بر اینکه مردمک چشم انسان توسط نور تحت تأثیر قرار میگیرد، هنگام تمرکز روی یک جسم نزدیک، مردمک معمولاً منقبض میشود که این پاسخ تطبیقی مردمک نامیده میشود.
اختلالات مردمک چشم انسان
برخی از شرایطی که میتوانند اندازه، شکل یا عملکرد مردمک چشم را تحت تأثیر قرار دهند مانند «مردمک ادی» (Adie's tonic pupil) وقتی مردمک چشم انسان تقریباً هیچ واکنشی به نور (مستقیم یا توافقی) ندارد و با تأخیر واکنش میدهد. مردمک تونیک آدی (که مردمک آدی، مردمک مقوی یا سندرم آدی نیز نامیده میشود) معمولاً فقط یک چشم را تحت تأثیر قرار میدهد، به این ترتیب که مردمک چشم آسیبدیده بزرگتر از مردمک چشم سالم خواهد شد. علت مردمک چشم آدی معمولاً ناشناخته است. اما میتواند ناشی از ضربه، جراحی، کمبود جریان خون (ایسکمی) یا عفونت باشد. در ادامه سایر شرایطی که مردمک چشم را تحت تاثیر میدهند بررسی میکنیم.
- «مردمک آرگیل رابرتسون» (Argyll Robertson pupil). در این اختلال مردمک به نور واکنش نشان نمیدهد، اما واکنش به محل طبیعی است. مردمک آرگیل رابرتسون معمولاً هر دو چشم را تحت تأثیر قرار میدهد و باعث میشود مردمکها کوچکتر از حدی باشند که به نور واکنش نشان دهند. این بیماری نادر است و علت آن معمولاً ناشناخته است اما با بیماری سیفلیس و نوروپاتی دیابتی همراه است.
- «مردمک مارکوس گان» (Marcus Gunn pupil). همچنین به آن نقص مردمكآور نسبی (RAPD) یا نقص داخلبرنده مردمك گفته میشود، در افراد مبتلا به این اختلال در صورتی که تحت آزمایش تابش چراغقوه قرار بگیرد مردمکی که بیمار است كمتر منقبض میشوند. شایعترین علت مردمک مارکوس گان آسیب در ناحیه خلفی عصب بینایی یا بیماری شدید شبکیه است.
- «ضربه» (Trauma). ضربهای به چشم انسان که بر روی عنبیه تأثیر میگذارد یکی از دلایل شایع تبدیل شدن مردمک به شکل غیر طبیعی است. ترومای مشابه میتواند در عوارض جراحی آب مروارید، جراحی فاکیک IOL یا تبادل لنزهای انکساری رخ دهد. در این شرایط پاسخ مردمک به نور و محل قرارگیری اشیاء غالباً طبیعی یا تقریباً طبیعی باقی میماند.
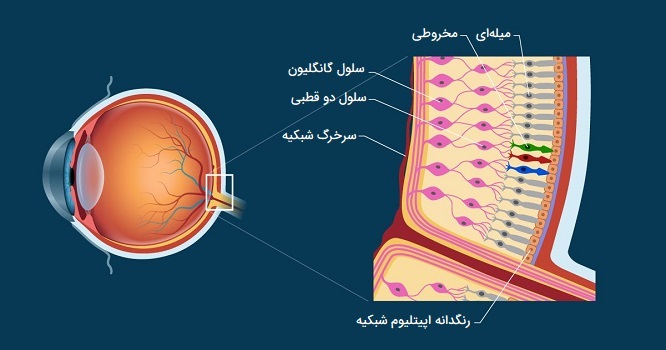
شبکیه چشم انسان
اولین قدم در روند بینایی تبدیل نور به سیگنالهایی است که میتوانند در مغز تفسیر شوند. این امر در «شبکیه» (The Retina) اتفاق میافتد که در پشت چشم قرار دارد. شبکیه غشای حسی است که سطح داخلی پشت کره چشم را میپوشاند. شبکیه چشم انسان از چندین لایه تشکیل شده است، از جمله لایهای که شامل سلولهای خاصی به نام «گیرندههای نوری» (Photoreceptors) است. دو نوع سلول گیرنده نوری در چشم انسان وجود دارد شامل سلولهای میلهای و سلولهای مخروطی. عملکرد هر کدام از این گیرندهها در ادامه مورد بررسی قرار گرفتهاند.
- گیرندههای نوری میلهای حرکت را تشخیص میدهند، دید سیاه و سفید را فراهم میکنند و در نور کم به خوبی کار میکنند.
- گیرندههای نوری مخروطی وظیفه ایجاد دید مرکزی و دید رنگی دارند و در نور متوسط و روشن بهترین عملکرد را دارند.
میلهایها در سراسر شبکیه قرار دارند اما گیرندههای نوری مخروطی در ناحیه مرکزی کوچک شبکیه به نام لکه زرد یا ماکولا متمرکز شدهاند. در مرکز لکه زرد یک فرورفتگی کوچک به نام «گودی مرکزی» (Fovea) وجود دارد. این شیار فقط حاوی گیرندههای نوری مخروطی است و نقطهای در شبکیه است که بیشترین قدرت بینایی و دید رنگی را دارد. سلولهای گیرنده نور، نوری را که توسط قرنیه و لنز متمرکز میشود گرفته و آن را به سیگنالهای شیمیایی و عصبی تبدیل میکنند سپس از طریق عصب بینایی به مراکز بینایی مغز منتقل میشوند. در قشر بینایی مغز (که اتفاقا در پشت مغز قرار دارد)، این سیگنالها به تصاویر و ادراکات بصری تبدیل میشوند.
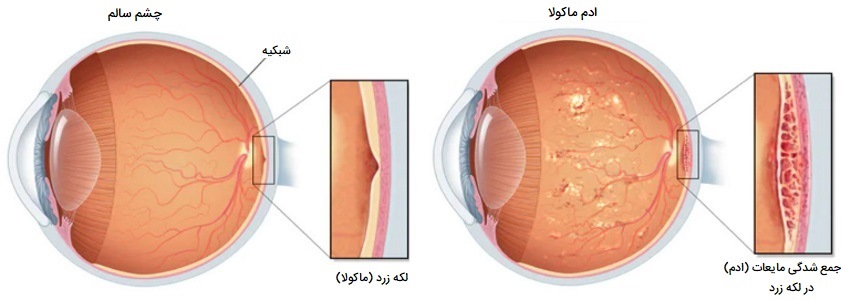
مشکلات شبکیه چشم انسان
طیف گستردهای از مشکلات، شرایط و بیماریهای شبکیه چشم وجود دارند به عنوان مثال «دژنراسیون ماکولا یا تخریب لکه زرد» (Macular degeneration) که این نوع دژنراسیون در اثر افزایش سن (AMD) شایعترین بیماری چشمی وابسته به سن است که افراد زیادی به آن مبتلا هستند. سایر اختلالات و مشکلات مربوط به شبکیه چشم انسان در ادامه لیست شدهاند:
- «رتینوپاتی دیابتی» (Diabetic retinopathy). یکی از پیامدهای مخرب دیابت، آسیب به رگهای خونی تأمینکننده و تغذیهکننده شبکیه است که منجر به کاهش چشمگیر بینایی چشم انسان میشود.
- «اِدم ماکولا» (Macular edema). این شرایط تجمع مایعات و تورم ماکولا است که باعث تحریف و تاری دید متمرکز میشود. اِدم ماکولا دلایل مختلفی از جمله دیابت دارد. در برخی موارد، تورم ماکولا میتواند پس از جراحی آب مروارید رخ دهد.
- «رتینوپاتی سروز مرکزی» (Central serous retinopathy). این حالت مربوط به زمانی است که مایعات در زیر شبکیه مرکزی جمع شده و باعث ایجاد اختلال در دید میشوند. اگرچه علت رتینوپاتی سروز مرکزی (CSR) اغلب ناشناخته است اما معمولاً مردان در سنین 30 تا 50 سالگی بیشتر از زنان تحت تأثیر قرار میگیرند و به نظر میرسد استرس یکی از عوامل خطر اصلی آن است.
- «رتینوپاتی فشار خون بالا» (Hypertensive retinopathy). فشار خون بالای مزمن میتواند به رگهای خونی ریزی که شبکیه را تغذیه میکنند آسیب برساند و منجر به مشکلات فراوانی شود. عوامل خطرساز برای رتینوپاتی فشار خون همان عوامل فشار خون بالا هستند، از جمله چاقی، کمبود فعالیت بدنی، خوردن نمک زیاد، سابقه خانوادگی فشار خون بالا و سبک زندگی پرتنش.
- «رتینوپاتی خورشیدی» (Solar retinopathy). این آسیب به ماکولا در اثر خیره شدن به خورشید است که میتواند باعث ایجاد یک لکه کور دائمی (اسکوتوم) در بینایی شما شود. بیشترین خطر رتینوپاتی خورشیدی (که ماکولوپاتی خورشیدی نیز نامیده میشود) هنگام مشاهده خورشیدگرفتگی بدون محافظت کافی از چشم است.
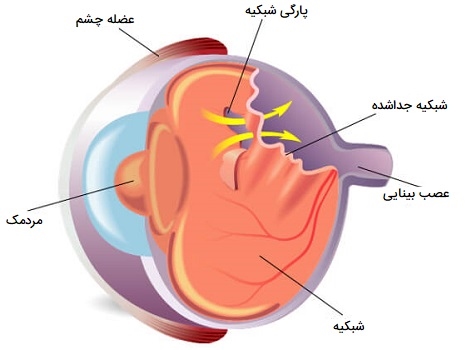
- «شبکیه جدا شده» (Detached retina). جداشدگی شبکیه، بیرون کشیدن شبکیه از لایه کوروئید زیرین چشم که تغذیه آن را تأمین میکند بوده و یک شرایط اورژانسی محسوب میشود. اگر شبکیه در اسرع وقت با جراحی مجدداً متصل نشود کاهش دید دائمی و بدتر شدن شرایط میتواند رخ دهد.
اهمیت بررسی منظم چشم
برای لذت بردن از یک عمر دید خوب، ضروری است که شبکیه چشم شما به درستی کار کند. بسیاری از مشکلات شبکیه را میتوان توسط چشم پزشک قبل از مشاهده علائم قابل توجه تشخیص داد. معاینات منظم چشم، چشم پزشک را قادر میسازد تا چشمهای شما را از نظر علائم تحلیل رفتن ماکولا و سایر مشکلات جدی شبکیه بررسی کند تا درمان در اسرع وقت آغاز شود. اگر چشم پزشک شما متوجه جداشدگی شبکیه یا مشکل جدی دیگری در شبکیه چشم شود، ممکن است شما را به یک متخصص شبکیه برای جراحی ارجاع دهد.
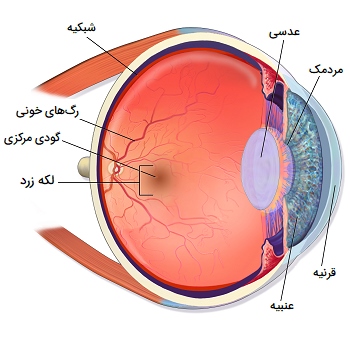
لکه زرد چشم انسان چیست؟
لکه زرد چشم یا «ماکولا لوتئا» (Macula lutea) که معمولاً ماکولا نامیده میشود، حساسترین نقطه در مرکز شبکیه حساس به نور در پشت چشم است. ماکولا وظیفه دقت بینایی، دید دقیق مرکزی و دید رنگی را بر عهده دارد. ماکولا ناحیهای از شبکیه است که به ما امکان میدهد دید 20/20 داشته باشیم. لکه زرد به شما اجازه میدهد جزئیات را ببینید و وظایفی مانند خواندن را که نیاز به دید مرکزی دارند، انجام دهید. در حالی که بقیه شبکیه چشم دید محیطی (جانبی) را ایجاد کرده، ماکولا امکان مشاهده جزئیات را فراهم میکند. ماکولا لوتئا یک کلمه لاتین بوده که در آن ماکولا به معنی لکه و لوتئا به معنی زرد است. ماکولا لوتئا یک نقطه بسیار کوچک در شبکیه مرکزی بوده که قطر آن فقط 5/5 میلیمتر است.
در صورت مشاهده یا عکسبرداری توسط چشمپزشک، ماکولا لوتئا ظاهری مایل به زرد دارد (برخلاف بقیه شبکیه که قرمز است). رنگ زرد به دلیل رنگدانه ماکولا است که عمدتا از لوتئین و زاگزانتین رژیم غذایی شما تشکیل شده است. رنگدانه ماکولا از سلولهای ماکولا در برابر اثرات بالقوه مضر نور آبی مرئی با انرژی بالای خورشید و سایر منابع نوری، از جمله صفحههای LED رایانهها و تلفنها محافظت میکند.
تخمین زده میشود که 6 تا 7 میلیون سلول مخروطی در شبکیه وجود داشته که بیشتر آنها در ماکولا قرار دارند. بیشترین غلظت این سلولها در گودال مرکزی (Fovea Centralis) است که یک فرورفتگی مرکزی در ماکولا بوده و فقط شامل سلولهای مخروطی است. ماکولا مسئول ایجاد جزئیات بصری واضح است که برای فعالیتهایی مانند رانندگی، تشخیص چهره، تماشای تلویزیون، استفاده از رایانه و مشارکت در سایر کارهای بصری که به توانایی دیدن جزئیات نیاز دارند بسیار مهم است.
بیماری های لکه زرد چشم انسان
شرایط مختلفی بر ماکولا تأثیر میگذارد و باعث از دست دادن بینایی میشود از جمله دژنراسیون ماکولای وابسته به سن (AMD) که یک زوال ناشی از افزایش سن ماکولا بوده و علت اصلی از دست دادن بینایی دائمی برای افراد 50 ساله و بالاتر است. مورد بعدی ادم ماکولای دیابتی DME است که این شرلیط ناشی از تورم ماکولا به دلیل نشت رگهای خونی در شبکیه بوده و از اثرات آسیبدیدگی دیابت (رتینوپاتی دیابتی) است. در ادامه سایر مواردی که بر روی لکه زرد شبکیه چشم انسان تاثیر میگذارند را بررسی کردهایم.
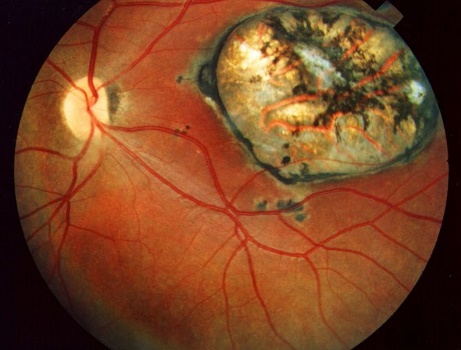
- «سوراخ ماکولا» (Macular hole). این یک شکست کوچک در ماکولا است که میتواند باعث تاری دید شود. سوراخهای ماکولا معمولاً به دلیل تغییرات مربوط به سن در چشم ایجاد میشوند. اگر یک سوراخ ماکولا درمان نشود، میتواند باعث جدا شدن شبکیه شده که یک وضعیت تهدیدکننده بینایی است و نیاز به مراقبت فوری پزشکی دارد.
- «دیستروفی ماکولا» (Macular dystrophies). تعدادی از بیماریهای نادر و ارثی چشم انسان بر بینایی مرکزی تأثیر میگذارند، دیستروفی ماکولا میتواند در دوران کودکی ظاهر شود، اما برخی از آنها تا اواخر زندگی تشخیص داده نمیشوند. شایعترین شکل دیستروفی ماکولای نوجوانان بیماری «استارگارد» (Stargardt) است.
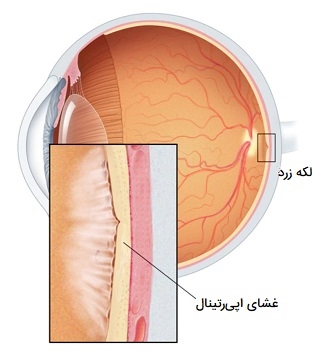
- «غشای اپیرتینال» (Epiretinal membrane). غشای اپیرتینال که به آن ماکولا پوکر یا ماکولوپاتی سلفون میگویند، ورقهای نازک از بافت الیافی است که میتواند بر روی سطح ماکولا رشد میکند. غشای اپیرتینال میتواند باعث تاری یا تحریف بینایی شود و در بعضی موارد ممکن است برای ترمیم بینایی جراحی لازم باشد.
- «ماکولای قرمز گیلاسی» (Cherry red macula). این حالت یک بیماری نادر است که با منطقهای مایل به قرمز در مرکز ماکولا مشخص میشود. یکی از شایعترین شرایط ایجاد ماکولای قرمز گیلاسی، اختلال ذخیره چربی است که منجر به انسداد شریان شبکیه مرکزی میشود. وقتی لیپیدها (اسیدهای چرب) به مقدار مضر در بافتها و سلولهای مختلف بدن جمع شوند، میتوانند مشکلات سلامتی ایجاد کنند. علائم ممکن است در اوایل زندگی ظاهر شوند یا در سنین نوجوانی یا حتی بزرگسالی بروز کنند. با گذشت زمان، این ذخیره چربیِ بیش از حد میتواند باعث آسیب دائمی سلولها و بافتهای مغز، دستگاه عصبی محیطی و سایر قسمتهای آناتومی بدن انسان شود.
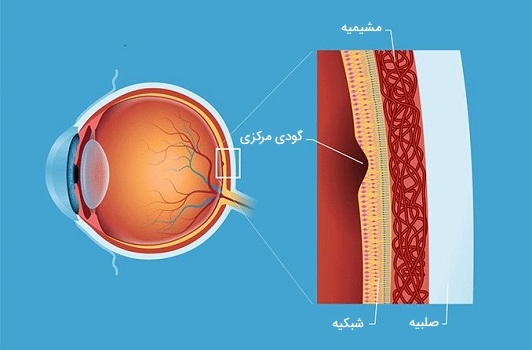
گودی مرکزی چشم انسان
«گودی مرکزی» (Fovea centralis) قسمت کوچکی از آناتومی چشم است که تفاوت زیادی در بینایی ما ایجاد میکند. این ناحیه قرار گرفته در کنار لکه زرد، واضحترین دید ما را فراهم میکند. اصطلاح «فووا» (Fovea) از کلمه یونانی به معنی گودال کوچک آمده است. این یک نام مناسب است، زیرا گودی مرکزی یک فرو رفتگی (یا گودال) کوچک در ماکولا (لکه زرد) بوده که یک ساختار کوچک واقع در مرکز شبکیه (بافت حساس به نور که پشت چشم قرار دارد) است. شبکیه، لکه زرد و گودی مرکزی با هم کار میکنند تا بهترین دید مرکزی و محیطی و دقت بینایی را فراهم کنند.
عملکرد گودی مرکزی
برای درک کامل عملکرد گودی مرکزی، درک آناتومی مربوط به لکه زرد مهم است. همانطور که پیشتر بیان شد ماکولا یک قسمت فوقالعاده حساس به نور در شبکیه چشم بوده که شامل دو نوع سلول گیرنده نوری مخروطی و میلهای است. این دو نوع سلول پویای نوری، پرتوهای نور را گرفته و آنها را به سیگنالهایی تبدیل میکنند که سپس به مغز ارسال میشوند. سلولهای مخروطی وظیفه تولید رنگ و جزئیات ریز را بر عهده دارند، در حالی که میلهایها دید محیطی، حرکت و سایههای خاکستری را ایجاد میکنند. سلولهای میلهای بیشتر در خارج از لکه زرد و مخروطیها در داخل قرار دارند. گودال چشم یا گودی مرکزی هیچ سلول میلهای یا نورون دیگری ندارد، فقط میلیونها سلول مخروطی بستهبندی شده محکم است.
با گروهبندی دستهجمعی، سلولهای مخروطی در محل بهینه در معرض نور قرار میگیرند تا هنگامی که پرتوهای نوری متمرکزشده وارد چشم میشوند به آنها امکان ایجاد واضحترین تصویر ممکن را بدهند. عملکرد گودی مرکزی شامل تشخیص سایر جزئیات تصویر، مانند تمایز بین رنگهای مختلف و حس عمق سهبعدی نیز است. به طور دقیقتر میتوان تفاوت در عملکردهای شبکیه، لکه زرد و گودی مرکزی را اینگونه توصیف کرد که شبکیه در دیدن کلی اشیاء، لکه زرد با دارا بودن همزمان سلولهای مخروطی و میلهای در دید دقیق و گودی مرکزی با وجود تنها سلولهای مخروطی، در دقیقترین و متمرکزترین حالت بینایی چشم انسان نقش دارند.
اختلالات گودی مرکزی چشم انسان
از آنجا که گودی مرکزی بخشی اساسی از بینایی فرد است، بنابراین پیشگیری یا نظارت بر شرایطی که ممکن است عملکرد آن را به خطر بیندازد، مهم است. شرایطی که ممکن است بر گودی مرکزی تأثیر بگذارد مانند دژنراسیون (تخریب) لکه زرد به هر دو حالت مرطوب و خشک که نازک شدن و رشد غیر طبیعی پروتئین در لکه زرد نوع خشک بوده و زخم ماکولا به دلیل رشد غیر طبیعی رگهای خونی و نشت خون نوع مرطوب نامیده میشود. حالت بعدی بیماری «استارگارد» (Stargardt's disease) است که نوعی از انحطاط لکه زرد بوده و در آن گیرندههای نوری در ماکولا از بین میروند. برخلاف دژنراسیون ماکولای وابسته به سن، این اختلال میتواند هم بزرگسالان و هم کودکان را تحت تأثیر قرار دهد. سایر مشکلاتی که میتوانند گودی مرکزی چشم انسان را تحت تاثیر قرار دهند در ادامه بررسی شدهاند.
- رتینوپاتی دیابتی. این حالت هنگامی رخ میدهد که مرتباً میزان قند خون بالا باعث آسیب به شبکیه شود.
- سوراخ لکه زرد. پارگی یا سوراخ مربوط به سن که در ماکولا ایجاد میشود.
- جمع شدگی لکه زرد. هنگامی که برآمدگی، چین و چروک در ماکولا ایجاد شده و بر دید مرکزی تأثیر میگذارد.
- ادم ماکولا. تجمع مایعات در ماکولا.
- جدا شدن شبکیه. هنگامی که شبکیه از پشت چشم جدا شده یا پارگی اندک ایجاد میکند.
- رتینوبلاستوما. نوعی از سرطان چشم که از شبکیه شروع میشود.
- انسداد ورید شبکیه. هنگامی که یک ورید یا شریان در شبکیه مسدود میشود.
- «رتینوپاتی نارس» (Retinopathy of prematurity). وضعیتی که در آن رگهای خونی به صورت غیرطبیعی در شبکیه رشد میکنند. این شرایط بر نوزادانی که نارس به دنیا میآیند ممکن است تاثیر بگدارد.
- «غشای نئوواسکولار کوریوئید» (Choroidal neovascular membranes). رگهای خونی نامنظم و آسیبدیده که در ناحیهای به نام کوروئید شروع به تکامل در زیر شبکیه میکنند.
- «رتینیت ویروس سیتومگالو» (Cytomegalovirus retinitis). عفونت ویروسی که شبکیه را تحت تأثیر قرار میدهد.
- «رتینیت پیگمنتوزا» (Retinitis pigmentosa). وضعیت ژنتیکی که بر نحوه پاسخ شبکیه به نور تأثیر میگذارد و معمولاً در افراد مبتلا به «سندرم آشر» (Usher syndrome) مشاهده میشود.

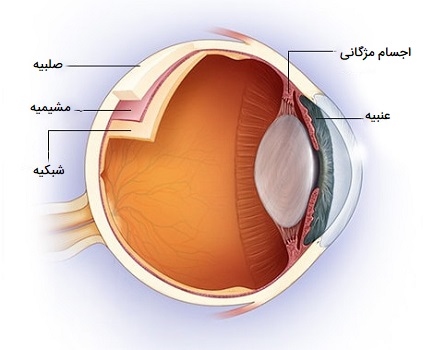
مشیمیه یا کوروئید چشم انسان
«کوروئید» (Choroid) لایه میانی بافت دیواره چشم است که بین صلبیه (سفیدی چشم) و شبکیه (بافت حساس به نور در پشت چشم) قرار دارد. مشیمیه بخشی از لایه پرعروق تغذیهکننده چشم به نام یووآ (Uvea) است. یووآ شامل عنبیه، جسم مژگانی و مشیمیه بوده و توسط صلبیه و قرنیه محافظت میشود. لایه کوروئید از لبههای محیطی کره چشم شروع میشود که تمام قسمت پشت آن را احاطه کرده و در بین صلبیه و شبکیه قرار دارد. ضخامت کوروئید به قسمت داخلی چشم بستگی دارد، به عنوان مثال، ضخیمترین قسمت آن در پشت چشم است که تقریباً 0/2 میلیمتر قطر دارد و با رسیدن به قسمت محیطی کره چشم، نازکتر شده و تقریباً به 0/1 میلیمتر میرسد. چهار لایه مختلف از کوروئید وجود دارند که شامل موارد زیر هستند:
- «غشای بروخ» (Bruch’s membrane) که یک لایه نازک بافتی بوده و در داخلیترین قسمت کوروئید قرار دارد.
- «کوریوکاپیلاریس» (Choriocapillaris) که از لایهای از مویرگها (رگهای خونی ریز که شریانها را به رگها متصل میکند) تشکیل شده است.
- «لایه ستلِر» (Sattler’s layer) که لایه رگهای خونی متوسط است.
- «لایه هَلِر» (Haller’s layer) که لایه بیرونی کوروئید بوده و حاوی رگهای خونی بزرگ است.
عملکرد مشیمیه چشم انسان
چشمها برای فعالیت کردن و دید واضح به خونرسانی کافی نیاز دارند. گردش کوروئید 85 درصد جریان خون در چشم را تشکیل میدهد و آن را به یک ساختار حیاتی برای عملکرد چشم تبدیل میکند. سایر عملکردهای مهم کوروئید عبارتند از تأمین مواد مغذی برای شبکیه، ماکولا و عصب بینایی، تنظیم دمای شبکیه چشم، کمک به کنترل فشار داخل چشم، جذب نور و بازتابهای محدود در چشم که میتوانند به بینایی آسیب برسانند. این قسمت از کوروئید همان چیزی است که درصورت عکس گرفتن با استفاده از فلاش دوربین باعث قرمزی چشم میشود.
اختلالات مشیمیه چشم انسان
اختلالات چشمی کوروئید میتوانند به صورت پراکنده، ژنتیکی یا در نتیجه ضربه به چشم ایجاد شود. هر یک از شرایط زیر را میتوان به کمک یک چشم پزشک ارزیابی کرد سپس وی درمان مناسب را تعیین و تجویز میکند. اختلالات مشیمیه چشم انسان شامل موارد زیر هستند:
- جداشدگی و خونریزی کوروئید یا جدا شدن کوروئید از صلبیه. این حالت ممکن است در نتیجه فشار کم چشم (کوروئیدوپاتی سروز، که کوروئید پر از مایع است) یا فشار چشم بالا (کوروئیدوپاتی خونریزی دهنده، که کوروئید پر از خون است) رخ دهد.
- پارگی کوروئید یا پارگی در کوروئید غشای بروخ و اپیتلیوم رنگدانه شبکیه (RPE) که در نتیجه آسیب چشم ایجاد میشود.
- پاپیلومای شبکه کوروئید که تومور نادر و خوشخیم مغزی است که در شبکه کوروئید (بافتی که در تولید مایع مغزی نخاعی نقش دارد) ایجاد میشود.
- «کوریوراتینیت» (Chorioretinitis) که التهاب کوروئید ناشی از عفونت یا بیماری خودایمنی است.
- «کروئیدرمیا» (Choroideremia) که زوال ارثی و پیشرونده کوروئید بوده و در مردان شایعتر است.
عدسی چشم انسان
عدسی چشم که لنز کریستالی نیز نامیده میشود، قسمت مهمی از آناتومی چشم است که به چشم انسان امکان میدهد تا روی اجسام در فواصل مختلف تمرکز کند، این ساختار در پشت عنبیه و جلوی زجاجیه قرار دارد. در حالت طبیعی، عدسی چشم انسان مانند کرهای کشیده به نظر میرسد، شکلی که به عنوان بیضوی شناخته میشود و شبیه یک توپ تخلیه شده است. اندازه متوسط عدسی در بزرگسالان تقریباً از بالا به پایین 10 میلیمتر و از جلو به عقب 4 میلیمتر است. لنز دوطرفه محدب بوده و تقریباً به طور کامل از پروتئینها تشکیل شده است. در واقع، پروتئینها 60 درصد از عدسی چشم را تشکیل میدهند و غلظت پروتئین در آن بالاتر از هر نوع بافت دیگر بدن است. این بافت شفاف است و باعث میشود نور به راحتی وارد چشم شود. همچنین انعطافپذیر است، بنابراین میتواند شکل خود را تغییر دهد و نور را خم کند تا پرتوهای نوری به درستی بر روی شبکیه متمرکز شوند.
عملکرد عدسی چشم انسان
عملکرد اصلی لنز خم شدن و تمرکز نور برای ایجاد یک تصویر واضح است. برای این کار، عدسی از ماهیچههای مژگانی چشم برای کشش و نازک شدن هنگام تمرکز روی اجسام دور یا کوچک شدن و ضخیم شدن هنگام تمرکز روی اجسام نزدیک استفاده میکند. هنگامی که نور وارد چشم میشود، لنز خم شده و نور ورودی را مستقیماً بر روی شبکیه متمرکز میکند، به این ترتیب واضحترین تصویر ممکن تولید میشود. لنز کریستالی تصویری متمرکز بر روی شبکیه ایجاد میکند. با این حال، تصویر اولیه پیشبینی شده معکوس است (وارونه معکوس). وقتی تصویر از طریق عصب بینایی به مغز ارسال میشود مغز تصویر را به حالت عادی برمیگرداند.
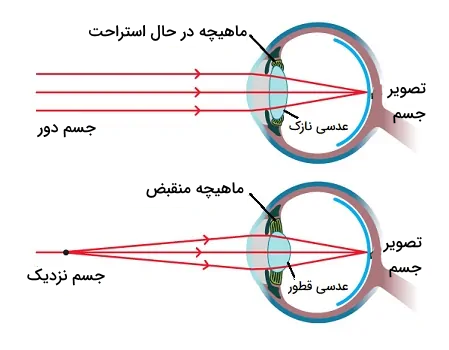
جسم مژگانی برای عملکرد صحیح لنز بسیار مهم است، در حالی که ماهیچههای مژگانی اجازه میدهند عدسی تغییر شکل دهد تا متمرکز شود، خودِ عدسی توسط فیبرهای کمی که به جسم مژگانی متصل هستند در محل خود نگه داشته میشود، به این سختارها الیاف زونولار یا «زونولها» (Zonules) گفته میشوند. اجسام مژگانی زلالیه را نیز تولید میکنند که باعث میشود لنز سالم بوده و کار خود را به درستی انجام دهد، این لنز برای تأمین انرژی و پاکسازی به مایع زلالیه متکی است. زلالیه مایع شفافی است که بین قرنیه و عدسی قرار دارد و از طریق چشم جریان مییابد و سپس از طریق شبکه توری از چشم تخلیه میشود.
تطابق چیست؟
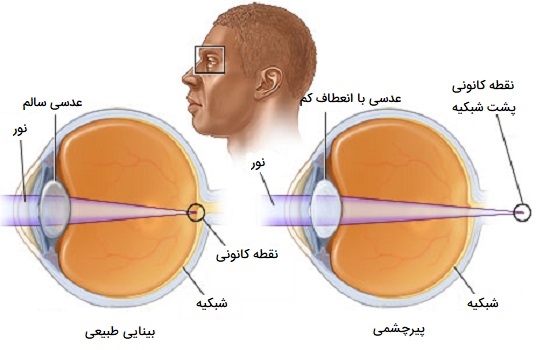
پدیده «تطابق» (Accommodation) به توانایی لنزها برای تغییر حالت سریع بین تمرکز روی اجسام نزدیک و اجسام دور با کمی تداخل اشاره دارد. به عنوان مثال، اگر هنگام رانندگی به یک چراغ راهنمایی نزدیک میشوید، لنزهای چشمان شما از دور متمرکز میشوند، زیرا چراغ راهنمایی نسبتاً دور است.
هرچه به چراغ راهنمایی نزدیکتر میشوید، لنزهای چشمان شما تغییرات کوچکی در شکل خود ایجاد میکنند تا جسمی را که از قبل دور بود در خود جای داده و تصویر واضحی از آن ایجاد کنند. تطابق به کشش عدسی کریستالی متکی است که تغییر فاصله کانونی را آسانتر میکند. با افزایش سن، عدسی کریستالی قابلیت ارتجاعی خود را از دست داده و در نتیجه وضعیتی به نام پیرچشمی ایجاد میشود.
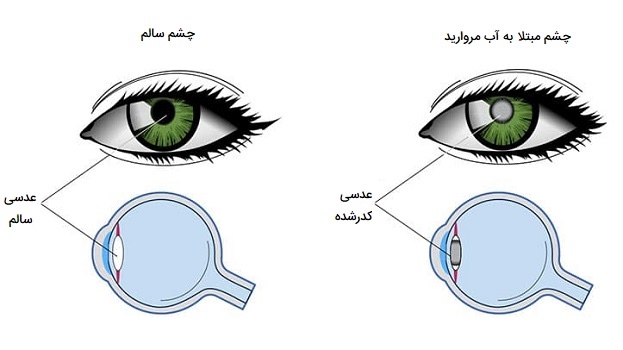
اختلالات عدسی چشم
پیرچشمی یک تغییر بینایی طبیعی و مرتبط با سن است که بر توانایی فرد در تمرکز بر روی اشیا نزدیک تأثیر میگذارد. این وضعیت تقریباً هر کسی را تحت تأثیر قرار میدهد، حتی اگر افراد قبلاً هرگز مشكل بینایی نداشته باشند. علت پیرچشمی به تغییر در ترکیب لنزها مربوط میشود، افزایش سن باعث تغییر در پروتئین لنزها شده که باعث ضخیم شدن و انعطافناپذیری آنها میشود. همچنین رشتههای عضلانی مژگانی که لنز را در جای خود نگه داشته و به تغییر شکل آن کمک میکنند نیز تحت تأثیر قرار میگیرند. علائم پیرچشمی به طور معمول از حدود 40 سالگی شروع میشود و به تدریج تا سن 65 یا 70 سالگی پیشرفت میکند. پیرچشمی خطرناک نیست و با عینک، لنز تماسی یا جراحی بینایی اصلاح میشود.
کدر شدن لنز یا (آب مروارید) هنگامی رخ میدهد که عدسی چشم کدر یا مبهم شده و در نتیجه تاری دید ایجاد شود. سن بالا دلیل اصلی رشد آب مروارید است، اگرچه ممکن است کودکان با آب مروارید مادرزادی متولد شوند. با افزایش سن فرد، پروتئینهای تشکیلدهنده لنز شروع به جمع شدن میکنند. این ممکن است در یک یا هر دو چشم رخ دهد و احتمالاً در آغاز روی بینایی تأثیر نخواهد گذاشت. با گذشت زمان، بینایی مبهم، تصاویر کسلکننده، مبهم یا کم نور ایجاد میشوند که میتواند توانایی دید فرد در شرایط کمنور (شب) را تحت تأثیر قرار دهد. در صورت عدم درمان، آب مروارید میتواند منجر به کاهش بینایی شود. اگر متوجه تغییر ناگهانی در بینایی خود شده یا در صورتی که از آخرین معاینه چشم شما بیش از دو سال گذشته است، بهتر است برای معاینه به چشمپزشک مراجعه کنید.
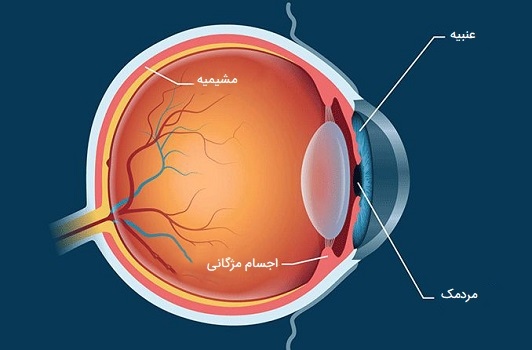
جسم مژگانی چشم انسان
جسم مژگانی یک ساختار دایرهای در چشم است که به عنبیه متصل شده و مستقیماً در پشت آن قرار دارد و مایع زلالیه را در داخل چشم تولید میکند. جسم مژگانی همچنین شامل یک عضله است که لنز چشم را قادر میسازد تا روی اجسام نزدیک متمرکز شود. این حلقه بافتی یکی از سه جز تشکیل دهنده یووآ چشم (لایه میانی رنگدانهای چشم) است.
دو قسمت دیگر عنبیه (قسمت رنگی چشم) و کوروئید یا مشیمیه (بخشی از چشم که شبکیه را تغذیه میکند) هستند. این دو بخش توسط جسم مژگانی به یکدیگر متصل میشوند. از نظر ساختاری، جسم مژگانی حلقهای از بافت است که عنبیه را احاطه کرده و آن را به کوروئید متصل میکند. جسم مژگانی وقتی به چشم نگاه میکنید دیده نمیشود زیرا در پشت عنبیه و صلبیه واقع شده است. ساختارهای موجود در جسم مژگانی شامل موارد زیر هستند.
- عضله مژگانی، که بر شکل عدسی داخل چشم انسان تأثیر میگذارد. انقباض عضله مژگانی باعث محدب شدن لنز میشود و چشم را قادر میسازد روی اجسام نزدیک متمرکز شود. عضله مژگانی توسط مجموعهای از الیاف بسیار نازک و مرتب شعاعی به نام ناحیه مژگانی (که به آن الیاف زونولار یا زونول نیز گفته میشود) به لنز متصل میشود که لنز را در داخل چشم انسان نگه میدارد.
- فرایندهای مژگانی، که حدود 70 برجستگی در جسم مژگانی هستند و حاوی سلولهایی هستند که در تولید زلالیه در چشم انسان نقش دارند و فشار چشم را کنترل میکنند.
عملکرد جسم مژگانی
جسم مژگانی سه عملکرد اصلی را در چشم انسان انجام میدهد. این ساختارها در انجام تطابق، نگه داشتن عدسی در جای خود و تولید مایع زلالیه که در قسمت جلویی چشم و زیر قرنیه قرار دارد نقش دارند. هر یک از این عملکردها برای سلامت چشم انسان ضروری هستند مثلا در صورت تولید بیش از حد زلالیه توسط جسم مژگانی، ممکن است شرایطی مانند فشار خون بالای چشم و گلوکوم ایجاد شود. در ادامه به توضیح هر کدام از این سه عملکرد در چشم انسان پرداختهایم.
- تطابق. جسم مژگانی به توانایی عدسی چشم برای افزایش خودکار قدرت تمرکز چشم انسان کمک میکند تا چشم اشیا نزدیک را ببیند.
- جسم مژگانی با استفاده از الیاف ریز به نام ناحیه مژگانی یا زونول، عدسی چشم را در پشت مردمک چشم در جای خود نگه میدارد.
- تولید مایع زلالیه در جسم مژگانی اتفاق میافتد. زلالیه مایعی شفاف در چشم است که تغذیه را فراهم کرده و به حفظ شکل چشم کمک میکند، همچنین سطح فشار چشم انسان را سالم نگه میدارد.
اختلالات جسم مژگانی
زلالیه که به طور مداوم توسط جسم مژگانی تولید میشود از کانالی به نام شبکه ترابکولار، در زاویه محل برخورد عنبیه و قرنیه تخلیه میشود. برای حفظ فشار سالم در چشم انسان باید بین میزان تولید زلالیه و میزان تخلیه آن تعادل وجود داشته باشد. این شرایط به فشار داخل چشم (IOP) معروف است. فشار خون بالای چشمی اصطلاحی است که برای توصیف IOP بالاتر از حد نرمال استفاده میشود، این فشار بالا میتواند منجر به گلوکوم شود. گلوکوم اصطلاحی است برای توصیف گروهی از شرایط مربوط به چشم که باعث آسیب به عصب بینایی شده و در صورت عدم درمان میتوانند منجر به کوری شوند.
پیرچشمی به از دست دادن طبیعی و وابسته به سن توانایی چشم در تمرکز بر روی اشیا نزدیک گفته میشود. این بیماری معمولاً مدتی پس از 40 سالگی اتفاق میافتد. پیرچشمی به این دلیل اتفاق میافتد که عدسی چشم با گذشت زمان ضخیم شده و انعطافپذیری طبیعی خود را از دست میدهد. جسم مژگانی توانایی عملکرد خود را حفظ میکند، اما لنز قادر به تغییر شکل نیست تا بتواند اجسام نزدیک را به نقطه کانونی برساند. خوشبختانه پیرچشمی با استفاده از عینک، لنزهای تماسی یا جراحی بینایی قابل درمان است. برای بعضی از افراد عینک مطالعه بدون نسخه یک راه حل ساده برای پیرچشمی است.
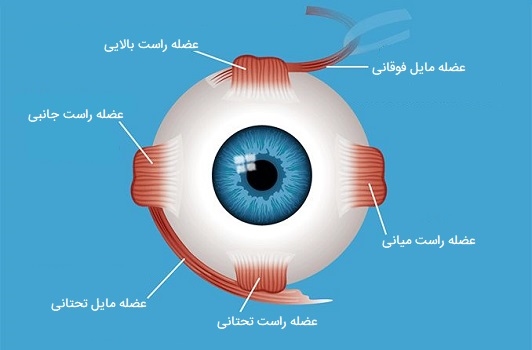
ماهیچه های چشم انسان
دو نوع عضله در چشم انسان وجود دارد عضلات بیرونی که در حرکت و نگهداری موقعیت چشم نقش دارند و عضلات داخلی که تمرکز روی دید اجسام نزدیک و میزان ورود نور به چشم را کنترل میکنند. عضلات بیرونی چشم (که عضلات خارج چشمی نیز نامیده میشوند) به قسمت خارجی کره چشم متصل شده و چشمها را قادر میسازند تا در تمام جهات میدان دید حرکت کنند. شش ماهیچه خارجی و یک عضله داخلی (که حرکت در پلک فوقانی را کنترل میکند) در چشم انسان وجود دارد. اگرچه عضلات خارج چشمی در مدار چشم یافت میشوند اما در خود کره چشم قرار ندارند.
وظیفه اصلی عضلات خارج چشمی چشم انسان کنترل حرکت چشم و ترازبندی آن است. آنها با ماهیچههای ذاتی چشم که باعث میشوند چشم بر روی اجسام نزدیک متمرکز شود و میزان نور را (از طریق کوچک و گشاد کردن مردمک) به چشم کنترل میکنند متفاوت هستند. عضلات ذاتی یا داخلی چشم شامل عضلات مژگانی، اسفنکتر عنبیه و عضلات شعاعی متسع کننده مردمک هستند. عملکرد ماهیچههای خارجی مسئول حرکات چشم ارادی و عملکرد ماهیچههای داخلی چشم غیر ارادی است.
در میان عضلات خارج چشمی، چهار عضله مستقیم (راست) و دو عضله مایل وجود دارند که با هم کار میکنند تا چشم را از یک طرف به طرف دیگر بالا و پایین ببرند و چرخش آن را کنترل کنند. علاوه بر این، عضلهای به نام «بالابرنده پلک بالا» (Levator Palpebrae Superioris) که پلک بالایی چشم انسان را بالا میبرد و آن را در موقعیت خود نگه میدارد. تمام این هفت عضله حرکتی چشم توسط سه عصب آمده از جمجمه کنترل میشوند که شامل «عصب موتور حرکتی» (The Oculomotor Nerve)، «عصب تروکلئار» (Trochlear Nerve) و «عصب ابدوسنس» (Abducens Nerve) هستند. ماهیچههای خارجی شامل عضلات رکتوس و عضلات مورب بوده که در ادامه درباره آنها بیشتر توضیح دادهایم.
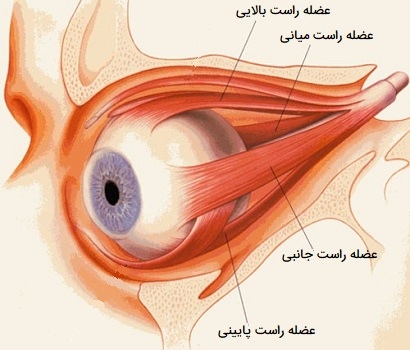
عضلات رکتوس چشم
چشم انسان دارای چهار عضله مستقیم است که همه آنها به نیمه جلویی چشم (قسمت قدامی دایره استوایی چشم) متصل میشوند. این عضلات عبارتند از: عضله راست بالایی، عضله راست میانی، عضله راست جانبی و عضله راست تحتانی. هر یک از عضلات راست چشم از حلقه تاندونی مشترک (بعضی اوقات به عنوان تاندون حلقوی یا آنولوس زین) یاد میشود، این یک حلقه رشتهای از بافت همبند است که عصب بینایی را در محلی که به مدار متصل میشود احاطه کرده است. رکتوس کلمهای لاتین به معنای مستقیم است که نشان میدهد عضلات رکتی مستقیماً از کاسه چشم به صلبیه چشم انسان متصل میشوند. در ادامه چهار عضله مستقیم چشم را بررسی کردهایم.
- «عضله راست بالایی» (Superior rectus muscle). این عضله در بالای چشم انسان یافت میشود و حرکت به سمت بالا را کنترل میکند. حرکت عضله راست بالایی توسط عصب حرکتی چشمی کنترل میشود.
- «عضله راست میانی» (Medial rectus muscle). عضله راست میانی به کناره چشم نزدیک به بینی متصل میشود و چشم را به سمت داخل حرکت میدهد. حرکت عضله راست میانی نیز توسط عصب حرکتی چشمی کنترل میشود.
- «عضله راست جانبی» (Lateral rectus muscle). عضله راست جانبی به کنار چشم نزدیک به استخوان تمپورال متصل میشود. این عضله همان چیزی است که به چشم انسان امکان حرکت به سمت خارج را میدهد. حرکت برای عضله راست جانبی توسط عصب ابدوسنس امکانپذیر است.
- «عضله راست تحتانی» (Inferior rectus muscle). عضله تحتانی راست در قسمت پایین چشم قرار دارد و اجازه میدهد تا چشم به سمت پایین حرکت کند. حرکت این عضله توسط عصب حرکتی چشم انسان کنترل میشود.
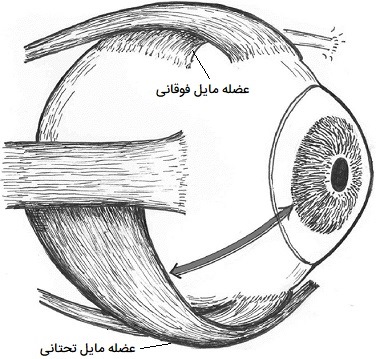
عضلات مورب چشم
دو عضله مایل در چشم انسان وجود دارند که این عضلات عبارتند از عضله مورب فوقانی و عضله مایل تحتانی. بر خلاف عضلات راست، عضلات مورب مستقیماً از طریق حلقه تاندونی مشترک به چشم انسان متصل نمیشوند. در عوض، عضلات مورب به صورت زاویهدار به چشم متصل میشوند و ریشه جداگانه دارند. در ادامه دو عضله مورب چشم انسان را بیشتر بررسی کردهایم.
- «عضله مورب فوقانی» (Superior oblique muscle). عضله مایل فوقانی چشم انسان از استخوان اسفنوئید سرچشمه میگیرد که یکی از هفت استخوانی است که گودی چشم را تشکیل میدهند و توسط عصب چهارم جمجمه (عصب تروکلئار) کنترل میشود. یک ساختار قرقرهای کوچک در چشم به نام تروکلئا عضله مایل فوقانی را از استخوان اسفنوئید به بالای چشم، نزدیکِ بینی متصل میکند. هنگامی که چشم در وضعیت عادی اولیه قرار دارد (معمولاً مستقیم به جلو است)، عملکرد اصلی عضله مایل فوقانی پیچش است. (به عبارت دیگر، نقطه 12 ساعته نصف النهار قرنیه را به سمت داخل بینی میچرخاند) همچنین خط دید چشم را به سمت پایین و خارج حرکت میدهد.
- «عضله مایل تحتانی» (Inferior oblique muscle). عضله مورب تحتانی چشم از جلوی کاسه چشم انسان، نزدیک به بینی سرچشمه میگیرد. عملکرد اصلی آن نگه داشتن چشم رو به بالا هنگام نگاه مستقیم به جلو است (موقعیت ساعت 12 نصف النهار قرنیه را به سمت گوش بچرخانید). همچنین چشم را بالا میبرد و میرباید (جهت نگاه را به سمت بالا و خارج حرکت میدهد). عملکرد عضله مایل تحتانی توسط عصب سوم جمجمه (عصب حرکتی چشمی) کنترل میشود.
عضله بالابرنده پلک بالا
در چشم انسان علاوه بر شش عضله اصلی خارج چشمی، عضله بیرونی دیگری نیز وجود دارد که «عضله بالابرنده پلک بالا» (Levator Palpebrae Superioris) نام دارد. این عضله، ماهیچه واحدی بوده که مسئول بالا بردن پلک فوقانی و حفظ موقعیت آن است. این عضله از استخوان اسفنوئید در ساختار مداری چشم سرچشمه میگیرد و حرکت آن توسط عصب حرکتی کنترل میشود.
مشکلات ماهیچه های چشم
اگر یکی از عضلات خارج چشمی بیش از حد قوی، ضعیف یا ناکارآمد باشد، اختلال حرکتی در چشم ایجاد میشود. اختلالات حرکتی چشم انسان میتوانند خفیف یا شدید باشند. اگر موردی به اندازه کافی شدید باشد، ممکن است جراحی عضله چشم توصیه شود. اختلالات حرکتی چشم در دوران کودکی بیشتر دیده شده، اما ممکن است در اواخر زندگی نیز ایجاد شوند. اگر فکر میکنید ممکن است دچار اختلال حرکتی چشم شده باشید، در اسرع وقت با یک چشم پزشک تماس بگیرید. مشکلاتی که به دلیل اختلال در عملکرد عضلات خارج از چشم ایجاد میشوند شامل موارد زیر هستند
- «نیستاگموس» (Nystagmus) یا حرکت غیر ارادی چشم
- «استرابیسموس» (Strabismus) یا چشمهای نامرتب
- «ازوتروپیا» (Esotropia) یا چشمان ضربدری
- «اگزوتروپیا» (Exotropia) یا انحراف چشم به سمت خارج
- «آمبلیوپیا» (Amblyopia) یا تنبلی چشم

صلبیه یا سفیده چشم انسان
قسمت سفید چشم که شخص هنگام مشاهده خود در آینه میبیند قسمت جلویی «صلبیه» (Sclera) است. با این حال، صلبیه یک بافت سخت و چرم مانند است که در اطراف کره چشم انسان گسترش مییابد و درست مانند پوسته تخم مرغ که آن را احاطه کرده و به تخم مرغ شکل میدهد، صلبیه نیز چشم انسان را احاطه کرده و به آن فرم میبخشد.
عضلات خارج چشمی به صلبیه متصل میشوند. این عضلات بر روی صلبیه کشیده شده و باعث میشوند چشم به چپ یا راست، بالا یا پایین و مورب یا چرخشی حرکت کند. صلبیه با لایه استرومای قرنیه پیوسته است. محل اتصال بین صلبیه سفید و قرنیه شفاف چشم انسان را لمبوس مینامند. ضخامت صلبیه از حدود 0/3 تا 1 میلیمتر است. این ساختار از الیاف (الیاف کوچک) کلاژن تشکیل شده است که در دستههای نامنظم و در هم تنیده قرار گرفتهاند.
آرایش و در هم آمیختگی این الیاف بافت همبند، علت استحکام و انعطافپذیری کره چشم است. صلبیه از نظر متابولیکی نسبتاً غیرفعال است و فقط خونرسانی محدودی دارد. برخی از رگهای خونی از طریق بیماری صلبیه به سایر بافتها منتقل میشوند اما خود صلبیه، فاقد رگهای خونی محسوب میشود. مقداری از تغذیه صلبیه از رگهای خونی در «اپیاسکلرا» (Episclera) که یک لایه بافت همبند نازک و سست است و در بالای صلبیه، زیر ملتحمه شفافی قرار دارد که صلبیه را میپوشاند. رگهای خونی بزرگتر از طریق ملتحمه قابل مشاهده هستند. سایر تغذیههای صلبیه از کوروئید زیرین ناشی میشود، این ساختار یک لایه عروقی کره چشم انسان است که بین صلبیه و شبکیه قرار دارد.
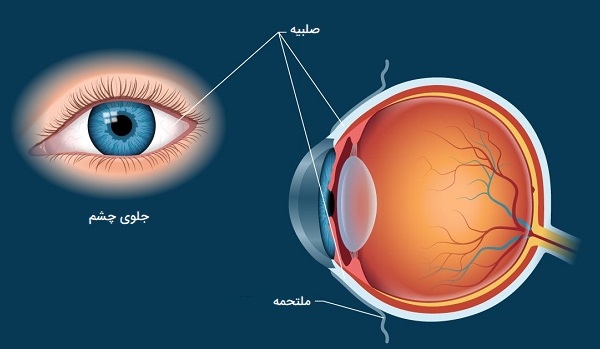
نقش صلبیه چییست؟
صلبیه همراه با «فشار داخل چشم» (IOP) فرم کره چشم انسان را حفظ میکند. طبیعت سخت و الیافی صلبیه همچنین از آسیب جدی مانند پارگی یا آسیب به چشم انسان در برابر ضربه خارجی محافظت میکند. صلبیه همچنین عضله خارج چشمی را که در کنترل حرکات چشم نقش دارد کنترل میکند.
بیماری های صلبیه چشم
چند مورد از انواع اختلالات و بیماریها وجود دارند که میتوانند بر صلبیه چشم انسان تأثیر بگذارند که یکی از آنها «یرقان صلبیه» (Scleral Icterus) یا زردی چشم است که «یخزدگی صلبیه» (Icteric Sclera) نیز نامیده میشود و طی آن بخش سفید چشم انسان به رنگ زرد مایل میشود. این بیماری با هپاتیت و سایر بیماریهای کبدی در ارتباط است. در مورد صحت و سقم نام این شرایط اختلاف نظر وجود دارد، برخی از محققان اظهار داشتهاند که زردی چشم (زردی) در واقع در ملتحمه اتفاق میافتد نه خود صلبیه و بنابراین در عوض باید این بیماری را بیماری ملتحمه نامید.
علی رغم این، بسیاری از پزشکان همچنان به زردی چشم یا زردی چشم اسکلرال ایکتروس میگویند زیرا این رنگ صلبیه سفید زیرین است که با توجه به شرایط تغییر کرده و زرد میشود. افزایش سطح بیلی روبین در سرم خون (رنگدانهای به رنگ زرد نارنجی که در کبد ایجاد میشود) معمولاً با ایکستروس اسکلرال مرتبط است. اگر دچار زردی چشم شدید، باید آزمایش خون دهید تا ببینید آیا به این بیماری مبتلا هستید و مشکلات کبدی همراه دارید یا خیر.
اختلال «صلبیه آبی» (Blue Sclera) زمانی ایجاد میشود که یک صلبیه سفید معمولاً تا حدی رنگ آبی داشته باشد. در بیماری صلبیه آبی اگر صلبیه به دلیل مادرزادی نازکتر از حد نرمال باشد یا نازک شدن صلبیه بر اثر بیماری ایجاد شود به شما اجازه میدهد رنگ بافت مشیمیه زیرین آن را ببینید. بیماریهای مادرزادی و وراثتی مرتبط با بیماری صلبیه آبی شامل «استئوژنز پرفیکتا» (Osteogenesis Imperfecta) (بیماری شکننده استخوان) و «سندرم مارفان» (Marfan's Syndrome) که یک بیماری بافت همبند است. بیماریهای اکتسابی مانند کمخونی فقر آهن نیز میتواند با بیماری صلبیه آبی همراه باشد.
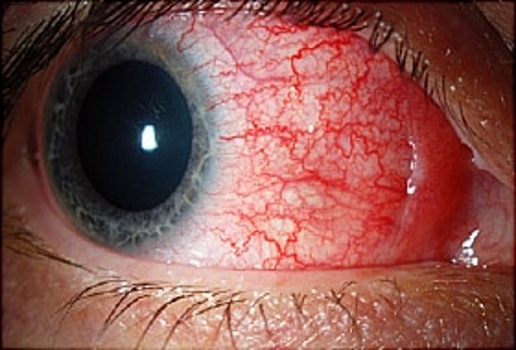
اختلال «اپیسکلریت» (Episcleritis) التهاب اپی اسکلرا (پوشش صلبیه) است که در بالای صلبیه و زیر ملتحمه قرار دارد. اپیسكلريت نسبتاً شايع است و تمايل به خوش خيمی و محدود كردن خود دارد. این حالت به دو شکل وجود دارد: اپیسکلریت گرهای که در آن قرمزی و التهاب بافت در ناحیهای گسسته و بلند که بر روی صلبیه قرار دارد و اپیسکلریت ساده که رگهای خونی اپیاسکرال متسع و بدون وجود گره هستند.
علت اکثر موارد اپیسکلریت ناشناخته است اما تعداد قابل توجهی (تا 36 درصد) از افرادی که به این بیماری چشمی مبتلا هستند، یک اختلال سیستمیک روماتیسمی مانند آرتریت روماتوئید، کولیت اولسراتیو، لوپوس، روزاسه، نقرس و سایر موارد مرتبط را نیز دارند. برخی از عفونتهای چشم نیز ممکن است با اپیسکلریت همراه باشد. بیشتر مراحل عود بیماری طی دو تا سه هفته به خودی خود برطرف میشوند. در صورت ایجاد مشکل، ممکن است داروی خوراکی برای درد و اشک مصنوعی توصیه شود.
اختلال دیگر «اسکلریتیس» (Scleritis) بوده که این هم التهاب اپیاسکلرا و هم خود اسکلرا (صلبیه) است. اسکلریتیس یک نوع قرمزی جدیتر چشم و به طور معمول دردناکتر از اپیاسکلریتیس است. تا 50 درصد از موارد مبتلا به اسکلریتیس یک بیماری سیستمیک زمینهای مانند آرتریت روماتوئید را نیز دارند. به طور کلی، ابتلا به اسکلریتیس به تدریج بوده و بیشتر بیماران در طی چندین روز دچار درد شدید و سوراخکننده چشم شده که این درد با حرکات چشم بدتر میشود. در بیشتر موارد، التهاب از یک ناحیه آغاز شده و تا زمانی که کل صلبیه درگیر شود، گسترش مییابد. اسکلریت میتواند باعث آسیب دائمی چشم و کاهش بینایی شود. عوارض مکرر آن شامل التهاب قرنیه (کراتیت)، یووئیت (التهاب لایه میانی چشم که از عنبیه، بدن مژک و کوروئید تشکیل شده است)، آب مروارید و گلوکوم است.
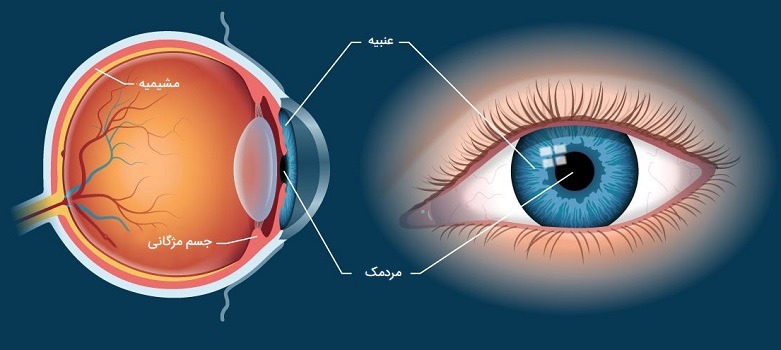
عنبیه چشم انسان
«عنبیه» (Iris) قسمت رنگی چشم انسان است و در واقع اندازه مردمک چشم را کنترل میکند. این بدان معنی است که در تنظیم میزان ورود نور به چشم انسان نقش دارد. عنبیه از بافت همبند و عضله اطراف مردمک چشم ساخته شده و رنگ چشمهای ما را تعیین میکند. ساختار، الگو و رنگ عنبیه چشم انسان به اندازه اثر انگشت هر فرد بینظیر است. این ساختار بر اساس نام الهه یونانی رنگین کمان نامگذاری شده است.
کار عنبیه چیست؟
عنبیه علاوه بر اینکه به چشم رنگ میدهد مانند دیافراگم دوربین عمل کرده و اندازه مردمک چشم را کنترل میکند. یک عضله در داخل عنبیه در نور شدید (به عنوان مثال نور کامل خورشید) مردمک چشم را منقبض میکند و عضله دیگر عنبیه در نور کم و تاریکی مردمک را گشاد میکند. رنگ عنبیه چشم انسان هیچ تاثیری در بینایی افراد ندارد و فردی با چشمان قهوهای در مقایسه با کسی که چشمان آبی دارد دنیا را تاریکتر نمیبیند.
اختلالات عنبیه
برخی از اختلالات مرتبط با عنبیه ژنتیکی بوده و برخی از آنها مرتبط با مشکلاتی است که در طول زندگی برای انسان پیش میآیند. به عنوان مثال بیماری «یووتیس» (Uveitis) التهاب یووآ بوده که هنگامی که به عنبیه محدود شود، به آن ایریتیس میگویند. اگر التهاب بر روی عنبیه و جسم مژگانی تأثیر بگذارد، به آن یووئیت قدامی یا «ایریدوسیکلیت» (iridocyclitis) میگویند. دلایل زیادی برای یووتیس وجود دارد اما اغلب نمیتوان علت آن را تعیین کرد. علائم شامل قرمزی دردناک چشم، حساسیت به نور و کاهش قدرت بینایی هستند. انواع دیگری از اختلالات درگیر کننده عنبیه وجود دارند که در ادامه به آنها پرداختهایم.
- «کلوموبای عنبیه» (Iris coloboma). یک اختلال مادرزادی است که در آن بخشی از بافت عنبیه طبیعی از بین رفته است و باعث ایجاد سوراخ کلید یا چشم گربهای (که حالات نامناسب برای مردمک چشم هستند) میشود. در برخی موارد، کولوبومای عنبیه چشم میتواند باعث تاری دید، کاهش کاهش بینایی، دوبینی و تصاویر خیالی شود. غالباً افراد مبتلا به کولوبومای عنبیه برای بهبود ظاهر چشم و کاهش علائم بینایی ناقص، لنزهای تماسی مصنوعی را استفاده میکنند.
- «ملانوم یووآل» (Uveal melanoma). این اختلال یک رشد سرطانی در عنبیه، اجسام مژگانی یا کوروئید است. اگر رشد در بخش خلفی رخ دهد، به آن ملانوم مشیمیه گفته میشود و اگر در عنبیه باشد، آن را ملانوم عنبیه مینامند. تومورهای سرطانی در این ناحیه ملانوما نامیده شده زیرا در سلولهای رنگدانهای (ملانوسیتها) واقع در داخل یووآ ایجاد میشوند. ملانومهای یووال رایجترین نوع سرطان در داخل چشم است و تومورها میتوانند به سایر قسمتهای بدن متاستاز دهند. گزینههای درمانی متفاوتی وجود دارند، اما در برخی موارد، برداشتن چشم آسیبدیده ممکن است لازم باشد.
- «نووس عنبیه» (Iris nevus). این اختلال یک کک و مک (غلظت موضعی رنگدانه) در عنبیه چشم است. مانند کک و مک روی پوست بدن، خالهای عنبیه نیز تقریباً همیشه پایدار و بیضرر هستند. با این حال اگر کک و مک چشم دارید و به نظر میرسد در حال بزرگتر شدن هستند، سریعاً به چشمپزشک خود مراجعه کنید. در موارد نادر، ناحیه عنبیه میتواند به یک رشد بدخیم تبدیل شود.
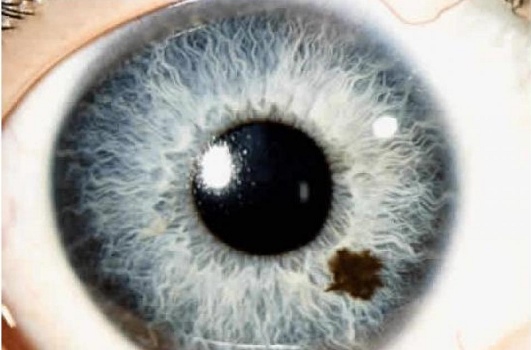
قرنیه چشم انسان
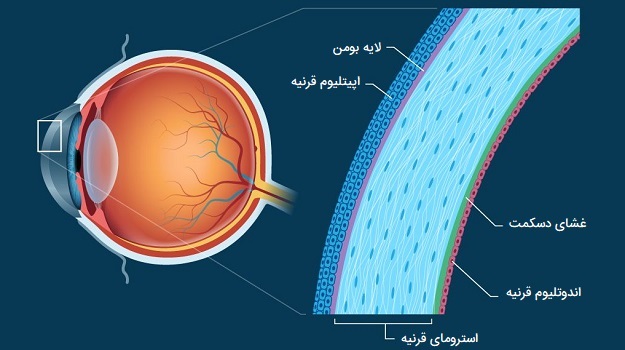
«قرنیه» (Cornea) اجازه میدهد تا نور برای دید به چشم وارد شود و سطح شفاف جلویی چشم است. درست در مقابل عنبیه و مردمک قرار دارد و به نور اجازه ورود به چشم را میدهد. قرنیه از جلوی چشم مشاهده میشود، عرض قرنیه کمی بیشتر از طول آن است. دلیل این امر این است که صلبیه (سفیدی چشم) در قسمت بالا و پایین قرنیه قدامی کمی همپوشانی دارد. در صورت مشاهده از جلو قطر افقی قرنیه به طور معمول حدود 12 میلیمتر و قطر عمودی آن 11 میلیمتر است. اما اگر از پشت مشاهده شود، قرنیه به صورت دایرهای شکل به نظر میرسد و قطر یکنواخت آن تقریباً 11/7 میلیمتر است. ضخامت مرکزی قرنیه به طور متوسط حدود 550 میکرون (میکرومتر) یا کمی بیشتر از نیم میلیمتر است. قرنیه از جلو به عقب پنج لایه دارد، این لایهها عبارتند از:
- اپیتلیوم قرنیه (The corneal epithelium). این لایه خارجی قرنیه پنج تا هفت سلول ضخامت داشته و حدود 50 میکرون اندازه دارد که این باعث میشود کمی کمتر از 10 درصد ضخامت کل قرنیه باشد. سلولهای اپیتلیال به طور مداوم در لایه اشکی سطح چشم تولید و از بین میروند. زمان گردش کل اپیتلیوم قرنیه حدود یک هفته است. زمان بازسازی کل اپیتلیوم قرنیه حدود یک هفته است.
- «لایه بومن» (Bowman's layer). این یک صفحه فیبری بسیار نازک از 8 تا 14 میکرون و متراکم است که انتقالات بین اپیتلیوم قرنیه و استرومای زیرین را تشکیل میدهد.
- «استرومای قرنیه» (The corneal stroma). ضخامت این لایه میانی قرنیه 500 میکرون یا تقریباً 90 درصد ضخامت کل قرنیه است. این لایه از رشتههای همبند به نام فیبریلهای کلاژن تشکیل شده است. اندازه این فیبریلها یکنواخت است و به موازات سطح قرنیه در 200 تا 300 بسته نرم و صاف به نام «لاملا» (lamellae) که در کل قرنیه امتداد دارند، قرار گرفتهاند. آرایش منظم و فاصله یکنواخت این لاملاها همان چیزی است که قرنیه را کاملاً واضح میکند.
- «غشای دسکمت» (Descemet's membrane). این لایه بسیار نازک، استروما را از لایه زیرین اندوتلیال قرنیه جدا میکند. غشای دسکمت به تدریج در طول زندگی ضخیم میشود، این ضخامت در کودکان حدود 5 میکرون و در بزرگسالان 15 میکرون ضخامت دارد.
- «اندوتلیوم قرنیه» (The corneal endothelium). این لایه داخلیترین لایه قرنیه است و پشت اندوتلیوم با زلالیه (آبی که فضای بین قرنیه و عنبیه و مردمک را پر میکند)، شستشو داده شده است. اندوتلیوم قرنیه فقط یک لایه سلول ضخیم بوده و اندازه آن حدود 5 میکرون است. اکثر سلولهای اندوتلیال ششضلعی هستند اما ممکن است بعضی از آنها پنج یا هفت ضلع داشته باشند، آرایش منظم این سلولها را موزاییک اندوتلیال مینامند.
عملکرد قرنیه
همانطور که قبلاً ذکر شد، قرنیه شفاف به نور اجازه میدهد تا برای بینایی به چشم وارد شود. اما عملکرد بسیار مهم دیگری نیز دارد، قرنیه تقریباً 65 تا 75 درصد از قدرت تمرکز چشم را تأمین میکند. باقیمانده قدرت تمرکز چشم توسط عدسی کریستالی درست در پشت مردمک چشم تأمین میشود. بیشترین عیوب انکساری شامل نزدیکبینی، دوربینی و آستیگماتیسم به دلیل انحنای کمتر از حد مطلوب تقارن قرنیه است. از طرف دیگر، پیرچشمی به دلیل تغییر پیری عدسی کریستالی است. علاوه بر اجازه ورود نور به چشم و تأمین بیشتر قدرت تمرکز چشم، قسمتهای جداگانه قرنیه عملکردهای ویژهای بر عهده دارند که در ادامه بیان شدهاند:
- اپیتلیوم قرنیه سطح مطلوبی را برای پخش فیلم اشکآور در سطح چشم فراهم میکند تا مرطوب و سالم بماند و دید شفاف و پایداری داشته باشد.
- طبیعت متراکم لایه بومن از نفوذ خراش قرنیه به استرومای قرنیه جلوگیری میکند. سایش قرنیه که به لایه اپیتلیال خارجی محدود میشود، به طور کلی بدون زخم بهبود مییابد. اما خراشهایی که به لایه بومن و استروما قرنیه نفوذ میکنند به طور معمول جای زخمهایی دارند که میتوانند بینایی را تحت تأثیر قرار دهند.
- لایه تک سلولی که اندوتلیوم را تشکیل میدهد، محتوای مایع درون قرنیه را حفظ میکند. آسیب به اندوتلیوم قرنیه میتواند باعث تورم شود که میتواند بینایی و سلامت قرنیه را تحت تأثیر قرار دهد.
مشکلات قرنیه
تعدادی از شرایط میتوانند روی قرنیه تأثیر بگذارند. از جمله مشکلات شایع قرنیه «آرکوس سنیلیس» (Arcus senilis) است که با افزایش سن، اغلب یک حلقه سفید در محیط قرنیه ایجاد میشود، همچنین به آن آرکوس قرنیه نیز گفته میشود و این شایعترین تغییر قرنیه بر اثر پیری است. حلقه سفید که از کلسترول و ترکیبات مربوطه تشکیل شده است به سختی قابل مشاهده یا برجسته است. در افراد مسن، قوس قرنیه معمولاً به سطح کلسترول خون ارتباط ندارد. اما اگر در فرد زیر 40 سال رخ دهد، باید آزمایش خون برای بررسی چربی خون (غلظت غیرطبیعی بالای چربیها در خون) انجام شود. انواع اختلالات دیگری که قرنیه چشم انسان در آنها درگیر میشود در ادامه توضیح داده شدهاند.
- «سایش قرنیه» (Corneal abrasion). قرنیه خراشیده شده میتواند بسیار دردناک باشد و منجر به عفونت چشم شود.
- «ناخنک چشم» (Pterygium). ناخنک رشد فیبری است که از صلبیه شروع میشود اما میتواند به قرنیه محیطی رشد کرده و باعث تحریک، مشکلات بینایی و تغییر شکل جلوی چشم شود.
- «خشکی چشم» (Dry eyes). اگرچه علت خشکی چشم به طور معمول از غده اشک و پلک شروع میشود اما میتواند منجر به آسیب به اپیتلیوم قرنیه شده که باعث ناراحتی چشم و اختلالات بینایی میشود.
- «زخم قرنیه» (Corneal ulcer). زخم قرنیه یک عفونت جدی مانند آبسه در قرنیه است که میتواند منجر به درد، اسکار و کاهش بینایی قابل توجهی شود.
- «دیستروفی قرنیه» (Corneal dystrophy). دیستروفی تضعیف یا تحلیل رفتن بافت است. رایجترین دیستروفی قرنیه که «دیستروفی فوکس» (Fuch's dystrophy) نامیده میشود اندوتلیوم قرنیه را تحت تأثیر قرار میدهد، باعث تورم قرنیه، دید مه آلود، حساسیت به نور و سایر مشکلات میشود.
- «کراتیت آکانتامبایی» (Acanthamoeba keratitis). این یک عفونت بسیار جدی و دردناک قرنیه است که میتواند باعث درد قابل توجه و کاهش بینایی شود.
- «کراتیت قارچی» (Fungal keratitis). این یکی دیگر از عفونتهای خطرناک قرنیه است که در بیشتر از افرادی که عینک میزنند بر لنزهای تماسی تأثیر میگذارد.
- «قوز قرنیه» (Keratoconus). این یک نازک شدگی و تغییر شکل قرنیه است که باعث مشکلات بینایی میشود و با عینکهای عادی یا لنزهای تماسی قابل اصلاح نیست. در برخی موارد، مشکلات بینایی ناشی از قوز قرنیه با لنزهای تماسی اسکلرال یا تماسهای ترکیبی قابل اصلاح است اما در موارد شدید، ممکن است پیوند قرنیه مورد نیاز باشد.
- «اکتازیای قرنیه» (Corneal ectasia). این نازک شدن و تغییر شکل قرنیه بوده که شبیه قوز قرنیه است اما به عنوان یک عارضه نادر جراحی لیزیک یا سایر جراحیهای انکساری قرنیه در نظر گرفته شده است.

زلالیه چیست؟
«زلالیه» به عنوان مایع شفاف و آبکی داخل جلوی چشم تعریف میشود و با آوردن مواد مغذی به چشم و با حفظ فشار و شکل طبیعی چشم کار میکند. چشم به طور مداوم در حال تولید آب جدید است، در حالی که مایع قدیمی از طریق شبکه توری از چشم تخلیه میشود. داشتن مقادیر مساوی از زلالیه تولید شده و تخلیه شده همزمان، باعث متعادل نگه داشتن فشار چشم میشود. زلالیه تقریباً به طور کامل (99/9 درصد) از آب تشکیل شده و 0/01 درصد باقیمانده آن از مواد مغذی مانند قندها، پروتئینها و ویتامینها ساخته شده است.
عملکرد زلالیه
چندین ساختار چشمی که در اتاقهای قدامی و خلفی چشم قرار دارند، منبع خونی ندارند. در عوض آنها برای تغذیه به مایع زلالیه وابسته هستند. زلالیه نیز با جریان مداوم خود از طریق اتاقهای قدامی و خلفی، مواد زائد چشم انسان را از بین میبرد. مایع زلالیه ضمن تأمین تغذیه و دفع مواد اضافی، وظیفه حفظ فشار مناسب و متعادل درون چشم را نیز بر عهده دارد. این ممکن است یک کار ساده به نظر برسد اما برای سلامتی چشم فوق العاده مهم است. عدم تعادل در ایجاد و تخلیه زلالیه میتواند منجر به فشار بالای چشم شود که به آن IOP یا فشار چشم نیز گفته میشود. فشار زیاد چشم یک عامل اصلی گلوکوم (آب سیاه) بوده که یک بیماری بالقوه تهدید کننده بینایی به شمار میرود.
جریان مایع زلالیه از محل تولید آن یعنی جسم مژگانی در محفظه خلفی چشم شروع شده، از جسم مژگانی خارج شده و از طریق مردمک چشم به محفظه قدامی وارد میشود. سپس زلالیه از طریق ساختاری به نام «گوشه زهکشی» (Drainage Angle) از اتاق قدامی خارج میشود. هنگامی که زلالیه وارد گوشه زهکشی شود از طریق یک بافت اسفنجی به نام شبکه توری، چشم را ترک میکند. شبکه توری مایع را به یک کانال زهکشی منتقل میکند که «مجرای اشلم» (Schlemm’s canal) نامیده میشود، جایی که پس از آن زلالیه به سیستم گردش خون چشم تخلیه میشود.
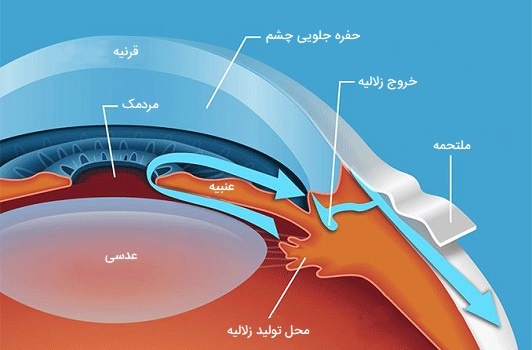
مشکلات زلالیه چشم
عدم تعادل در مقدار تولید شده و تخلیه شده زلالیه چشم انسان میتواند منجر به فشار بالای چشم شود. این میتواند به دلیل تولید بیش از حد زلالیه یا تخلیه ناکافی آن رخ دهد. همانطور که بیان شد، زلالیه از طریق گوشه زهکشی چشم انسان را ترک میکند. ممکن است گوشه زهکشی باز یا بسته (به این معنی که مسیر عبور باریک است) باشد. هرچه زاویه زهکشی باریکتر شود، تخلیه مایع زلالیه دشوارتر است. هنگامی که کانال تخلیه باریک میشود تا جایی که آب نمیتواند به طور مؤثر تخلیه شود، منجر به «گلوکوم زاویه باریک» (Narrow-angle Glaucoma) میشود که فشار چشم بالا ناشی از بسته شدن زاویه تخلیه است. این نوع گلوکوم نادر است و ممکن است به تدریج یا به طور ناگهانی (بسته شدن حاد زاویه) پدیدار شود.
همچنین ممکن است زهکشی ضعیف زلالیه را تجربه کنید حتی اگر زاویه زهکشی کاملا باز باشد که این شرایط به عنوان گلوکوم زاویه باز شناخته شده و در اثر انسداد کانالهای تخلیه (مانند شبکه توری یا مجرای اشلم) ایجاد میشود. گلوکوم زاویه باز به طور آهسته ایجاد میشود و متداولترین نوع گلوکوم است که حداقل 90 درصد موارد گلوکوم را شامل میشود. هر دو نوع گلوکوم در صورت عدم درمان میتواند به بینایی آسیب برسانند و در نهایت باعث کوری شوند.
زجاجیه چشم انسان چیست؟
«مایع زجاجیه» (Vitreous humor) که بدن شیشهای نیز نامیده میشود، مادهای شفاف، آبکی و ژل مانند است که فضای داخلی چشم را پر میکند. بدن شیشهای که از پشت عدسی چشم تا شبکیه چشم پوشیده شده است، بزرگترین قسمت کره چشم را تشکیل میدهد. زجاجیه مایعی است که قسمت بزرگی از قسمت داخلی کره چشم را به نام اتاق زجاجیه پر میکند. محفظه زجاجیه تقریباً 80 درصد چشم را اشغال کرده، بنابراین زجاجیه در داخل چشم به شکل دادن به کره چشم کمک میکند. مایعات داخل محفظه زجاجیه بیشتر از آب تشکیل شدهاند، اما حاوی مقادیر کمی کلاژن، پروتئینها، الکترولیتها و قندهای مهم مانند گلیکوزآمینو گلیکانها است.
عملکرد زجاجیه چیست؟
جسم زجاجیه علاوه بر حفظ فرم چشم، باعث تمیز ماندن مرکز چشم میشود. برای اینکه بینایی تیز امکانپذیر باشد، نور خارج باید از طریق چشم بتابد و مستقیماً روی قسمت میانی شبکیه به نام ماکولا تمرکز کند. از آنجا که زجاجیه شفاف و آبکی است، نور به راحتی به جایی که باید برای دید خوب حضور یابد هدایت میشود. عملکرد جالب دیگر زجاجیه این است که به کاهش هرگونه شوک یا اختلال در چشم کمک میکند. به عنوان مثال، وقتی شخصی سریعاً سر خود را تکان میدهد یا حرکت میدهد، زجاجیه شوک ناشی از این حرکات را جذب میکند. این جذب شوک در هنگام فعالیتهای بدنی، مانند دویدن یا هنگامی که کسی از ناحیه سر آسیب ببیند نیز رخ میدهد. توانایی زجاجیه در کاهش اغتشاشات داخل چشم به جلوگیری از آسیب چشم کمک میکند.
اختلالات زجاجیه چشم انسان
با پیر شدن چشم، تغییرات طبیعی در جسم زجاجیه رخ میدهد. چنین تغییراتی میتواند منجر به مشکلات چشمی مرتبط با سن شود که از بیخطر تا تهدید کننده بینایی متفاوت هستند. شرایط شایع بالینی چشم مربوط به جسم شیشهای چشم انسان شامل جدا شدن زجاجیه و پارگی شبکیه است. «تحلیل رفتن زجاجیه» (Vitreous degeneration)، همچنین به نام سینرزیس زجاجیه شناخته میشود ، با نازک شدن مایع زجاجیه مشخص میشود.
در چشم یک فرد جوان، زجاجیه ضخیم و ژل مانند است که اتاق زجاجیه را پر میکند و این پر شدگی حالت سیال بودن زجاجیه را حفظ میکند. با بالغ شدن چشم، این ماده ژل مانند شروع به نازک شدن و رقیق شدن کرده و پر کردن فضای موجود در چشم را برای مایع زجاجیه دشوار میکند. اختلالات دیگر زجاجیه چشم انسان در ادامه بررسی شدهاند:
- جدا شدن زجاجیه خلفی: جداشدگی زجاجیه خلفی (PVD) هنگامی اتفاق میافتد که مایع زجاجیه شروع به کنده شدن از بافت همبند متصل به شبکیه کند. این معمولاً به دلیل تحلیل رفتن شیشه اطراف آن اتفاق میافتد، جایی که دیوارههای زجاجیه با مایع شدن ماده ژل مانند شروع به آویزان شدن میکنند. همانطور که زجاجیه از بافت همبند جدا میشود، شناورهای شیشهای در بینایی شما ظاهر میشوند. شناورهای چشم، تودههای كوچک یا كلاگنی هستند كه با دور شدن از بافت همبند، به داخل زجاجیه میشكند. اشکال و انواع گلگیرهای چشم از فردی به فرد دیگر متفاوت است. اگرچه ممکن است باعث حواس پرتی شوند اما به طور معمول خطرناک نیستند. گرچه جدا شدن زجاجیه بخشی از روند پیری چشم است و بدون هیچ مشکلی اتفاق میافتد اما احتمال ایجاد شرایط جدیتر وجود دارد.
- پارگی و جداشدگی شبکیه: شرایطی است که غلاف زجاجیه از بافتی که آن را به شبکیه متصل میکند جدا شود. (شبیه برداشتن برچسب از یک ورق کاغذ است: ممکن است برچسب به طور تمیز پوست کنده شود یا تکههای کاغذ با برچسب از بین بروند). ممکن است در هنگام جدا شدن، تکههای شبکیه با زجاجیه از بین بروند و منجر به پارگی شبکیه شود. از آنجا که پارگی شبکیه میتواند منجر به جدا شدن شبکیه شود، بررسی آن توسط چشم پزشک بسیار مهم است. جدا شدن شبکیه یک بیماری جدی، تهدیدکننده بینایی است که برای ترمیم نیاز به جراحی دارد.
- خونریزی زجاجیه: همانطور که قبلاً ذکر شد جسم زجاجیه از عروق تشکیل نشده و به رگهای خونی اعتماد نمیکند. با این حال، عروق خونی زیادی در اطراف محفظه زجاجیه وجود دارد. در شرایط خاص، مانند رتینوپاتی دیابتی یا کمخونی داسی شکل، رگهای خونی غیرطبیعی میتوانند به حفره زجاجیه رشد کنند. ممکن است این رگهای خونی پاره شوند و در داخل یا نزدیک به زجاجیه خونریزی کنند که این شرایط به عنوان خونریزی زجاجیه شناخته میشود. خونریزی زجاجیه دردناک نیست و ممکن است به صورت کدر یا لکههای تیره در بینایی شما ظاهر شود. در صورت عدم درمان خونریزی زجاجیه، بینایی چشم انسان آسیب دیده و از بین میرود.
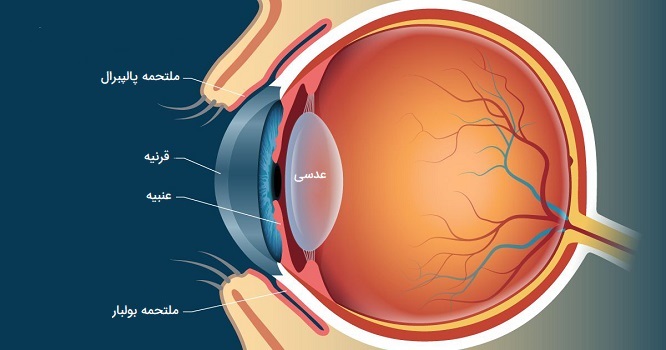
ملتحمه چشم انسان
«ملتحمه» (Conjunctiva) یک لایه نازک و شفاف از بافتها است که قسمت جلوی چشم از جمله صلبیه و داخل پلکها را میپوشاند. ملتحمه مانع از آن میشود که باکتریها و مواد خارجی به قسمت پشتی چشم ورود کنند. این ساختار حاوی رگهای خونی قابل رویت است که در تضاد با پس زمینه سفید رنگ صلبیه دیده میشود. ملتحمه دارای دو بخش است که به هم متصل هستند و این ویژگی باعث میشود لنزهای تماسی (یا هر چیز دیگری) پشت چشم انسان گم نشوند، در ادامه درباره هر کدام توضیح دادهایم.
- ملتحمه «بولبار» (Bulbar conjunctiva). این قسمت از ملتحمه قسمت قدامی صلبیه (بخش سفید چشم) را میپوشاند. ملتحمه بولبار در محل اتصال بین صلبیه و قرنیه متوقف تمام شده و قرنیه را نمیپوشاند.
- «ملتحمه پالپبرال» (Palpebral conjunctiva). این قسمت سطح داخلی پلکهای بالا و پایین را میپوشاند. اصطلاح دیگر ملتحمه پالپبرال، «ملتحمه تارسال» (Tarsal conjunctiva) است.
عملکرد ملتحمه چیست؟
ملتحمه رگهای خونی کوچک زیادی دارد که مواد مغذی چشم و پلکها را تأمین کرده، این ماده همچنین حاوی سلولهای خاصی است که برای جلوگیری از سندرم خشکی چشم، ترکیباتی از اشک را ترشح میکند. عملکردهای اولیه ملتحمه شامل موارد زیر هستند:
- سطح جلویی چشم را مرطوب و روان نگه میدارد.
- سطح داخلی پلکها را مرطوب و روان نگه میدارد تا بدون اصطکاک یا ایجاد سوزش، چشم انسان به راحتی باز و بسته شوند.
بیماری های ملتحمه چشم انسان
تعدادی از شرایط بالینی و اختلالات مربوط به چشم میتوانند بر ملتحمه تأثیر بگذارند. از جمله مشکلات متداول آن «ورم ملتحمه» (Conjunctivitis) یا چشم صورتی نیز نامیده میشود، این حالت التهاب ملتحمه است که میتواند دلایل مختلفی داشته باشد. اختلال بعدی «رنگپریدگی ملتحمه» (Conjunctival pallor) این حالت ایجاد یک ظاهر کم رنگ و ناسالم در ملتحمه پالپبرال است که میتواند نشانه کمخونی باشد. «ملتحمه تزریق شده» (Injected conjunctiva) که یک نوع قرمزی چشم است که در اثر گشاد شدن رگهای خونی در ملتحمه ایجاد میشود و میتواند دلایل زیادی داشته باشد. انواع مشکلات دیگر ملتحمه چشم انسان در ادامه بیان شدهاند.
- «کیست ملتحمه» (Conjunctival cyst). این یک کیسه شفاف با دیواره نازک در ملتحمه است که حاوی مایع شفاف است و شبیه یک تاول کوچک و واضح بر روی پوست چشم انسان است. کیست یا کیسه ملتحمه میتواند در نتیجه عفونت چشم، التهاب یا سایر دلایل ایجاد شود.
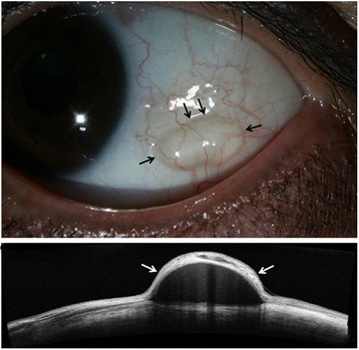
- «خونریزی ملتحمه» (Conjunctival hemorrhage). این خونریزی از یک رگ خونی کوچک در سطح جلوی چشم انسان بالای صلبیه است. خون نشت شده در زیر ملتحمه پخش شده و باعث میشود که سفیدی چشم قرمز روشن به نظر برسد. این نوع چشم قرمز بیخطر است و به طور معمول در طی دو هفته برطرف میشود.
- «لنفوم ملتحمه» (Conjunctival lymphoma). این بیماری توموری در سطح جلویی چشم است که معمولاً به صورت وصلهای گوشتی به رنگ خاکستری ظاهر میشود. لنفومهای ملتحمه به طور معمول در پشت پلکها پنهان شده و بدون درد هستند. بنابراین ممکن است مدتی قبل از پیدا شدن وجود داشته باشند خصوصاً در افرادی که معاینه چشم منظمی ندارند. اگر روی چشم شما رشد ناحیه گوشتی مشاهده کردید که شبیه این توصیف لنفوم ملتحمه است، سریعاً به چشم پزشک مراجعه کنید که میتواند آن را ارزیابی کند و شاید برای تعیین روش درمانی مناسب، بیوپسی (نمونهگیری) انجام دهد.
- «همانژیوم ملتحمه» (Conjunctival hemangioma). این یک تومور خوش خیم (غیرسرطانی) رگهای خونی کوچک است که کیسهای قرمز و پر از خون را در ملتحمه ایجاد میکند. همانژیوم بزرگ ملتحمه در صورت تحریک میتواند با جراحی برداشته شود.
- «نئوس ملتحمه» (Conjunctival nevus). این یک رشد شایع و خوش خیم در ملتحمه بولبار است و در واقع خالهای ملتحمه شایعترین رشد در سطح چشم است. نئوس ملتحمه میتواند از زرد تا قهوهای تیره متغیر باشد و با گذشت زمان تیره یا روشن شود. در بیشتر موارد، هیچ نیازی به درمان نیوس ملتحمه نیست، اما اگر بزرگ شود میتوان آن را با جراحی برطرف کرد.
- «ملانوم ملتحمه» (Conjunctival melanoma). این یک رشد سرطانی مرتفع، تاریک یا نسبتاً واضح در ملتحمه بولبار است. ملانومای ملتحمه غیرمعمول است اما به طور بالقوهای کشنده است. سلولهای سرطانی ناشی از ملانوم ملتحمه میتوانند به کره چشم نفوذ کرده و از طریق سیستم لنفاوی یا جریان خون به ریهها، کبد، مغز و استخوانها منتقل شوند.
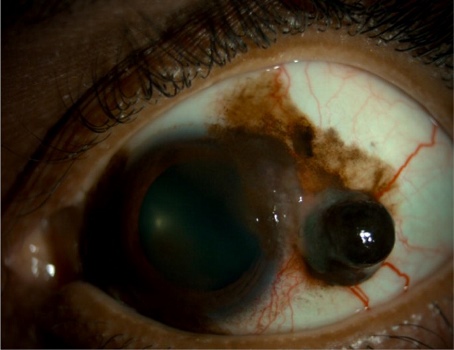
عصب بینایی چیست؟
«عصب بینایی» (Optic nerve) در پشت چشم قرار دارد و چشم را به مغز متصل میکند. تکانههای تولید شده توسط شبکیه از طریق عصب بینایی به مغز (محل تبدیل پیامهای عصبی به تصاویر) ارسال میشود، عصب بینایی عصبی است که اطلاعات را از چشم به مغز منتقل میکند.
این عصب دومین از بین اعصاب دوازده گانه جمجمه شامل عصب بویایی، عصب حرکتی چشمی، عصب صورت و غیره است. به همین دلیل، عصب بینایی عصب جمجمه دوم یا عصب جمجمه II نیز نامیده میشود، عصب بینایی در پشت چشم و به شبکیه متصل است. این عصب با اینکه در چشم قرار دارد اما به دلیل عملکردش بخشی از سیستم عصبی محسوب میشود.
سلولهای عصبی (گانگلیونی) و همچنین میلیونها نورون عصبی عصب بینایی را تشکیل میدهند. در طی معاینه چشم، پزشک میتواند با انجام یک بررسی کامل شبکیه، به راحتی سر عصب بینایی را که «دیسک بینایی» (Optic Disc) نامیده میشود، مشاهده کند. این قسمت از عصب بینایی در امتداد مغز قرار دارد و آن را به بخشی از مغز که از خارج قابل مشاهده است تبدیل میکند.
عملکرد عصب بینایی
عملکرد طبیعی عصب بینایی ارسال سیگنال از چشم به مغز است و به عنوان یک پیامرسان برای کمک به ما در تعیین آنچه میبینیم کار میکند. وقتی نور به چشم وارد میشود، قرنیه سعی میکند آن را مستقیماً بر روی شبکیه متمرکز کند تا واضحترین تصویر را بدست آورد. شبکیه نور را حس کرده و از آن برای ایجاد تکانه یا پیام عصبی استفاده میکند. اگرچه کار عصب بینایی ساده به نظر میرسد، اما این ساختار یک بخش حیاتی از توانایی ما برای درک جهان اطراف است.
مشکلات عصب بینایی
هنگامی که مشکلی در عصب بینایی در اثر ضربه، بیماری یا قرار گرفتن در معرض عناصر مضر ایجاد میشود تأثیری که بر بینایی میگذارد ممکن است به روشهای مختلفی بروز پیدا کند مانند از دست دادن بینایی در یک طرف که این امر به دلیل آسیب در عصبی بینایی چشم آسیب دیده ایجاد شده است. حالت بعدی از دست دادن بینایی محیطی در هر دو چشم است که به علت آسیب به فضای پشت چشم در محل تلاقی اعصاب بینایی (کیاسم بینایی) رخ میدهد. از دست دادن بینایی در یک طرف میدان بینایی هر دو چشم و آسیب در سمت چپ مغز باعث از بین رفتن میدان دید مناسب در هر دو چشم میشود. علت آن آسیب رسیدن به مسیر اتصال کیاسم بینایی به بخشی از مغز که محل ثبت اطلاعات بصری است بیان شده است. شرایطی که ممکن است منجر به مشکلات عصب بینایی شود شامل موارد زیر هستند:
- آب سیاه یا گلوکوم. به گروهی از شرایط گفته میشود که آسیب به عصب بینایی را توصیف میکنند و معمولاً در اثر فشار زیاد در داخل چشم ایجاد میشود که در صورت عدم درمان، ممکن است بینایی از بین برود.
- «نوریت بینایی» (Optic neuritis). التهاب عصب بینایی ناشی از عفونت یا مشکلات سیستم ایمنی مرتبط با بیماریهایی مانند مولتیپل اسکلروزیس (MS).
- «کولوبومای عصب بینایی» (Coloboma of optic nerve). ناهنجاری مادرزادی که عصب بینایی کاملاً تشکیل نشده یا بخشی از عصب بینایی از بین رفته باشد گفته میشود که در آن یک یا هر دو چشم ممکن است تحت تأثیر قرار بگیرند.
- «آتروفی عصب بینایی» (Optic nerve atrophy). این حالت آسیب به عصب بینایی ناشی از ضربه، بیماری، جریان خون ضعیف در چشم یا قرار گرفتن در معرض مواد سمی است.
- «عصب بینایی دورسن» (Optic nerve drusen). در این شرایط بستههای پروتئین و نمک کلسیم به تدریج در عصب بینایی تجمع مییابد.
- «گودال عصب بینایی» (Optic nerve pit). نقص مادرزادی که باعث افتادگی یا فرورفتگی در دیسک بینایی میشود.
- «نورومیلیتیس اپتیکا» (Neuromyelitis optica). حالتی که در آن آنتیبادیها و سلولهای سیستم ایمنی بدن به پوشش محافظ اطراف رشتههای عصبی (میلین) در سیستم عصبی مرکزی حمله میکنند.
- «فشار خون داخل جمجمه ایدیوپاتیک» (Idiopathic intracranial hypertension). جمع شدن غیر طبیعی مایع مغزی - نخاعی (مایعات اطراف مغز و نخاع) در جمجمه، که باعث افزایش فشار بر مغز میشود.
- «دیسپلازی سپتو - نوری» (Septo-optic dysplasia). نوعی اختلال در رشد اولیه مغز است که منجر به رشد نکردن اعصاب بینایی میشود.
- «آمبلیوپی سمی یا آمبلیوپی تغذیهای» (Toxic amblyopia). آسیب به عصب بینایی ناشی از سوء تغذیه یا قرار گرفتن در معرض مواد خطرناک، مانند سرب، متانول، ضد یخ یا داروهای خاص تعریف شده است.
رنگ چشم انسان
رنگدانهها رنگ چشم را تعیین میکنند و تعدادی از ژنهای ژنوتیپ انسان روی رنگدانهها تأثیر میگذارند. قهوهای با اکثریت قریب به اتفاق شایعترین رنگ چشم در سراسر جهان است. حدود 16 ژن با تعیین مقدار ملانین در داخل سلولهای تخصصی عنبیه روی رنگ چشم تأثیر میگذارد. ملانین رنگدانهای است که مسئول رنگ چشم است. همانطور که بیان شد عنبیه نام قسمت رنگی چشم است. ملانین یک رنگدانه قهوهای است که نه تنها رنگ چشم بلکه رنگ مو و پوست را نیز تعیین میکند. اگر مقدار زیادی ملانین داشته باشید، چشمان قهوهای (یا رنگ چشم تیره دیگری) خواهید داشت. اگر ملانین کمتری در عنبیه چشم داشته باشید، رنگ چشم شما روشنتر است.
هر والد دارای دو جفت ژن در هر کروموزوم است و امکانات متعددی برای نحوه بیان این اطلاعات ژنتیکی از نظر رنگ چشم وجود دارد. تأثیرات هر یک از والدین بر روی رنگ چشم پس از تولد کودک و شروع بلوغ کاملاً مشخص نیست. سایههای زیادی از رنگ چشم قهوهای وجود دارد. همچنین، شیوع رنگ چشم از نظر جغرافیایی متفاوت است. رنگ چشمهایی که قهوهای محسوب میشوند عبارتند از: چشمهای قهوهای تیره، چشمهای قهوهای متوسط، چشمهای عسلی، چشمان کهربایی و چشمان فندقی.

آیا رنگ چشم تغییر می کند؟
بیشتر نوزادان غیر اسپانیایی تبار قفقازی با چشمهای آبی متولد میشوند. در برخی موارد، به مرور زمان رنگ چشم کودک تیره میشود. به نظر میرسد این امر در اثر ایجاد ملانین بیشتر در عنبیه در دوران نوزادی و اوایل کودکی ایجاد شده است. بنابراین، کودکی که با چشمهای آبی روشن متولد شده است ممکن است در آینده رنگ چشم آبی تیره یا رنگ چشم کاملاً متفاوتی داشته باشد. بیشتر افراد تا 6 سالگی به رنگ پایدار چشم میرسند با این حال، در یک جمعیت زیر 10 تا 15 درصد از قفقازیها در طول نوجوانی و بزرگسالی تغییراتی در رنگ چشم ایجاد میشود. بسیاری از افراد دارای چشمی با تغییرات زیادی در قسمتهای مختلف عنبیه هستند، این حالت طبیعی است و به دلیل تغییرات بافتی در قسمتهای مختلف عنبیه ایجاد میشود.
ممکن است یک تنوع به نام هتروکرومیا در سطح عنبیه وجود داشته باشد، جایی که قسمت کوچکی یا بزرگی از عنبیه شما متفاوت از بقیه چشم باشد. گاهی اوقات، هتروکرومیا میتواند به قدری قابل توجه باشد که رنگ یک چشم از چشم دیگر متفاوت شود. در موارد نادر، نوزاد با رنگ چشمهای مختلف ممکن است بیماری به نام سندرم هورنر داشته باشد.
انواع رنگ چشم انسان
کروموزوم 15 از ژنوم انسان دارای ناحیهای است که نقش عمدهای در رنگ چشم دارد. دو ژن HERC2 و OCA2 در این منطقه وجود دارند. OCA2 پروتئین P تولید میکند که به بلوغ، ذخیرهسازی و تولید ساختارهای سلولی ملانین کمک میکند. هر چه مقدار پروتئین P کمتر باشد ملانین کمتر و رنگ چشم کمرنگتر میشود. این ژنها به متداولترین رنگ چشمها از جمله قهوهای، آبی و سبز منجر میشوند. دانشمندان هنوز به طور کامل درک نمیکنند که برخی دیگر از رنگها مانند فندقی و خاکستری چگونه ایجاد میشوند. رنگهای تیره چشم تمایل به غلبه بر رنگهای روشن دارند. به عنوان مثال، اگر یکی از والدین چشمان قهوهای و دیگری چشمان آبی داشته باشد، احتمال قهوهای شدن چشم فرزندان آنها بیشتر است. با این حال، این حالت همیشگی نیست.

رنگ چشم سبز
حدود 2 درصد از مردم در سراسر جهان چشم های سبز دارند. افرادی که دارای چشمهای سبز و چشمهای رنگ روشن هستند، بیشتر در معرض خطر سرطان چشم، به ویژه ملانوم داخل چشم هستند. رنگ چشم افراد با چشمهای سبز، معمولاً تا زمانی که فرد حداقل 6 ماهه نباشد، مشخص نمیشود. افراد چشم سبز به طور معمول با چشمهای آبی یا خاکستری متولد میشوند که در نهایت به سبز تبدیل میشوند.
رنگ چشم آبی
چشمهای آبی در مقایسه با قهوهای ملانین کمتری دارند، اما هر دو رنگ نسبتاً در سراسر جهان رایج است. در واقع افراد با رنگ چشم آبی دارای یک جد مشترک هستند. افراد با رنگ چشم آبی حساسیت بیشتری به نور دارند. یک جهش ژنتیکی مسئول رنگ آبی چشم است. افرادی که چشم آبی دارند بیشتر از سایرین در عکسها قرمزی چشم دارند.
رنگ چشم خاکستری
رنگ چشم خاکستری حاوی ملانین کم است یا اصلاً این رنگدانه در آن وجود ندارد. رسوبات اضافی کلاژن در استرومای چشم وجود دارد که اساساً با تداخل در اثر تیندال، رنگهای آبی را مسدود میکند. در سراسر جهان، فقط حدود 3 درصد از مردم چشمهای خاکستری دارند. بسته به عواملی مانند نور و لباس، ممکن است چشمهای خاکستری تغییر رنگ دهند.
رنگ چشم قهوه ای و فندقی
شایعترین رنگ چشم در جهان قهوهای است. با این حال، سایههای قهوهای بسته به منطقه تولد بسیار متفاوت است. افراد چشم قهوهای در اروپا چشمانی به رنگ روشنتری دارند در حالی که افراد متولد آسیا و آفریقا با چشمهای قهوهای تیرهتری متولد میشوند. چشمهای قهوهای حاوی سطح بالایی از ملانین هستند. هرچه ملانین بیشتر باشد، رنگ آن تیرهتر است. چشمهای فندقی گاهی اوقات با قهوهای مقایسه میشوند، اما با آن متفاوت هستند. این رنگ نادر است. هر چشم فندقی یک رنگ منحصر به فرد است، هیچ دو نفر با چشم فندقی یکسان به نظر نمیرسند.













ابتدا لازم میدانم از زحمات شما و محتوای ارزشمندی که تهیه کردهاید، صمیمانه تشکر کنم. مطالب ارائهشده بسیار کامل، دقیق و مفید هستند و نشان از صرف وقت و دقت بالای شما دارند.
در میان محتوای منتشرشده، به تصویری برخوردم که بهنظر میرسد سهواً، برچسبهای آن به اشتباه درج شدهاند. در تصویر مخصوص تطابق عدسی چشم، در بخش مربوط به «دید دور» عضلات مژگانی منقبض نشان داده شدهاند، در حالی که از نظر فیزیولوژیک، عضلات مژگانی هنگام نگاه به دور در حالت استراحت هستند و عدسی نازکتر میشود. بلعکس در بخش «دید نزدیک» ماهیچه مژگانی باید منقبض شود.
سپاس بابت حسن توجه شما به این نکته!
با سلام و وقت بخیر،
مطلب بازبینی و اصلاح شد.
از دقت، توجه و همراهی شما با مجله فرادرس سپاسگزاریم.
بسیار جامع و عالی
ممنون
عالیییی
خیلی عالی و خوب و کامل بود حتی بیشتر از چیزی که میخواستم با تشکر