نخاع و طناب نخاعی چیست؟ | تعریف، ساختار، عملکرد و بیماری ها
«طناب نخاعی» (Spinal Cord) یک ساختار توبولار، باریک و کشیده است که بافت عصبی فوقانی را تشکیل میدهد و از «بصلالنخاع» (Medulla Oblongata) در «ساقه مغز» (Brainstem)، تا ناحیه کمر در ستون مهرهها امتداد یافته است. در ادامه این مطلب درباره ساختار، عملکرد، اجزا و بیماریهای نخاع بیشتر بخوانید.
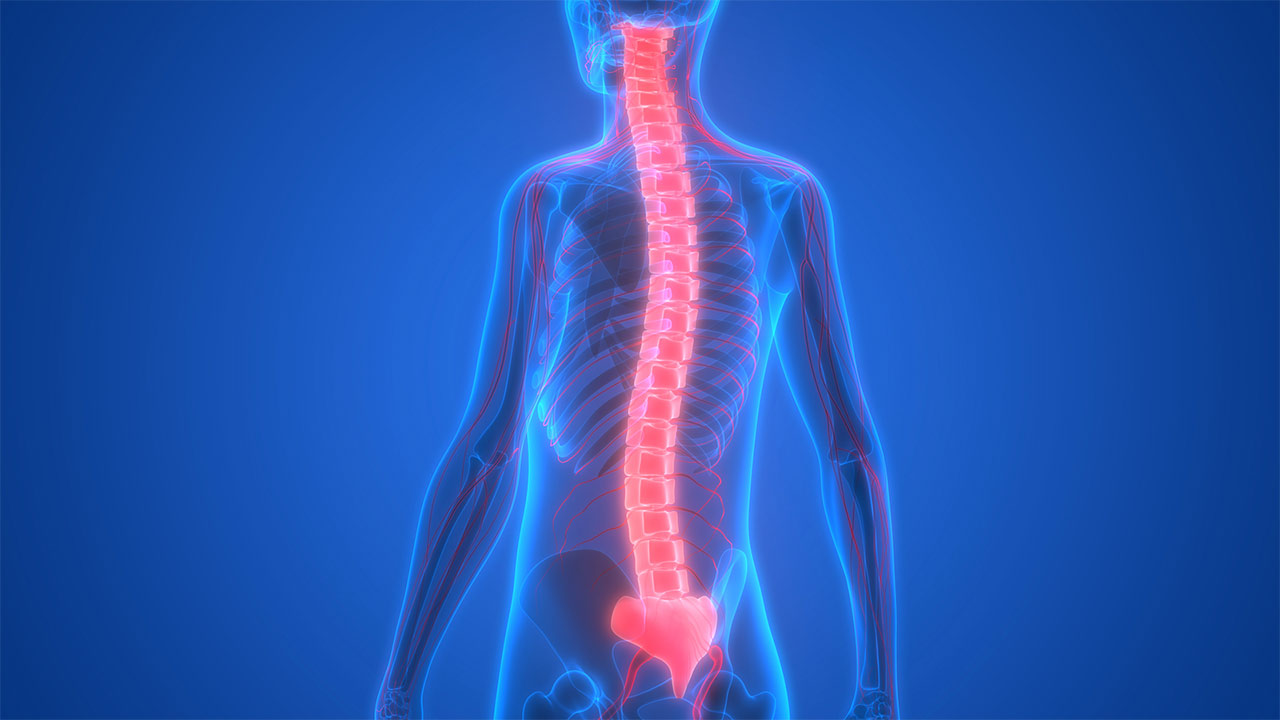

طناب نخاعی چیست؟
طناب نخاعی، کانال مرکزی نخاع که حاوی مایع مغزی-نخاعی است را احاطه میکند. مغز و طناب نخاعی همراه با هم، سیستم عصبی مرکزی (CNS) را تشکیل میدهند. در انسان، طناب نخاعی از «استخوان پسسری» (Occipital Bone) آغاز میشود، از «سوراخ پسسری» (Foramen Magnum) عبور میکند و در ابتدای «مهرههای گردنی» (Cervical Vertebrae) وارد کانال نخاعی خواهد شد. طناب نخاعی، تا بین مهرههای شماره ۱ و ۲ کمر ادامه مییابد. ستون مهرهها از طناب نخاعی که کوتاهتر است، محافظت میکنند.
اندازه نخاع
طول نخاع در مردان ۴۵ سانتیمتر و در زنان ۴۳ سانتیمتر است. نخاع، شعاعی بین ۱۳ میلیمتر در نواحی کمری و گردن و تا ۶/۴ میلیمتر در ناحیه قفسه سینه دارد.
کار نخاع چیست؟
عملکرد اصلی نخاع انتقال سیگنالهای عصبی از قشر حرکتی مغز به بخشهای مختلف بدن است. همچنین شاهد انتقال سیگنالهای عصبی الیاف عصبی آوران نورونهای حسی به قشر حسی نیز هستیم. نخاع، مرکزی برای هماهنگسازی بسیاری از رفلکسها است و با دارا بودن «قوس بازتاب» یا «قوس رفلکسی» (Reflex arc ) توانایی مدیریت مستقل رفلکسها را دارد.
نخاع، محل نورونهای بینابینی نخاعی است که مدارهای عصبی معروف به «مولدهای الگوی مرکزی» (Central Pattern Generators) را میسازند. این مدارها مسئول کنترل دستورهای حرکتی برای حرکات تناوبی، مانند راه رفتن هستند.
شناخت نخاع و نقش آن در بدن برای درک عملکرد دستگاه عصبی اهمیت زیادی دارد، زیرا بسیاری از حرکات، احساسات و واکنشهای بدن بهطور مستقیم به آن وابستهاند. آگاهی از جایگاه نخاع و وظایف آن کمک میکند بفهمیم چگونه پیامهای عصبی بین مغز و اندامها منتقل میشوند و چرا آسیبهای نخاعی تا این اندازه جدیاند. فیلم آموزشی نخاع چیست، با زبانی ساده و علمی، به معرفی نخاع، محل قرارگیری آن در بدن و وظایف اصلیاش میپردازد تا تصویری روشن و قابل فهم از این بخش مهم بدن ارائه دهد.
ساختار نخاع
طناب نخاعی مسیر اصلی برای مرتبط ساختن اطلاعات بین مغز و سیستم عصبی محیطی است و درون ستون مهرهها محافظت میشود. همانطور که گفته شد، در انسان، نخاع از ساقه مغزی آغاز میشود، از سوراخ پسسری عبور میکند و تا نزدیک به مهره کمری دوم، قبل از «مخروط انتهایی» (Filum Terminale) (به دلیل شکل مخروطی خود اینگونه نامگذاری شده است)، ادامه مییابد. نخاع در مقطع عرضی، تخم مرغی شکل و در نواحی گردن و کمر بزرگتر است.
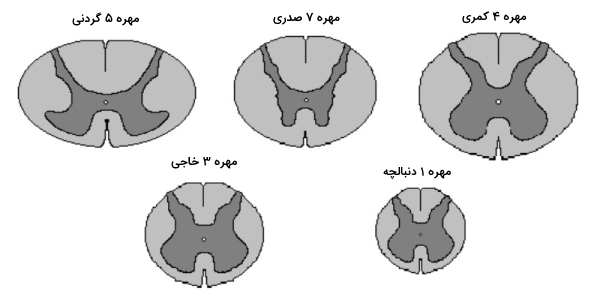
گره های نخاعی
بزرگشدن نخاع در ناحیه گردنی که از مهره G۵ تا T1 کشیده شده، جایی است که رشتههای حسی وارد نخاع میشوند و رشتههای حرکتی به دست و قفسه سینه میروند. شعاع نخاع در ناحیه L1 و S3 کمری افزایش پیدا میکند که محل ورود و خروج نورونهای حسی و حرکتی است. طناب نخاعی با قسمت دمی مدولا ادامه مییابد و از پایه جمجمه به اولین مهره کمری میرود. در بالغین، طناب نخاعی درون کل مهرهها امتداد نیافتهاست.
طناب نخاعی ۳۱ قطعه دارد که از هرکدام، یک جفت نورون حسی خارج و به هریک یک جفت نورون حرکتی وارد میشوند. این ریشههای عصبی به یکدیگر میپیوندند و جفتهای عصبی نخاع را تشکیل میدهند. سیستم عصبی محیطی از این ریشهها، اعصاب و گرههای نخاعی تشکیل شده است. ریشههای پشتی نخاع، رشتههای آورانی هستند که اطلاعات حسی را از پوست، ماهیچهها و ارگانهای احشایی و داخلی، به مغز مخابره میکنند. ریشههایی که به بخش پشتی گرههای نخاعی منتهی میشوند، از اجسام سلولی نورونهای مربوطه تشکیل شدهاند. ریشههای شکمی متشکل از رشتههای وابران نورونهای حرکتی هستند که جسم سلولی آنها در شاخهای خاکستری شکمی (یا قدامی) نخاع وجود دارند.
مننژ چیست؟
طناب نخاعی و مغز با سه لایه بافت یا غشا به نام مننژ یا شامه که اطراف کانال را میپوشانند، محافظت میشوند. این سه لایه به ترتیب از خارج به داخل، عبارتند از:
- «سختشامه» (Dura Mater): یک لایه ضخیم و خارجیترین بخش است. بین سختشامه و استخوان اطراف مهره فضایی به نام فضای اپیدورال وجود دارد. فضای اپیدورال با بافت چربی پر شده و دارای یک شبکه از عروق خونی است.
- «عنکبوتیه» (Arachnoid Mater): لایه میانی که به دلیل ظاهری مانند تار عنکبوت، به این نام خوانده میشود.
- «نرمشامه» (Pia Mater): نرمشامه، داخلیترین و ظریفترین لایه مننژ از جنس بافت فیبری (یا بافت پیوندی) و نسبت به آب و ذرات کوچک محلول در آن نفوذپذیر است. نرمشامه به عروق خونی اجازه عبور و تغذیه رسانیبه مغز را میدهد. این لایه در ارتباط نزدیک با طناب نخاعی قرار دارد.
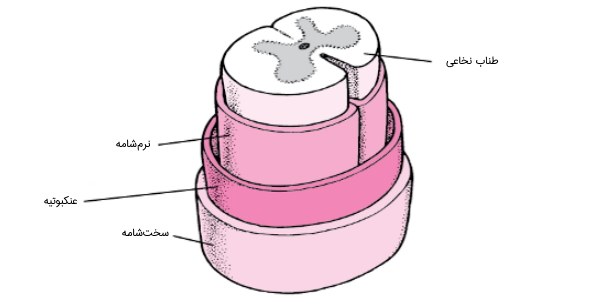
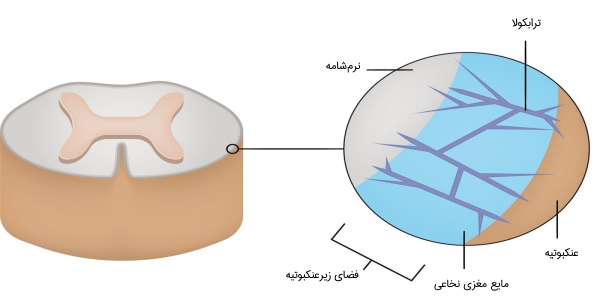
منشأ دو لایه نرمشامه و عنکبوتیه از تاج عصبی یا «ستیغ عصبی» (Neural Crest) و منشأ سختشامه از مزودرم جنینی است. فضای بین عنکبوتیه و نرمشامه، حفره یا «فضای زیرعنکبوتیه» (Subarachnoid Space) نام دارد که حاوی «مایع مغزینخاعی» (Cerebrospinal Fluid) (CSF) که گاهی برای بررسی برخی بیماریها، مقداری از این مایع مورد بررسی قرار میگیرد.
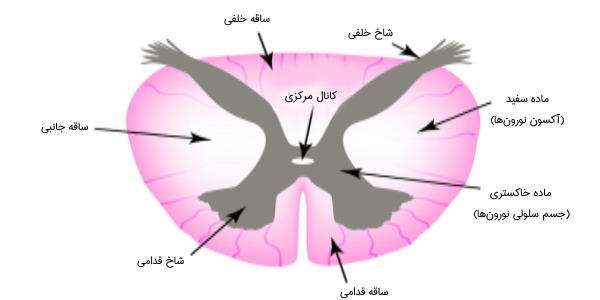
طناب نخاعی در سختشامه یا «لیگامانهای دندانهای» (Denticulate Ligaments) که از بخش جانبی نرمشامه، بین ریشههای پشتی و شکمی آغاز شدهاند به کیسه دورال به مهره دوم خاجی ختم می شود. در برش عرضی، ناحیه محیطی طناب نخاعی از ماده سفید عصبی، شامل آکسون نورونهای حسی و حرکتی تشکیل شده است.
در بخش داخلیتر ماده خاکستری متشکل از جسم سلولی نورونها به صورت سه ستون خاکستری با شکلی پروانه مانند وجود دارد. این ناحیه مرکزی، اطراف کانال مرکزی نخاع قرار گرفته است و از چهارمین مهره آغاز میشود و مایع مغزینخاعی دارد. طناب نخاعی در مقطع عرضی، به شکل بیضی است و دو «شیار برجسته» (Sulcus) در طول آن امتداد یافتهاند. حفرههای میانیخلفی، شیار بخش پشتی و شکاف میانیقدامی شیار درون قسمت شکمی هستند.
مایع مغزی نخاعی چیست؟
مایع مغزی نخاعی یا CSF، شفاف و بیرنگ است و توسط شبکه کوروئید واقع در دو بطن جانبی و سقف بطنهای سوم و چهارم تولید میشود. مقادیر کمی از آن نیز در سطوح اپاندیمی تمامی بطنها و مقدار کمی هم از طریق فضاهای دور عروقی پیرامون عروق مغزی میآید. تولید مایع مغزینخاعی روزانه به حدود ۵۰۰ میلیلیتر میرسد که در هر ساعت بین ۱۵۰ تا ۲۵۰ میلیلیتر از آن در بدن وجود دارد. این مایع نقشهای متعددی را در حفاظت از مغز و نخاع ایفا میکند:
- مانند یک بالشتک از انتقال ضربات به مغز و نخاع جلوگیری میکند.
- مثل یک سد ایمونولوژیک مانع از ورود ارگانیسمهای بیماریزا به مغز و نخاع میشود چون جریان این مایع به خون یک طرفه است.
- دفع مواد زاید: جریان یک طرفه مایع مغزی - نخاعی به خون، باعث تخلیه ترکیبهای جانبی، داروها و دیگر مواد مضر از دستگاه عصبی مرکزی میشود.
- تنظیم هموستاتیک: حتی تغییر جزئی در هومئوستازی عروق مغز و نخاع، باعث آسیب به سیستم عصبی خواهد شد. به طور مثال، غلظت بالای گلایسین، در کنترل دما و فشار خون اختلال ایجاد میکند. همچنین pH بالای مایع مغزی - نخاعی باعث سرگیجه شدید خواهد شد. مایع مغزی - نخاعی مانند یک بافر باعث حفظ هومئوستازی در اطراف مغز و نخاع میشود.
- انتقال هورمونها: یکی از وظایف CSF انتقال هورمونها به سیستم عصبی مرکزی است.
- پیشگیری از ایسکمی: پیشگیری از ایسکمی مغزی با کاهش مقدار مایع مغزی - نخاعی در فضای داخل جمجمه انجام میشود که فشار داخل جمجمهای را کاهش میدهد.
قطعات طناب نخاعی
طناب نخاعی انسان به بخشهایی تقسیم میشود که جفتهای عصبی نخاعی (شامل یک جفت نورون حسی و حرکتی)، شکل گرفتهاند. ۶ تا ۸ شاخه از ریشههای فرعی اعصاب حرکتی، به صورت بسیار منظم از سمت راست و چپ شیارهای شکمیجانبی منشعب میشوند. ریشههای عصبی از به هم پیوستن این ریشههای جانبی به وجود میآیند. ریشههای عصبی حسی هم از به هم پیوستن ریشههای حسی فرعی که از شیار پشتیجانبی نخاع خارج شده، ایجاد میشوند.
ترکیب ریشههای شکمی (حرکتی) و پشتی (حسی)، اعصاب نخاعی را در دو سمت جانبی تشکیل میدهند (مختلط، حرکتی و حسی). اعصاب نخاعی، به استثنای C1 و C2، در داخل سوراخ بین مهرهای (IVF) تشکیل میشوند. این ریشههای فرعی مرز بین سیستم عصبی محیطی و مرکزی را تشکیل میدهند.
ستون خاکستری (سه ناحیه ستون خاکستری) در مرکز طناب نخاعی، مانند پروانه شکل گرفته و از اجسام سلولی نورونهای بینابینی، نورنهای حرکتی، سلولهای نوروگلیا و آکسونهای بدون میلین تشکیل شده است. بخش خلفی و قدامی ستون خاکستری، به عنوان شاخهای طناب نخاعی شناخته میشوند.
ستونهای خاکستری قدامی و خلفی که به عنوان شاخ نخاع نیز شناخته می شوند، با یک بخش رابط به یکدیگر متصل شدهاند و به شکل "H" به نظر میرسند. ماده سفید در خارج از ماده خاکستری قرار دارد و از آکسونهای حسی و حرکتی میلیندار تشکیل شده است. ستونهای ماده سفید اطلاعات را به سمت بالا یا پایین نخاع منتقل میکنند.
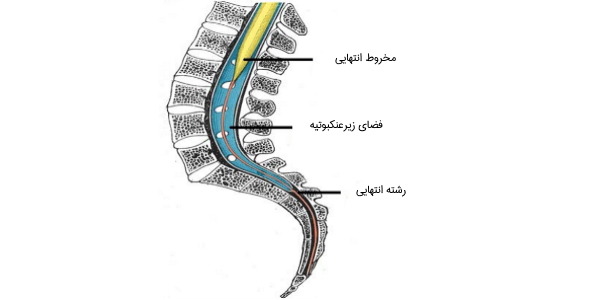
نخاع به ناحیهای به نام «مخروط انتهایی» (Conus Medullaris) ختم میشود، در حالی که نرمشامه به صورت «رشته انتهایی» (Filum Terminale) که یک رشته ظریف از بافت همبند است، که در انتها نخاع را به سطح خلفی اولین قطعه استخوان دنبالچه (Coccyx) متصل میکند. «دم اسب» (Cauda Equina) مجموعهای از اعصاب در قسمت پایینتر از مخروط انتهایی است که درون ستون مهره به سمت دنبالچه ادامه می یابد.
ساختار دم اسب به دلیل توقف رشد طناب نخاعی در حدود چهار سالگی و تداوم رشد ستون مهرهها تا بزرگسالی تشکیل میشود و اعصاب نخاعی خاجی را از ناحیه فوقانی کمر به وجود میآورد. در سیستم عصبی مرکزی، جسم سلولی نورونها به صورت خوشههای عملکردی، به نام هسته سازمان یافتهاند.
آکسونهای داخل CNS بر اساس مسیرهای مختلف، دستهبندی می شوند. طناب نخاعی انسان ۳۱ بخش دارد که شامل موارد زیر هستند:
- اعصاب گردن: ۸ قطعه گردنی، شامل ۸ جفت عصب
- اعصاب صدری: ۱۲ قطعه صدری (در قفسه سینه)
- اعصاب کمری: ۵ قطعه در ناحیه کمر
- اعصاب خاجی: متشکل از ۵ قطعه نخاعی
- عصب دنبالچهای: ۱ قطعه
خون رسانی به نخاع
مانند تمام بافتهای بدن، طناب نخاعی نیز برای دریافت مواد مغذی و اکسیژن به خون سرخرگی و برای دفع مواد اضافی، به جریان سیاهرگی نیاز دارد.
سرخرگ های نخاعی
طناب نخاعی از طریق سه سرخرگ که از مغز آغاز شده و در طول نخاع امتداد یافتهاند و شریانهای بسیاری که از دو طرف ستون فقرات به آن میرسند، خون رسانی میشود. سه شریان طولی، شریان قدامی نخاع و شریانهای خلفی راست و چپ هستند. این عروق در فضای زیر عنکبوتیه وجود دارند و شاخههایی را به درون طناب نخاعی میفرستند و از طریق سرخرگهای قدامی و خلفی قطعات میانی نخاع، یک «آناستوموز عروقی» (Circulatory Anastomosis) یا پیوند بین عروقی ایجاد میکنند که در نقاط مختلفی وارد نخاع شدهاند.
جریان خون ناشی از گردش خون مغزی خلفی و از طریق این شریانها، برای حفظ طناب نخاعی در قطعات گردنی کافی نیست. خونرسانی اصلی به قطعات گردنی از شریانهای شعاعی خلفی و قدامی که در امتداد با ریشههای عصبی شکمی و پشتی به نخاع میروند، تأمین میشود که به استثنای یک مورد، هیچکدام به عروق طولی متصل نمیشوند.
این شریانهای شعاعی بین دندهای و کمری از آئورت به وجود میآیند و آناستوموزهای اصلی را ایجاد میکنند که تکمیلکننده جریان خون نخاع در ناحیه گردن است. در انسان بزرگترین سرخرگ شعاعی «شریان آدامکیویچ» (Artery Of Adamkiewicz) است که معمولا بین مهرههای L1 و L2 قرار دارد اما میتواند از هر ناحیهای بین T9 تا L5 نیز ایجاد شود.
نقص خونرسانی به این عروق شعاعی، خصوصا حین جراحی، که به اختلال ناگهانی جریان خون از طریق آئورت بیانجامد مثلاً در حین ترمیم آنوریسم آئورت، می تواند منجر به انفارکتوس نخاع و فلج پایینتنه شود.
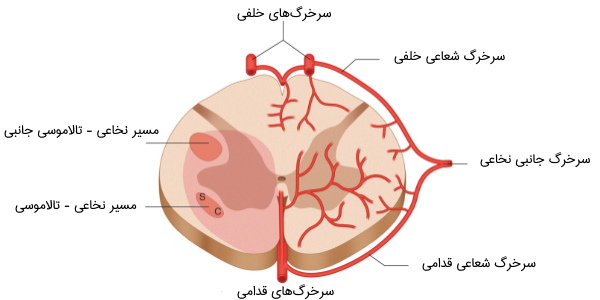
سیاهرگ های نخاعی
سیاهرگهای نخاعی در نرمشامه قرار دارند و یک شبکه پیچخورده و کوچک وریدی را تشکیل میدهند. چهار سیاهرگ خون را از نخاع به وریدهای بین مهرهای منتقل میکنند:
- سیاهرگ نخاعی خلفی
- سیاهرگ نخاعی خلفی
- سیاهرگ نخاعی خلفیجانبی
- سیاهرگ شعاعی

مسیر نخاعی تالاموسی
راه یا «مسیر نخاعی تالاموسی» (Spinothalamic Tract) که بخشی از سیستم قدامی یا سیستم شکمی است، یک مسیر انتقال اطلاعات حسی از تنه و اندامها به سمت تالاموس است که از هستههای خلفی - جانبی سطح شکمی تالاموس، این اطلاعات را به سمت بالا و قشر مغز منتقل میکند. راه نخاعی تالاموسی، حسهای مختلفی را از اندامهای فوقانی، تحتانی و تنه به نخاع منتقل میکند که عبارتند از:
- درد
- حرارت (گرما و سرما)
- لمس
- فشار
- خارش
- قلقلک
- حسهای جنسی
آسیب های نخاعی
آسیب به هر قسمتی از طناب نخاعی، اعصاب نخاع یا مهرههای اطراف آن اغلب منجر به نقصهای دائمی در قدرت عضلانی و حسی و سایر عملکردهای مرتبط، در قسمت خلفی محل آسیب میشود. اگرچه برخی از این آسیبها با فیزیوتراپی و درمانهای دیگر تا حدودی قابل بازگشت و بهبود هستند. در ادامه به علائم آسیبهای نخاعی و شایعترین انواع آن پرداختهایم.
دسته بندی آسیب های نخاع
توانایی حرکتی پاها پس از آسیب نخاعی به دو عامل محل و شدت آسیب بستگی دارد. پایینترین قسمتی که دچار آسیب شده به عنوان سطح آسیب شناخته میشود و شدت آن به صورت زیر دستهبندی میشود:
- ضایعه نخاعی کامل: زمانی که تمام حسها و توانایی کنترل حرکات در قسمت پایین ضایعه از بین رفته اند.
- ضایعه نخاعی ناکامل: اگر در قسمت پایین آسیب، هنوز کمی عملکرد حسی و حرکتی وجود داشته باشد. درجات و نوع این نوع ضایعه متفاوت است.
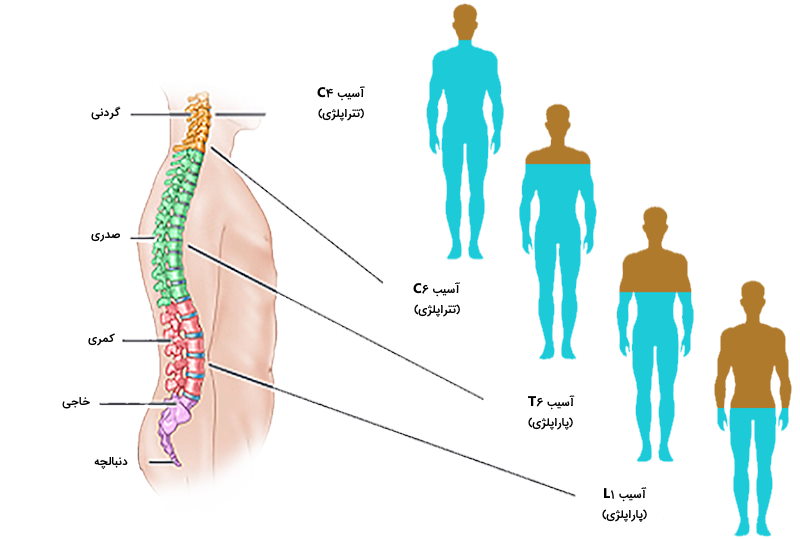
فلجی ناشی از آسیب نخاع دو نوع دارد:
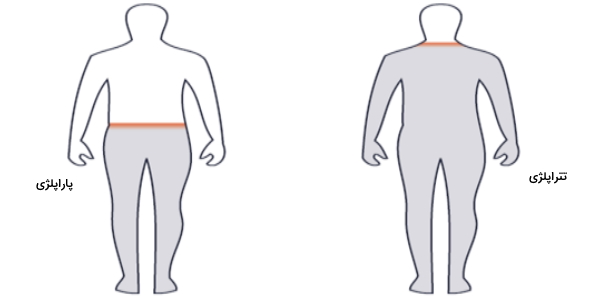
- «تتراپلژی» (Tetraplegia): فلج چهار اندام، که «کوادریپلژی» (Quadriplegia) هم نامیده میشود و در این نوع آسیب کنترل بدنه، دستها، پاها و اندامهای لگنی، تحت تأثیر قرار میگیرند.
- «پاراپلژی» (Paraplegia): فرد کنترل حرکتی و حسی تمام بدن، پاها، دستها و اندامهای لگنی خود را از دست میدهد.
علائم آسیب های نخاع
در تمام انواع آسیب به طناب نخاعی، یک یا چند مورد از نشانههای زیر مشاهده میشوند:
- از دستدادن قدرت حرکت
- از بین رفتن یا تغییر در قدرت حس گرما، سرما یا لامسه
- از دست دادن کنترل مدفوع یا ادرار
- اسپاسم عضلانی و واکنشهای شدید عضلانی
- تغییر در عملکرد جنسی و بارداری
- درد یا احساس سوزنسوزن شدن که به دلیل آسیب به فیبرهای عصبی در کانال نخاعی ایجاد میشود.
- مشکل در تنفس، سرفه یا تخلیه کردن خلط سینه
علائم اورژانسی آسیب به نخاع
این نشانهها معمولا در حوادث و به صورت ناگهانی بروز میکنند و هنگام جابجا کردن فرد در صورت مشاهده آنها باید مراقبتهای خاص پزشکی در نظر گرفته شوند:
- درد شدید در پشت یا احساس فشار شدید در گردن، سر یا کمر
- ضعف، ناهماهنگی یا از دست دادن حس دست، پا یا انگشتان
- از دست دادن کنترل ادرار و مدفوع
- عدم تعادل هنگام راه رفتن
- مشکل در تنفس
- وضعیت غیر طبیعی گردن یا پیچ خوردگی گردن یا کمر
در صورت مشاهده هرکدام از این علائم یا مشکوک بودن به آسیب نخاعی، به توصیههای زیر عمل کنید:
- تا زمان رسیدن تیم پزشکی، فرد آسیب دیده را جابجا نکنید چون ممکن است باعث فلج کامل یا نسبی فرد شود.
- وضعیت سر و کمر فرد را ثابت نگه دارید و برای این کار از قرار دادن پارچه یا پتو در دو طرف کمر و گردن او کمک بگیرید.













غلط ها:
اعصاب وابران، سیگنال به مغز نمی آورند.
ریتمیک: تناوبی
با سلام و وقت به خیر،
متن مجدد بازبینی و اصلاح شد.
از توجه و همراهی شما با مجله فرادرس سپاسگزاریم.
چگونه این بیمار سیب نخاعی که دکتر در حین عمل بوجود آورده تاحدودی میتواند درمان شود راه چاره چیست؟؟
تشکر از زحمات زیادی شما.