آرتریت روماتوئید چیست؟ – به زبان ساده + علائم
آرتریت روماتوئید یکی از بیماریهای مفصل است که به دلیل اختلال در فعالیت سیستم ایمنی بدن ایجاد میشود. در این بیماری سلولهای ایمنی بافت غشای مفصلی را به عنوان پاتوژن شناسایی و علیه آن آنتیبادی ترشح میکند. در این مطلب از مجله فرادرس توضیح میدهیم آرتریت روماتوئید چیست و چگونه ایجاد میشود.
- ماهیت خودایمنی و مزمن آرتریت روماتوئید را یاد میگیرید.
- نقش جهشهای ژنتیکی و پاسخ ایمنی اشتباه را میآموزید.
- با مکانیسم التهاب و عوامل مولکولی مهم آشنا میشوید.
- تغییرات ساختمانی و پاتولوژیک مفاصل را بررسی میکنید.
- علائم بالینی خاص و نحوه افتراق از سایر بیماریها را یاد میگیرید.
- پیامدهای سیستمیک آرتریت روماتوئید روی پوست، قلب و چشم را میآموزید.

آرتریت روماتوئید چیست ؟
آرتریت روماتوئید (RA) یکی از بیماریهای خودایمنی مفصلها است. در این بیماریها سیستم ایمنی بدن که برای حفظ بدن از میکروبها طراحی شده است، سلولهای خودی کپسول داخلی مفصل را به عنوان عامل مهاجم شناسایی کرده و برای حذف آن آنتیبادی ترشح میکند.
این واکنش ایمنی با ایجاد التهاب، ورم و درد مفصلها همراه است. آنتیبادیهای این بیماری همزمان به مفصلهای زیادی (به ویژه دستها، مچ دست و زانوها) حمله میکند. این آنتیبادیها ممکن است بافت ریه، قلب، خون، سیستم عصبی و چشمها را نیز به عنوان عامل مهاجم شناسایی کند. جهشهای ژنتیکی و عوامل محیطی عوامل اصلی ایجاد این بیماری هستند. افزایش التهاب و علائم پاتولوژی این بیماری ممکن است سالها پس از شروع التهاب اولیه و افزایش آنتیبادیهای ویژه آن در خون باشد.
شروع بیماری روماتوئید آرتریت
جهش ژنتیکی آنتیژن MHCII و افزایش آنتیبادی پپتیدهای سیترولیندار (پروتئینهایی که آمینواسید آرژینین آنها در تغییرات پس از ترجمه به سیترولین تبدیل شده است) دو مشخصه اصلی بیماری روماتوئید آرتریت است.
آنتیژنهای سازگاری بافت کلاس ۲ (MHC II) مولکولهای پروتئینی هستند که معمولا در غشای سلولهای سیستم ایمنی (سلولهای دندریتی، فاگوسیتها، سلولهای اندوتلیال مویرگ و سلولهای B) وجود دارد. بخشی از این پروتئینها به پاتوژنها متصل شده و برهمکنش سلولهای T با پاتوژن را افزایش میدهد. جهش ژنتیکی در توالی آمینواسید محافظتشده این آنتیژنها احتمال اتصال این پروتئینها به پپتیدهای سیترولیندار را افزایش میدهد. در نتیجه بدن این پروتئینها را به عنوان پاتوژن خارجی شناسی کرده و پاسخ ایمنی ایجاد میشود.
افزایش پاسخ التهابی
التهاب و پاسخ خودایمنی در آرتریت روماتوئید پس از فعال شدن لنفوسیتهای T، لنفوسیتهای B و لوکوسیتها ایجاد میشود. اتصال لنفوسیتهای T با آنتیژنهای MHC یکی از سه مکانیسم فعال شدن، تحمل یا آپوپتوز را فعال میکند. برای فعال شدن این لنفوسیت پیام همزمان از گیرندههای لنفوسیت T و مولکولهای پروتئینی CD28 لازم است. اتصال پاتوژن به گیرندههای لنفوسیت T واکنشهای آنزیمی را فعال میکند که با افزایش بیان و ترشح فاکتورهای التهابی IL2 همراه است. این فاکتور با تحریک تقسیم و فعال شدن لنفوسیتهای دیگر، پاسخ ایمنی ایجاد شده در آرتریت روماتوئید را افزایش میدهد.
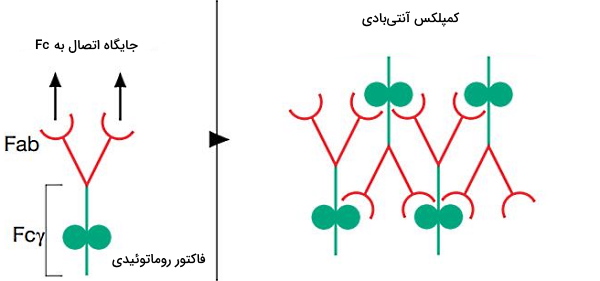
لنفوسیتهای B سلولهای ایمنی هستند که با ترشح آنتیبادی در ایجاد پاسخ ایمنی شرکت میکنند. آنتیبادی این سلولها به توالی مشخصی در ساختار پاتوژنها (آنتیژن بیماریزا) یا سلولهای خودی (بیماری خودایمنی) متصل شده و شناسایی آنتیژن در بخشهای دیگر سیستم ایمنی را افزایش میدهد. برهمکنش لنفوسیت B با گبرندههای غشای پلاسمایی لنفوسیت T فعال و سیتوکینهای محلول سبب فعال شدن این سلولهای ایمنی میشود. فاکتور روماتوئیدی (RF) و آنتیبادی پپتید حلقوی سیترولیندار (ACPA) آنتیبادیهای لنفوسیت B در بیماری خودایمنی آرتریت روماتوئید هستند.
- فاکتور روماتوئیدی اتوآنتیبادی از کلاس IGg است که به قطعه Fc آنتیبادیهای G متصل میشود. به همین دلیل دلیل در مایع مفصلی و غشای سینوویال افراد مبتلا به روماتوئید آرتریت رسوب کمپلکسهای ایمونوگلوبولین g دیده میشود.
- ACPA با اتصال به گیرنده Fc ماکروفاژ این سلول را فعال کرده و ترشح فاکتورهای التهابی را افزایش میدهد.
بخش زیادی از آسیب ایجاد شده در آرتریت روماتوئید به دلیل فعالیت سلولهای ایمنی، فیبروبلاستها و اوستئوکلاسهای بافت مفصل است. ماکروفاژها با ترشح فاکتورهای پیشالتهابی TNF، IL1، IL6، IL8 و GMCSF نقش اصلی در شروع و ادامه یافتن واکنش التهابی دارد. برهمکنش این فاکتورها با گیرندههای غشایی سبب فعال شدن ماکروفاژهای بیشتر (فاکتور التهابی بیشتر)، خروج نوتروفیلهای از مویرگ، فعال شدن فیبروبلاست، شروع پاسخ مرحله حاد و اوستئوکلاست میشود. به علاوه انتقال این مولکولها به مغز عملکرد نورونهای عصبی را تغییر دارد و واکنش تب را فعال میکند.
- فیبروبلاستهای فعال با ترشح سیتوکینهای IL6، IL8 و GMCSF پاسخ التهابی را افزایش میدهد.
- نوتروفیل با ترشح رادیکالهای آزاد ساختار هیالورونیکاسید را تغییر میدهند و پروتئازهای مایع مفصلی را مهار میکند.
- کندروسیتهای فعال پروتئازهایی ترشح میکند که ماتریکس خارج سلولی اطراف خود را از بین برده و نکروز بافت غضروفی را افزایش میدهد.
- اتصال این سیتوکینها به سلولهای کبدی بیان ژنهای پروتئینهای مرحله حاد التهاب ازجمله پروتئین واکنشی C را افزایش میدهد.
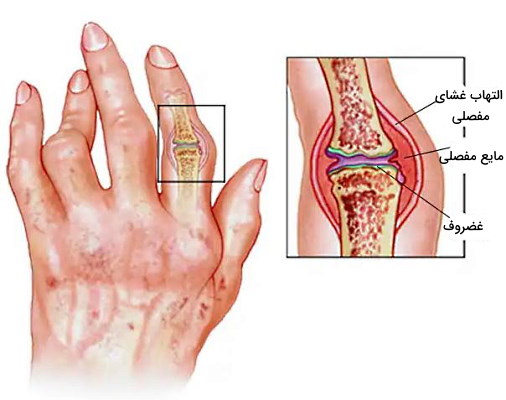
تغییرات مفصل در آرتریت روماتوئید
مفصل در محل اتصال دو استخوان تشکیل میشود. غشای سینوویال لایهای از جنس بافت پیوندی است که در مفلهای کپسول مقاومت استخوانها، غضروف و تاندون به آسیبهای فیزیکی را افزایش میدهد. این غشای از یک لایه سلولی (شامل فیبروبلاست، ماکروفاژ، سلولهای چربی، فیبرهای عصبی، مویرگها و لنفوسیت) و یک لایه فیبروزی (بافت پیوندی سست، بافت چربی و سلولهای کمتر) تشکیل شده است.
- لایه سلولی: این لایه از ۱ تا سه ردیف سلولی تشکیل شده است که در آرتریت روماتوئید تعداد آنها به ۸ تا ۱۰ لایه میرسد. بیشتر سلولهای این لایه ماکروفاژها و فیبروبلاستها هستند.
- لایه فیبروزی: مویرگهای خونی در این لایه از غشای سینوویال قرار دارند. به همین دلیل در زمان التهاب لنفوسیتهای B و T، ماکروفاژها، ماستسلها و نوتروفیلهای خارج شده از خون در این لایه جمع میشود. افزایش ترشح فاکتورهای رشد از سلولهای ایمنی و افزایش تعداد سلولهای این لایه منجر به بافتهای دیگر فشار وارد کرده و با از بین رفتن بافت استخوانی و غضروفی همراه است.
غضروف بافت پیوندی انعطافپذیر و ضربهگیر استخوانها در محل مفصل است که از کندروسیتها، کلاژن نوع II و پروتئوگلایکانها تشکیل میشود. ترشح آنزیمهای کلاژناز و استروملیزین یا متالوپروتئاز ۳ ماتریکس از فیبروبلاستهای غشای مفصلی و کندروسیتهای غضروف با تجزیه کلاژن، پروتئوگلایکان و لامینین ماتریکس خارج سلولی غضروف، الاستیسیته، انعطافپذیری و ظرفیت جذب آب این بافت را تغییر میدهد. به علاوه سیتوکینهای التهابی (IL1 و TNF) وتشکیل رادیکالهای آزاد در مفصل را افزایش و متابولیسم کندروسیتها را کاهش، و ترمیم بافت غضروفی را کاهش میدهد. مطالعه مطلب غضروف و عملکرد آن از مجله فرادرس به آشنایی بیشتر شما با ویژگیها و وظیفه این بافت کمک میکند.
استخوان بافت اصلی است که در محل مفصل قرار دارد. این بافت پیوندی سخت از سلولهای اوستئوسیت، اوستئوکلاست و ماتریکس خارج سلولی معدنی تشکیل شده است. از بین رفتن استخوانهای یکی از تغییرات پاتولوژی مهم در آرتریت روماتوئید است. در این شرایط اتصال سیتوکینهای التهابی (TNF، IL1 و IL17) به گیرنده RANK (رسپتور فعالکننده فاکتور هستهای ) در غشای پلاسمایی، سلولهای استئوکلاست را فعال میکند. این سلولها در شرایط فیزیولوژیک بدن با تجزیه ماتریکس معدنی به افزایش کلسیم خون کمک میکنند. فعال شدن این سلولها در آتریت روماتوئید منجر به تجزیه استخوان در محل مفصل و تغییر شکل اندامها میشود.
مایع مفصلی ترکیبی ویسکوز از هیالورونیکاسید (گلیکوزآمینوگلایکان)، لوبریسین (گلیکوپروتئین موسینی)، پروتئیناز (آنزیم تجزیه پروتئین)، کلاژناژ (آنزیم تجزیه کلاژن)، پروستوگلاندینها (فاکتور پیشالتهابی) و آب است که فشار فیزیکی در مفصلها را کاهش و ایجاد اصطکاک بین غضروفهای مفصلی را کاهش میدهد. ورود پلاسما به فضای مفصلی به دلیل التهاب ایجاد شده در آرتریت روماتوئید حجم و تعداد سلولهای ایمنی در این مایع را افزایش میدهد. در این بیماری تعداد نوتروفیلها در مایع مفصلی و تعداد لنفوسیتها در بافت غشای سینوویال افزایش مییابد.
علائم روماتوئید مفصلی چیست ؟
التهاب یکی از واکنشهای طبیعی سیستم ایمنی برای محافظت از بدن است. در این واکنش سلولهای ایمنی در محل عفونت جمع میشوند. بخشی از پلاسما از خون وارد فضای بینبافتی شده و افزایش جریان خون به بافت منجر به قرمزی و افزایش گرمای بافت میشود. این واکنش دلیل تورم، درد و کاهش حرکت مفصل در آرتریت روماتوئید است. با پیشرفت بیماری از بین رفتن سطح استخوانها و غضروفهای مفصلی در این بیماری، تغییر شکل مفصلها و کاهش حرکت را به همراه دارد. یکی از ویژگیهای تمایزی این بیماری از سایر بیماریهای التهابی تورم متقارن در بیشتر مفصلها است.
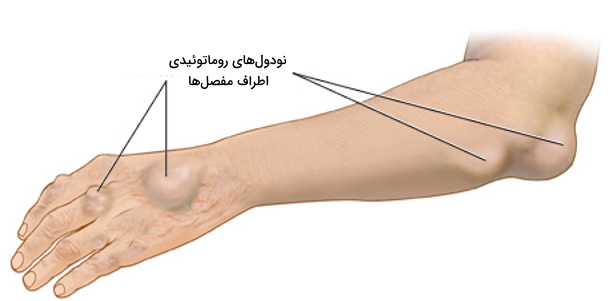
اثر آرتریت روماتوئید بر پوست
روماتوئید پوستی در بسیاری از افراد مبتلا به آرتریت روماتوئید ایجاد میشود. در این بیماری نکروز بافت پوست اطراف مفصلها منجر به ایجاد نودولهای روماتوئیدی میشود. این نودولها برآمدگیهای سفت پوست هستند که به دلیل تجمع رشتههای فیبرین در لایههای زیری ایجاد میشود.
روماتوئید قلب چیست ؟
التهاب مزمن این بیماری منجر به انتقال فاکتورهای پیشالتهابی در سیستم گردش خون و ایجاد التهاب در بافتهای قلب و رگها میشود. در نتیجه التهاب ایجاد شده در بیماری آرتریت روماتوئید احتمال ابتلا به تصلب شریان، حمله قلب، التهاب میوکارد بطنها و فیبروز بافت قلب را افزایش میدهد. به علاوه افزایش فشار و چربی خون، افزایش وزن بدن و سندروم متابولیک عواملی مشترکی هستند که احتمال ابتلا آرتریت روماتوئید و بیماریهای قلبی-عروقی را افزایش میدهد.
اثر آرتریت روماتوئید بر چشم
هر بیماری التهابی که با تغییر کلاژنها همراه باشد، میتواند ساختار صلبیه، قرنیه و زلالیه چشم را تغییر دهد. خشکی چشم، قرمزی، احساس درد، افزایش حساسیت به نور و دید تار از علائم روماتوئید چشم است. التهاب درمان نشده در این شرایط ممکن است به کوری فرد منجر شود.
تشخیص بیماری آرتریت روماتوئید
معاینه ظاهری اولین اقدامی است که روماتولوژیست برای تشخیص بیماری آرتریت روماتوئید انجام میدهد و برای تایید تشخیص و پیشرفت بیماری آزمایش خون و تصویربرداری استفاده میکند.
- آزمایشهای خون برای بررسی فاکتورهای التهابی و آنتیبادیها انجام میشود. آزمایش سرعت رسوب گلبول قرمز، پروتئین واکنشی C و فاکتور روماتوئیدی ایجاد التهاب را تایید میکند. همچنین غلظت آنتیبادیهای پپتیدهای سیترولینات در خون بیماران مبتلا به ابن بیماری افزایش مییابد.
- تصویربرداریهای اشعه ایکس، سونوگرافی و MRI برای بررسی تغییر شکل استخوان و غضروفها انجام میشود.
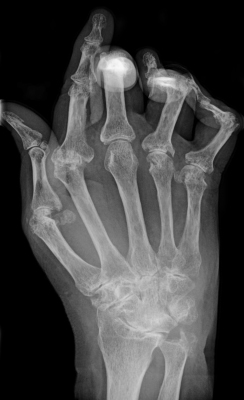
آرتریت روماتوئید و دیگر بیماریهای التهابی مفصل علائم مشترکی دارند که تخشیص تمایزی آنها برای انتخاب روش درمانی مناسب بسیار اهمیت دارد.
- التهاب مفصل کریستالی به دلیل رسوب بلورهای اسیداوریک در مایع مفصلی بیماران مبتلا به نقرس و نقرس کاذب ایجاد میشود. احتمال ایجاد التهاب مفصل زانو و پاشنه پا در این بیماری بیشتر است. تورم نامتقاون مفصل، قرمزی و درد شبانه از علاسم این بیماری است. برای تمایز این بیماری از آرتریت روماتوئید میتوان رسوب ذرات در مایع مفصلی را بررسی کرد.
- استئوارتریت یکی از بیماتریهای التهابی مفصل است که به دلیل از بین رفتن استخوانهای دو طرف مفصل ایجاد میشود و علائم ظاهری مشترکی با آرتریت روماتوئید دارد. این بیماری را میتوان به وسیله تصویربرداری اشعه X، آزمایش مایه مفصلی و آزمایش خون از آتریت روماتوئید تشخیص داد. در این بیماری تعداد گلبولهای سفید مایع مفصلی کمتر از آتریت روماتوئید (کمتر از ۵۰۰۰ در اوستئوآرتریت و بین ۲۰ تا ۵۰ هزار در آرتریت روماتوئید) است. همچنین ویسکوزیتی مایع مفصلی در این بیماری بیشتر و رنگ آن زرد شفاف است.
- بیماری لایم یکی از بیماریهای عفونی است که به دلیل نیش کنه و انتقال باکتری بورلیا ایجاد میشود. التهاب ایجاد شده در این بیماری شباهت زیادی به آرتریت روماتوئید دارد و برای تشخیص آن از آزمایش و کشت خون استفاده میشود.
درمان آرتریت روماتوئید
تغییر سبک زندگی، مصرف داروهای ضدالتهابی، فیزیوتراپی، جراحی و استفاده از دستکش فشاری علائم بیماری آرتریت روماتوئید را کنترل میکنند. ورزش منظم با تغییر بهبود جریان خون در اندامهای مختلف، تقویت ماهیچههای اسکلتی و تقویت ماهیچه قلب به کاهش علائم این بیماری کمک میکند. رعایت رژیم غذایی مشخص یکی دیگر از مواردی که به کنترل علائم بیماران کمک میکند. برای مثال مصرف اسیدهای چرب غیراشباع امگا ۳ تشکیل سنتز فاکتورهای پیشالتهابی را کاهش میدهد و مصرف ویتامینهای E، C و B با کاهش سنتز فاکتورهای التهابی و استرسهای اکسیداتیو همراه است.
داروهای ضدروماتوئید تغییردهنده بیماری (DAMRDs) مجموعهای از ترکیبات دارویی مختلف هستند که ترشح مولکولهای شیمیایی (فاکتورهای التهابی)، احساس درد را مهار میکنند. در نتیجه گسترش التهاب در مفصلهای جدید و اندامهای دیگر کاهش مییابد. متوترکسات (Methotrexate) یکی از متداولترین داروهای این گروه است که برای درمان اولیه روماتوئید آرتریت تجویز میشود. این داروها با مهار مکانیسمهای فعالسازی لنفوسیتهای B و T سیستم ایمنی را مهار میکند.
ترکیبات ضدالتهاب استروئیدی و غیراستروئیدی داروهای دیگری هستند که برای درمان آرتریت روماتوئید تجویز میشوند. داروهای ضدالتهاب غیراستروئیدی آنزیم گلیکواکسیژناز و تبدیل آراشیدونیکاسید به ترومبوکسان، پروستوگلاندینها و پروستاسایکلینها (مولکولهای القای التهاب و درد) را مهار میکند. گلوکوکورتیکوئیدها ترکیبات استروئیدی هستند که با اتصال به گیرندههای سلولهای ایمنی ترشح فاکتورهای التهابی را کاهش و فاکتورهای ضدالتهابی طبیعی را افزایش میدهد.
جراحی روش درمانی است که معمولا برای درمان روماتوئید شدید در انگشتان دست، مفصل آرنج یا مچ دست استفاده میشود و در این روش برای کاهش درد و پیشگیری از پارگی تاندون یا آسیب بیشتر بافتهای اطراف مفصل بخشی از غشای مفصلی خارج یا کل مفصل جایگزین میشود.
فیزیوتراپی با استفاده از شوک گرمایی و سرمایی، جریان الکتریکی و آبدرمانی به بهبود جریان خون، تقویت ماهیچهها و بهبود کیفیت زندگی بیماران مبتلا به آرتریت روماتوئید کمک میکند. استفاده از دستکشهای فشاری یکی دیگر از راههای کاهش علائم این بیماری است. این دستکشها برای کاهش التهاب ایجاد شده در بیماریهای مختلف استفاده میشود.
جمع بندی
در این مطلب از مجله فرادرس توضیح دادیم که آرتریت روماتوئید نوعی بیماری خودایمنی و مزمن است که در مفصلها شروع میشود، اما انتقال فاکتورهای التهابی آن در جریان خون منجر به ایجاد التهاب در اندامهای دیگر میشود. لنفوسیتهای خون، ماکروفاژهای مستقر در بافت غشای سینوویال مفصل، سلولهای بافت استخوانی و غضروفی در تشدید این بیماری و نکروز بافت مفصل نقش بسیار مهمی دارند. این بیماری به دلیل جهش در ژنها یا عوامل محیطی ایجاد میشود و تنها روش درمان آن کنترل بیماری است.