آنتی بادی چیست؟ – به زبان ساده
آنتی بادی یا پادتن، پروتئین دفاعی تخصصی است که توسط سیستم ایمنی مهرهدارن ساخته میشود. این ساختارهای کوچک در واقع از 4 واحد مختلف پروتئینی ساخته شدهاند. انتهای مولکول پادتن متغیر است و میتواند برای اتصال به هر مولکول سازگاری پیدا کند. شکل آنتی بادی توسط آنتی ژنهای موجود در بدن تعیین میشود که این آنتی ژنها برای بدن آسیبزا هستند.

سلولهای ایمنی ویژه، این آنتی ژنها را تشخیص داده و یک آنتی بادی در مقابله با آنها ایجاد میکنند. این روند تولید آنتی بادی بارها و بارها تکرار میشود تا سیستم با آنتی بادیها اشباع شود. پروتئینهای آنتی بادی به آنتی ژنها متصل شده و آنها را احاطه کرده و از گسترش عامل مهاجم یا عفونت بیشتر بدن توسط آنتی ژنهای پاتوژن جلوگیری میکنند.
از طریق همین آنتی بادیها است که یک ارگانیسم میتواند سلولهای خود را از سایر سلولها (غیرخودی) تشخیص دهد. به عنوان مثال، بر روی سطح سلولهای باکتریایی پروتئینها و کربوهیدراتهای خاصی قرار دارند که به عنوان آنتی ژن عمل کرده و توسط سیستم ایمنی بدن قابل شناسایی هستند. لنفوسیتهای B، یک سلول ایمنی اختصاصی به شمار میآیند که قادر هستند، آنتی بادیهایی را ایجاد کنند که به باکتریهای مهاجم حمله میکنند.
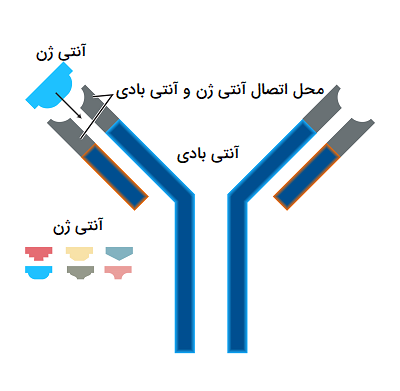
یک آنتی بادی متصل به یک باکتری نه تنها از تکمیل مراحل طبیعی باکتری جلوگیری میکند، بلکه به هدایت گلبولهای سفید خون در هضم و از بین بردن باکتریها نیز کمک میکند. گروهی از گلبولهای سفید که به ماکروفاژها معروف هستند، باکتریهای مهاجم را براساس انتهای دم آنتی بادی متصل به آنها شناسایی کرده و به روش اندوسیتوز آنها را در خود گرفته و هضم میکنند.
برای یادگیری آنتی بادی پیشنهاد میکنیم فیلم آموزش رایگان آنتی بادی و نقش آن د رسیستم ایمنی بدن در فراردس را تماشا کنید که در کادر زیر است.
در خون، آنتی بادیها حدود 20٪ از کل پروتئینها را تشکیل میدهند که این مقدار بسیار قابل توجهی است. اگرچه یک آنتی بادی منفرد میتواند بسیار کوچک باشد، یک ارگانیسم باید آنتی بادیهای زیادی برای مبارزه با انواع بسیاری از آنتی ژنهای موجود در سیستم ایمنی خود داشته باشد. علاوه بر تعداد زیاد آنتی بادی، آنها باید بر حسب تنوع آنتی ژنها، متنوع نیز باشند. برای شناسایی باکتریهای بزرگ به تعداد زیادی آنتی بادی نیاز است.
در حالی که ارگانیسمهای دیگر اغلب براساس مفاهیم مشابه دارای سیستم ایمنی هستند، اصطلاح آنتی بادی و ساختار شرح داده شده در زیر تنها مختص پستانداران به شمار میآید. آنتی بادی همچنین ممکن است به عنوان «ایمونوگلوبولین» (Immunoglobulin) نیز شناخته شود، ایمونوگلوبین اصطلاحی است که پروتئین مورد استفاده در عملکرد ایمنی بدن را توصیف میکند.

شایعترین آنتی بادی موجود در سیستم ایمنی پستاندارانی مانند انسان، «ایمونوگلوبولین G» یا (IgG) است. در گیاهان و بیمهرگان، آنتی بادیها اگر وجود داشته باشند، شناخته شده نیستند، با این حال مشخص است که این ارگانیسمها دارای سیستم ایمنی نیز هستند، اما چگونگی عملکرد آنها کاملاً مشخص نیست.
ساختار آنتی بادی
در تصویر زیر یک ساختاری از آنتی بادی به شکل عمومی نشان داده شده است. همان طور که مشخص است، این ساختار در واقع از 4 زنجیره پروتئینی مختلف ساخته شده است. در ساختمان آنتی بادیها دو زنجیره سنگین و دو زنجیره سبک وجود دارند. این دو زنجیره سنگین توسط یک پیوند دی سولفید به یکدیگر متصل میشوند که این پیوند بین دو اتم سولفید موجود در اسیدهای آمینه هر زنجیره به وجود میآید. زنجیرههای سبک نیز علاوه بر یک پیوند دی سولفید، از طریق یک سری پیوندهای غیرکووالانسی و برهمکنشهای ضعیف به طرفین زنجیره سنگین متصل میشوند.
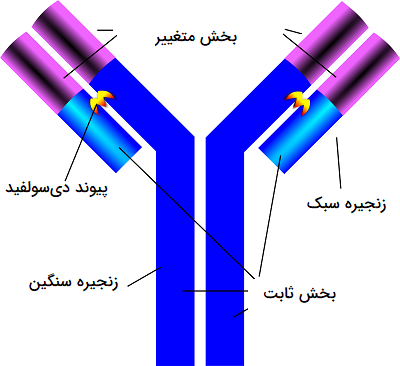
هر زنجیره به دو منطقه تقسیم میشود که شامل منطقه ثابت و منطقه متغیر هستند. ناحیه ثابت به طور مستقیم از DNA تولید میشود و در تمام مولکولهای آنتی بادی از یک نوع مشابه تشکیل شده است. منطقه متغیر بخشی از آنتی بادی است که با توجه به آنتی ژن موجود میتواند تغییر کند. لنفوسیتهای B وظیفه انجام یک فرآیند پیچیده را بر عهده دارند که منطقه متغیر را با آنتی ژن منطبق میکند و سپس از این طریق میتوانند آنتی بادی مناسب را تولید کنند.
منطقه متغیر هر آنتی بادی دارای یک جایگاه اتصال است که از این ناحیه میتواند به آنتی ژن متصل شود. جایگاه اتصال به ویژه از آن جهت در ساختار آنتی بادی قرار گرفته است که فقط قادر است به آنتی ژن مورد نظر متصل شود. منطقه متغیر آنتی بادی، این کار را با امکان سازگاری با آنتی ژن انجام میدهد. اگر آنتی ژن آبگریز باشد، محل اتصال نیز آبگریز میشود و یا اگر آنتی ژن بار منفی داشته باشد، محل اتصال به طور بهینه برای کمک به اتصال آنتی ژن دارای بار مثبت خواهد شد.
علاوه بر این، کل شکل ناحیه سر آنتی بادی به طور خاص متناسب با شکل آنتی ژن تشکیل میشود. این امر تضمین میکند که آنتی بادی به طور اختصاصی، تنها به یک آنتی ژن خاص متصل شود. ناحیه ثابت آنتی بادی میتواند به اشکال مختلفی ایجاد شود و همچنین میتواند با شکلهای مختلف در قالب کمپلکسهای آنتی بادی قرار گیرد.
عملکردهای زیستی و وظایف آنتی بادیها در بدن
آنتی بادیها در بسیاری از فعالیتهای ایمنی بدن شرکت میکنند که از جمله عملکردهای آنها میتوان به موارد زیر اشاره کرد:
- بیتاثیر و خنثی کردن سموم بدن
- جلوگیری از فعالیت ویروسها و سایر میکروارگانیسمهای خارجی
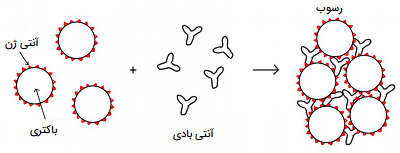
- اتصال به انواع آنتی ژنها و رسوب دادن آنها
- اتصال به پاتوژنهای خارجی و بیحرکت کردن آنها
- عبور از جفت و انتقال ایمنی به جنین
- از بروز برخی از سرطانها جلوگیری کرده و سلولهای سرطانی را شناسایی میکنند.
- فعال کردن کمپلمانهای سرم (Complement) (کمپلمانها مجموعهای پروتئینهای سرم هستند که از ایجاد التهاب جلوگیری کرده و به سیستم ایمنی برای از بین بردن عوامل مهاجم کمک میکنند)
انواع آنتی بادی
آنتی بادیها در بدن بر حسب عملکرد و ساختارشان در ۵ دسته متفاوت طبقهبندی میشوند:
- آنتی بادی IgG: این نوع آنتی بادی که به ایمونوگلوبین G نیز معروف است، فراوانترین آنتی بادی بدن به شمار میآید و در حدود ۱۵ درصد از کل پروتئینهای سرم را به خود اختصاص داده است. این آنتی بادی تنها در خون وجود دارد و قادر است با عبور از جفت وارد جنین شده و از آن در برابر عوامل بیگانه محافظت کند (ایمنی مادرزادی). علاوه بر این، آنتی بادی G میتواند در مواردی که بین خون مادر و جنین ناسازگاری Rh وجود دارد، موجب ایجاد واکنشهای ایمنی خطرناک شود. ایمونوگلوبین G موجب آگلوتیناسیون عوامل بیگانه میشود.
- آنتی بادی IgA: این نوع آنتی بادی در انواع مایعات بدن مانند سرم، بزاق، شیر مادر و ترشحات لوله گوارشی وجود دارد. IgA توانایی بالایی در مبارزه با عوامل ویروسی دارد. وجود این آنتی بادی در شیر مادر از نوزاد در برابر عوامل مهاجم که به دستگاه گوارش حمله میکنند، محافظت میکند.
- آنتی بادی IgD: عملکرد این آنتی بادی در بدن کاملا شناخته شده نیست و در میان سایر ایمونوگلوبینها کمترین میزان را به خود اختصاص داده است (در حدود یک درصد). آنتی بادی D در نوزادن مهمترین ایمونوگلوبین به شمار میآید و در بزرگسالان کمتر وجود دارد.
- آنتی بادی IgE: این آنتی بادی که به آنتی بادی راژین نیز معروف است در عفونتهای انگلی و واکنشهای آلرژیک وارد عمل میشود.
- آنتی بادی IgM: این نوع از آنتی بادیها اولین ایمونوگلوبینهایی هستند که در پاسخ به آنتی ژنها در بدن تولید میشوند. IgM در ماههای پنجم و ششم بارداری در جنین ساخته میشوند و وجود آنها در خون نشانهای از عفونت در بدن است. ایمونوگلوبین M قادر است، همزمان به ۵ آنتی ژن متصل شود. این آنتی بادیها در برابر عوامل میکروبی و مهاجم پاسخ ضعیفی دارند و بیشتر در بیماریهایی مانند تبخال تولید آنها افزایش مییابد.
پادتنها علاوه بر دستهبندی فوق براساس نوع سلولی که از آن تولید میشوند نیز به دو گروه تقسیم میشوند:
- پادتنهای مونوکلونال (Monoclonal Antibodies)
پادتنهای مونوکلونال که به آنهای پادتنهای تک تیره نیز میگویند، شامل پادتنهایی هستند که از سلولهایی ایمنی تولید شدهاند که همه دارای یک والد سلولی مشترک (یک دودمان سلولی) هستند. پادتنهای مونوکلونال دارای یک ظرفیت اتصالی به آنتی ژن هستند و همه به یک نوع اپیتوپ متصل میشوند. اپیتوپها قسمتی از ساختار یک آنتی ژن هستند که توسط آنتی بادیها و سیستم ایمنی شناسایی میشوند. پادتنهای مونوکلونال پروتئینهای ساخته شده توسط انسان هستند که مانند آنتی بادیهای انسانی در سیستم ایمنی بدن عمل میکنند.
محققان میتوانند آنتی بادیهایی را طراحی کنند که به طور اختصاصی، یک آنتی ژن خاص را هدف قرار دهند، مانند نمونهای که در سلولهای سرطانی یافت میشود. آنها میتوانند نسخههای زیادی از آنتی بادی را در آزمایشگاه تهیه کنند. این پادتنها به عنوان آنتی بادیهای مونوکلونال شناخته میشوند.
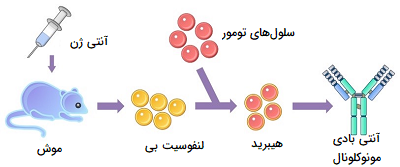
آنتی بادیهای مونوکلونال برای درمان بسیاری از بیماریها از جمله برخی از انواع سرطان استفاده میشوند. برای ساختن یک آنتی بادی مونوکلونال، ابتدا محققان باید آنتی ژن مناسب را برای حمله شناسایی کنند. یافتن آنتی ژنهای مناسب برای سلولهای سرطانی همیشه آسان نیست.
برخی از آنتی بادیهای مونوکلونال که برای معالجه سرطان استفاده میشوند به عنوان یک داروی هدفمند هستند، زیرا آنها هدف خاصی را بر روی سلول سرطانی دنبال میکنند و با یافتن آن بر روی سلولهای سرطانی، به آن متصل شده و آن را از بین میبرنند، در حالی که سایر آنتی بادیهای مونوکلونال مانند ایمونوتراپی عمل میکنند، زیرا باعث میشوند، سیستم ایمنی بدن در برابر سلولهای سرطانی بهتر پاسخ دهد تا بدن بتواند سلولهای سرطانی را به طور مؤثرتر پیدا کرده و آنها را از بین ببرد.
علاوه بر تشخیص و درمان انواع سرطان، آنتی بادیهای مونوکلونال کاربردهای گسترده دیگری نیز دارند، از این پادتنها برای درمان بیماریهای خود ایمنی، مهار پاسخ ایمنی در عملهای پیوند عضو و ساخت داروهای شیمی درمانی استفاده میشوند. داروهایی که از پادتنهای مونوکلونال ساخته میشوند، معمولا دارای پسوند (mab) هستند.
- پادتنهای پلیکلونال (Polyclonal Antibodies):
پادتنهای پلیکلونال از تیرهها یا دودمانهای سلولی مختلف لنفوسیتهای B ساخته میشوند. آنتی بادی پلیکلونال در واقع مجموعهای از آنتی بادیهایی هستند که در برابر یک آنتی ژن خاص ایجاد شده و هر یک به اپیتوپهای خاصی از یک آنتی ژن متصل میشوند.
این آنتی بادیها از این مزیت برخوردار هستند که نسبتاً آسان و سریع تولید میشوند. علاوه بر این، تولید و کاربرد آنها نیز مقرون به صرفه بوده و تولید این آنتی بادیها به مراتب سادهتر از تولید آنتی بادیهای مونوکلونال است. برای تولید پادتنهای پلیکلونال، ابتدا آنتی ژن مورد نظر را به یک حیوان مناسب تزریق کرده و این تزریقات در طی یک دوره مشخص ادامه مییابد تا زمانی که حیوان آنتی بادی مورد نظر را تولید کند. مرحله آخر شامل گرفتن خون از حیوان و استخراج آنتی بادیهای پلی کلونال از آن برای استفاده در موارد درمانی و تولید دارو است.
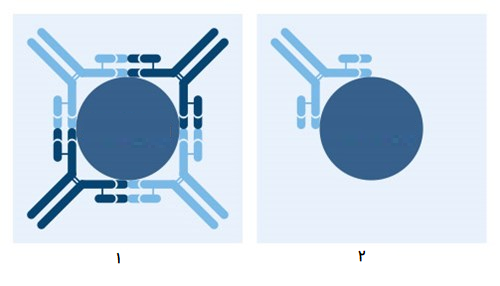
عملکرد آنتی بادی در بیماری خود ایمنی
در برخی موارد، آنتی ژن آنقدر شبیه به مولکولی است که توسط ارگانیسم تولید میشود که سیستم ایمنی بدن ممکن است، به اشتباه به مولکولهای خودی حمله کند، این شرایط به عنوان یک «بیماری خود ایمنی» (Autoimmune Disease) شناخته میشود. سیستم ایمنی بدن، در حالت کلی با حضور آنتی ژن، واکنشهای دفاعی خود را آغاز میکند. در بیماریهای خود ایمنی، آنتی ژن معمولاً یک پروتئین است که این پروتئین مشابه پروتئینی است که توسط ارگانیسم تولید میشود. با این که سیستم تشکیل آنتی بادی میتواند بسیار اختصاصی عمل کند، اما نمیتواند دو مولکول با یک شکل را به طور دقیق از یکدیگر تشخیص دهد. بنابراین، حتی اگر مولکولها در واقع خودی باشند، ممکن است توسط سیستم ایمنی بدن مورد حمله قرار گیرد.
براساس مطالعات اخیر در مورد درصد ابتلا افراد به بیماریهای خود ایمنی مشخص شده است که درصد ابتلا به این نوع بیماریها در زنان تقریبا ۲ برابر بیشتر از مردان است و غالباً این بیماری در سالهای باروری زنان (15 تا 44 سالگی) در آنها بروز میکند.
برخی از بیماریهای خود ایمنی در گروههای قومی خاصی شایعتر است. به عنوان مثال، بیماری «لوپوس» (Lupus) بیشتر در جمعیتهای آفریقایی - آمریکایی و اسپانیاییها بروز پیدا میکند.
دلایل بروز بیماری خود ایمنی
یک اختلال خود ایمنی هنگامی رخ میدهد که سیستم ایمنی بدن به اشتباه به سلولهای خودی حمله کرده و بافت سالم بدن را از بین ببرد. تاکنون بیش از 80 نوع اختلال خود ایمنی مورد شناسایی قرار گرفتهاند.
سلولهای خونی در سیستم ایمنی، به محافظت از بدن در برابر مواد مضر کمک میکنند. این مواد مضر و سلولهای مهاجم شامل باکتریها، ویروسها، سموم، سلولهای سرطانی، خون و بافتهای خارجی هستند. این عوامل با خود آنتی ژن به همراه دارند. سیستم ایمنی بدن آنتی بادیهایی را علیه این آنتی ژنها تولید میکند که باعث میشود این عوامل آسیبزا را از بین ببرد.
هنگامی که بدن دچار یک اختلال خود ایمنی است، سیستم ایمنی بین بافت سالم و آنتی ژنهای بالقوه مضر، تمایز قائل نمیشود. در نتیجه بدن واکنشی را نشان میدهد که بافتهای طبیعی را از بین میبرد (مانند تخریب بافت عصبی در بیماری ام اس).
علت دقیق اختلالات خود ایمنی ناشناخته است. در واقع، بیماریهای خود ایمنی میتوانند به دلایل مختلف و در شرایط خاصی در بدن بروز کنند. برخی از این شرایط شامل حضور ویروسهایی مانند HIV در بدن هستند که باعث میشوند، سیستم ایمنی بدن، سلولهای خودی را هدف قرار دهد. مصرف برخی از داروها نیز موجب تحریک پاسخ ایمنی بدن نسبت به سلولهای خودی میشود.
علاوه بر ویروسها، در سایر بیماریهای خود ایمنی مانند برخی از انواع بیماری دیابت، سیستم ایمنی، تنها نسبت به یک عضو از بدن حساس شده و آن را هدف قرار میدهند، به عنوان مثال، در دیابت نوع 1، این سیستم به لوزالمعده حمله کرده و بخشهایی از بافت آن را از بین میبرد. در حالی که در بیماریهای خود ایمنی دیگر مانند لوپوس اریتماتوز سیستمیک (SLE) سیستم ایمنی بر کل بدن تأثیر میگذارد.
برخی از بیماریهای خود ایمنی مانند «مولتیپل اسکلروزیس» (Multiple Sclerosis) یا (MS) و لوپوس به صورت ژنتیکی در افرادی که سابقه خانوادگی این بیماریها را دارند، ایجاد میشوند. در این حالت ممکن است، همه اعضای خانواده لزوماً به یک بیماری مشابه مبتلا نشوند، اما تمام افراد خانواده مستعد ابتلا به بیماری خود ایمنی هستند.
از آنجا که شیوع بیماریهای خود ایمنی در حال افزایش است، محققان گمان میکنند عوامل محیطی مانند عفونت و قرار گرفتن در معرض مواد شیمیایی یا حلالها نیز در ابتلا به این نوع بیماریها دخیل باشند.
براساس برخی تحقیقات انجام شده در زمینه بیماریهای خود ایمنی مشخص شده که ممکن است واکنشهای خود ایمنی در بدن در برابر پروتئینهای موجود در محصولات حیوانی ایجاد شود. پروتئینهای گیاهی در یک مسیر کاملاً متفاوت از پروتئینهای انسانی تکامل یافتهاند، در حالی که انسان و حیوانات به خصوص دامها بسیاری از ژنهای یکسان و مشترک در ژنوم خود دارند، این بدان معنی است که آنها بسیاری از پروتئینهای مشابه با پروتئینهای انسانی را میتوانند تولید کنند. اگر این پروتئینها بدون تجزیه در بدن منتشر شوند، میتوانند به عنوان یک آنتی ژن برای سیستم ایمنی شناخته شوند.
نشانههای بیماری خود ایمنی
یک اختلال خود ایمنی در بدن ممکن است، منجر به ایجاد موارد زیر شوند:
- تخریب بافت بدن
- رشد غیرطبیعی یک اندام
- تغییر در عملکرد اندام
علاوه بر موارد فوق، یک اختلال خود ایمنی ممکن است بر یک یا چند نوع ارگان یا بافت به طور همزمان تأثیر بگذارد. بخشهایی از بدن که اغلب تحت تأثیر اختلالات خود ایمنی قرار دارند، عبارتند از:
- رگ های خونی
- بافت همبند
- غدد درون ریز مانند تیروئید یا لوزالمعده
- مفصلها
- عضلات
- گلبولهای قرمز خون
- پوست
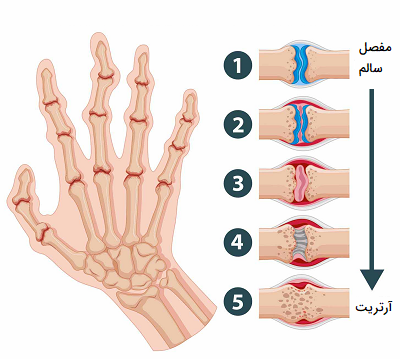
انواع بیماریهای خود ایمنی
یک فرد ممکن است همزمان بیش از یک اختلال خود ایمنی داشته باشد. اختلالات خود ایمنی شایع شامل موارد زیر هستند:
- بیماری آدیسون (Addison Disease)
- بیماری سلیاک یا اسپروی سلیاک (Coeliac Disease) (بیماری خود ایمنی روده باریک)
- درماتومیوزیت (Dermatomyositis)
- بیماری گریوز (Graves-Basedow Disease)
- تیروئیدیت هاشیموتو (Hashimoto's Thyroiditis)
- مولتیپل اسکلروزیس
- میاستنی گراویس (Myasthenia Gravis)
- کمخونی همولیتیک خود ایمنی (Autoimmune Hemolytic Anemia)
- آرتریت واکنشی (Reactive Arthritis)
- روماتیسم مفصلی (Rheumatoid Arthritis)
- سندرم شوگرن (Sjögren Syndrome)
- لوپوس اریتماتوی سیستمیک (Systemic Lupus Erythematosus)
- دیابت نوع اول (Type 1 Diabetes)
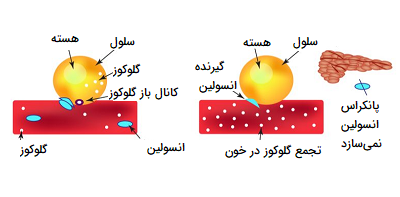
استفاده از آنتی بادیها در تکنیکهای تحلیلی
آنتی بادیها میتوانند به عنوان یک ابزار بسیار مفید در آزمایشگاه مورد استفاده قرار گیرند. از آنجا که یک آنتی بادی بسیار اختصاصی عمل میکند، در تعدادی از آزمونهایی که برای جداسازی مواد مختلف از محلولها در آزمایشگاهها انجام میشوند، انواع مختلفی از آنتی بادیها مورد استفاده قرار میگیرند.
به عنوان مثال، در کروماتوگرافی ستونی، آنتی بادیها در ساختمان ستونهای کروماتوگرافی قرار میگیرند تا با عبور محلول از این ستونها، مولکولهای حل شده در آن به طور اختصاصی به هر یک از آنتی بادیها متصل شده و از محلول جدا شوند.
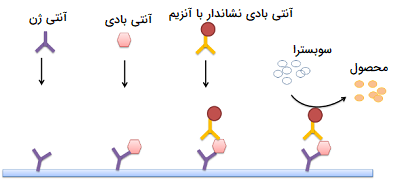
یکی دیگر از کاربردهای متداول آنتی بادی در آزمایشگاه، تشخیص مواد خاص است. یک آنتی بادی میتواند به پروتئینهای اختصاصی خود متصل شود، از این خصوصیت برای شناسایی بسیاری آنتی ژنها در آزمونهای ایمنی مانند موارد زیر استفاده میشود:
- الایزا (Enzyme-Linked Immunosorbent Assay) یا (ELISA)
- Immuno-PCR
- پروتئین بلاتینگ مانند «وسترن بلات» (Western Blot)
- ایمونوهیستوشیمی (Immunohistochemistry)
- ایمنوسیتوشیمی (Immunocytochemistry)
- فلوسیتومتری (Flow Cytometry)
- شناسایی برهمکنشهای پروتئین و اسید نوکلئیک به روش (Immunoprecipitation)
- آزمونهای ایمنی (Immunoassay)
- تشخیص پروتئین
- انواع MS اسپکتروسکوپی













سلام میشه یک (انتی بادی اول و یک انتی ژن و انتی بادی دوم )را ک باهم کمپلیمان میشوند با اسم کدهاشون نام ببرید ؟ برای مثال ؛ مرسی