تاندون چیست؟ – انواع، آسیب ها و درمان آنها – به زبان ساده
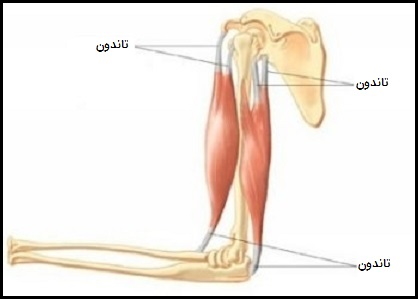
تاندون که نام دیگر آن زردپی است به بافت رشتهای نرم و محکمی گفته میشود که ماهیچه را به استخوان متصل میکند. عملکرد اصلی آن انتقال نیروی تولید شده در عضله به اسکلت استخوانی و تسهیل حرکت در اطراف مفصل بوده و نقش آن در پایداری مفاصل بسیار مهم است. به همین ترتیب تاندونها ساختارهایی نسبتاً منفعل و غیرالاستیک هستند که قادر به مقاومت در برابر نیروهای زیاد هستند.


تاندون چیست؟
تاندونها نوارهایی از بافت فیبری متراکم، صاف و به رنگ سفید مایل به زرد هستند که عضلات را به استخوانها متصل میکنند. ترکیب موجود در ساختار آنها قدرت مورد نیاز برای انتقال نیروهای مکانیکی زیاد را به آنها میدهد. در واقع علت وجود تاندون انتقال نیروهای تولید شده از عضله به استخوان برای ایجاد حرکت است.
ویژگی مشترک همه تاندونها این است که میتوانند به استخوان مماس شوند (کشیده شدن عضلات و چسبیدن به سطح استخوان هنگام حمل هر چیز سنگین) و بارهای زیادی را بدون تغییر شکل در استخوانها منتقل کنند. تاندونها بسته به نقش عضله، دارای شکل و اندازههای مختلفی هستند، به عنوان مثال عضلاتی که نیروی زیادی تولید میکنند تاندونهای کوتاهتر و پهنتری نسبت به عضلات ظریفتر دارند.
برای مرور نکات بیشتر در مورد تاندون پیشنهاد میکنیم ویدیوی آموزشی زیر را مشاهده کنید:
تاندونها به لحاظ ساختاری بسیار پیچیده بوده و مانند سایر ساختارهای بافت همبند، تعداد سلول اندک و ماتریکس خارج سلولی غنی دارند. اگرچه از نظر ساختاری و به دلیل عملکردشان در برابر قدرت بسیار بالا مقاومت میکنند، اما تحلیل رفتن و آسیبهای مختلف ناشی از افزایش سن میتواند باعث از بین رفتن قدرت عضلات متصل به آنها و آسیب به تاندون شود.
ساختار و ترکیبات تاندون چیست؟
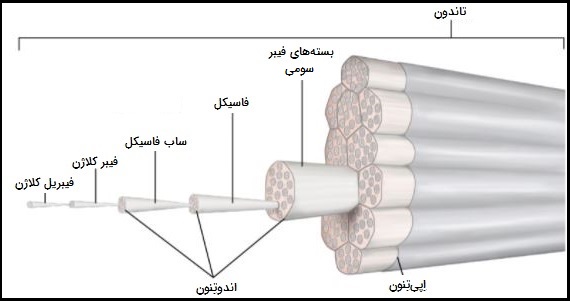
تاندونها عمدتاً از سه قسمت تشکیل شدهاند: خود تاندون، محل اتصال عضله به تاندون (MTJ) و محل الحاق استخوان با تاندون (OTJ). یک تاندون از بافت پیوندی رشتهای متراکم تشکیل شده از فیبر کلاژن ساخته شده است. فیبرهای کلاژن از تجمع فیبریل کلاژن تشکیل شدهاند که واحدهای اولیه ساختاری تاندون هستند.
فیبرها به صورت دستههای فیبر اولیه (ساب فاسیکل) تجمع مییابند، گروههایی از آنها فیبر ثانویه (فاسیکل) را تشکیل میدهند. از تجمع فاسیکلها بستههای فیبری سومی تشکیل میشوند که تجمع آنها تاندون را میسازند.
این ساختارها توسط غلاف بافت همبند احاطه شدهاند که «اندوتِنون» (Endotenon) نام دارد و هنگام حرکت تاندون باعث سُر خوردن دستههای فیبری روی همدیگر میشود. اندوتنون خود توسط لایهای ظریف از بافت پیوندی به نام «اپیتِنون» (Epitenon) پوشانده شده است و بیرونیترین لایه پوشاننده «پاراتنون» (Paratenon) نام دارد که باعث حرکت تاندون کنار بافتهای مجاور میشود. تاندون توسط فیبرهای کلاژنی که به داخل ماتریکس استخوان ادامه مییابند، به استخوان متصل میشود.
از نظر حجم کلی، ساختار سلولی تاندون تقریباً 20 درصد از حجم کل بافت را تشکیل میدهد، ۸۰ درصد باقیمانده را ماتریکس خارج سلولی تشکیل میدهد. ساختار سلولی عمدتا 60 تا 85 درصد کلاژن، 0/2 درصد پروتئوگلیکان (پروتئینهای دارای گروه شیمیایی گلیکوزیل)، 2 درصد الاستین و 4/5 درصد پروتئینهای دیگر اما ماتریکس خارج سلولی از 55 تا 70 درصد آب و بقیه از پروتئوگلیکانها تشکیل شدهاند.
ترکیبات سلول و ماتریکس تاندونها با اختلافات کمی شبیه رباطها (نوارهای اتصال دهنده استخوان به استخوان) است. در واقع، همه آنها از یک نوع سلول و منابع خونرسانی و عصبرسانی مشابه برخوردار هستند. کلاژن، الاستین، پروتئوگلیکان و پروتئینهای غیر کلاژنی ترکیب میشوند و چهارچوب ماکرومولکولی بافتهای فیبری متراکم را تشکیل میدهند. در همه آنها، نوع سلول غالب فیبروبلاست است. به طور خاص، سلولهای داخل تاندونها فیبروبلاستهای خاصی هستند که به آنها تِنوسیت گفته میشوند.
سلولهای تاندون به عنوان «تنوبلاست» (Tenoblast) که سلولهای تاندونی نابالغ بوده و «تنوسیت» (Tenocyte) که فرم بالغشده این سلولها هستند شناخته شدهاند. تنوسیتها تقریباً 90 الی 95 درصد سلولهای داخل تاندون را تشکیل میدهند و 5 تا 10 درصد دیگر شامل کندروسیتها، سلولهای سینوویال و سلولهای عروقی هستند.
تنوبلاستها در ابتدا از نظر شکل و اندازه متفاوت هستند اما با افزایش سن کشیده و دوکی شکل شده و به سلولهای تنوسیت تبدیل میشوند. تنوسیتها که سلولهای تاندونی بالغ هستند، در سراسر ساختار تاندون یافت میشوند، این سلولها به طور معمول در فیبرهای کلاژن لنگر میاندازند و مسئول حفظ و نگهداری از ماتریکس خارج سلولی هستند. آنها در ردیفهای طولی چیده شده و ارتباط گستردهای با سایر سلولهای مجاور معمولاً از طریق اتصالات شکافدار (Gap Junction) دارند.
اتصالات شکافدار ساختارهای بسیار پیچیدهای هستند که از دو کانکسون تشکیل شدهاند، هر کدام از این کانکسونها خود شامل شش زیرواحد کانکسین هستند و با قرارگیری در کنار هم کانال ارتباطی را میسازند. کانکسونها در حالت باز به متابولیتها و یونها اجازه میدهند تا از بین اتصالات شکافدار آزادانه عبور کنند.
انواع تاندون ها
تاندونها را میتوان با توجه به موقعیت آنها از بسیاری جهات طبقهبندی کرد اما منطقیترین آنها طبقهبندی تاندونها بر اساس عملکردهایی است که در داخل مفصل (مانند تاندون عضله دوسر بازو) یا خارج مفصل (تاندون آشیل) دارند. با توجه به آناتومی آنها، تاندونها همچنین میتوانند به عنوان روکششده با سینوویال (مانند خم شدن طولانی انگشتان) یا دارای روکش پاراتنون (مانند تاندون آشیل) طبقهبندی شوند که نوع دوم بسیار مقاومتر از نوع اول بوده و خونرسانی و ساختار رگها در آنها متفاوت است.
طبقه بندی تاندون بر اساس عملکرد
با توجه به عملکرد تاندونها، میتوان آنها را به دو دسته ذخیرهکننده انرژی یا تاندونهای موضعی طبقهبندی کرد. به طور کلی، عضلات به کمک تاندون بار فشار وارده را کوتاه میکنند. تاندون در هنگام کشیده شدن باعث شل شدن عضله و استراحت آن میشود و انرژی الاستیکی را در خود زخیره میکند که بهترین مثال در این باره تاندون آشیل است. تاندونهای قدامی تیبیالیس در انسان (تاندونِ عضلات جلویی مچ پا) نمونههایی از تاندونهای موضعی هستند و هرگز نمیتوانند به طور نسبی گسترش یابند و این تاندونها به ندرت آسیب میبینند.
| تاندونهای ذخیره کننده انرژی | تاندونهای موضعی | |
| عملکرد | ذخیره و آزاد سازی نیروی تنش الاستیک | انتقال نیرو از عضله به استخوان |
| ترکیبات ساختاری | قطر فیبر کوچکتر، مقدار بیشتری گلیکوزآمینوگلیکان و آب، ماتریکس نرمتر، افزایش لغزش بین مفصلی به دلیل استحکام داخل عضلانی کمتر | قطر فیبر بیشتر، گلیکوزآمینوگلیکان و مقدار آب کمتر، ماتریکس سختتر، فاسیکلهای محکمتر و کاهش لغزش بین مفصلی |
| ویژگی حرکتی | قابلیت اتساع زیاد، مقاومت در کشش کم و زیاد | قابلیت اتساع کم، مقاومت در کشش کم و زیاد |
| آسیبپذیری | زیاد | کم |
| مثالها | تاندون آشیل | تاندون قدامی تیبیالیس |
دانستن محل تاندونها به ما در درک ساختار آنها کمک میکند. در حالی که برخی از تاندونها در برخی از عضلات در انجام حرکات مفصلی نقش دارند، وجود برخی تاندونها برای کم کردن حرکات مفصل از طریق افزایش تحرک عضله است. تاندونها در بیشتر قسمتهای بدن از جمله دستها، پاها، حتی سر و تنه وجود دارند.
تاندون شانه و بازو
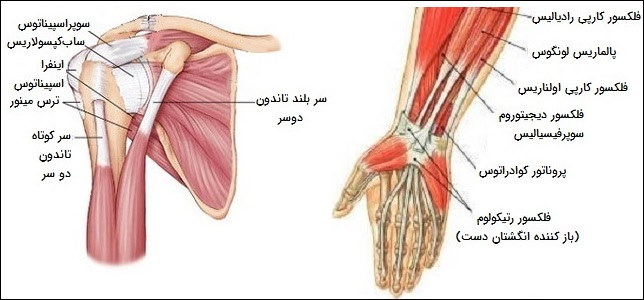
تاندونهای شانه و بازوها به حرکت دادن بازو به سمت بالا و پایین کمک میکنند و بازو را در مفصل شانه میچرخانند. سایر تاندونها به خم شدن یا صاف کردن آرنج، چرخاندن بازو یا خم شدن مچ دست کمک میکنند. تاندونهای روتاتور کاف (در مفصل گوی و کاسهای شانه) در شانه عبارتند از:
- تاندونهای «تِرِس مینور» (Teres Minor)
- تاندونهای «اینفرااسپیناتوس» (Infraspinatus)
- تاندونهای «سوپرااسپیناتوس» (Supraspinatus)
- تاندونِ «ساب کپسولاریس» (Subscapularis)
تاندونهایی که به خم شدن آرنج یا چرخاندن بازو کمک میکنند شامل موارد زیر میشوند:
- تاندون «دلتوئید» (Deltoid)
- تاندون عضله دوسر (Biceps)
- تاندون عضلات سهسر (Triceps)
- تاندون Brachioradialis
- تاندونهای سوپیناتور
تاندونهایی که به خم شدن مچ دست کمک میکنند عبارتند از:
- تاندونهای «فلکسور کارپی رادیالیس» (Flexor Carpi Radialis)
- تاندونهای «فلکسور کارپی اولناریس» (Flexor Carpi Ulnaris)
- تاندونهای «اکستنسور کارپی رادیالیس» (Extensor Carpi Radialis)
- تاندونهای «اکستنسور کارپی رادیالیس برویس» (Extensor Carpi Radialis Brevis).
تاندون پا و لگن
قسمت فوقانی استخوان ران، استخوان ران و بخشی از لگن در مفصل ران قرار میگیرند. حرکت در مفصل ران هنگامی رخ میدهد که به عقب و جلو خم شوید و هنگام راه رفتن پای خود را تاب دهید. تاندونهایی که این امکان را فراهم میکنند شامل تاندونهای چهار سر ران (Quadriceps) که تاندون کشکک و سر زانو را در بر میگیرند، تاندونهای همسترینگ (Hamstring) و تاندونهای عضله خیاطه (Sartorius) هستند. تاندونهایی که از مفصل مچ پا عبور کرده و به حرکت دادن پا به سمت بالا و پایین یا چپ و راست کمک میکنند، عبارتند از:
- تاندونهای «گاستروکنمیوس» (Gastrocnemius) که شامل تاندون آشیل است.
- تاندونهای «سولئوس» (Soleus)
- تاندونهای قدامی تیبیالیس (Tibialis Anterior)
- تاندونهای «پرونئوس لونگوس» (Peroneus Longus)
تاندون انگشتان دست و پا
بسیاری از تاندونهای دست و پا به استخوانهای دست و پا متصل میشوند و به حرکت انگشتان دست و پا کمک میکنند. انواعی از آنها که به حرکت انگشتان دست کمک میکنند عبارتند از: تاندون کوتاه خمکننده انگشتان دست (Flexor Digitorum Longus)، تاندونهای «اینترئوسِئوس» (Interosseus)، تاندونِ عمقی خمکننده انگشتان دست (Flexor Digitorum Profundus) و تاندونهای ابداکتور دیجیتی مینیمی (Abductor Digiti Minimi).
انگشت شست به دلیل وجود چندین تاندون میتواند به سمت انگشتان دیگر حرکت کرده یا از آنها دور شود که این تاندونها عبارتند از: تاندون روبهرو کننده انگشت شست (Opponens Pollicis)، تاندون خم کننده شست (Flexor Pollicis Longus)، تاندونهای بازکننده و دورکننده شست (Extensor and Abductor Pollicis).
تاندونهای خمکننده انگشتان پا شامل موارد زیر هستند: تاندون خمکننده انگشت شست پا (Flexor Hallucis Longus)، تاندون کوتاه خمکننده انگشتان پا (Flexor Digitorum Brevis)، تاندونهای «لومبریکال» (Lumbrical)، تاندون «ابدکتور هالوسیس» (Abductor Hallucis)، تاندون دراز خمکننده انگشت پا (Flexor Digitorum Longus) و تاندونهای ابداکتور دیجیتی مینیمی (Abductor Digiti Minimi).
تاندون سر و گردن و تنه
بسیاری از تاندونهای دیگر کمک میکنند تا قسمتهای دیگر بدن مانند سر و گردن را حرکت دهید یا به حرکت چشمها، پلکها و فک کمک میکنند که شامل موارد زیر هستند: تاندونهای چشمی (Ocular)، تاندونِ بالا برنده پلکها (Levator Palpebrae)، تاندونهای فک (Masseter) و تاندون گیجگاهی (Temporalis).
تاندونهایی که قسمتهایی از سر را به استخوان ترقوه، استخوان جناغ سینه، تیغههای شانه یا استخوان کتف و پشت متصل میکنند، به فرد کمک کرده تا سر و گردن خود را در جهات مختلف حرکت دهد. این تاندونها عبارتند از: تاندونِ «تراپزیوس» (Trapezius)، تاندونِ جناغی پستانکی یا «استرنوکلئیدوماستوئید» (Sternocleidomastoid)، تاندونهای «سِمی اسپینالیس کپتیس» (Semispinalis Capitis) و تاندونهای «اسپلنیوس کپتیس» (Splenius Capitis)، تاندونهای میلوئوییدی و تیروئیدی ( Mylohyoid and Thyrohyoid) و تاندونهای «استرنوهایوئید» (Sternohyoid).
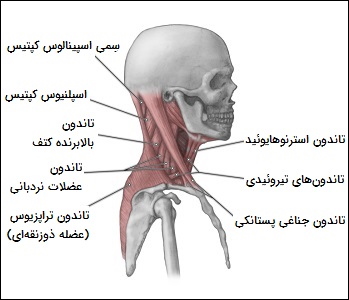
تنه شامل تاندونهایی است که به چرخش بدن کمک میکنند، باعث حفظ حالت بدن شده یا تنه را خم و راست میکنند که این تاندونها عبارتند از: تاندونِ رکتوس شکمی (Rectus Abdominis)، تاندونهای مورب خارجی (External Oblique)، تاندونهای عرضی شکمی (Transversus Abdominis)، تاندونِ پشتی بزرگ (Latissimus Dorsi) و تاندون «اِرکتور اسپاین» (Erector Spinae).
آسیب تاندون چیست؟
اختلالات تاندون یا «تاندینوپاتیها» (Tendinopathies)، مواردی هستند که منجر به عملکرد غیر طبیعی تاندونها میشوند. اصطلاح تاندینوپاتی یک توصیفکننده عمومی از شرایط بالینی (درد و ویژگی های پاتولوژیک هر دو) در تاندونها و اطراف آنها مربوط با استفاده بیش از حد از تاندون است.
همانطور که گفته شد تاندونها فیبرهای سختی هستند که عضله را به استخوان متصل میکنند. به عنوان مثال، تاندونِ آشیل عضله ساق پا را به استخوان پاشنه متصل میکند. بیشتر آسیبهای تاندون در نزدیکی مفاصل مانند شانه، آرنج، زانو و مچ پا رخ میدهند. به نظر میرسد آسیب دیدگی تاندون به طور ناگهانی اتفاق میافتد، اما معمولاً به علت بسیاری از پارگیهای ریزِ تاندون در طول زمان ایجاد شده است.
پزشکان ممکن است اصطلاحات مختلفی را برای توصیف آسیب تاندون به کار ببرند که شامل موارد زیر هستند:
- تاندونیت یا «تندینیتیس» (Tendinitis) که به معنی التهاب تاندون است.
- تاندینوز یا «تاندینوزیس» (Tendinosis)، به تخریب در بافت داخل و اطراف تاندون اشاره دارد که ناشی از استفاده بیش از حد از تاندون است.
اکنون بیشتر متخصصان از اصطلاح تاندینوپاتی که هردو نوع مشکلات التهابی و پارگیهای ریز تاندون را شامل میشود استفاده میکنند اما سالها به بسیاری از مشکلات تاندون تاندونیت اطلاق میشد. بسیاری از پزشکان هنوز از این واژه آشنا برای توصیف آسیب تاندون استفاده میکنند.
علل آسیب تاندون چیست؟
بیشتر آسیبهای تاندون نتیجه فرسودگی تدریجی تاندون در اثر استفاده بیش از حد یا افزایش سن است. امکان دارد که هر فردی دچار آسیبدیدگی تاندون شود اما افرادی که در شغل، ورزش یا فعالیتهای روزمره خود مرتباً حرکات تکراری را انجام میدهند، بیش از سایر افراد ممکن است تاندونِ آنها آسیب ببینند. آسیبدیدگی تاندون میتواند به طور ناگهانی یا کم کم اتفاق بیفتد. اگر تاندون با گذشت زمان ضعیف شده باشد، احتمال آسیبدیدگی ناگهانی در آن وجود دارد.
علائم آسیب به تاندون چیست؟
تاندینوپاتی معمولاً باعث درد، سفتی و از دست دادن قدرت در ناحیه آسیبدیده میشود. علائم آسیب تاندون میتواند بسیار شبیه علائم ناشی از بورسیت (تورم و التهاب در کیسههای مفصلی) باشد. همچنین گاهی اوقات درد تاندون به دلیل التهاب در اطراف بلورهای کلسیم در تاندون یا اطراف آن (تاندونیت کلسیفیک) ایجاد میشود که علت رسوبات اغلب مشخص نیست. این رسوبات بلوری می توانند کاملاً دردناک باشند و به یک مشکل مزمن تبدیل شوند. انواع علائمی که میتوانند آسیب در تاندون را تأیید کنند شامل موارد زیر هستند:
- درد، حساسیت، قرمزی، گرما و تورم در نزدیکی تاندونِ آسیبدیده که ممکن است با فعالیت افزایش یابد. علائم آسیب تاندون ممکن است دقیقاً بر روی محل تاندون آسیبدیده تأثیر بگذارد یا بر خلاف درد آرتروز که فقط به مفصل محدود میشود از ناحیه مفصل گشترش مییابد.
- «کرِپیتوس» (Crepitus) یا صدای تقتق هنگام استفاده از تاندون، که این حالت معمولاً ناراحتکننده یا دردناک است.
- درد و سفتی که ممکن است در طول شب یا هنگام بیدار شدن از خواب بدتر شود.
- سفتی در مفصل نزدیک ناحیه آسیب دیده، حرکت یا ورزش خفیف مفصل معمولاً سفتی آن را کاهش میدهد، اما اگر تاندونِ آسیبدیده اجازه استراحت و بهبودی را نداشته باشد، آسیبدیدگی بدتر میشود. تحرک زیاد ممکن است علائم موجود را بدتر کند یا درد و سفتی را برگرداند.
تشخیص آسیب تاندون
برای تشخیص آسیب تاندون، پزشک در مورد سلامتی گذشته و علائم بیمار سوال میکند و معاینه فیزیکی انجام میدهد. اگر آسیبدیدگی مربوط به استفاده بیمار از وسیله یا وسایل ورزشی باشد، ممکن است پزشک از بیمار بخواهد نحوه استفاده از آن را به او نشان دهد. اگر علائم بیمار شدید باشد یا با درمان و استراحت بهبود نیابد، پزشک ممکن است مواردی مانند اشعه ایکس، سونوگرافی یا MRI را برای بیمار تجویز کند.
درمان تاندون آسیب دیده
درمان اولیه برای آسیب دیدگی تاندون (تاندینوپاتی) به طور معمول شامل تسکین دهندههای درد و استراحت است. استامینوفن و داروهای ضد التهاب غیر استروئیدی (NSAIDs) میتوانند درد و التهاب ناشی از آسیب تاندون را کاهش دهند. اهداف این درمان اولیه شامل کاهش درد و التهاب تاندون و بازیابی قدرت و حرکات طبیعی است.
همچنین، ممکن است لازم باشد که بیمار برای جلوگیری از بازگشت تاندینوپاتی، در طولانی مدت در نوع فعالیتهای خود یا نحوه انجام آنها تغییراتی ایجاد کند. اهداف درمان مداوم شامل کاهش درد، جلوگیری از تخریب و آسیب بیشتر تاندون و بازسازی تاندون آسیبدیده است.
درمان خانگی تاندون آسیب دیده
با برداشتن قدمهایی در خانه، محل کار و در حین انجام فعالیت برای بهبود و محافظت از تاندونها، میتوانید از ایجاد یا عود مجدد آسیب تاندون یا تاندینوپاتی جلوگیری کنید. برای درمان تاندینوپاتیها بهتر است اقدامات زیر را انجام دهید:
- به ناحیه آسیبدیده استراحت دهید و از هرگونه فعالیتی که باعث ایجاد درد میشود خودداری کنید. به اندازه کافی خوابیدن و ورزش کردن برای حفظ سلامت و تناسب اندام مهم است اما بهتر است ورزشهایی را انجام دهیدکه ناحیه آسیبدیده را تحت فشار قرار ندهد. به محض متوقف شدن درد، فعالیت تشدیدکننده را از سر نگیرید. تاندونها برای بهبودی به هفتهها استراحت اضافی نیاز دارند. ممکن است لازم باشد که در طولانی مدت در انواع فعالیتهای خود یا نحوه انجام آنها تغییراتی ایجاد کنید.
- به محض مشاهده درد و حساسیت در عضلات یا نزدیک مفصل، بستههای یخ یا کمپرس سرد را استفاده کنید. هر چند ساعت یک بار و هر بار 10 تا 15 دقیقه یخ را روی محل آسیبدیده قرار دهید، این کار را به مدت 72 ساعت تکرار کنید. استفاده از یخ (هر بار 15 تا 20 دقیقه و 3 بار در روز) درد را به شدت تسکین میدهد.
- در صورت نیاز از مسکن استفاده کنید. از استامینوفن یا داروهای ضد التهاب غیراستروئیدی (NSAID) مانند ایبوپروفن یا ناپروکسن استفاده کنید. NSAID ها همچنین هر التهابی که ممکن است در تاندون یا اطراف آن داشته باشید (تاندونیت) را کاهش میدهند.
- هر روز تمرینات دامنه حرکتی انجام دهید. مفصل خود را حتی در زمانی که به ناحیه مفصل استراحت میدهید، به آرامی در دامنه حرکتی کامل آن حرکت دهید، این کار از سفتی مفصل شما جلوگیری میکند. با برطرف شدن درد، تمرینات دامنه حرکتی را ادامه دهید و تمرینات دیگری را نیز برای تقویت عضلات اطراف مفصل خود اضافه کنید.
- به تدریج فعالیت خود را با شدت کمتری از آنچه قبل از شروع علائم بود از سر بگیرید. قبل از فعالیت خود را گرم کنید و بعد از انجام آن حرکات کششی انجام دهید. به عنوان مثال، اگر ورزش باعث تاندینوپاتی شما شده است، سعی کنید فعالیت دیگری را انجام دهید. اگر استفاده از ابزاری برای شما مشکل است، سعی کنید دستان خود را عوض کنید یا نحوه گرفتن ابزار را تغییر دهید. فعالیت خود را به آرامی افزایش دهید و بعد از فعالیت برای جلوگیری از درد و تورم، روی تاندون یخ قرار دهید.
- از سیگار کشیدن و دود تنباکو اجتناب کنید. جراحات تاندون در افراد سیگاری کندتر از افراد غیر سیگاری بهبود مییابند. سیگار کشیدن ترمیم زخم و بافت را به تأخیر میاندازد.
درمان غیر خانگی تاندون آسیب دیده
اگر درمان اولیه و انجام مراحل بالا به تسکین درد کمک نکنند و هنوز درد، سفتی و ضعف در بیمار وجود داشته باشد، ممکن است پزشک درمانهای دیگری برای بیمار در نظر بگیرد که شامل موراد زیر هستند:
- تجویز فیزیوتراپی
- تزریق کورتیکواستروئیدها برای بهبود درد و تورم (باید در نظر گرفت که تزریق کورتیکواستروئیدها یک درمان تکرار شونده نیست زیرا ممکن است در صورت تکرارِ زیاد باعث آسیب به تاندون شود)
- تجویز بند، آتل یا عصا برای استراحت تاندونها و بهبود آنها.
- گچ گرفتن یا جراحی که در مورادی مانند درمان پارگی تاندون استفاده میشوند.
تحقیقات روی مطالعه روشهای جدید برای درمان آسیبهای تاندون ادامه دارند. اگر به درمانهای آزمایشی علاقه دارید با پزشک خود صحبت کنید. برخی از روشهای درمانی تحت مطالعه عبارتند از:
- اکسید نیتریک و گلیسیرین تری نیترات که به صورت موضعی (روی پوست) بر روی محل آسیب اعمال میشود.
- «شوک ویو تراپی» (Shock Wave Therapy). در این روش برای درمان درد ناشی از تاندینیت کلسیفیک به سمت تاندون آسیبدیده شوک یا موج هدایت میشوند.
- پلاسمای غنی از پلاکت (PRP). در این روش خون از بیمار گرفته میشود، با سرعت زیاد میچرخد (سانتریفوژ میشود) تا سلولهای خونی موسوم به پلاکت جدا شوند و سپس پلاکتها در محل آسیبدیده به بدن تزریق میشوند.
- از جراحی آرتروسکوپی یا جراحی باز (با استفاده از یک برش بزرگتر) گاهی اوقات برای درمان التهابِ استخوانی انجام میشود که به درمان غیر جراحی پاسخ نداده و باعث درد شده است.
التهاب تاندون چیست؟
تاندونیت (که تاندونیتیس نیز نامیده میشود) اصطلاحی است که برای توصیف التهاب یا تحریک تاندون استفاده میشود. این بیماری نوعی اختلال در تاندونهای بدون غلاف است که در اثر فعالیتهای مکرر یا طولانی مدت، اعمال فشار شدید، حالتهای نشستن و ایستادن نامناسب و لرزش یا تنش مکانیکی موضعی، فیبرهای تاندونها مانند یک طناب از بین رفته و پاره میشوند.
این تغییرات پاسخ التهابی (پاسخ موضعی بافت به آسیب) را تحریک میکنند. با گذشت زمان، تاندونهای ملتهب، ضخیم ناهموار و نامنظم میشوند. بدون استراحت برای بهبودی بافت، تاندونها ممکن است برای همیشه ضعیف شوند.
«تنوسینوویت» (Tenosynovitis) التهاب غلاف تاندون است. دیوارههای داخلی غلاف، مایع لغزندهای به نام مایع سینوویال تولید میکنند که تاندون را روان میکند. با انجام فعالیتهای مکرر یا طولانی مدت، اعمال فشار شدید و لرزش و استرس مکانیکی ممکن است مایعات کافی تولید نشود یا مایعاتی با کیفیت روانکاری ضعیف تولید شود.
در این شرایط اصطکاک بین تاندون و غلاف آن به وجود آمده و منجر به التهاب و تورم غلاف تاندون میشود. دورههای مکرر التهاب باعث تشکیل بافت فیبری میشود که غلاف تاندون را ضخیم کرده و از حرکت تاندون جلوگیری میکند.
التهاب تاندون شانه
شایعترین اختلالات تاندون شانه، تاندینوپاتی دوطرفه و تاندینوپاتی روتاتور کاف است. تاندینوپاتی دوطرفه ممکن است به دلیل التهاب تاندون در اطراف عضله دو سر بازو یا تخریب تاندون در اثر حرکت تکراری دست در بالای سر یا روند پیری طبیعی بدن باشد. علائم این اختلال با گذشت زمان و به آرامی شروع میشود. در افرادی که به التهاب تاندون شانه مبتلا هستند، شدت درد هنگام استفاده از شانه اغلب بیشتر میشود. مشکلات مربوط به این اختلال رایج عبارتند از:
- درد مبهم در شانه و بالای بازو
- درد شانه در شب، عمدتا هنگام خواب
- درد شانه در انجام کارهای بالای سر
- ضعف شانهها
- سفتی شانه و مشکلات حرکتی
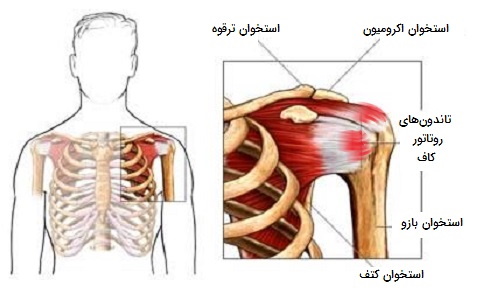
اختلالات تاندون شانه در بین کارگرانی که در معرض حرکات تکراری زیاد هستند و نیاز به استفاده چشمگیر از قدرت دست دارند و افرادی که به کارهایی مشغول هستند که در آن نیاز به حالتهای نامناسب مانند کار بالای سر و بالا بردن بازوها دارند بیشتر دیده میشود.
تاندینوپاتی شانه ممکن است به دلیل مواردی ایجاد شود که عبارتند از: بیماری التهابی در شانه مانند انواع روماتیسم، ضربه به شانه یا افتادن روی بازوهای کشیده، ساییدگی و پارگی طبیعی مرتبط با افزایش سن. علاوه بر علل اصلی ایجاد التهاب و اختلال در تاندون شانه فاکتورهای دیگری در افزایش احتمال ابتلا به این اختلال نقش دارند که شامل موارد زیر هستند:
- سن 30 سال به بالا
- اگر همیشه از بازو در حالت بالای سر یا حرکت پرتابی استفاده کنید، مانند ورزشهای تنیس یا سایر ورزشهای مشابه آن
- شنا كردن
- بیسبال
- مشاغل (به عنوان مثال، کار مونتاژ هوایی یا قصابی)
درمان التهاب تاندون شانه
درمان این نوع التهاب ممکن است هفتهها یا ماهها طول بکشد. هدف از درمان، کاهش درد و تورم است. این ممکن است شامل مسکنهایی مانند استامینوفن یا موارد زیر باشد که به قدرت، انعطاف پذیری و بهبود دامنه حرکت تاندونِ شانه کمک میکنند.
- داروهای ضد التهاب غیر استروئیدی (NSAID) برای کنترل درد (به عنوان مثال، آسپرین یا ایبوپروفن)
- داروهای ضد درد موضعی مانند کرم و چسبهای ضد درد که روی پوست استفاده میشوند.
- تزریق استروئید به کیسه مفصلی شانه برای کاهش التهاب
- فیزیوتراپی برای تقویت عضلات کنترلکننده شانه
- ورزشهایی برای حفظ دامنه حرکتی طبیعی آن
- جراحی. در آسیبهای شدید بسته به نوع آسیب، ممکن است نیاز به جراحی برای ترمیم تاندون شانه وجود داشته باشد.
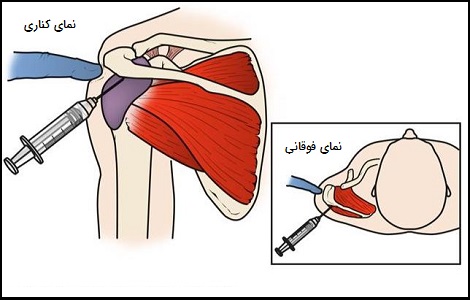
آرنج تنیس بازان و گلف بازان
آرنج تنیس بازان یا همان چیزی که قبلاً به آن «اپی کندیلیت جانبی» (Lateral Epicondylitis) گفته میشد بیانگر شرایطی است که در تاندون خارجی آرنج، آسیب وجود دارد. در صورت آسیب به تاندون داخلی آرنج، به آن آرنج گلف بازان گفته میشود که قبلاً اپیکندیلیت داخلی نامگذاری شده بود.
با این وجود، تاندینوپاتی آرنج میتواند به دلیل ورزشهایی غیر از گلف و تنیس و همچنین فعالیتهای مربوط به کار شامل استفاده زیاد از عضلات مچ دست و بازو ایجاد شود. تاندینوپاتی آرنج معمولاً براساس معاینه و شرح درد بیمار توسط پزشک تشخیص داده میشود.
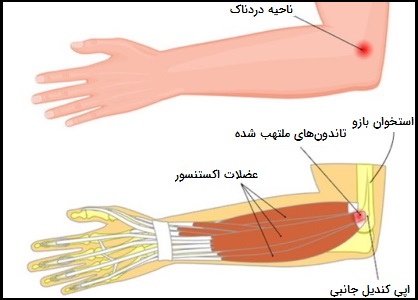
علائم التهاب تاندون آرنج
تاندینوپاتی آرنج، اغلب بازوی غالب (یعنی مثلا بازوی راست در افرادی که راست دست هستند) را خصوصا در ورزشکاران، تحت تأثیر قرار میدهد. علائم این اختلال میتواند شامل موارد زیر باشد:
- درد در آرنج که به بازو یا پایین بازو گسترش مییابد.
- ضعف جلوبازو
- درد میتواند به طور ناگهانی شروع شود یا با گذشت زمان به تدریج ایجاد شود.
- تشدید درد در ورزشها یا فعالیتهایی که با پرتاب توپ یا ضربه عقبی همراه هستند.
درمان التهاب تاندون آرنج
از درمانهای توصیف شده برای این اختلال میتوان به درمان تسکین درد کوتاه مدت (به عنوان مثال، داروهای ضد درد، بند بازو، تزریق موضعی) و و درمان برای بهبود سلامت طولانی مدت تاندونها (به عنوان مثال، تمرینات قدرتی) اشاره کرد. در حالتهای درمانی طولانی مدت معمولاً بهبود بیشتری حاصل میشود.
گزینههای کوتاه مدت کنترل درد
این روشهای درمانی ممکن است فواید کوتاه مدت داشته باشند اما اثبات نشده است که باعث تسکین طولانی مدت یا بهبود سلامت تاندونها میشوند. انواع درمانهای کوتاه مدت عبارتند از:
- مسکن درد: در صورت نیاز برای کنترل کوتاه مدت درد، از داروی ضد درد مانند استامینوفن، ایبوپروفن یا ناپروکسن استفاده کنید.
- مهاربند: بند آرنج تنیس به عضلات بازو نیرو وارد میکند و فشار را روی تاندون آسیبدیده در آرنج کاهش میدهد. هنگام کار یا ورزش میتوانید از بریس یا بند استفاده کنید.
- تمرینات انعطاف پذیری: این تمرینات باعث بهبود حرکت آرنج و مچ دست میشوند و ممکن است در کوتاه مدت به تسکین علائم کمک کنند.
- تزریق: اگر درد ادامه یابد، تزریق در تاندون دردناک میتواند به کاهش درد در کوتاه مدت کمک کند. به طور کلی انجام تزریق کورتیزون (استروئید) در تاندون ناسالم توصیه نمیشود اما برای موارد نادری که درد شدید است و تسکین درد کوتاه مدت ضروری است، ممکن است یک تزریق در نظر گرفته شود.
گزینههای درمانی طولانی مدت
این درمانها ممکن است مزایای پایدارتری داشته باشند و اثبات شده است که باعث تسکین طولانی مدت یا بهبود سلامت تاندونها میشوند. انواع این روشهای درمانی که میتوانند در خانه نیز انجام گیرند شامل موارد زیر هستند.
- تمرینات تقویتکننده: نوع خاصی از ورزش تقویت کننده، معروف به «تمرینات اِکسِنتریک» (Eccentric Strengthening)، مؤثرترین راه برای درمان تاندینوپاتی آرنج است. بیماران میتوانند این تمرینات را هنگامی شروع کنند که انعطاف پذیری آنها بهبود یافته و هنگام انجام یک تمرین تقویتکننده، درد کمی دارند و یا بدون درد هستند.
- «زنجیره جنبشی» (Kinetic Chain): اگر ورزشی را انجام میدهید که نیاز به قدرت بازو دارد (مانند تنیس یا گلف)، وزنه نیم تا یک کیلویی را در دست بگیرید و با حرکت دادن مچ و آرنج زنجیره حرکتی ایجاد کنید. همزمان عضلات شکمی و پشتی خود را منقبض کنید. سپس، وزنه را با یک چوب گلف یا راکت تنیس جایگزین کنید و نوسان خود را (بدون توپ) تمرین کنید. اگر تمرینات را اشتباه انجام دهید، ممکن است احساس درد بیشتری کنید.
التهاب تاندون دست
بسیاری از تاندونها در دست و مچ دست از طریق تونلهایی عبور میکنند (غلاف تاندون) که آنها را سازمانیافته و کاملاً در جای خود و نزدیک استخوان نگه میدارند. این تاندونها در یک لایه نازک و نرم (سینوویوم) پوشانده شدهاند که آنها را قادر میسازد تا به راحتی از داخل غلاف تاندون عبور کنند. التهاب تاندونِ دست زمانی رخ میدهد که تاندون تحریک، ملتهب یا متورم شده و باعث تورم سینوویوم اطراف تاندون شود، شکل محفظه غلاف تاندون را تغییر داده و حرکت صحیح تاندونها را دشوار کند.
این التهاب خصوصاً هنگام مشت کردن دست، چرخاندن مچ دست، گرفتن یک وسیله یا چنگ زدن به چیزی باعث ایجاد درد و حساسیت در دست و مچ دست میشود. درد در ناحیه شست مچ دست علامت اصلی التهاب تاندون «دِکروَن» (De Quervain)، یکی از رایجترین انواع التهاب مچ دست است. انواع دیگر التهاب دست در مچ دست و دست، شامل التهاب تاندون خم کننده مچ دست و تاندونهای «اکستانسور» (Extensor)، سندرم تقاطع و انگشت ماشه یا انگشت شست است.
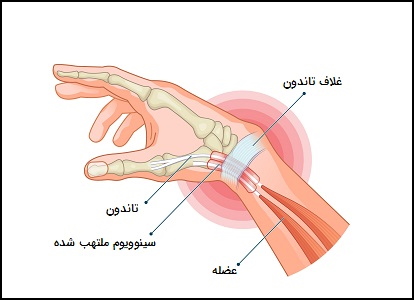
علائم التهاب تاندون دست
درد ممکن است به تدریج یا ناگهانی ظاهر شود و به مناطق دیگر دست، مچ یا بازو سرایت کند. هنگام حرکت دادن دست، مچ یا انگشتان ممکن است احساس گیر یا کشیدگی داشته باشید. حرکت این مناطق ممکن است به دلیل درد و تورم دشوار باشند و همچنین این نوع التهاب میتواند باعث ضعف در دست شود. اگرچه تورم در تاندون همیشه مشهود نیست، اما در برخی از انواع تاندینیت دست و مچ دست قابل مشاهده است.
علل التهاب تاندون دست
استفاده بیش از حد از دست و کار کشیدن زیاد از آن یک عامل شایع در التهاب دست و مچ دست است. این بیماری همچنین میتواند با بارداری و آرتروز التهابی مانند بیماری آرتریت روماتوئید همراه باشد که در دست یا مچ دست ایجاد میشود. پزشک ممکن است آزمایشهای تخصصی مختلفی را انجام دهد تا تشخیص دهد آیا فرد دچار التهاب هست یا در کدام تاندون التهاب رخ داده است.
درمان التهاب تاندون دست
برای درمان این التهاب، اجتناب از فعالیتهایی که باعث درد و تورم میشوند کافی بوده و نیازی به درمان برای کاهش علائم نیست. اگرچه بیشتر دردهای التهابی در نهایت به خودی خود بهبود مییابند، اما رفع آنها ممکن است ماهها به طول انجامد. گزینههای درمان غیر جراحی برای تسکین درد ناشی از تحریک و تورم عبارتند از:
- گرم و سرد کردن متناوب: ممکن است روشهای درمانی با استفاده از یخ و گرما برای کمک به تسکین علائم استفاده شود.
- آتل: ممکن است جراح ارتوپدی استفاده از آتل را برای تأمین حمایت و استراحت شست و مچ دست در هنگام بهبودی تجویز کند.
- داروهای ضد التهاب غیر استروئیدی (NSAIDs): داروهایی مانند ایبوپروفن یا ناپروکسن ممکن است به تسکین درد، التهاب و تورم کمک کنند. اکثر افراد با NSAID های بدون نسخه مانند آسپرین و ایبوپروفن آشنایی دارند، با این حال باید از آنها با دقت استفاده شود. اگر هنگام مصرف داروی ضد التهاب دچار رفلاکس اسید یا درد معده شدید، حتماً با پزشک خود صحبت کنید.
- کورتیکواستروئیدها: استروئیدها ضد التهابهای قدرتمندی هستند که میتوانند به کاهش درد و التهاب کمک کنند. این موارد ممکن است توسط جراح ارتوپدی به صورت تجویز خوراکی یا تزریق در غلاف تاندون باشد. بسیاری از بیماران تسکین کوتاه مدت ناشی از این تزریقات را تجربه میکنند.
اگر علائم شدید باشد یا با درمانهای غیر جراحی بهبود نیابد، ممکن است نیاز به جراحی باشد تا محفظه غلاف تاندون باز شود و فضای بیشتری برای تاندونهای ملتهب ایجاد شود. پس از جراحی هنگامی که راحتی و قدرت دست به یک ثبات نسبی رسید، استفاده از دست از سر گرفته میشود. در هر عمل جراحی، خطرات زیادی وجود دارد که از فردی به فرد دیگر متفاوت است. عوارض معمولاً جزئی و قابل درمان هستند و بعید است بر نتیجه نهایی جراحی تأثیر بگذارند. جراح ارتوپدی قبل از جراحی با بیمار صحبت خواهد کرد تا بیمار را از خطرات و عوارض احتمالی مرتبط با عمل آگاه کند.
التهاب تاندون زانو
التهاب تاندون زانو (استخوان کشکک) نوعی آسیب دیدگی در تاندونی است که کلاه زانو (کشکک) را به استخوان ران متصل میکند. تاندون زانو همراه با ماهیچههای جلویی ران انجام فعالیتهایی مانند پریدن، ضربه زدن و دویدن را تسهیل میکند. التهاب تاندون زانو، که به آن زانوی جهنده نیز گفته میشود، بیشتر در ورزشکارانی که ورزش آنها شامل پرشهای مکرر است (مانند والیبال و بسکتبال) دیده میشود.
علائم التهاب تاندون زانو
درد معمولاً بین کشکک و جایی که تاندون به استخوان درشتنی متصل میشود، اولین علامت تاندینیت زانو است. در ابتدا ممکن است فقط در هنگام شروع فعالیت بدنی یا درست بعد از یک تمرین شدید درد در زانو احساس شود. با گذر زمان، درد بدتر شده و در ورزش فرد یا حرکات روزمره مانند بالا رفتن از پلهها یا بلند شدن از روی صندلی اختلال ایجاد میکند.
برای درد زانو ابتدا اقدامات خود مراقبتی مانند یخزدگی ناحیه و کم کردن یا پرهیز از فعالیتهایی که باعث ایجاد علائم میشوند را امتحان کنید. در صورت ادامه درد یا بدتر شدن آن، ایجاد تداخل در انجام فعالیتهای روزمره و تورم یا قرمزی مفصل با پزشک خود تماس بگیرید.
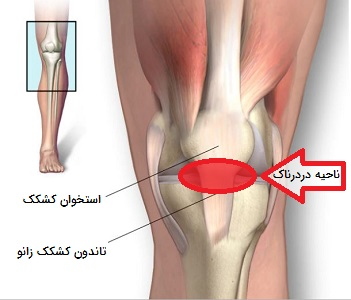
علل التهاب تاندون زانو
التهاب تاندون کشکک یک آسیب متداول در اثر استفاده بیش از حد از زانو است که در اثر فشار مکرر بر روی تاندون آن ایجاد میشود. این فشار ممکن است منجر به پارگی ریز تاندون شود که بدن سعی در ترمیم آن دارد. وقتی آسیب این تاندون بیش از چند هفته ادامه پیدا کند، آن را تاندینوپاتی زانو مینامند. ترکیبی از عوامل خطر مختلف در افزایش احتمال ابتلا به این نوع التهاب نقش دارند که در ادامه توضیح داده شدهاند:
- فعالیت بدنی. دویدن و پریدن معمولاً با تاندینیت کشکک همراه است. افزایش ناگهانی میزان سختیِ یک فعالیت یا دفعات انجام آن باعث ایجاد تنش در تاندون میشود. میتوانید کفشهای مخصوص دویدن خود را تغییر دهید.
- سفتی عضلات پا. عضلات سفت ران (عضلات چهارسر ران) و همسترینگ که از پشت ران عبور میکنند، میتوانند کشیدگی تاندون کشکک را افزایش دهند.
- عدم تعادل عضلانی. اگر برخی از عضلات پاها بسیار قویتر از سایرین باشند، عضلات قویتر میتوانند به شدت بر روی تاندون کشکک شما تاثیر بگذارند. این کشش نامتعادل میتواند باعث التهاب شود.
- بیماری مزمن. برخی از بیماریها جریان خون در زانو را مختل میکنند که باعث ضعیف شدن تاندون میشود. به عنوان مثال میتوان به نارسایی کلیه، بیماریهای روماتیسمی مانند لوپوس یا آرتریت روماتوئید و بیماریهای متابولیکی مانند دیابت اشاره کرد.
درمان التهاب تاندون زانو
در طول معاینه، پزشک ممکن است به قسمتهایی از زانوی بیمار فشار وارد کند تا محل آسیب را تشخیص دهد. درد ناشی از التهاب تاندون کشکک در قسمت جلویی زانو، درست در زیر مفصل زانو قرار دارد. پزشک ممکن است یک یا چند آزمایش تصویربرداری مانند تصویربرداری اشعه X، سونوگرافی یا MRI را پیشنهاد دهد. پزشکان معمولاً قبل از در نظر گرفتن سایر گزینهها مانند جراحی، با درمانهای کمتر تهاجمی شروع میکنند. انواع روشهای درمانی التهاب زانو در ادامه توضیح داده شدهاند.
داروی التهاب تاندون زانو
داروهای مسکن مانند ایبوپروفن (با نامهای تجاری Advil ،Motrin IB) یا ناپروکسن سدیم (با نام تجاری Aleve) ممکن است به تسکین کوتاه مدت دردی که همراه با التهاب استخوان کشکک است، منجر شوند.
فیزیوتراپی تاندون زانو
انواع تکنیکهای فیزیوتراپی میتواند به کاهش علائم مرتبط با التهاب تاندون کشکک کمک کنند که در ادامه هر کدام توضیح داده شدهاند.
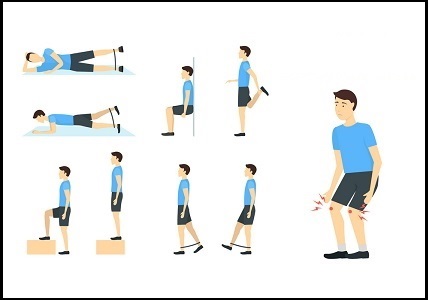
- تمرینات کششی. تمرینات کششی منظم و ثابت میتوانند اسپاسم عضلات را کاهش دهند و به طولانی شدن واحد عضله تاندون کمک کنند.
- تمرینات تقویت کننده. عضلات ضعیف ران در کشیدگی تاندون کشکک نقش دارند. ورزشهایی که در آنها، پس از کشیدن تاندون پای خود را به آرامی پایین بیاورید و همچنین تمریناتی که به طور ترکیبی تمام عضلات پا را تقویت میکنند مانند پرِس پا، میتوانند مفید باشند.
- بند تاندون کشکک. نواری است که به تاندون کشکک فشار وارد میکند و میتواند به توزیع نیرو از تاندون و هدایت آن از طریق بند و تسکین درد منجر شود.
- «یونتوفورز» (Iontophoresis). این روش درمانی شامل پخش داروی کورتیکواستروئیدی بر روی پوست و سپس استفاده از دستگاهی است که بار الکتریکی کمی ارسال میکند تا دارو از طریق پوست جذب شود.
جراحی تاندون زانو و سایر روش ها
اگر درمانهای محافظتی کمکی نکرد، پزشک ممکن است روشهای درمانی دیگری را برای التهاب تاندون زانو پس از صحبت با بیمار در نظر بگیرد که در ادامه توضیح داده شدهاند.
- تزریق کورتیکواستروئید: یک تزریق کورتیکواستروئید تحت هدایت سونوگرافی در غلاف تاندون کشکک، ممکن است به تسکین درد کمک کند. اما این نوع داروها همچنین میتوانند تاندونها را تضعیف کرده و احتمال پارگی آنها را افزایش دهند.
- تزریق پلاسمای غنی از پلاکت (PRP): این نوع تزریق در برخی از افرادِ دارای مشکلات مزمن تاندونِ زانو آزمایش شده است. امید است که تزریقات باعث تشکیل بافت جدید شده و به بهبود آسیب تاندون کمک کنند. مطالعات بر روی این روش همچنان ادامه دارند.
- روش سوزن نوساندار: این روش سرپایی، که با استفاده از بی حسی موضعی انجام میشود. پزشک از تصویربرداری اولتراسوند (سونوگرافی) برای هدایت یک سوزن کوچک نوسانی استفاده میکند که ناحیه آسیبدیده تاندون را با حفظ قسمتهای سالم از بین میبرد. این روش نسبتاً جدید است اما نتایج آن امیدوار کننده بوده است.
- عمل جراحی: در موارد نادر، در صورت عدم موفقیت سایر روشهای درمانی، پزشک ممکن است برای درمان التهاب تاندون زانو از جراحی استفاده کند. در برخی از روشها، از طریق برشهای کوچک در اطراف زانو، جراحی صورت میگیرد.
پارگی تاندون چیست؟
نیروهای وارد شده به یک تاندون ممکن است بیش از 5 برابر وزن بدن فرد باشد. در برخی موارد نادر، تاندونها می توانند پاره شده یا از بین بروند. شرایطی که به احتمال زیاد میتوانند پارگی ایجاد کنند شامل تزریق استروئید به تاندون، بیماریهای خاص مانند نقرس یا «هایپر پاراتیروئیدیسم» (Hyperparathyroidism) و داشتن گروه خونی O است.
پارگی تاندون میتواند یک مشکل جدی باشد و در صورت عدم درمان، منجر به درد شدید و ناتوانی دائمی شود. هر نوع پارگی تاندون علائم و نشانههای خاص خود را دارد و با توجه به شدت پارگی روشهای دارویی و جراحی با توجه به تشخیص پزشک، برای آن در نظر گرفته میشود. چهار منطقه شایع پارگی تاندون عبارتند از:
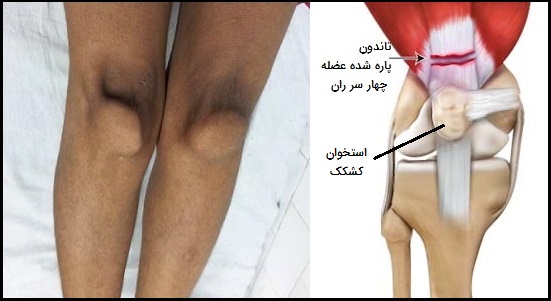
- عضلات چهار سر ران: گروهی متشکل از 4 عضله که درست بالای زانو (کشکک) قرار میگیرند و تاندون کشکک را تشکیل میدهند. این گروه از عضلات که اغلب چهار سر نامیده میشود، برای کشیدن پا در ناحیه زانو استفاده میشود و به راه رفتن، دویدن و پریدن کمک میکنند.
- تاندون آشیل: این تاندون در قسمت پشت پا دقیقاً بالای پاشنه قرار دارد و محلی است که عضله ساق پا به پاشنه پا (استخوان پاشنه) متصل میشود. این تاندون برای هل دادن با پا بسیار حیاتی است. آشیل کمک میکند هنگام شروع یک مسابقه، بر روی نوک انگشتان پا فشار وارد کنید و بایستید.
- شانه یا «روتاتور کاف» (Rotator Cuff): روتاتور کاف در شانه قرار دارد و در واقع از 4 عضله تشکیل شده است که با هم کار میکنند تا بازو را به طرف دیگر بدن برسانند، این عضلات به چرخش بازو در محل شانه کمک میکنند. تاندونِ روتاتور کاف یکی از مناطق متداول در بدن است که دچار آسیب میشود.
- عضلات دوسر: عضله دو سر بازو به عنوان خمکننده آرنج عمل میکند. این عضله با خم شدن در آرنج، دست را به سمت شانه میآورد. پارگیهای تاندون این قسمت به دو صورت پروگزیمال (نزدیک شانه) یا دیستال (نزدیک آرنج) طبقهبندی میشوند. پارگی دیستال بسیار نادر است اما پارگی پروگزیمال در محلی که دوسر در بالای شانه متصل میشود اتفاق میافتد.
پارگی تاندون آشیل
تاندون آشیل که بزرگترین تاندون بدن است، یک طناب فیبری قوی بوده که عضلات پشت ساق پا را به استخوان پاشنه متصل میکند. تاندون آشیل اگر بیش از حد کشیده شود، میتواند جزئی یا به طور کامل پاره شود. اگر تاندون آشیل پاره شود، ممکن است یک صدای شدید و به دنبال آن یک درد فوری در پشت مچ پا و پایین ساق پا ایجاد شود که بر توانایی راه رفتن صحیح تأثیر میگذارد. اگرچه ممکن است هیچ علائمی برای پارگی تاندون آشیل در لحظه وجود نداشته باشد اما بسیاری از افراد دارای علائمی هستند که در ادامه بیان شدهاند.
- احساس ضربه شدید در ماهیچه ساق پا
- درد شدید و تورم نزدیک پاشنه
- عدم توانایی خم شدن پا به سمت پایین یا فشار دادن پای آسیبدیده هنگام راه رفتن
- عدم توانایی ایستادن روی انگشتان پای آسیب دیده
- صدای شدید بیرون آمدن یا قطع شدن تاندون هنگام پاره شدن
علل پارگی تاندون آشیل
تاندون آشیل کمک میکند تا هنگام راه رفتن پای خود را به سمت پایین حرکت دهید، روی انگشتان پا بلند شده یا پای خود را فشار دهید. عملاً هر بار که راه میروید و پا را حرکت میدهید از آن استفاده میکنید. پارگی آشیل معمولاً در حدود 6 سانتیمتری نقطه اتصال تاندون به پاشنه پا رخ میدهد. چون گردش خون در این ناحیه ضعیف است احتمال پارگی در آن بالاست، همچنین بعد از پارگی روند بهبود کند خواهد بود. پارگی اغلب به دلیل افزایش ناگهانی فشار در تاندون آشیل ایجاد میشود که حالتهایی از آن در ادامه بیان شدهاند.
- ورزش شدید و مداوم، به ویژه در ورزشهایی که نیاز به پریدن است.
- آسیب یا بریدگی مستقیم آشیل
-
اجبار غیر منتظره کف پا به سمت بالا مانند فرود آمدن روی پاها پس از سقوط از ارتفاع
- فشار بیش از حد بر روی پای تحملکننده وزن
- افتادن ناگهانی داخل گودال یا چاه
همچنین عواملی که ممکن است خطر پارگی تاندون آشیل را افزایش دهند عبارتند از:
- سن: سن بالا که منجر به کاهش خونرسانی به داخل تاندون میشود. اکثر پارگیهای تاندون آشیل در سنین 30 تا 40 سالگی رخ میدهند.
- جنسیت: پارگی تاندون آشیل در مردان پنج برابر بیشتر از زنان است.
- ورزشهای تفریحی: آسیبهای تاندون آشیل بیشتر در هنگام ورزشهایی که در آنها دویدن، پریدن و شروع و توقف ناگهانی وجود دارند (مانند فوتبال، بسکتبال و تنیس) رخ میدهد.
- تزریق استروئید: پزشکان گاهی اوقات برای کاهش درد و التهاب، استروئیدها را به مفصل مچ پا تزریق میکنند. با این حال، این دارو میتواند تاندونهای اطراف را تضعیف کند و پارگی تاندون آشیل را به دنبال داشته باشد.
- آنتیبیوتیکهای خاص: آنتیبیوتیکهای «فلوروکینولون» (Fluoroquinolone) مانند سیپروفلوکساسین (سیپرو) یا لووفلوکساسین (لواکین) خطر پارگی تاندون آشیل را افزایش میدهند.
درمان پارگی تاندون آشیل
درمان پارگی تاندون آشیل اغلب به سن، سطح فعالیت و شدت آسیب آن بستگی دارد. به طور کلی افراد جوان و فعال به ویژه ورزشکاران، تمایل به انتخاب روش جراحی برای ترمیم تاندون آشیل کاملاً پاره شده دارند در حالی که افراد مسن بیشتر درمان غیر جراحی را ترجیح میدهند. درمانهای غیر جراحی تاندون آشیل میتوانند شامل موارد زیر باشند:
- استراحت دادن به تاندون با استفاده از عصا
- استفاده از یخ در ناحیه پارگی
- مصرف مسکنهای بدون نسخه
- نگه داشتن مچ پا طی هفتههای اول (معمولاً با چکمه یا کفشهای گچدار که پا را خمیده نگه دارند.)
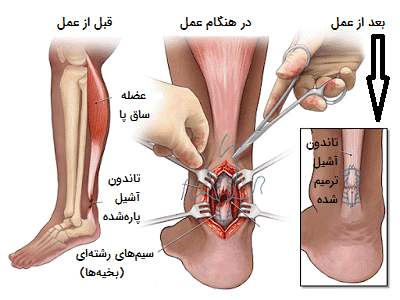
جراحی تاندون آشیل
اگرچه درمانهای دیگر خطرات مرتبط با جراحی مانند عفونت را به همراه ندارند و مطالعات اخیر نتایج مطلوبی را در افرادی که بدون جراحی تحت درمان زودرس قرار میگیرند نشان میدهد اما یک روش غیر جراحی ممکن است شانس پارگی مجدد را افزایش دهد و همچنین مدت زمان بهبود طولانیتر شود.
این روش به طور کلی شامل ایجاد یک برش در پشت ساق پا و دوختن تاندون پارهشده است. در صورت تحلیل رفتن تاندون، ممکن است جراح قسمت آسیب دیده تاندون را برداشته و بقیه تاندون را با بخیه ترمیم کند. اگر آسیب به قسمت زیادی از آشیل وارد شود، ممکن است جراح بخشی یا تمام تاندون آشیل را با تاندونی که در جای دیگری از پا گرفته است جایگزین کند.
اقدامات بعد از جراحی تاندون آشیل
پزشک چند ساعت پس از جراحی بیمار را تحت نظر خواهد داشت، هنگامی که بیمار بعد از بیهوشی ناشی از عمل از خواب بیدار میشود، احتمالاً مچ پای خود را قرار گرفته در یک آتل میبیند که برای جلوگیری از حرکت تاندون است. این جراحی اغلب یک عمل سرپایی است و بیمار میتواند همان روز به خانه برود. بعد از جراحی، به خصوص در چند روز اول مقداری درد وجود خواهد داشت. داروهای ضد درد به تسکین درد بیمار کمک می کنند.
در صورتی که جراحی تاندون آشیل شدهاید پای خود را تا حد ممکن بلند نگه دارید، این میتواند به کاهش درد و تورم کمک کند. اگر تب شدید یا درد زیادی در مچ یا ساق پا دارید که در حال بدتر شدن است سریعاً به پزشک خود اطلاع دهید. پس از جراحی، احتمالاً نیاز به استفاده از عصا خواهید داشت. استفاده از عصا به این دلیل است که وزن خود را روی پای سالم قرار دهید تا به پای جراحی شده فشاری وارد نشود.
حدود 10 روز پس از عمل جراحی، برای کشیدن بخیهها باید نزد ارائه دهنده خدمات بهداشتی برگردید که ممکن است پس از آن آتل شما را با گچ جایگزین کند. در این شرایط بهتر است که دستورالعملهای مربوط به خشک نگه داشتن محل گچگرفته را رعایت کنید. برای بهبودی کامل ممکن است به فیزیوتراپ نیاز داشته باشید تا با کمک حرکات ورزشی، عضلات پاهای شما را تقویت کنند.
پارگی تاندون شانه چیست؟
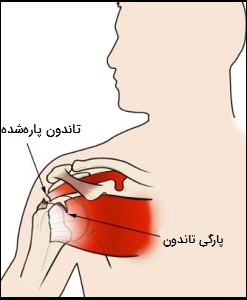
هنگامی که یک یا چند تاندون شانه (روتاتور کاف) پاره میشود، تاندون دیگر کاملاً به سر استخوان بازو متصل نمیشود. بیشتر پارگیها در تاندون سوپرااسپیناتوس رخ میدهد، اما سایر قسمتهای روتاتور کاف نیز ممکن است درگیر شوند. در بسیاری از موارد، پارگی تاندونها با فرسایش آنها شروع میشوند. با پیشرفت آسیب، گاهی اوقات با بلند کردن یک جسم سنگین تاندون میتواند کاملاً پاره شود. دو نوع پارگی روتاتور کاف وجود دارد که شامل موارد زیر هستند:
- پارگی جزئی تاندون شانه: این حالت را پارگی ناقص نیز مینامند که در آن به تاندون آسیب میرسد، اما کاملاً قطع نمیشود.
- پارگی کامل تاندون شانه. در پارگی کامل، تمام تاندون از استخوان جدا میشود. در پارگی با ضخامت کامل، در واقع یک سوراخ بزرگ در تاندون وجود دارد.
علائم پارگی تاندون شانه
پارگیهایی که به طور ناگهانی اتفاق میافتند، مانند زمین خوردن، معمولاً درد شدیدی ایجاد میکنند. ممکن است احساس بازشدگی و ضعف فوری در قسمت فوقانی بازو ایجاد شود. پارگیهایی که به دلیل استفاده بیش از حد به آرامی ایجاد میشوند نیز باعث درد و ضعف بازو میشوند.
هنگام بلند کردن بازو ممکن است از ناحیه شانه درد احساس شود یا شدت درد بازو را به سمت پایین متمایل کند. در ابتدا، درد ممکن است خفیف باشد و فقط هنگام بالا بردن بازو بر روی سر (مانند برداشتن چیزی از داخل کابینت) وجود داشته باشد. شایعترین علائم پارگی روتاتور کاف شامل موارد زیر است:
- درد هنگام استراحت و شب، به خصوص اگر روی شانه آسیبدیده خوابیده باشید.
- درد هنگام بلند کردن و پایین آوردن بازو یا انجام حرکات خاص
- ضعف هنگام بلند کردن و چرخاندن بازو
- احساس خرد شدگی و ترک خوردن هنگام حرکت دادن شانه در حالتهای خاص
با گذر زمان، درد ممکن است در هنگام استراحت بیشتر دیده شود و دیگر با داروها برطرف نشود. درد و ضعف در شانه ممکن است فعالیتهای معمول مانند شانهزدن موها را نیز دشوار کند. لازم به ذکر است که برخی از پارگیهای روتاتور کاف دردناک نیستند. با این حال، ممکن است این موارد منجر به ضعف بازو و سایر علائم شوند.
علل پارگی تاندون شانه
پارگی تاندون شانه میتواند دو علت اصلی داشته باشد که شامل آسیب مستقیم به شانه یا ساییدگی بیش از حد تاندونها به مرور زمان هستند. آسیب مستقیم مانند افتادن روی بازوی کشیده یا بلند کردن چیز خیلی سنگینی با یک حرکت تکاندهنده، میتواند باعث پارگی تاندون شود. این نوع پارگی میتواند با آسیب دیدگیهای دیگر شانه مانند شکستگی استخوان ترقوه یا دررفتگی شانه ایجاد شود.
در حالت دوم پارگیها نتیجه ساییدگی تاندون است که با گذشت زمان به آرامی اتفاق میافتد، این انحطاط به طور طبیعی و با افزایش سن رخ میدهد. پارگی روتاتور کاف بیشتر در بازوی فعال دیده میشود. اگر پارگی دژنراتیو (تخریبی) در یک شانه وجود داشته باشد، احتمال پارگی روتاتور کاف در شانه مقابل بیشتر است، حتی اگر در آن شانه دردی وجود نداشته باشد. چندین عامل در ایجاد پارگی روتاتور کاف دژنراتیو یا مزمن نقش دارند که شامل موارد زیر هستند:
- فشار مکرر: تکرار پشت سر همِ حرکات شانهای میتواند باعث استرس عضلات و تاندونهای روتاتور کاف شود. بیس بال، تنیس، قایقرانی و وزنهبرداری نمونههایی از فعالیتهای ورزشی هستند که میتوانند تاندون شانه را در معرض پارگی قرار دهند.
- کمبود خونرسانی: با افزایش سن، خونرسانی در تاندونهای روتاتور کاف کمتر میشود. بدون خونرسانی مناسب، توانایی طبیعی بدن در ترمیم تاندون آسیبدیده مختل شده و این در نهایت ممکن است منجر به پارگی تاندون شود.
- خار استخوان: با افزایش سن، خارهای استخوان (رشد بیش از حد استخوان) اغلب در زیر استخوان آکرومیون (زائده سر شانهای) ایجاد میشوند. هنگام بلند کردن دستها، خارها بر روی تاندون روتاتور کاف ساییده میشوند که به این وضعیت، گرفتگی شانه گفته میشود و با گذشت زمان تاندون ضعیف شده و احتمال پاره شدن آن بیشتر میشود.
عوامل خطری که باعث افزایش احتمال پارگی در تاندون شانه میشوند شامل موارد زیر هستند:
- سن بالای ۴۰ سال: از آنجا که بیشتر پارگیهای روتاتور کاف به دلیل ساییدگی و پارگی طبیعی همراه با افزایش سن ایجاد میشوند، افراد بالای 40 سال در معرض خطر بیشتری هستند.
- افرادی که مرتباً فعالیتهایی دارند که با بلند کردن وزنه یا بالا بردن دستها همراه است مانند ورزشکاران تنیس و بیسبال یا افرادی مانند نقاشان، نجاران و سایر افرادی که کارهای بالای سر انجام میدهند نیز شانس بیشتری برای پارگی تاندون دارند.
- اگرچه پارگی بیش از حد ناشی از فعالیت ورزشی در افراد جوان نیز وجود دارد، اما بیشتر پارگی در بزرگسالان و به دلیل آسیبدیدگی مانند زمین خوردن ایجاد میشود.
درمان پارگی تاندون شانه
اگر پارگی روتاتور کاف دارید و با وجود افزایش درد به استفاده از آن ادامه میدهید، ممکن است به آن آسیب بیشتری وارد کنید. پارگی روتاتور کاف با گذشت زمان بزرگتر میشود. درد مزمن شانه و بازو دلایل خوبی برای مراجعه به پزشک هستند، درمان زود هنگام میتواند از بدتر شدن علائم شما جلوگیری کند و خیلی سریعتر شما را به زندگی عادی باز گرداند.
هدف از هر نوع درمانی کاهش درد و بازیابی عملکرد است. پارگی روتاتور کاف گزینههای درمانی مختلفی دارد و بهترین گزینه برای هر فرد با توجه به شرایط او متفاوت است. در برنامه ریزی برای درمان، پزشک سن، سطح فعالیت، سلامت عمومی و نوع پارگی را در نظر میگیرد. درمانهای غیر جراحی در مورد این نوع پارگی شامل موارد زیر هستند:
- استراحت کردن: پزشک شما ممکن است استراحت و محدود کردن فعالیتهای بالای سر را پیشنهاد کند. وی همچنین ممکن است برای محافظت از شانه شما و ثابت نگه داشتن آن، یک مهاربند تجویز کند.
- اصلاح فعالیت: از فعالیتهایی که باعث درد شانه میشوند خودداری کنید.
- داروهای ضد التهاب غیر استروئیدی: داروهایی مانند ایبوپروفن و ناپروکسن درد و تورم را کاهش میدهند.
- تمرینات تقویتی و فیزیوتراپی: تمرینات خاص، توانایی حرکتی و قدرتی شانه را بازیابی میکنند، برنامه ورزشی شما شامل کششهایی برای بهبود انعطاف پذیری و دامنه حرکتی است. تقویت عضلات حمایتکننده از شانه شما میتواند درد را تسکین داده و از آسیبدیدگی بعدی جلوگیری کند.
- تزریق استروئید: اگر استراحت، داروها و فیزیوتراپی درد شما را تسکین نمیدهد، تزریق ماده بیحسکننده موضعی و داروی کورتیزون ممکن است مفید باشد. کورتیزون یک داروی ضد التهاب بسیار موثر است. با این حال، برای همه بیماران به یک اندازه مفید نیست.
مزیت اصلی درمان غیر جراحی این است که از خطرات عمده جراحی مانند عفونت، سفتی دائمی، عوارض بیهوشی و بهبودی طولانی مدت جلوگیری میکند. معایب درمان غیر جراحی عبارتند از: افزایش اندازه پارگی با گذشت زمان و محدود شدن فعالیتها.
جراحی تاندون شانه
اگر درد با روشهای غیر جراحی بهبود نیابد، ممکن است پزشک جراحی را توصیه کند، ادامهدار بودن درد، اصلیترین نشانه برای جراحی است. اگر بسیار فعال هستید و از بازوهای خود برای کارهای سربالا یا ورزش استفاده میکنید، ممکن است پزشک جراحی را به شما پیشنهاد دهد. علائم دیگری که نشان میدهد جراحی میتواند گزینه خوبی برای درمان باشد شامل موارد زیر هستند:
- علائم 6 تا 12 ماه طول کشیدهاند.
- یک پارگی بزرگ (بیش از 3 سانتیمتر) وجود دارد در حالی که کیفیت بافت اطراف آن خوب است.
- ضعف و کاهش عملکرد قابل توجهی در شانه وجود دارد.
- پارگی تاندون به دلیل آسیب دیدگی حاد اخیر اتفاق افتاده است.
جراحی برای ترمیم روتاتور کاف پاره شده اغلب شامل اتصال مجدد تاندون به سر استخوان بازو (استخوان بالای بازو) است. چند گزینه برای ترمیم پارگیهای روتاتور کاف وجود دارد. جراح ارتوپدی در مورد بهترین روش برای تأمین نیازهای سلامت فردی، تصمیم گیری خواهد کرد.
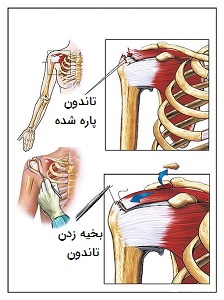
پارگی تاندون بالای زانو
پارگی تاندون عضله چهار سر ران از بین رفتن تجانس (یک دست بودن) عضله چهار سر ران به صورت جزئی یا کامل گفته میشود. پارگی تاندون چهار سر ران در مردان بیشتر است و تقریباً همیشه به صورت یک طرفه اتفاق میافتد. تاندون چهار سر ران یکی از اعضای مکانیزم بازکننده زانو است و باعث ایجاد ارتباط بین عضلات اصلی مسئول کشش پا در مفصل زانو و کشکک میشود.
پارگی این تاندون معمولاً در محل اتصال به قسمت فوقانی کشکک اتفاق میافتد. عامل اصلی خطرساز در مورد پارگی تاندونِ عضله چهار سر ران، افزایش سن است این پارگی به ندرت در افراد زیر ۴۰ سال اتفاق میافتد. سایر عوامل خطر شامل بیماری مزمن کلیه، دیابت، آرتریت روماتوئید و دارو (به طور خاص کورتیکواستروئیدها و فلوروکینولونها) هستند.
علائم پارگی تاندون زانو
بیمارانی که با پارگی تاندون چهار سر ران روبرو میشوند، معمولاً شنیدن صدا یا احساس پارگی را گزارش میکنند. این امر بلافاصله با درد در قسمت جلوی زانو یا ران و مشکل در تحمل وزن همراه است. حالتهایی که آسیبدیدگی را ایجاد میکنند به طور معمول بدنبال بارگیری ناگهانی و بیش از حد عضلات چهار سر ران، مانند فرود آمدن به دنبال پرش است.
در معاینه فیزیکی احتمالاً تورم موضعی در ناحیه و در بالای قسمت فوقانی کشکک و حساسیت به لمس وجود دارد. پارگی کامل نیز با ناتوانی در راست شدن پا و از دست دادن توانایی کشیدن زانو همراه خواهد بود. در بیمارانی که دچار پارگی جزئی هستند، این موارد کمتر بوده و گاهی وجود ندارند.
درمان پارگی تاندون زانو
درمان پارگی تاندون چهار سر ران به درجه پارگی آن بستگی دارد. درصورتی که مکانیسم اکستانسور (مراحلی زنجیرهای که زانو را قادر به صاف شدن میکنند) سالم باشد پارگی جزئی را میتوان بدون عمل جراحی کنترل کرد، این روش شامل ثابت کردن مفصل زانو در یک مهاربند، همزمان با توانبخشی است. در صورت پارگی کامل تاندون یا به خطر افتادن مکانیسم اکستانسور معمولاً به مداخله جراحی نیاز خواهد بود، بسته به موقعیت پارگی تاندون، تکنیکهای خاصی مورد استفاده قرار میگیرند.
پارگی در محل وارد شدن تاندون با کشکک ممکن است با استفاده از سوراخهای مته و لنگر بخیه (Suture Anchors) ترمیم شود. در حالی که پارگی داخل تاندون با بخیههای انتها به انتها ترمیم میشوند. بعد از عمل، زانو در یک بریس بی حرکت است و بعد از ترمیم، تمرینات قدرتی و انعطافی تدریجی حدود ۶ هفته باید انجام گیرد.
پارگی تاندون بازویی
گروه عضله دو سر بازو (Biceps Brachii) از دو سر بلند و کوتاه تشکیل شدهاند. عضلات از شانه منشا گرفته و به رادیوس (استخوان کوتاه در بازو) وارد میشوند. عملکرد اصلی عضلات دو سر بازو در حرکات سوپیناسیون (مانند هنگامی که یک کاسه سوپ را کف دست گرفتهاید) است. عملکرد دوم عضلات دوسر بازو در خم شدن آرنج است. پارگی تاندون دوسر میتواند به صورت پروگزیمال (در شانه) یا دیستال (در آرنج) رخ دهد.
پارگی معمولاً هنگامی رخ میدهد که نیرویی غیرمنتظره به عضله دوسر وارد شود مانند تلاش برای گرفتن چیزی یا کسی هنگام سقوط. بیشتر پارگیها زمانی اتفاق میافتد که آرنج در وضعیت خم باشد. برخی از افراد ممکن است هنگام جدا شدن تاندون از استخوان، صدای پاره شدن تاندون را بشنوند. پارگی تاندون عضله دوسر معمولاً از طریق شرح حال و معاینه فیزیکی قابل تشخیص است.
علائم پارگی تاندون بازو
مشاهده اندام آسیبدیده ممکن است کبودی و تورم قابل توجه و همچنین تغییر شکل بدنی را نشان دهد. تغییر شکل فیزیکی مرتبط با پارگی عضله دو سر، تغییر شکل «پوپای» (Popeye) نامیده میشود. تغییر شکل به دلیل جمع شدن تاندون به سمت وسط عضله است که باعث برجستگی بزرگی میشود. با استفاده از تصویربرداری اشعه x احتمال شکستگی استخوان در آن ناحیه رد میشود و ممکن است برای کمک در بررسی میزان آسیب وارد شده به عضله، تاندون و استخوان، MRI تجویز شود.
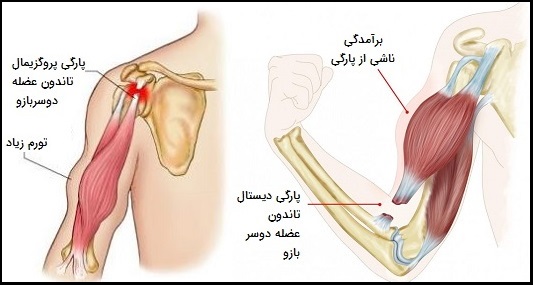
جراحی پارگی تاندون بازو
پارگی دیستال تاندون عضله دوسر به طور معمول نیاز به جراحی فیکساسیون برای بازگرداندن دامنه حرکت و قدرت به آرنج دارد. این حالت یک روش جراحی باز است که میتواند به صورت سرپایی انجام شود. هدف این است که دوباره تاندون، با استفاده از بخیه یا لنگر بخیه به استخوان رادیوس متصل شوند. پارگی تاندون عضله دوسر بازویی در قسمت شانه را میتوان به روش مراقبتی با فیزیوتراپی و داروهای ضد التهابی درمان کرد و در صورتی جراحی در نظر گرفته میشود که درد بیمار بعد از اقدامات مراقبتی بهبود نیابد.
زمان بهبودی کلی برای هرگونه جراحت یا جراحی ترمیمی معمولاً یک سال بوده و محدودیتها بر اساس ترمیم دیستال یا پروگزیمال متفاوت است. هر دو حالت ترمیم پارگی تاندون عضله دو سر بازو به مراقبت بعد از عمل تا 4 هفته نیاز دارند و فیزیوتراپی و حرکات تقویتکننده را شامل میشوند.
بیشتر بیماران 14 تا 20 هفته پس از جراحی قادر به بازگشت به فعالیت طبیعی و بدون محدودیت هستند. عوارض جانبی این نوع جراحی شامل: کاهش قدرت، کاهش واکنش اعصاب حسی و کاهش دامنه حرکت در شانه یا آرنج هستند. هر دو حالت جراحی (دیستال و پروگزیمال) خطر درد، عفونت و بهبودی آهسته زخم را همراه خود دارند.
کشیدگی تاندون چیست؟
عملکرد تاندونها را میتوان به دو دسته تقسیم کرد: انتقال نیروی کششی و ذخیره و آزادسازی انرژی الاستیک در حین حرکت. ذخیره و آزادسازی انرژی (عملکرد فنر مانند تاندون) عمدتاً در فعالیتهای ورزشی که در آنها چرخههای کشش - کوتاه شدن (SSCs) دیده میشود، رخ میدهند و هرچه تعداد انجام این چرخهها توسط فرد بیشتر باشد (فعالیتهایی مانند پریدن)، مشکلات تاندون مشاهده میشود. حرکات زیاد SSC بار زیادی را روی تاندونها تحمیل میکنند.
در نتیجه، تاندونهایی که غالباً با تعداد زیاد حرکات SSC سر و کار دارند، برای ذخیره و آزادسازی مداوم این مقدار از انرژی الاستیک به ظرفیت جذب انرژی بالایی نیاز دارند. از آنجا که کشش فیبرهای تاندون عامل اصلی در توانایی ذخیره و آزادسازی انرژی است، برنامههای توانبخشی برای جلوگیری از کشیدگی تاندون باید به هدف افزایش پتانسیل فیبرهای تاندونها در ورزشکارانی باشد که حرکات SSC زیادی دارند.

علل کشیدگی تاندون
علل اصلی رگبهرگ شدن و کشیدگی، زمین خوردن، پیچ خوردن بازو یا پا، آسیبدیدگیهای ورزشی و تحرک بیش از حد است. پیچ خوردگی و کشیدگی هر دو منجر به درد و تورم میشوند و میزان درد و تورم به میزان آسیب بستگی دارد. استفاده از حرکات کششی برای افزایش انعطاف پذیری تاندون، روشی گسترده در بین ورزشکاران است.
با این حال، کشش بیش از حد یا کشش عضلات به طور قابل توجهی فراتر از محدوده حرکتی طبیعی آنها، میتواند منجر به آسیب شود. مطالعات زیادی برای بررسی اثربخشی روشهای مختلف کششی برای افزایش دامنه حرکت مفصلی و تاثیر آنها بر عملکرد تاندونها انجام شده است.
درمان کشیدگی تاندون
اگر فکر میکنید دچار کشیدگی یا پیچ خوردگی شدید اولین کاری که باید انجام دهید این است که فعالیتی را که هنگام آسیبدیدگی انجام میدادید متوقف کنید و استراحت کنید. مراحل دیگر برای بهبود دردِ ناشی از کشیدگی تاندون شامل موارد زیر هستند:
- یخ: هرچه سریعتر بتوانید بستههای یخ یا کمپرس سرد را روی ناحیه آسیبدیده قرار دهید، بهتر است. در صورت امکان، یخ را به صورت متناوب 15 تا 20 دقیقه روی محل آسیبدیده قرار داده و 15 تا 20 دقیقه از محل آسیبدیده دور کنید. این روش را به مدت 48 تا 72 ساعت پس از آسیب استفاده کنید.
- فشار دادن به وسیله بانداژ: ناحیه آسیبدیده را با یک باند کشسان بپیچید، مراقب باشید که آن را خیلی سفت نکنید، . اگر تورم بیش از حد وجود داشت اندکی باند را شُل ببندید.
- بالا نگه داشتن: ناحیه آسیبدیده را بالاتر از قلب خود قرار دهید. آن را حتی در هنگام استفاده از یخ و هنگام خواب بلند نگه دارید.
- مسکنها: در صورتی که حساسیتی به دارو یا سابقه زخم نداشته باشید، میتوانید برای تسکین درد از داروی ایبوپروفن استفاده کنید.
- برداشتن فشار اضافی: اگر انگشت یا قسمت دیگری از دست پیچخورده است، بلافاصله انگشتر یا حلقهها را بردارید.
- استفاده از عصا: در صورت پیچخوردن مچ پا برای سرعت بخشیدن به روند بهبودی، از عصا استفاده کنید. عصا کمک میکند تا از قرار دادن وزن بر روی مچ پا که ممکن است باعث آسیب بیشتر شود جلوگیری کنید.
پیچخوردگی شدید ممکن است نیاز به درمان پزشکی داشته یا در برخی موارد نیاز به گچ گرفتن باشد. در صورت پارهشدن بافت آسیبدیده، ممکن است نیاز به جراحی باشد. اگر پس از چهار روز از اقدامات مراقبتی از خود، پیچخوردگی یا کشیدگی بهبود نیافت، به متخصص ارتوپد مراجعه کنید.
جلوگیری از کشیدگی تاندون
از آنجا که کشش بیش از حد در اثر فشار آوردن بر عضلات، تاندونها و رباطها فراتر از حد طبیعی آنها است، بهترین راه برای جلوگیری از کشیدگی شدید و دردناک این است که توانایی انعطاف پذیری خود را حفظ کنید. با گرمشدن کامل قبل از ورزش یا شروع تمرینات دیگر، میتوانید خطر کشش بیش از حد را کاهش دهید. تمرینات هوازی سبک را امتحان کنید و تمرینات خاصی را برای گرم کردن عضلات مورد استفاده خود در نظر بگیرید. روشهای دیگری که میتوانید برای جلوگیری از آسیب ناشی از کشش بیش از حد تاندون استفاده کنید عبارتند از:
- آب زیاد بنوشید.
- هنگام کشش و تمرین از فرم مناسب و صحیح تمرینات استفاده کنید.
- از کفش و تجهیزات مناسب برای ورزش خود استفاده کنید.
- هنگام خستگی یا درد بیش از حد، از ورزش کردن اجتناب کنید.
-

انجام تمرینات کششی روزانه میتواند از کشیدگی ناگهانی و دردناک تاندونها جلوگیری کرده و به آمادگی و قدرت بدنی بالا منجر شود.
تاندونیت کلسیفیک چیست؟
تاندونیت کلسیفیک یا کلسیفیه هنگامی رخ میدهد که رسوبات کلسیم در عضلات یا تاندونها جمع شوند. اگرچه این اتفاق میتواند در هر نقطه از بدن رخ دهد، اما معمولاً در روتاتور کاف رخ میدهد. همانطور که در مطالب قبل بیان شد، روتاتور کاف گروهی از ماهیچهها و تاندونها هستند که بازو را به شانه متصل میکنند.
اگر حرکات بالای سر مانند وزنهبرداری یا ورزشهایی مانند بسکتبال یا تنیس انجام میدهید، احتمالاً تحت تأثیر تاندونیت کلسیفیک قرار خواهید گرفت. اگرچه با دارو یا فیزیوتراپی امکان درمان وجود دارد اما برای تشخیص بهتر است به پزشک مراجعه کنید زیرا در برخی موارد ممکن است جراحی لازم باشد.
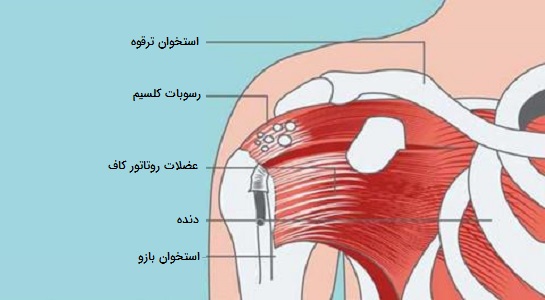
علائم تاندونیت کلسیفیک
در یک سوم افراد مبتلا به تاندونیت کلسیفیک علائم قابل توجهی مشاهده نمیشود. اما برخی ممکن است دریابند که به دلیل شدت درد قادر به حرکت دادن بازو یا حتی خوابیدن نیستند. درد در جلو و عقب شانه و داخل بازو که یه صورت ناگهانی یا تدریجی ایجاد شود از علائم این نوع تاندونیت است.
این تفاوت در وجود علائم، به دلیل سه مرحلهای بودن تجمع رسوبات کلسیم است، در مرحله اول بیمار هیچ علائمی ندارد بلکه محلهایی که تمایل به رشد کلسیفیکاسیون دارند، دچار تغییرات سلولی میشوند که بافتها را مستعد ایجاد رسوبات کلسیم میکنند.
در مرحله دوم کلسیم از سلول دفع میشود و سپس به صورت رسوبات کلسیم و گچی مشاهده میشود که یک قطعه استخوان جامد نیست. پس از کلسیفیکاسیون، مرحله استراحت آغاز میشود که یک دوره دردناک نیست و ممکن است به مدت طولانی ادامه یابد. پس از مرحله استراحت، یک مرحله تحریک پذیر آغاز میشود که دردناکترین مرحله تاندونیت کلسیفیک است و پس از تشکیل رسوب کلسیم، بدن شروع به جذب مجدد تجمعات میکند.
علل تاندونیت کلسیفیک
پزشکان مطمئن نیستند که چرا برخی از افراد به التهاب تاندونیت کلسیفیک مبتلا میشوند و برخی دیگر به آن مبتلا نمیشوند. اگرچه این بیماری در افرادی که ورزش میکنند یا به طور معمول بازوهای خود را برای کار بالا و پایین میگیرند بیشتر دیده میشود، اما التهاب تاندونیت کلسیفیت میتواند هر کسی را درگیر کند. این بیماری در بزرگسالان بالای ۴۰ سال و بیشتر در زنان دیده میشود. تصور میشود که تجمعات کلسیم از موارد زیر ناشی شوند:
- زمینه ژنتیکی
- رشد غیر طبیعی سلولها
- فعالیت غیر طبیعی غده تیروئید
- تولید عوامل ضد التهابی در بدن
- بیماریهای متابولیک، مانند دیابت
درمان تاندونیت کلسیفیک
در بیشتر موارد تاندونیت کلسیفیک بدون جراحی قابل درمان است. در موارد خفیف، پزشک ممکن است ترکیبی از داروها و فیزیوتراپی یا یک روش غیر جراحی را به بیمار توصیه کند. داروهای ضد التهاب غیراستروئیدی (NSAID) اولین خط درمان محسوب میشوند. این داروها مانند آسپرین، ایبوپروفن و ناپروکسن، بدون نسخه در دسترس هستند. همچنین ممکن است پزشک تزریق کورتیکواستروئید (کورتیزون) را برای تسکین درد و تورم توصیه کند.
درمان غیر جراحی تاندونیت کلسیفیک
در موارد خفیف تا متوسط تاندونیت کلسیفیه شانه، پزشک ممکن است یکی از روشهای زیر را برای بیمار توصیه کند. این روشهای درمانی مراقبتی را میتوان در مطب پزشک انجام داد که هر کدام در ادامه توضیح داده شدهاند.
- شاک ویو تراپی فراجناحی (ESWT): پزشک از یک دستگاه دستی کوچک برای ایجاد ضربههای مکانیکی به شانه بیمار، در نزدیکی محل کلسیفیکاسیون استفاده میکند. شوکهای با فرکانس بالاتر مؤثرتر هستند اما میتوانند دردناک باشند، بنابراین اگر بیمار احساس ناراحتی میکند بهتر است با پزشک صحبت کند تا امواج شوک را در حدی تنظیم کند که برای بیمار قابل تحمل باشند. این درمان ممکن است یک بار در هفته و به مدت سه هفته انجام شود.
- شاک ویو تراپی محوری (RSWT): پزشک از یک دستگاه دستی استفاده میکند تا شوکهای مکانیکی با انرژی کم تا متوسط را به قسمت آسیبدیده شانه منتقل کند. این روش اثراتی مشابه ESWT ایجاد میکند.
- اولتراسوند درمانی: پزشک از یک دستگاه دستی برای هدایت موج صوتی با فرکانس بالا در رسوبات کلسیفیک استفاده میکند. این به شکستن بلورهای کلسیم کمک میکند و معمولاً بدون درد است.
- میکرونیدلینگ: این روش درمانی تهاجمیتر از سایر روشهای غیر جراحی است. پس از انجام بی حسی موضعی در این ناحیه، پزشک با استفاده از یک سوزن سوراخهای کوچکی روی پوست بیمار ایجاد میکند. با این کار تجمعات به صورت دستی حذف میشوند. این ممکن است همراه با سونوگرافی، برای کمک به هدایت سوزن به محل دقیق تجمع رسوبات انجام شود.
جراحی تاندونیت کلسیفیک
حدود ۱۰ درصد افراد مبتلا به این عارضه، برای برداشتن رسوبات کلسیم نیاز به جراحی پیدا میکنند. اگر پزشک، جراحی باز را انتخاب کند، با استفاده از چاقوی جراحی، دقیقاً بالاتر از محل رسوب برشی در پوست ایجاد و رسوبات را به صورت دستی حذف میکند. اگر جراحی آرتروسکوپی (بررسی دقیق مفصل با استفاده از دوربین) ترجیح داده شود، پزشک یک برش کوچک ایجاد میکند و یک دوربین کوچک را وارد کرده تا به کمک آن، ابزار جراحی را برای از بین بردن رسوبات هدایت میکند.
دوره بهبودی بیمار به اندازه، محل و تعداد رسوبات کلسیم بستگی خواهد داشت. برخی از افراد طی یک هفته به عملکرد طبیعی خود برمیگردند اما برخی ممکن است درد پس از جراحی را تجربه کنند که باعث محدود شدن فعالیتهای آنها شود. پزشک بهترین منبع برای اطلاع از دوره بهبودی بیمار است.













عالیی بودد
من برای پایان نامه نیاز دارم به صورت عمومی و ساده در مورد تاندون، مفصل، رباط اطلاعات داشته باشم ولی نمیدونم کدام درس فرادرس میتونه کمک کنه. ممنون میشم راهنمایی بفرمایید
سلام و وقت بخیر؛
آموزش آناتومی عمومی بدن انسان و بافتشناسی عمومی برای کسب اطلاعات بیشتر در مورد مفصل، تاندون و رباط به شما کمک خواهد کرد.
آموزش بافت شناسی عمومی
آموزش آناتومی عمومی بدن انسان
ممنون از همراهی شما با مجله فرادرس
عالی بود
خیلی ممنون