آنتی بیوتیک چیست؟ – به زبان ساده
آنتی بیوتیک (Antibiotic) نوعی دارو است که باعث از بین رفتن یا جلوگیری از رشد باکتریها میشود. آنتی بیوتیکها هیچ تاثیری روی ویروسها، قارچها یا انگلها ندارند. آنها یک کلاس را در گروه بزرگتری از ترکیبات به نام ضد میکروب تشکیل میدهند (ضد میکروبها شامل داروهای ضدویروسی، ضدقارچی و ضدانگلی نیز هستند). آنتی بیوتیکها برای بدن میزبان نسبتاً بی ضرر هستند، بنابراین میتوانند برای درمان عفونتهای باکتریایی به راحتی مورد استفاده قرار گیرند.
اصطلاح آنتی بیوتیک توسط «سلمان واکسمن» (Selman Waksman) ابداع شده است، این اصطلاح در ابتدا تنها آنتی بیوتیکهای حاصل از موجودات زنده را توصیف میکرد و عوامل شیمی درمانی که کاملاً مصنوعی هستند، در این گروه قرار نمیگرفتند.

به عنوان مثال، آنتی بیوتیکهایی وجود دارند که از کپک گرفته میشوند، از جمله این آنتی بیوتیکها میتوان به پنی سیلین اشاره کرد. در حال حاضر اصطلاح آنتی بیوتیک در مورد ضد میکروبهای مصنوعی مانند «داروهای سولفا» (Sulfa Drugs) (داروهای حاوی سولفور) نیز به کار میرود. تا به امروز محققان در این زمینه توانستهاند از منابع طبیعی و سنتزی برای تولید آنتی بیوتیکهای موثر در برابر عوامل بیماریزا، استفاده کنند.
آنتی بیوتیکها به طور کلی مولکولهای کوچکی هستند که وزن مولکولی آنها کمتر از دو هزار دالتون است.
برای شناخت آنتی بیوتیک و یادگیری درباره آن میتوانید فیلم آموزش رایگان آنتی بیوتیک همراه با مکانیسم عمل و روشهای تولید آن در فرادرس را تماشا کنید. این آموزش را در همین بخش زیر قرار دادهایم.
برخلاف درمانهای قبلی برای عفونتها که شامل استفاده از سموم از جمله «استریکنین» (Strychnine) و «آرسنیک» (Arsenic) بودند، آنتی بیوتیکها به عنوان گلولههای جادویی شناخته میشوند، زیرا آنها داروهایی هستند که بدون آسیب رساندن به بدن میزبان میتوانند عفونت را از بین ببرند.
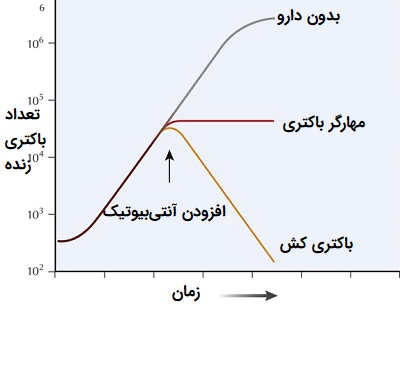
آنتی بیوتیکهای منفرد در میزان اثر بخشی بر روی انواع مختلف باکتریها با یکدیگر متفاوت هستند. این کارآیی با توجه به محل عفونت، توانایی آنتی بیوتیک در رسیدن به محل عفونت و توانایی باکتریها در مقاومت یا غیرفعال کردن آنتی بیوتیک میتواند متفاوت باشد. برخی از آنتی بیوتیکها که به آنها باکتری کش (Bactericida) نیز میگویند میتوانند باکتریها را از بین ببرند، در حالی که برخی دیگر که مهارگر باکتری یا «باکتریواستاتیک» (Bacteriostatic) نام دارند، فقط از تکثیر باکتریها جلوگیری میکنند تا سیستم ایمنی میزبان بتواند بر آنها غلبه کند.
آنتی بیوتیکهای خوراکی در صورتی که موثر باشند، به عنوان سادهترین راه برای از بین بردن باکتریها به شمار میآیند و آنتی بیوتیکهای داخل وریدی برای موارد عفونتهای حاد مورد استفاده قرار میگیرند. آنتی بیوتیکها ممکن است گاهی به صورت موضعی، مانند قطرههای چشمی یا پمادها نیز ساخته شده و مورد استفاده قرار گیرند.
کلاسهای آنتی بیوتیکها
آنتی بیوتیکها را میتوان با توجه به ویژگی هدف آنها طبقهبندی کرد: گروه کوچکی از آنتی بیوتیکها انواع خاصی از باکتریها، مانند باکتریهای گرم منفی یا گرم مثبت را مورد هدف قرار میدهند، در حالی که سایر آنتی بیوتیکها بر طیف وسیعی از باکتریها تأثیر میگذارند. اصطلاح باکتری گرم مثبت و گرم منفی به این موضوع اشاره دارد که آیا باکتریها در پروتکل رنگ آمیزی «گرم» (Gram) قادر به حفظ رنگ هستند یا خیر، به طوری که باکتریهای گرم مثبت میتوانند رنگها را با توجه به رنگ آمیزی گرم حفظ کنند، در حالی که باکتریهای گرم منفی قادر به حفظ رنگها نیستند. حفظ یا عدم حفظ رنگ به دلیل تفاوت ساختاری در دیواره سلولی باکتریها ایجاد میشود.
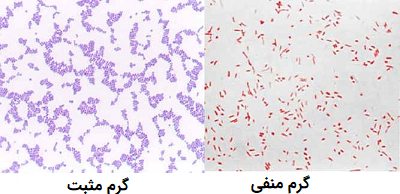
آنتی بیوتیکها همچنین میتوانند توسط ارگانیسمهایی که در برابر آنها موثر هستند و با توجه به نوع عفونتی که برای از بین بردن آن مفید هستند، طبقهبندی شوند. حالت دوم بستگی به حساسیت ارگانیسمهای ایجاد کننده عفونت و دسترسی بافت آسیب دیده به آنتی بیوتیک دارد.
در بالاترین سطح، آنتی بیوتیکها میتوانند به عنوان ضد باکتری (باکتری کش) یا باکتریواستاتیک (مهارگر باکتری) طبقهبندی شوند. آنتی بیوتیکهای باکتری کش به طور مستقیم باکتریها را میکشند، در حالی که باکتریواستاتیکها از تقسیم شدن و تکثیر آنها جلوگیری میکنند. با این حال، این طبقهبندیها مبتنی بر رفتار آزمایشگاهی است. در عمل، هر دو اینها میتوانند عفونتهای باکتریایی را از بین ببرند.
آنتی بیوتیکها براساس گونههایی از باکتری که بر آنها تاثیر میگذارند در ۱۰ کلاس مختلف جای میگیرند، در زیر به معرفی این آنتی بیوتیکها میپردازیم:
- پنی سیلین (Penicillins): این آنتی بیوتیک ترکیبی است که از قارچ پنی سیلیوم تهیه میشود و میتواند رشد باکتریها را مهار کرده و آنها را از بین ببرد. عفونتهایی که با استفاده از آنتی بیوتیک پنی سیلین قابل درمان هستند، شامل آبسه لثه، عفونتهای گوش، پنومونی، عفونت لولههای تنفسی، تب روماتوئید، تب اسکارلت، عفونت پوستی و عفونت مجاری ادراری هستند.
- تتراسایکلین (Tetracyclines): این گروه از آنتی بیوتیکها، در واقع ترکیباتی هستند که در درمان عفونتهای ناشی از میکروارگانیسمهای حساس مانند باکتریهای گرم مثبت، گرم منفی، «کلامیدیا» (Chlamydiae)، «مایکوپلاسما» (Mycoplasmata)، «پروتئووزان» (Protozoans) یا «ریکتسیا» (Rickettsiae) مورد استفاده قرار میگیرند. این آنتی بیوتیک در دامپزشکی برای درمان بیماریهای دام نیز به کار میرود. از جمله عفونتهایی که با تتراسیکلینها قابل درمان هستند، میتوان به مالاریا، آکنه، عفونتهای چشمی، عفونتهای لولههای گوارشی اشاره کرد.
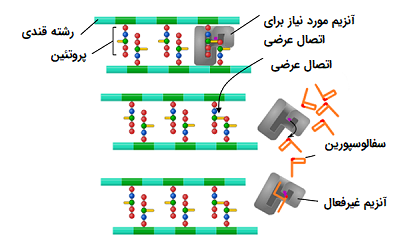
- سفالوسپورین (Cephalosporins): سفالوسپورینها گروه بزرگی از آنتی بیوتیکها هستند که از کپک آکرمونیوم به دست آمدهاند. عملکرد این آنتی بیوتیکها مشابه پنی سیلین است و میتوانند باکتریها را از بین ببرند. سفالوسپورینها به آنزیم مسئول ساخت پپتیدوگلیکان متصل شده و از فعالیت آن جلوگیری میکنند. پپتیدوگلیکان ترکیب مهم در ساختمان دیواره سلولی به شمار میآیند. این گروه از آنتی بیوتیکها در درمان عفونتهای استخوانی، عفونت دستگاه تنفسی فوقانی و عفونتهای پوستی موثر هستند.
- کینولون (Quinolones): خانواده آنتی بیوتیکهای کینولون شامل ۵ گروه مختلف هستند که به صورت سنتزی توسط «جورج لشر» در سال ۱۹۶۲ میلادی ساخته شدند. این آنتی بیوتیکها بر عملکرد دو آنزیم مهم باکتریها اثر میگذارند که شامل توپوایزومراز و DNA گیراز هستند، به این ترتیب ترمیم و سنتز DNA مختل میشود و باکتری از بین میرود. خانواده کینولونها در برابر طیف وسیعی از باکتریها موثر هستند.
- لینکومایسین (Lincomycins): لینکومایسینها گروه کوچکی از آنتی بیوتیکها هستند که از سنتز پروتئینهای باکتریایی که برای زنده ماندن آنها اهمیت دارند، جلوگیری میکنند. این آنتی بیوتیکها در درمان عفونتهای ناشی از پنوموکوکوس، استافیلوکوکوس و استرپتوکوکوس مورد استفاده قرار میگیرند.
- ماکرولید (Macrolides): ماکرولیدها خانواده مهمی از آنتی بیوتیکها هستند که از یک حلقه بزرگ لاکتونی با ۱۴ تا ۲۰ اتم کربن ساخته شدهاند در این خانواده آنتی بیوتیکهای متداولی مانند اریتروماسین و آزیتروماسین وجود دارند. این آنتی بیوتیکها از مخمر «استرپتومایسس» (Streptomycetes) تهیه میشوند. آنتی بیوتیکهای ماکرولید اغلب خاصیت باکتریواستاتیک دارند و ممکن است در غلظتهای بالا بتوانند باکتریها را از بین ببرند.
- سولفونامید (Sulfonamides): این آنتی بیوتیکها از جمله ترکیبات سنتزی هستند که در ساختار خود دارای گروههای سولفونامید هستند، به این گروه از آنتی بیوتیکها داروهای سولفا نیز گفته میشود.مکانیسم اثر آنتی بیوتیکهای سولفانامیدی مهار و جلوگیری از سنتز DNA است و به صورت باکتریواستاتیک عمل میکنند. گروههای دارویی غیرآنتی بیوتیکی زیاد از ترکیبات سولفامید ساخته شده که در بسیاری از بیماریها نظیر دیابت و در ترکیب مسکنها مورد استفاده قرار میگیرند.
- گلیکوپپتید (Glycopeptides): این گروه از آنتی بیوتیکها با مهار سنتز پپتیدوگلیکان، از ساخت دیواره سلولی باکتریایی جلوگیری میکنند. از این آنتی بیوتیکها برای درمان عفونتهای استافیلوکوکوس اورئوس مقاوم به آنتی بیوتیک و عفونتهای انتروکوکی مقاوم به بتا - لاکتاماتها استفاده میشود. علاوه بر این زمانی که بیمار به آنتی بیوتیکهای خانواده بتا - لاکتاماتها آلرژی داشته باشد، گلیکوپپتیدها گزینه مناسبی هستند. از آنتی بیوتیکهای این گروه برای درمان بیماریهایی مانند مشکلات گوارشی ناشی از کلستریدیوم دیفیسیل، اندوکاردیت یا التهاب درون شامه قلب، «انتروکولیت» (Enterocolitis)، عفونت ریوی پنومونیا و عفونتهای پوستی شدید استفاده میشود.
- آمینوگلیکوزید (Aminoglycosides): این گروه از آنتی بیوتیکها در درمان عفونتهای باکتریهای گرم منفی هوازی استفاده میشوند. از سویی دیگر از آنتی بیوتیکهای گروه آمینو گلیکوزید برای مبارزه با عفونتهای ناشی از استافیلوکوکها و مایکوباکتریوم توبرکلوسیس نیز استفاده میشود. مکانیسم عمل این ترکیبات مهار سنتز پروتئین در باکتریها است. از جمله عوارض جانبی این گروه از آنتی بیوتیکها میتوان به ایجاد مشکلات کلیوی و ریزش مو اشاره کرد.
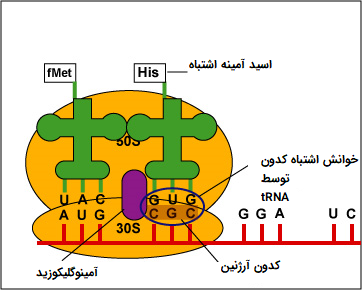
- کارباپنم (Carbapenems): این آنتی بیوتیکها در گروه بتالاکتاماتها قرار میگیرند که برای درمان عفونتهای حاصل از باکتریهای گرم مثبت و گرم منفی هوازی و بیهوازی مورد استفاده قرار میگیرند. این ترکیبات قادر به مهار فعالیت آنزیم بتا - لاکتاماز در باکتریها هستند. وجود آنزیم بتا - لاکتاماز موجب کاهش تاثیرگذاری سایر آنتی بیوتیکها بر باکتریها میشود.
تاریخچه مصرف آنتی بیوتیک
بسیاری از فرهنگهای باستانی از جمله مصریان باستان، یونانیان باستان و چینیها از کپکها و گیاهان برای درمان عفونتها استفاده میکردند. این روش درمانی به این دلیل انجام شد که برخی کپکها مواد آنتی بیوتیکی تولید میکنند. با این حال، مؤلفه فعال در کپکها توسط هیچ یک از این فرهنگهای باستانی متمایز یا جدا نشده بود. کپکها از ترکیبات اصلی بسیاری از داروهای قدیمی نیز به شمار میآیند. در صربستان و یونان، نان کپک زده یک روش درمانی سنتی برای زخمها و عفونتها بود.
تحقیقات جدید در مورد آنتی بیوتیکها با کشف «پنی سیلین» (Penicillin) در سال 1928 توسط «الکساندر فلمینگ» (Alexander Fleming) آغاز شد. بیش از ده سال بعد، «ارنست چین» (Ernst Chain) و «هوارد فلوری» (Howard Florey) به کار او علاقه مند شدند و فرم خالص پنی سیلین را جدا کردند. این سه نفر جایزه نوبل پزشکی را در سال 1945 به صورت مشترک دریافت کردند.

آنتی بیوتیک در ابتدا فقط از مواد استخراج شده از قارچها یا میکروارگانیسمهای دیگر تهیه میشدند، اما امروز انتی بیوتیکها از بسیاری از داروهای مصنوعی و نیمه مصنوعی که اثرات ضدباکتریایی دارند نیز ساخته میشوند.
مصرف نادرست آنتی بیوتیکها
شکل رایج مصرف نادرست آنتی بیوتیکها عدم استفاده از آنها در کل دوره تجویز آنتی بیوتیک است، معمولاً به این دلیل که بیمار احساس بهبودی میکند، مصرف آنتی بیوتیک را قطع میکند، این در حالی است که ممکن است ارگانیسم عفونی در بدن بیمار به طور کامل از بین نرفته باشد.
علاوه بر عدم موفقیت در درمان عفونت، این گونه از مصرف نادرست آنتی بیوتیکها میتواند منجر به ایجاد مقاومت باکتری در برابر آنتی بیوتیک شود، زیرا با کوتاه شدن دوره مصرف آنتی بیوتیک برخی از باکتریها میتوانند در بدن بیمار زنده بمانند.
استفاده از آنتی بیوتیکها در شرایط نامناسب یکی دیگر از روشهای رایج سوء مصرف آنها به شمار میآید. نمونههای شایع این امر، استفاده از آنتی باکتریالها برای عفونتهای ویروسی مانند سرماخوردگی است.
در حال حاضر، تخمین زده میشود که بیش از 50 درصد از آنتی بیوتیکهای تولید شده در ایالات متحده امریکا برای حیوانات خوراکی (به عنوان مثال مرغ، خوک و گاو) به منظور جلوگیری از ابتلا به بیماری و پیشگیری (بدون داشتن بیماری) مورد استفاده قرار میگیرند. استفاده از آنتی بیوتیکها در تولید محصولات حیوانی، برای تهیه مواد غذایی با ظهور سویههای مقاوم به آنتی بیوتیک باکتریها از جمله «سالمونلا» (Salmonella)، «کامپیلوباکتر» (Campylobacter)، «باکتری ایکلای» (E. coli) و «انتروکوکس» (Enterococcus) همراه بوده است. شواهد قابل توجهی از ایالات متحده و اتحادیه اروپا وجود دارند مبنی بر اینکه این باکتریهای مقاوم باعث ایجاد عفونتهای مقاوم به آنتی بیوتیک در انسان میشوند.
انجمن میکروبیولوژی آمریکا (American Society for Microbiology یا ASM)، انجمن بهداشت عمومی آمریکا (APHA) و انجمن پزشکی آمریکا (AMA) خواستار محدودیتهای اساسی در استفاده از آنتی بیوتیکها در تولید حیوانات خوراکی، از جمله پایان دادن به استفادههای غیردرمانی از آنها هستند. صنایع غذایی وابسته به تولیدات دام و طیور و داروسازی نیز برای جلوگیری از وضع مقررات جدید که باعث میشوند، استفاده از آنتی بیوتیکها در تولید حیوانات خوراکی محدود شود، سخت مبارزه کردهاند. به عنوان مثال، در سال 2000 سازمان غذا و داروی امریکا (FDA) استفاده از فلوروکینولون (یک آنتی بیوتیک با طیف گسترده) در تولید مرغ را لغو کرد، زیرا شواهد قابل توجهی نشان داده است که ارتباط معناداری بین ظهور کامپیلوباکتر مقاوم در برابر فلوروکینولون (نوعی از باکتریها) عفونت در انسان و استفاده از این آنتی بیوتیک در تولید محصولات گوشت مرغ وجود دارد. تصمیم نهایی مبنی بر ممنوعیت استفاده از فلوروکینولونها در تولید طیور تا پنج سال بعد به دلیل چالشهای صنایع غذایی حیوانات و داروسازی اتخاذ نشد.
تولید آنتی بیوتیکها
تولید آنتی بیوتیکها از زمان تلاشهای پیشگامانه «هوارد والتر فلوری» و «ارنست بوریس چین» در سال 1939 بسیار گسترده بوده است. اهمیت آنتی بیوتیکها به عنوان یک روش درمانی منجر به تحقیقات زیادی شده است که به کشف و تولید آنها اختصاص یافته است.
شناسایی آنتی بیوتیکهای مفید
با وجود طیف گستردهای از آنتی بیوتیکهای شناخته شده، کمتر از یک درصد از داروهای ضدمیکروبی ارزش پزشکی یا تجاری دارند. آنتی بیوتیک معروف پنی سیلین، دارای سمیت انتخابی و شاخص درمانی است (از آنجا که سلولهای جانوری یوکاریوتی حاوی پپتیدوگلیکان، مورین، پلیمر متشکل از قندها و اسیدهای آمینه نیستند، این آنتی بیوتیک معمولاً بر این سلولها تاثیری ندارد). برای بسیاری از آنتی بیوتیکها این گونه ویژگیها شناسایی نشده است. برخی دیگر فاقد مزیت نسبت به آنتی بیوتیکهایی هستند که قبلاً استفاده میشدند و یا کاربردهای دیگری ندارند.
به منظور شناسایی آنتی بیوتیکهای مفید، اغلب روند غربالگری انجام میشود. با استفاده از این روش، تعداد زیادی میکروارگانیسمها ابتدا با روشهای مختلف از محیط جدا شده و کشت داده میشوند و سپس برای تولید محصولات قابل انتشار مورد آزمایش قرار میگیرند که وجود این محصولات رشد ارگانیسمهای مورد آزمایش را مهار میکنند. با این حال، اکثر آنتی بیوتیکهای حاصل در این روش، از قبل مورد شناسایی قرار گرفتهاند و بنابراین نباید مورد توجه قرار گیرند. سایر آنتی بیوتیکها باید برای سمیت انتخابی و فعالیتهای درمانی مورد آزمایش قرار گیرند و بهترین گزینهها مورد بررسی و احتمالاً اصلاح قرار گیرند.
نسخه مدرنتر این روش، یک برنامه طراحی گویا است. این روش شامل استفاده از صفحه نمایش برای یافتن محصولات طبیعی جدید است که به جای مهار کردن کلی کشت سلولی، اهداف خاص (به عنوان مثال یک مرحله خاص از یک مسیر متابولیکی) را در میکروارگانیسمها مهار میکنند.
روشهای تولید صنعتی آنتی بیوتیکها
آنتی بیوتیکها به صورت صنعتی طی فرایندی به نام تخمیر تولید میشوند، تخمیر در میکروارگانیسمهایی به عنوان منابع استخراج آنتی بیوتیک و درون کانتیرهای بزرگ (100000-150،000 لیتر یا بیشتر) حاوی یک محیط کشت مایع، رشد میکند و به صورت صنعتی تولید میشود.

غلظت اکسیژن، دما، pH و میزان مواد مغذی در این محیطهای کشت باید بهینه باشند و در صورت لزوم از نزدیک کنترل و تنظیم شوند. از آنجا که آنتی بیوتیکها، متابولیتهای ثانویه به شمار میآیند (متابولیتهایی که در رشد طبیعی دخیل نیستند)، اندازه جمعیت باید با دقت کنترل شود تا اطمینان حاصل شود که حداکثر عملکرد قبل از مرگ سلولها به دست میآید. پس از اتمام فرآیند، آنتی بیوتیک باید به صورت یک محصول بلوری استخراج و خالص شوند. دستیابی به این مسئله سادهتر خواهد شد، اگر آنتی بیوتیک در حلال آلی محلول باشد، زیرا آنتی بیوتیک میتواند از این طریق از دیگر مؤلفههایی که در حلالهای آبی محلول هستند، جدا شود. در غیر این صورت ابتدا باید سایر ترکیبات با تبادل یونی، جذب یا رسوب شیمیایی حذف شود (همه اینها تکنیکهای جداسازی هستند که از خاصیت شیمیایی خاص مولکول مورد نظر برای تخلیص آن استفاده میکنند).
سویههای مورد استفاده برای تولید آنتی بیوتیک
میکروارگانیسمهای مورد استفاده در تخمیر به ندرت با نوع وحشی آنها یکسان هستند. این امر به این دلیل است که گونههای میکروارگانیسمها اغلب به صورت ژنتیکی اصلاح میشوند تا حداکثر مقدار آنتی بیوتیک را به دست آورند. در تولید این گونهها اغلب از جهش استفاده میشود و با استفاده از ترکیبات و عوامل جهشزایی مانند اشعه ماوراء بنفش، اشعه ایکس یا مواد شیمیایی خاصی این جهشها ایجاد میشوند. انتخاب و تولید مثل بیشتر سویههای با بازده بالاتر در طی بسیاری از نسلها میتواند بازده را تا 20 برابر یا بیشتر افزایش دهد.
تکنیک دیگری که برای افزایش بازده استفاده میشود، تقویت ژن است که در آن میتوان نسخههایی از ژنهای کد کننده پروتئینهای درگیر در تولید آنتی بیوتیک را از طریق وکتورهایی مانند پلاسمیدها به داخل سلول بازگرداند. این روند باید با آزمایش تولید آنتی بیوتیک و کارایی آن ارتباط نزدیکی داشته باشد.
مقاومت در برابر آنتی بیوتیکها
استفاده یا سوء مصرف آنتی بیوتیکها ممکن است منجر به ایجاد «مقاومت آنتی بیوتیکی» (Antibiotic Resistance) در ارگانیسمهای پاتوژن - مشابه ایجاد مقاومت آفتکشها در حشرات - شود. مفهوم «انتخاب ژنتیکی» (Genetic Selection) مستلزم آن است که تا حد ممکن نزدیک به 100 درصد ارگانیسمهای آلوده از بین بروند تا از انتخاب مقاومت جلوگیری کنند. اگر یک زیر مجموعه کوچک از جمعیت باکتریایی از معالجه جان سالم به در ببرند و فرصت تکثیر پیدا کنند، میانگین حساسیت این جمعیت جدید نسبت به ترکیب آنتی بیوتیک بسیار کمتر از جمعیت اصلی خواهد بود، زیرا آنها از همان معدود ارگانیسمهایی که از درمان اصلی جان سالم به در بردهاند، به وجود آمدهاند. این ویژگی زنده ماندن غالباً ناشی از مقاومت وراثتی در برابر آنتی بیوتیک است که در جمعیت اصلی بسیار نادر است اما اکنون ویژگی مقاومت در نسل جدید از باکتریهایی که از اولین حمله آنتی بیوتیکی جان سالم به در بردهاند، بسیار شایع است.
مقاومت آنتی بیوتیکی در همه کشورهای توسعه یافته و توسعه نیافته به یک مشکل جدی تبدیل شده است. تا سال 1984، نیمی از مبتلایان به سل فعال در ایالات متحده مبتلا به سویهای از باکتری بودند که حداقل در برابر یک آنتی بیوتیک مقاوم شده بود. در بعضی از موارد خاص، مانند بیمارستانها و برخی از مکانهای مراقبت از کودک، میزان مقاومت آنتی بیوتیکی به حدی است که آنتی بیوتیکهای معمولی و کم هزینه برای درمان عفونتهایی که به صورت متداول ایجاد میشوند، عملاً بی فایده هستند.
این امر منجر به استفاده مکرر از ترکیبات جدیدتر و گرانتر میشود که به نوبه خود مقاومت در برابر آن داروها را افزایش میدهد. به این ترتیب، مسابقهای مداوم برای کشف آنتی بیوتیکهای جدید و متفاوت، در تلاش برای جلوگیری از مغلوب شدن در نبرد با عفونت در جریان است. نگرانی عمدهای که وجود دارد این است که ما سرانجام نتوانیم در این مسابقه ادامه دهیم و ممکن است انسانها دوباره با عفونتهای باکتریایی تهدید کننده زندگی مانند دورانهای گذشته روبرو شوند.
نمونه دیگر انتخاب ژنتیک، باکتری «استافیلوکوکوس آئورس» (Staphylococcus aureus) است که در دهه 40 و 1950 با موفقیت با آنتی بیوتیک پنی سیلین قابل درمان بود. در حال حاضر، تقریباً همه سویههای این باکتری در برابر پنی سیلین مقاوم هستند و بسیاری از آنها در برابر نفسیلین نیز مقاوم هستند، به این ترتیب تنها یک انتخاب محدود از داروها مانند وانکومایسین باقی ماندهاند که برای درمان عفونتهای حاصل از این نوع باکتریها میتوانند مفید واقع شوند.
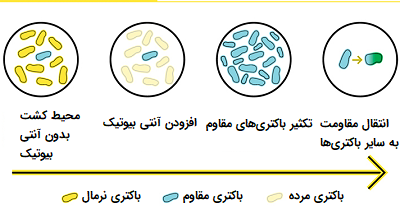
مبارزه با مقاومت آنتی بیوتیکی زمانی سختتر میشود که بدانیم ژنهای رمزگذاری شده برای مقاومت در برابر آنتی بیوتیکها میتوانند بین باکتریها منتقل شوند، این امر باعث میشود که باکتریهایی که هرگز در معرض یک آنتی بیوتیک قرار نگرفتهاند، در صورت مواجه با آن آنتی بیوتیک بتوانند در برابر آن مقاومت کنند.
مشکل مقاومت آنتی بیوتیکی زمانی بدتر میشود که از آنتی بیوتیکها برای درمان اختلالاتی استفاده شود که در آنها، آنتی بیوتیکها هیچ گونه اثربخشی ندارد، از جمله این بیماریها میتوان به سرماخوردگی یا سایر عفونتهای ویروسی اشاره کرد. از سویی دیگر مقاومت آنتی بیوتیکی ممکن است زمانی شدت یابد که به طور گسترده از آنها به عنوان عامل پیشگیری (نه درمان) در تولید فرآوردههای حیوانی خوارکی استفاده میشود، زیرا در این حالت باکتریهای بیشتری را در معرض انتخاب مقاومت قرار میگیرند.
اثرات جانبی مصرف آنتی بیوتیکها
عوارض جانبی احتمالی آنتی بیوتیکها متنوع هستند، به طوری که این عوارض شامل تب، حالت تهوع تا واکنشهای آلرژیک شدید ممکن است متغیر باشkد. یکی از عوارض شایع مصرف آنتی بیوتیکها مشکلات گوارشی از جمله اسهال به شمار میآیند که اغلب این مشکلات ناشی از حذف باکتری بی هوازی کلستریدیوم دیفیسیل موجود در فلور طبیعی روده انسان ایجاد میشود، در واقع از بین رفتن باکتریهای فلور طبیعی روده در اثر ازدیاد مصرف آنتیبیوتیکها است.
عوارض جانبی دیگر ناشی از مصرف نادرست آنتی بیوتیکها میتواند تداخل این ترکیبات با سایر ترکیبات دارویی مصرفی توسط بیمار باشد، به عنوان مثال افزایش خطر صدمه به تاندون به دلیل تجویز همزمان آنتی بیوتیک «کینولون» (Quinolone) و داروی کورتیکواستروئید سیستمیک (نوعی استروئید دارویی) ممکن است، اتفاق بیوفتد.
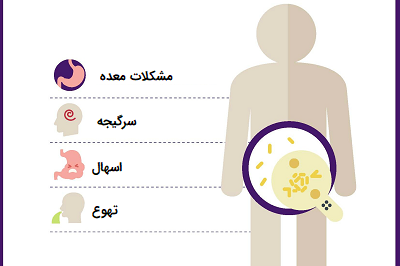
براساس برخی از مطالعات و گزارشها، به نظر میرسد که برخی از آنتی بیوتیکها میتوانند در کارآیی قرصهای ضد بارداری اختلال ایجاد کنند. چندین مورد از این نوع عوارض جانبی تاکنون شناسایی شده است. با این حال، به نظر نمیرسد که اکثر آنتی بیوتیکها با داروهای پیشگیری از بارداری (خوراکی) تداخل داشته باشند.
ویروسها و فاژ درمانی
متاسفانه یافتن ترکیباتی که به صورت ایمن عفونتهای باکتریایی را درمان کنند در مقایسه با ترکیباتی که عفونتهای قارچی و ویروسی را از بین ببرند، بسیار سختتر است. تحقیقات آنتی بیوتیکی منجر به موفقیتهای زیادی در دانش ما در مورد بیوشیمی پایه و انقلاب بیولوژیکی کنونی شده است. در این فرآیند مشخص شد که حساسیت باکتریها به بسیاری از ترکیبات که برای انسان بی خطر است، ناشی از تفاوتهای قابل توجه بین فیزیولوژی سلولی و مولکولی سلول باکتری و سلولهای جانوری است.
در مقابل، با وجود تفاوتهای (به ظاهر) بسیار زیاد بین قارچها و انسانها، بیوشیمی پایه سلولهای قارچی و سلول پستانداران نسبتاً مشابه هستند، به حدی که شانسهای درمانی کمی برای ترکیبات دارویی به منظور از بین بردن قارچهای بیماریزا بدون آسیب رساندن به سلولهای انسانی در بدن میشوند.
به همین ترتیب، اکنون میدانیم که ویروسها یک انگل درون سلولی هستند که به طرز شگفت انگیزی با داشتن چند ژن کوتاه از جنس DNA و RNA و استفاده از حداقل امکانات سلولی مورد نیاز برای ورود به یک سلول تقسیم میشوند و در واقع با استفاده از امکانات سلول میزبان تمام اجزای سلولی خود را برای تولید ویروسهای جدید تولید میکنند. بنابراین، بخش عمدهای از بیوشیمیایی متابولیک ویروسی صرفاً شبیه بیوشیمی انسان نیست، بلکه در واقع بیوشیمی انسان است و اهداف احتمالی ترکیبات ضد ویروسی به اجزای نسبتاً کمی از خود ویروس واقعی محدود میشوند، زیرا میتواند اجزای سلول میزبان ویروس یعنی سلولهای انسانی را مورد هدف قرار دهند.
تحقیقات در مورد «باکتریوفاژها» (Bacteriophages) (ویروسهایی که باکتریها را آلوده میکنند) امروزه در حال انجام است. باکتریوفاژها نوع خاصی از ویروس هستند که فقط باکتریها را هدف قرار میدهند. تحقیقات نشان میدهد که طبیعت چندین نوع باکتریوفاژ را برای هر نوع باکتری تکامل داده است. در حالی که تحقیقات در مورد باکتریوفاژها فقط در مراحل ابتدایی قرار دارد، نتایج امیدوار کننده است و در حال حاضر منجر به پیشرفتهای مهمی در زمینه شناسایی این ویروسها شده است.
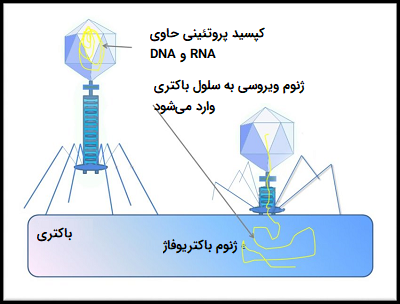
«فاژ درمانی» (Phage Therapy) در گذشته در دهههای 1920 و 1930 بر روی انسان در ایالات متحده و اروپا مورد استفاده قرار گرفته است. با این حال، به دلیل عدم درک کامل مکانیسم کار با فاژ درمانی، این روشهای درمانی نتایج مختصری داشتند. با کشف پنی سیلین در دهه 1940، روشهای درمانی با استفاده از آنتی بیوتیکها در سراسر جهان تغییر کرد. با افزایش مقاومت به آنتی بیوتیک در سویههای مختلف باکتریایی، استفاده از روش فاژ درمانی به عنوان تکنیکی موثر برای درمان عفونتهای ناشی از باکتریهای مقاوم به آنتی بیوتیک مورد توجه قرار گرفته است. در این تکنیک از باکتریوفاژها به عنوان ویروسهایی که باکتریها را آلوده کرده و از بین میبرند، استفاده میشود.
یکی ویژگیهای مثبت فاژها خود محدود کنندگی آنها است به طوری که این فاژها بعد تکثیر در باکتریها و از بین بردن آنها، خود نیز از بین میروند. علاوه بر این، فاژها اغلب با روشهای آسان و کم هزینه تولید میشوند و با توجه به تحقیقات صورت گرفته تاکنون عوارض جانبی زیادی را نداشتهاند.
عفونتهایی که با آنتی بیوتیک درمان میشوند
همان طور که در بالا اشاره شد، آنتی بیوتیکها نمیتوانند بر همه عفونتها از جمله عفونتهای ویروسی تاثیرگذار باشند از این رو، در این بخش به معرفی برخی از مشکلات عفونی که با مصرف آنتی بیوتیکها قابل درمان هستند، میپردازیم:
- آکنه و جوشهای پوستی
- برونشیت
- التهاب ملتحمه یا قرمزی چشم (Conjunctivitis)
- عفونت گوش میانی (Otitis Media)
- بیماریهای آمیزشی یا عفونتهای منتقله آمیزشی (Sexually Transmitted Diseases)
- عفونت پوست یا بافت نرم
- گلو درد استرپتوکوکی (Streptococcal Pharyngitis)
- اسهال مسافران یا در اصطلاح عامیانه آب به آب شدن
- عفونت دستگاه تنفسی فوقانی (Upper Respiratory Tract Infection)
- عفونت دستگاه ادراری (Urinary Tract Infection)













بسیار مفید بود متشکرم 👌🙏
ولی فهمیدن اینکه مقاومت باکتری ها نسبت به انواع آنتی بیوتیک در حال افزایش هست منو ترسوند واقعا
چطو رفهمیده میشود که مرض ویروسی است ویا باکترائی
متن مفید و آموزنده ای بود، ممنون