تیروئیدولوژی چیست – به زبان ساده
سیستم عصبی و سیستم اندوکرین بدن، فعالیت اندامهای مختلف را کنترل میکنند. سیستم عصبی از نورونهایی تشکیل شده است که اطلاعات حسی محیط اطراف و بخشهای داخلی بدن را دریافت میکند و پس از پردازش، پاسخ مناسبی به آن میدهد. پیام منتقل شده در این سیستم جریان الکتریکی است. سیستم اندوکرین بدن از غددی تشکیل شده که هورمونهای استروئیدی یا پپتیدی تولید میکند. هورمونها وارد خون میشود و پس از اتصال به گیرندههای سلول هدف، فعالیت سلول را تغییر میدهند. غده تیروئید یکی از غدد اندوکرین بدن و تیروئیدولوژی علمی است که ویژگیهای این غده را بررسی میکند.
- یاد میگیرید نقش هورمون تیروئید در متابولیسم بدن چیست.
- میآموزید سنتز و ترشح «T3» و «T4» چگونه انجام میشود.
- خواهید آموخت آزمایشهای کلیدی تشخیص اختلالهای تیروئید چه هستند.
- عوامل ایجاد کمکاری و پرکاری تیروئید را خواهید شناخت.
- با داروهای اصلی درمان هایپوتیروئیدیسم و هایپرتیروئیدیسم آشنا میشوید.
- خواهید دانست هیپوتالاموس و هیپوفیز چگونه تیروئید را تنظیم میکنند.
غده پروانهای شکل تیروئید جلوی گردن قرار دارد. T4 و T3 دو هورمون اصلی این غده هستند که نقش مهمی در تنظیم متابولیسم بدن دارند. این هورمونها برخلاف سایر هورمونهای پپتیدی به فاکتورهای رونویسی سیتوپلاسم سلول هدف متصل میشوند. اتصال هورمون تیروئیدی به فاکتورهای رونویسی سبب فعال شدن این پروتئینها میشود و رونویسی ژن آنزیم، گیرنده غشایی یا ناقلهای غشایی را افزایش میدهد. در نتیجه متابولیسم بدن افزایش مییابد.
افزایش یا کاهش ترشح هورمونهای تیروئیدی در فرایند رشد، تنظیم دمای بدن، تنظیم ضربان قلب، تجریه گلیکوژن و تجزیه لیپیدها اختلال ایجاد میکند. در این مطلب از مجله فرادرس ابتدا توضیح میدهیم تیروئیدولوژی چیست. در ادامه آناتومی غده تیروئید و بافت آن را بررسی میکنیم. در بخشهای بعدی سنتز، ترشح و عملکرد هورمونهای تیروئیدی را آموزش میدهیم و در انتها بیماریهای غده تیروئید و روشهای تشخیصی در تیروئیدولوژی را مرور میکنیم.
تیروئیدولوژی چیست؟
تیروئیدولوژی علم بررسی غده تیروئید است. متخصصین این رشته آناتومی غده تیروئید، فیزیولوژی سنتز هورمونهای تیروئیدی، تاثیر هورمونهای تیروئید در فیزیولوژی بدن، بیماریهای تغییر میزان ترشح هورمونهای تیروئیدی، تومورهای تیروئید و روشهای تشخیص و درمان اختلالهای تیروئیدی را بررسی میکنند. این مطلب را با توضیح ساختار و مورفولوژی غده تیروئید شروع میکنیم. در ادامه تولید هورمونهای این غده را بررسی میکنیم. در آخر بیماریهای غده تیروئید را به همراه روشهای تشخیص و درمان آن توضیح میدهیم.
آناتومی غده تیروئید
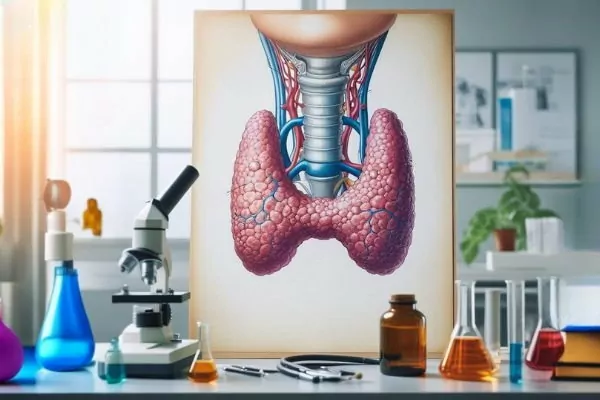
غده پروانهای شکل تیروئید بخشی از سیستم اندوکرین بدن است. این غده جلوی گردن و همسطح پنجمین مهره ناحیه گردنی و اولین مهره ناحیه سینهای ستون فقرات قرار دارد. این غده ۱۵ تا ۲۵ گرمی بزرگترین غده اندوکرین بدن است. فاسیای عمیقی گردن اطراف غده تیروئید را میپوشاند. این غده از دو لوب مخروطی تشکیل شده است که بافت باریکی (ایسموس) بخش پایینی لبه میانی آنها را به هم وصل میکند. ایسموس در افراد مختلف بالای دومین یا سومین غضروف نای قرار دارد و عرض و ارتفاع أن نقریبا ۱٫۲۵ سانتیمتر است.
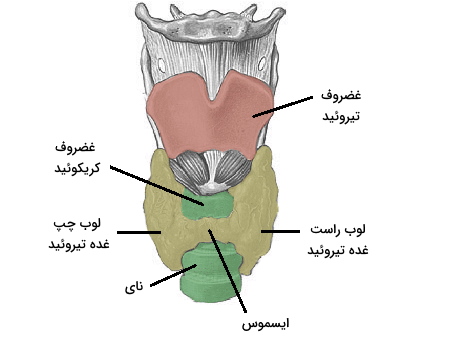
راس لوبهای تیروئید بالا و قاعده آنها پایین قرار دارد. عرض هر لوب تقریبا ۳ سانتیمتر و قطر عقب به جلوی آنها تقریبا ۲ سانتیمتر است. تیروئید بعضی از افراد از سه لوب تشکیل شده است. لوب سوم مخروطی شکل است که از ایسموس خارج میشود و تا استخوان هیوئید گردن ادامه دارد. رباطهای جانبی تیروئید پشت این غده را به غضروف کریکوئید حنجره متصل میکند. غضروف تیروئید بالا و ماهیچههای جناغی-تیروئیدی، «کتفی-لامی» (Omohyoid)، «جناغی-لامی» (Sternohyoideus) و «جناغی-ترقوهای-پستانی» (Sternocleidomastoid) جلوی این غده قرار دارند.
بافت غده تیروئید
بافت غده تیروئید از تعداد زیادی لوبول و لوبولها از فولیکولها تشکیل شده است. لوبولها بهوسیله تیغههای بافت فیبروزی از هم جدا میشوند. این تیغهها بخشی از کپسول فیبروزی خارجی غده تیروئید است. فولیکولها محل ذخیره هورمونهای تیروئیدی است. هر فولیکول از بافت پوششی استوانهای یا مکعبی و لومن داخلی تشکیل میشود. وظیفه سلولهای فولیکولی یا تایروسیتها سنتز هورمونهای پروتئینی است. به همین دلیل هسته بزرگی دارند و سیتوپلاسمی آن تعداد زیادی میتوکندری، شبکه اندوپلاسمی زبر و دستگاه گلژی وجود دارد. سلولهای C از سلولهای فولیکولی بزرگتر هستند. وظیفه این سلولها سنتز هورمون کلسیتونین است و در سیتوپلاسم آنها مثل سلولهای فولیکولی اندامکهای زیادی وجود دارد.
هورمون های تیروئیدی
T4، T3 و کلسیتونین هورمونهای غده تیروئید و از انواع پپتیدی هستند. در ساختار T3 و T4 ید وجود دارد. تایروگلوبین پروتئین پیشساز این هورمونها است. تایروگلوبین پس از سنتز در اندامکهای سلول فولیکولی به لومن فولیکولها ترشح میشود. این پروتئین از آمینواسیدهای تیروزین تشکیل شده است. ید لازم برای تشکیل هورمونهای تیروئیدی به شکل آنیون () در خون وجود دارد. انتقال سدیم در جهت شیب غلظت از خون به سیتوپلاسم سلولهای فولیکولی، انرژی لازم برای انتقال یدید از خون به سیتوپلاسم را فراهم میکند. «پندرین» (Pendrin) پروتئینی در غشای لومنی این سلولها است که یدید را با مصرف ATP به لومن منتقل میکند.
آنزیم پراکسیداز غشای لومنی، یدید را به مولکول ید () اکسید و ید اکسید شده را به تیروزینهای تایروگلوبین متصل میکند. از اتصال چهار یون ید به دو تیروزین کنار هم، تایروکسین (T4) و از اتصال سه ید به دو تیروزین کنار هم، تری یدوتایرونین (T3) متصل به تایروگلوبین تشکیل میشود. تایرگلوبین-ید بهوسیله اندوسیتوز وارد سلولهای فولیکولی میشود. پس از ادغام وزیکولهای اندوسیتوزی با لیزوزوم T4 و T3 بهوسیله آنزیمهای پروتئازی از تایروگلوبین جدا میشوند.
T4 و T3 وارد مویرگهای منفذدار غده تیروئید میشوند. T3 شکل فعال هورمون است. در ساختار این هورمونها دو حلقه آبگریز بنزن وجود دارد. به همین دلیل این هورمونها مثل هورمونهای استروئیدی برای انتقال در خون به حاملهای پروتئینی نیاز دارند. گلوبولین اتصالی به تایروکسین، T4 و T3 را به اندامهای هدف منتقل میکند.
عملکرد هورمون ها در تیروئیدولوژی
مقدار T4 در خون از T3 بیشتر است. گیرندههای این هورمون در سیتوپلاسم سلولهای هدف وجود دارد. این هورمون بدون نیاز به ناقل پروتئینی از غشای سلول عبور میکند و بهوسیله آنزیم دآیودیناز به T3 تبدیل میشود. گیرنده این هورمونها فاکتورهای رونویسی هستند. اتصال T3 به گیرنده با رونویسی ژنهایی همراه است که در عملکرد سلولهای هدف تغییر ایجاد میکنند. پمپ سدیم-پتاسیم یکی از این پروتئینها است. این پمپ با مصرف ATP سه سدیم را از سلول خارج و دو پتاسیم را وارد سیتوپلاسم میکند. در نتیجه پتانسیل الکتریکی غشای سلول ثابت باقی میماند. افزایش تعداد این ناقلها در غشا با افزایش مصرف ATP همراه است. در نتیجه متابولیسم بدن و تولید ATP افزایش مییابد.
اتصال هورمونهای تیروئیدی به گیرندههای کبد تجزیه گلیکوژن به گلوکز و سنتز گلوکز از آمینواسیدها، لاکتات و گلیسرول را افزایش میدهد. به علاوه سنتز گیرندههای LDL در کبد افزایش مییابد. انتقال LDL به کبد سبب کاهش این لیپید در خون میشود. اتصال این هورمونها به گیرندههای ماهیچه قلبی، سنتز و انتقال گیرندههای آدرنرژیک به غشای سلول قلب را افزایش میدهد. در نتیجه اتصال اپینفرین و نوراپینفرین به این گیرندهها، انقباض ماهیچههای این اندام را افزایش میدهد. افزایش انقباض ماهیچهها با افزایش برونده قلب و فشار خون همراه است. به علاوه اتصال این هورمونها به گیرنده گره سینوسی-دهلیزی سبب افزایش جریان الکتریکی ماهیچهها و ضربان قلب میشود.
هورمونهای تیروئیدی نقش مهمی در رشد مغز دارند. اتصال این هورمونها به گیرنده نورون تعداد دندریتها، تشکیل میلین آکسون و سیناپس بین نورونها را افزایش میدهد. هورمونهای تیروئیدی بین فعالیت استئوکلاستها و استئوبلاستهای استخوان (تجزیه و تشکیل استخوان) تعادل برقرار میکند. این هورمون رشد کوندروسیتهای اپیفیز و افزایش طول استخوان را تحریک میکند. اتصال هورمونهای تیروئیدی به گیرندههای آدیپوسیتها، رونویسی ژن لیپازها را افزایش میدهد. در نتیجه تجزیه تریگلیسرید افزایش مییابد.
تنظیم متابولیسم پروتئینها در ماهیچههای اسکلتی یکی دیگر از عملکردهای هورمون تیروئیدی در بدن است. اتصال این هورمونها به گیرنده، تجزیه پروتئینها به آمینواسید را افزایش میدهد. افزایش واکنشهای متابولیسمی در اثر فعالیت هورمونهای تیروئیدی، منجر به افزایش دمای بدن میشود. در این حالت قطر مویرگهای پوست و جریان خون پوست افزایش مییابد و رنگ پوست قرمز میشود. به علاوه فعالیت غدد عرق پوست برای کاهش دمای بدن افزایش مییابد. اتصال این هورمونها به گیرندههای سلولها لوله گوارش ترشح اسید و آنزیمها، و انقباض ماهیچههای صاف دیواره را افزایش میدهد. هورمونهای تیروئیدی رشد اندامهای سیستم تولید مثل و سطح گلوبینهای اتصالی به هورمونهای جنسی را کنترل میکنند. اتصال این هورمونها به گیرنده فیبروبلاستها با افزایش سنتز و ترشح گلایکوزآمینوگلایکانهای ماتریکس خارج سلولی همراه است.
کلسی تونین چیست؟
در بخش قبلی این مطلب از مجله فرادرس در مورد دو هورمون اصلی در تیروئیدولوژی صحبت کردیم. در این بخش با یکی دیگر از هورمونهای غده تیروئید آشنا میشویم. کلسیتونین هورمون پپتیدی است که در سلولهای C یا پارافولیکولی تولید میشود. این هورمون پپتیدی از ۳۲ آمینواسید تشکیل شده است و در پاسخ به افزایش کلسیم خون ترشح میشود. گیرنده این هورمون در غشای استئوکلاستهای استخوان قرار دارد. اتصال این هورمون به گیرنده، سنتز آنزیمهای تجزیه استخوان را مهار میکند و کلسیم لازم برای فعالیت استئوبلاستها از خون تامین میشود. در نتیجه کلسیم خون کاهش مییابد.
تنظیم هورمون ها در تیروئیدولوژی
هورمونهای غده هیپوتالاموس و هیپوفیز ترشح هورمونهای غده تیروئید را کنترل میکند. این دو غده در مغز قرار دارند. هیپوتالاموس بخشی از دیانسفالون مغز است و از هستههای نورونی تشکیل شده است. هیپوفیز غده بسیار کوچکی است که زیر هیپوتالاموس قرار دارد و به لوبهای جلویی و پشتی تقسیم میشود. لوب پشتی بهوسیله نورونها و لوب جلویی بهوسیله شبکه مویرگی با هیپوتالاموس در ارتباط است. هورمون آزادسازی تیروئید (TRH) در هسته پاراونتیکولار هیپوتالاموس سنتز میشود. این هورمون سنتز هورمون محرک تیروئید (TSH) در سلولهای تایروتروپ لوب جلویی هیپوفیز را تحریک میکند.
TSH هورمونی پپتیدی است که به گیرندههای غشایی سلولهای فولیکولی غده تیروئید متصل میشود. این گیرنده پروتئین عرض غشایی است و به انتهای سیتوپلاسمی این گیرنده یک پروتئین Gs متصل است که با اتصال TSH به گیرنده فعال میشود. پروتئین Gs فعال، آنزیم غشایی آدنیلات سیکلاز را فعال میکند. این آنزیم ATP را به cAMP تبدیل میکند. cAMP به جایگاه تنظیمی آنزیم کیناز A متصل میشود و این آنزیم را فعال میکند. آنزیم کیناز A فاکتورهای رونویسی ژنهای سنتز تایروگلوبین را فعال میکند.
بیماری های غده تیروئید
بیماریهای تیروئید به دلیل مکانیسمهای خودایمنی، جهشهای ژنتیکی، کمبود ید کافی در رژیم غذایی یا اختلال در ترشح هورمونهای تنظیمی ایجاد و منجر به کاهش یا افزایش ترشح هورمونهای تیروئیدی میشود. تغییر ترشح هورمون متابولیسم بدن را تغییر میدهد. به افزایش ترشح هورمونها، پرکاری تیروئید یا هایپرتیروئیدیسم و به کاهش ترشح هورمونها، کمکاری تیروئید یا هیپوتایروئیدیسم گفته میشود.
هایپرتایروئیدیسم
هایپرتایروئیدیسم به دلیل تغییر بافت غده تیروئید (هایپرتایروئیدیسم اولیه) یا آسیب عوامل تحریککننده سنتز هورمونهای تیروئیدی (هایپرتایروئیدیسم ثانویه) ایجاد میشود. «گریوز» (Graves Disease)، آدنوما و «گواتر» (Goiter) مهمترین اختلالهای ایجاد هایپرتایروئیدیسم اولیه هستند.
- گریوز: گریوز یک بیماری خودایمنی است. در این بیماری ژن HLA-B8 جهش مییابد و سیستم ایمنی گیرندههای هورمون تحریک تیروئید را پاتوژن شناسایی و برای آن آنتیبادی ترشح میکند. این آنتیبادی به گیرندهها متصل میشود و ترشح هورمونهای تیروئیدی را افزایش میدهد.
- آدنوما: در بیماری آدنوما ژن گیرنده TSH جهش مییابد و گیرندهها بدون نیاز به TSH فعال میشود. در نتیجه سنتز هورمونهای تیروئیدی افزایش مییابد.
- گواتر: در بیماری گواتر غده تیروئید بزرگتر میشود یا ندولهای کوچکی در بخشهای مختلفآن ایجاد میشود. این بیماری به انواع سمی و غیرسمی تقسیم میشود. در گواتر سمی ترشح هورمونهای تیروئید افزایش مییابد و در گواتر غیر سمی با وجود بزرگتر شدن غده تیروئید، غلظت هورمونها در خون تغییری نمیکند. گواتر چند ندولی به دلیل جهش ژن گیرنده TSH ایجاد میشود و یکی از دلایل هایپرتایروئیدیسم است.
آدنومای غده هیپوفیز و افزایش ترشح مهمترین اختلالهای ایجاد هایپرتایروئدیسم ثانویه هستند. آدنوما منجر به افزایش ترشح هورمون TSH و افزایش TSH منجر به افزایش سنتز T4 و T3 میشود. هورمون از سلولهای غشای کوریونیک جنین و تومورهای مثانه تولید میشود. این هورمون به گیرندههای TSH در غشای سلولهای فولیکولی متصل میشود و سنتز هورمونهای تیروئیدی را افزایش میدهد.
آسیب بافت تیروئید منجر به آزاد شدن هورمونهای ذخیره شده و تایروگلوبین در خون، و هایپرتایروئیدیسم موقت میشود. اما اگر آسیب ادامه یابد و فولیکولهای بیشتری آسیب ببیند، غده تیروئید هورمون کمتری تولید میکند و فرد دچار هایپرتایروئیدیسم میشود. در بیماری هاشیموتو و التهاب غده تیروئید پس از زایمان آنتیبادیهایی ترشح میشود که آنزیم تیروئید پروکسیداز و تایروگلوبین را پاتوژن شناسایی میکند و به سلولهای فولیکولی آسیب میرساند. هاشیموتو یک بیماریهای خودایمنی است. در این بیماری ژنهای HLA DR-3 و HLA DR-5 جهش مییابد. تیروئیدیت نیمهحاد ایجاد شده به دلیل عفونتهای ویروسی یکی دیگر از دلایل هایپرتایروئیدیسم موقت است. مصرف بعضی از داروها ازجمله آمیودارون و لیتیوم با آسیب بافت تیروئید همراه است.
هیپوتایروئیدیسم
هیپوتایروئیدیسم به انواع اولیه، مرکزی و بدوتولد تقسیم میشود. هیپوتایروئیدیسم اولیه پس از هایپرتایروئیدیسم موقت ایجاد میشود. علاوه بر عواملی که در بخش قبلی توضیح دادیم، تیروئیدیت ریدل و مصرف زیاد یا کم ید با هیپوتایروئیدیسم اولیه همراه است. «تیروئیدیت ریدل» (Riedel's thyroiditis) یک بیماری خودایمنی است که منجر به هیپوتریوئیدیسم میشود. در این بیماری Ig G4 رشد فیبروبلاستهای کپسول فیبروزی غده تیروئید را تحریک میکنند. بافت فیبروزی جایگزین سلولهای فولیکولی میشود و سنتز هورمونهای تیروئید کاهش مییابد. کاهش ید در رژیم غذایی سنتز T4 و T3 در فولیکولها و غلظت بسیار زیاد ید با مهار آنزیم پروکسیداز تیروئید و پروتئازهای تایروگلوبین سنتز هورمونهای تیروئیدی را کاهش میدهد.
هیپوتایروئیدیسم مرکزی به دلیل آسیب هیپوتالاموس یا هیپوفیز ایجاد میشود. در این شرایط کاهش ترشح TRHیا TSH، ترشح هورمونهای تیروئیدی را کاهش میدهد. آسیب بافت تیروئید بهوسیله آنتیبادیهای مادر، تشکیل نشدن غده تیروئید، رشد غیرطبیعی یا ناکافی غده تیروئید، نقص آنزیم پروکسیداز تیروئید (Dyshormono Genetic Goiter) و کمبود ید در بدن عوامل ایجاد هیپوتایروئیدیسم بدوتولد است.
روش های تشخیص بیماری ها در تیروئیدولوژی
در بخش قبلی مطلب تیروئیدولوژی، بیماریهای غده تیروئید را توضیح دادیم. در این بخش میخواهیم با روشهای تشخیص این بیماریها آشنا شویم. آزمایش خون، آزمایش آنتیبادیهای ضدتیروئید، اسکن هستهای ید، سونوگرافی و نمونهبرداری روشهای تشخیص بیماریهای غده تیروئید است. برای تشخیص ابتلا به هایپرتاروئیدیسم یا هیپوتایروئیدیسم و نوع آن غلظت TSH، T4 و T3 در خون اندازهگیری میشود. در هایپرتایروئیدیسم اولیه غلظت T4 افزایش و غلظت TSH کاهش مییابد. در هایپرتایروئیدیسم ثانویه غظت T4 و TSH افزایش مییابد. در هیپوتایروئیدیسم اولیه غلظت T4 و غلظت TSH افزایش مییابد. در هیپوتایروئیدیسم مرکزی غلظت T4 کاهش و غلظت TSH یا TRH کاهش مییابد. برای تایید تشخیص هایپرتاروئیدیسم ثانویه و هیپوتایروئیدیسم مرکزی از MRI استفاده میشود.
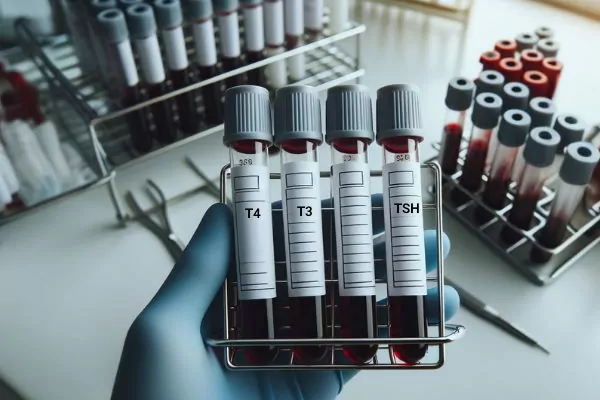
برای تشخیص اینکه هایپرتایروئیدیسم به دلیل تشکیل نودولها ایجاد شده است یا نه، از اسکن هستهای ید و سونوگرافی استفاده میشود. تصویربرداری همراه ید رادیواکتیو یک روش غیرتهاجمی است که برای بررسی عملکرد بافت غده تیروئید، متاستازهای تیروئید و مقدار بافت باقیمانده پس از تیرودکتومی کاربرد دارد. در این روش از ایزوتوپ I-131 خوراکی استفاده میشود. نیمهعمر این ایزوتوپ ۸٫۲ روز است و پرتوهای بتا ساطع میکند. در هایپرتایروئیدیسم غده تیروئيد ید بسیار زیادی جذب میکند و قسمتهایی که ید را جذب کردهاند، تیرهتر دیده میشود.
در بیماری گریوز جذب ید در تمام بخشهای تیروئيد دیده میشود. در آدنومای تیروئید و گواتر سمی چند نودولی نقاط تیره جدا از هم در اسکن مشاهده میشود. اگر جذب ید در تیروئید وجود نداشت یا بسیار کم بود، هایپرتایروئیدیسم ممکن است به دلیل تیروئیدیت ایجاد شده باشد. اگر هایپرتایروئیدیسم به دلیل تومورهای بدخیم ایجاد شده باشد، جذب ید در غده تیروئید کم است و لکههای روشن در اسکن دیده میشود. برای بررسی مورفولوژی غده تیروئید و تغییرات آن از سونوگرافی استفاده میکنیم. نمونهبرداری بافت تیروئیدی روشی است که به تشخیص خوشخیم یا بدخیم بودن نوردولها کمک میکند.
افزایش غلظت آنتیبادی گیرنده TSH، پروکسیداز تیروئید و تایروگلوبین نشانه هایپرتایروئیدیسم است. از بررسی غلظت تایروگلوبین خون برای تشخیص اینکه هایپرتایروئیدیسم به دلیل تیروئیدیت و تومور استرومای تخمدان ایجاد شده است، استفاده میشود. اگر غلظت تایروگلوبین بیش از حد معمول بود، سونوگرافی تخمدان علت اصلی پرکاری تیروئید را مشخص میکند.
درمان بیماری ها در تیروئیدولوژی
روشهای درمان اختلالهای هورمون تیروئید، آخرین بخشی است که در مطلب تیروئیدولوژی توضیح میدهیم. «متیمازول» (Methimazole)، «پروپیلتایرویورسیل» (Propylthiouracil) و رادیو ایزوتوپ ید () داروهای تجویزی برای درمان هایپرتایروئیدیسم هستند. پروپیلتایرویورسیل با مهار آنزیم پروکسیداز تیروئید اتصال ید به تایروگلوبین و تشکیل هورمونهای تیروئید را کاهش میدهد. متیمازول با مهار آنزیم آیودیناز و تبدیل T4 به T3، فعالیت هورمون تیروئیدی در سلولهای هدف را مهار میکند. رادیوایزوتوپ ید بهوسیله ناقل غشایی وارد سلولهای فولیکولی میشود. اشعه گامای ساطع شده از سلولهای فولیکولی را از بین میبرد. این روش برای از بین بردن تومورهای تیروئید استفاده میشود. «لیووتیروکسین» (Levothyroxine) داروی تجویزی برای هیپوتایروئیدیسم و ساختار آن شبیه هورمون T4 است. این دارو با مکانیسم مشابه T4 عملکرد سلولها را تغییر میدهد.

سوالات متداول تیروئیدولوژی
در این بخش از مطلب مجله فرادرس به تعدادی از سوالات متدوال پیرامون تیروئیدولوژی پاسخ میدهیم.
گواتروژن چیست؟
گواتروژنها ترکیباتی هستند که تولید هورمونهای تیروئیدی را مهار میکنند. کاهش سطح هورمونهای تیروئیدی در خون با افزایش ترشح TSH، بزرگ شدن غده تیروئید و گواتر همراه است. بعضی از گواتروزنها ازجمله تیروسیاناتها ورود ید از خون به سلولهای فولیکول و بعضی از گواتروژنها ازجمله تیواوره و تیویوراسیل آنزیم پروکسیداز تیروئید را مهار میکنند. ترکیبات گواتروژن در بعضی از مواد غذایی ازجمله سیبزمینی شیرین، دانه سویا و سبزیجات خانواده کلم وجود دارد.
علائم کم کاری تیروئید چیست؟
علائم کمکاری تیروئید بر اساس شدت بیماری متفاوت است. اما خستگی، حساسیت نسبت به سرما، یبوست، خشکی پوست، افزایش وزن بیدلیل، پفکردگی صورت، ضعف ماهیچهها، گرفتگی و درد ماهیچهها، عادت ماهیانه نامنظم یا خونریزی زیاد، نازک شدن موها، برادیکاردی (کاهش ضربان قلب)، افسردگی و مشکلات حافظه علائم کلی این اختلال است.
علائم پرکاری تیروئید چیست؟
کاهش وزن بیدلیل، تاکیکاردی (افزایش ضربان قلب)، آریتمی (ضربان قلب نامنظم)، افزایش دفعات گرسنگی، اضطراب و تحریکپذیری، لرزش دستها، عرق زیاد، افزایش حساسیت به گرما، خشتگی، بزرگ شدن غده تیروئید، ضعف ماهیچهها، مشکلات خواب و نازک شدن پوست علائم پرکاری تیروئید است.