حجم های تنفسی – به زبان ساده
تنفس فرایندی است که گاز اصلی لازم برای تولید انرژی در بدن را تامین و گاز تولید شده از فرایندها را از بدن خارج میکند. درست انجام شدن این فرایند به تغییرات حجم و فشار در دستگاه تنفس بالایی (بینی تا بخش بالایی تارهای صوتی) و پایینی (بخش پایینی تارهای صوتی تا آلوئولها و ریه) بستگی دارد. اندازهگیری این حجم های تنفسی به تشخیص بیماریها کمک میکند. در این مطلب حجم های تنفسی مختلف و عوامل تغییر آنها را به همراه روشهای اندازهگیری توضیح میدهیم.
- میآموزید حجمهای تنفسی ریه را تعریف و دستهبندی کنید.
- خواهید آموخت عوامل مؤثر بر تغییر حجم و ظرفیت ریه را تحلیل کنید.
- یاد میگیرید بیماریهای انسدادی و محدود کننده ریه را با الگوهای حجم تنفسی تشخیص دهید.
- با روشهای سنجش حجمهای تنفسی و کاربرد بالینی آنها آشنا میشوید.
حجم های تنفسی
ریه اندام اصلی دستگاه تنفسی برای تبادل گازها بین بدن و محیط اطراف است. دو ویژگی الاستیسیته و کمپلیانس این اندام، امکان تغییر حجم در مراحل مختلف تنفس و دم و بازدم را فراهم میکند. برای درک بهتر مکانیک ریه و دلیل تغییر حجم این اندام، ابتدا ویژگی الاستیسیته و کمپلیانس را توضیح میدهیم.
کمپلیانس و الاستیسیته ریه چیست ؟
بخش زیادی از ریه از پروتئینهای الاستین تشکیل شده است که به ریه قابلیت کشش و پذیرش هوای بیشتر در زمان دم را فراهم میکند. در مقابل الاستیسیته سبب برگشتپذیری این بافت به حالت اول، تغییر حجم و خارج شدن هوا از ریه را فراهم میکند. برای درک بهتر، ریه را بادکنکی فرض کنید که با دمیدن هوا باد میشود. حجم مشخصی از هوا را میتوانید وارد بادکنک کنید و پس از آن بادکنک میترکد. ریه دقیقا همین ویژگی را دارد. کمپلیانس و پذیرش ریه برای دریافت هوای ورودی و افزایش حجم میزان مشخصی دارد که در هر فرد متفاوت است.
از طرفی در نظر بگیرید که ریه مثل یک نوار پلاستیکی پس از کشش و افزایش حجم، تغییر شکل میداد و به حالت اولیه باز نمیگشت. هوای ورودی چگونه خارج نمیشد و تنفس پس از مدتی متوقف میشود. اما خاصیت کشسانی ریه به کمک تغییر حجم و فشار سبب میشود فرایند تنفس در شرایط فیزیولوژیک بهراحتی انجام شود.
مقاومت مسیرهای هوایی
مقاومت مسیرهای هوایی، اختلاف فشار بین اتمسفر و آلوئولها تقسیم بر جریان هوا است. حجم جریان هوا، شعاع مسیرهای تنفسی و حجم ریه عوامل مختلفی هستند که مقاومت مسیرهای تنفسی و در نتیجه حجم هوای ورودی و خروجی به ریه را تغییر میدهند.
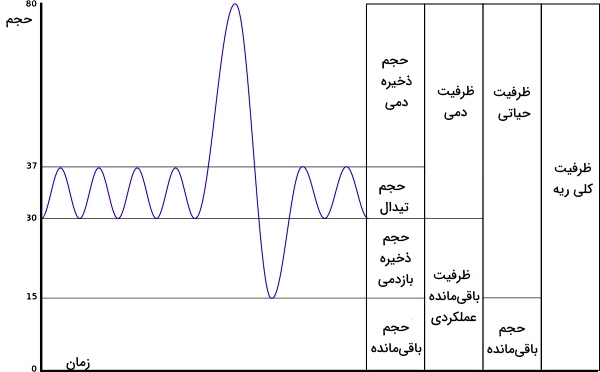
حجم های تنفسی
حجم ریه در تنفسهای معمولی و عمیق با هم متفاوت است. این حجمها را میتوان در دو دسته حجمهای پویا (Dynamic Lung Volumes) و ثابت (Static Lung Volumes) بررسی کرد. نکته قابل توجه این است که حجمها را تقریبی اعلام میکنیم چون در هر فرد ممکن است به دلیل فیزیولوژی بدن کمی متفاوت باشد.
- حجمهای پویا به جریان هوای ورودی و خروجی بستگی دارد. حجمهای پویا با تنفس سریع و اجباری تعریف میشوند. این حجمها را معمولا بهوسیله ظرفیت کلی محاسبه میکنیم.
- حجمهای ثابت به جریان هوا بستگی ندارند. این حجمها با تغییر ویژگیهای پارانشیم ریه (الاستیسیته و کمپلیانس) و بافتهای اطراف، کشش سطحی، فشار ایجاد شده بهوسیله ماهیچههای تنفسی و مقاومت مسیرهای تنفسی تغییر میکنند.حجمهای ثابت را میتوان به چهار گروه حجم و چهار گروه ظرفیت اصلی تقسیمبندی کرد. حجم تیدال، حجم ذخیره دمی، حجم ذخیره بازدمی، حجم هوای باقیمانده، ظرفیت دمی، ظرفیت باقیمانده عملکردی، ظرفیت حیاتی و ظرفیت کلی، حجمهای ثابت ریه هستند.
حجم تیدال چیست ؟
«حجم تیدال» (Tidal Volume)، میزان هوایی است که در یک دم معمولی وارد بدن میشود و با یک بازدم معمولی از بدن خارج میشود. این حجم در شرایطی است که شما در حالت استراحت هستید، تنفس غیرارادی دارید و تمرین ورزشی انجام نمیدهید. حجم تیدال در یک بزرگسال سالم حدود ۵۰۰ میلیلیتر است. برای ورود این حجم ماهیچههای تنفسی (دیافراگم و ماهیچههای بین دندهای خارجی) منقبض میشوند.
حجم ذخیره دمی
«حجم ذخیره دمی» (Inspiratory Reserve Volume | IRV) میزان هوایی است که میتوان پس از یک دم معمولی در تنفس عمیق وارد ریهها کرد. این حجم بین ۲۰۰۰ (زنان) تا ۳۰۰۰ (مردان) میلیلیتر در هر دم متفاوت است. برای ورود این حجم از هوا به ریهها، ماهیچههای کمکی تنفس (ماهیچههای سر، گردن و شکم) به دیافراگم و ماهیچههای بین دهندهای کمک میکنند.
حجم ذخیره بازدمی
«حجم ذخیره بازدمی» (Expiratory Reserve Volume | ERV) میزان هوایی است که پس از یک بازدم آرام و غیرفعال از ریهها خارج میشود. به این نکته توجه کنید که بازدم فرایندی غیرفعال است که بدون انقباض ماهیچهها و تنها با اختلاف فشار ایجاد شده بین ریه، مسیرهای تنفسی و اتمسفر انجام میشود. که تغییر حجم ریه در آن نقش دارد. در بازدم معمولی دیافراگم و ماهیچههای بین دندهای در حالت استراحت هستند. برای خارج شدن حجم ذخیره بازدمی ماهیچههای کمکی تنفس به ماهیچههای اصلی کمک میکنند.
حجم هوای باقی مانده
الاستیسیته ریه و مسیرهای تنفسی تمایل این اندامها را برای جمع شدن و روی هم خوابیدن دیوارهها افزایش میدهد. به همین دلیل حتی پس از یک بازدم عمیق بخشی از هواغی ورودی در مسیرهای تنفسی و آلوئولها باقی میماند. حجم هوای باقیمانده، میزان هوایی است که پس از یک بازدم عمیق (ERV) نای، نایژکها و نایژهها باقی میماند. این حجم بین ۱۲۰۰ (مردان) تا ۷۰۰ (زنان) میلیلیتر متغیر است.
ظرفیت تنفسی ریه
ظرفیتهای تنفسی حداکثر توان ریه در پذیرش هوای ورودی را نشان میدهند. ظرفیتها را میتوان از مجموع حجمهای تنفسی مختلف محاسبه کرد.
ظرفیت کلی ریه
«ظرفیت کلی ریه» (Total Lung Capacity | TLC) حجم هوایی است که پس از یک دم عمیق و فعال وارد ریهها میشود. این حجم را میتوان از مجموع حجم تیدال، هوای ذخیره دمی، حجم ذخیره بازدمی و حجم هوای باقیمانده محاسبه کرد و در مردان سالم حدود ۶۰۰۰ میلیلیتر است.
ظرفیت حیاتی ریه
«ظرفیت حیاتی» (Vital Capacity | VC) حجم هوایی است که یک فرد بزرگسال و سالم پس از یک دم عمیق ، در یک بازدم عمیق از ریه خارج میکند یا حجم هوایی که پس از یک بازدم عمیق در یک دم عمیق وارد ریهها میشود. این حجم یکی از مهمترین پارامترهایی است که سلامت ریه فرد را مشخص میکند. کاهش حجم حیاتی ریه، یکی از علائم بیماریهای محدودکننده دستگاه تنفسی و نشاندهنده این است که کمپلیانس ریه (توانایی پذیرش هوا و افزایش حجم) کاهش یافته است. اما در بیماریهای انسدادی ریه، ظرفیت حیاتی تغییری ندارد. این حجم را میتوان از مجموع حجم تیدال، حجم ذخیره بازدمی و حجم ذخره دمی محاسبه کرد.
ظرفیت دمی
ظرفیت دمی حداکثر هوایی است که در یک دم وارد ریهها میشود. این حجم را میتوان از مجموع حجم تیدال و حجم ذخیره دمی محاسبه کرد و یک بزرگسال سالم حدود ۳۶۰۰ میلیمتر است.
ظرفیت باقی مانده عملکردی چیست ؟
ظرفیت باقیمانده عملکردی، حجم هوایی است که پس از بازدم معمولی در ریهها باقی میماند. این حجم را میتوان از مجموع حجم باقیمانده و حجم ذخیره بازدمی محاسبه کرد و در بزرگسالان سالم حدود ۳۴۰۰ میلیلیتر است. این حجم نشاندهنده هوایی است که در تبادل گازها شرکت نمیکند و در نای، نایژه و نایژک (خارج از آلوئول) باقی میماند.
عوامل تغییر دهنده حجم تنفسی
عوامل فیزیولوژیک مختلفی حجم و در نتیجه ظرفیت ریه را تغییر میدهد. برای مثال حجمهای تنفسی در افراد قدبلند، افرادی که در ارتفاعات زندگی میکنند و افرادی که نسبت وزن به قد طبیعی دارند بیشتر از دیگر افراد است.
ورود گازها به ریه بستگی به فشار اتمسفر و فشار جزئی گازهای تنفسی در این هوا دارد. فشار اتمسفر در مناطق نزدیک به سطح دریا ۷۶۰ میمیتر جیوه است. اما فشار جو در ارتفاعات و در نتیجه آن فشار جزئی گاز اکسیژن کمتر است. برای سازگاری با این شرایط، ظرفیت ریه در افرادی که در مناطق مرتفع زندگی میکنند کمی بیشتر از افرادی است که در مناطق نزدیک سطح دریا زندگی میکنند. افزایش مویرگهای اطراف آلوئول و انقباض بیشتر دیافراگم از سازگاریهایی است که در دستگاه تنفس این افراد ایجاد میشود. به همین دلیل صعود سریع کوهنوردان سبب ایجاد اختلال «ارتفاع زدگی» (Altitude Sickness) در این افراد میشود. چراکه بدن زمان کافی برای سازگاری با فشار جزئی کم گاز اکسیژن ندارد.
بارداری یکی دیگر از شرایطی است که حجمهای تنفسی را تغییر میدهد. فشار رحم و ناحیه شکمی به دیافراگم در این دوره، ظرفیت عملکردی باقیمانده (۱۸ تا ۲۰٪)، ظرفیت کلی ریه (حدود ۵٪) و حجم هوای باقیمانده بازدمی (۲۰٪) را کاهش میدهد. اما حجم هوای تیدال (از ۵۰۰ به ۷۰۰ میلیلیتر) و حجم تنفس در دقیقه در زمان بارداری افزایش مییابد.
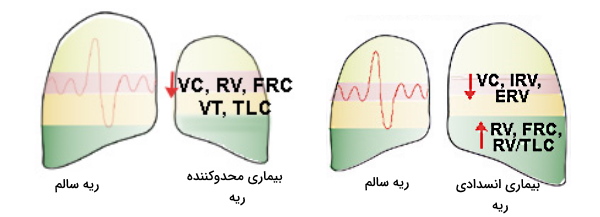
تغییر حجم های تنفسی در بیماری های محدودکننده ریه
«بیماریهای محدودکننده ریه» (Restrictive Pulmonary Disease) به بیماریهایی گفته میشود که الاستیسیته یا کمپلیانس ریه و قفسه سینه را کاهش میدهند. در این وضعیت ریه تغییر فشار بیشتری نیاز است تا حجم ریه به میزان حالت طبیعی تغییر کند. آلودگی شیمیایی ازجمله آزبست، «سارکوزیدوئیس» (Sarcoidosis)، «اسکلرودما» (Scleroderma) یا فیبروز ریه ازجمله بیماریهای محدودکننده دستگاه تنفس هستند. در این بیماریها کاهش توانایی ریه در افزایش و کاهش حجم منجر به کاهش تمام ظرفیتها و حجم های تنفسی میشود.
تغییر حجم تنفسی در بیماری های انسدادی ریه
«بیماریهای انسدادی» (Obstructive Pulmonary Disease) مجموعهای از بیماریهای دستگاه تنفس هستند که در آنها مسیرهای هدایتکننده هوا در یکی از بخشهای نای تا آلوئول مسدود میشود یا کاهش قطر این مسیرها جریان هوای ورودی را کاهش میدهد. در نتیجه مقاومت مسیرهای هوای هوایی افزایش مییابد. بیماری آسم، انسداد ریوی مزمن ( Chronic Obstructive Pulmonary Disease | COPD) و آمفیزم از جمله بیماریهای انسدادی ریه هستند. در این بیماران برای جبران کاهش جریان ورودی، حجم های تنفسی افزایش مییابد. افزایش کمپلیانس ریه و قفسه سینه یکی دیگر از مکانیسمهای دستگاه تنفس برای جبران کاهش جریان هوای ورودی به بدن در اختلالهای انسدادی ریه است. ظرفیت حیاتی ریه، حجم ذخیره دمی و بازدمی در این بیماران کاهش، اما حجم هوای باقیمانده، ظرفیت عملکردی باقیمانده و نسبت حجم هوای باقیمانده به حجم تیدال، افزایش می یابد.
اندازه گیری حجم های تنفسی
«تستهای عملکرد ریه» (Pulmonary Function Tests | PFTs) مجموعهای از روشهای تشخیصی غیرتهاجمی است که را بر اساس تغییر حجم های تنفسی در تنفس معمولی و عمیق، بیماریهای انسدادی و محدودکننده، میزان سلامت ریه و تبادل گازهای تنفسی را مشخص میکند. به کمک تستهای عملکرد ریه میتوان مقاومت مسیرهای هوایی، وضعیت پارانشیم ریه (آلوئول و بافت اطراف آن)، رگهای ریه، مکانیسم ورود و خروج هوا (به کمک دیافراگم و قفسه سینه) و کنترل عصبی تنفس را بررسی کرد. اسپیرومتری، سنجش حجمهای تنفسی و ظرفیت انتشار کربن مونوکسید از انواع این تست هستند.
اندازه گیری حجم های تنفسی با اسپرومتری
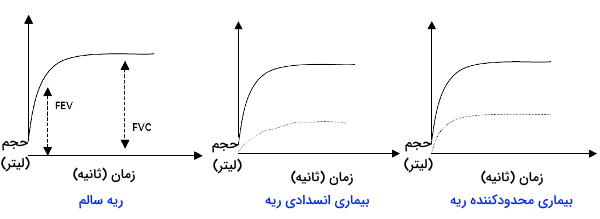
اسپیرومتری یا دمسنجی، یکی از تستهای متداول عملکرد ریه است که به پزشک کمک میکند، بیماریهای انسدادی و محدودکننده ریه را تشخیص دهد. این روش تغییر حجم و جریان هوای دستگاه تنفسی را اندازهگیری میکند. در این روش بیمار در حالت استراحت روی یک صندلی مینشیند، گیرهای مسدود کنندهای روی بینی او قرار میگیرد، ماسک تنفسی متصل به دستگاه را روی دهان قرار میدهد. هر اسپیرومتری دو نمودار اسپیروگرام در اختیار کاربر قرار میدهد.
- منحنی حجم به زمان: این منحنی تغییر حجم های تنفسی (با واحد لیتر در محور Y) را در واحد زمان (به ثانیه در محور X) نشان میدهد.
- لوپ جریان به حجم: این منحنی جریان هوای در مسیرهای تنفسی (محور Y) را نسبت به حجم کل دم یا بازدم (با واحد لیتر در محور X) نشان میدهد.

برای بررسی بیماریهای سیستم تنفسی، حجم بازدم اجباری در یک ثانیه و ظرفیت حیاتی اجباری (بیشترین حجم هوایی که در یک دم و بازدم اجباری در ریه جریان دارد)، دو معیار مهم در اسپیرومتر هستند. بهوسیله این روش میتوان اطلاعات زیر را بدست آورد.
- ظرفیت حیاتی (VC)، ظرفیت حیاتی اجباری (FVC)، حجم هوای بازدمی اجباری (FEV)، جریان بازدمی اجباری (FEF)، حداکثر تهویه ارادی (MVV) و نسبت حجم هوای اجباری در یک ثانیه به ظرفیت حیاتی اجباری () را اندازهگیری کرد. در فرد سالم ۸۰٪ () است.
- اگر ۸۰٪ کمتر از ۸۰٪ باشد، احتمال ابتلا به بیماریهای انسدادی وجود دارد. در این بیماران حجم بازدم اجباری کاهش مییابد. اما این نسبت بیشتر بیماران مبتلا به بیماریهای محدودکننده ریه افزایش ظرفیت حیاتی اجباری، بیشتر از ۸۰٪ است.
- حداکثر جریان دم و بازدم، پارامترهای دیگری هستند که بهوسیله اسپیرومتری اندازهگیری میشوند.
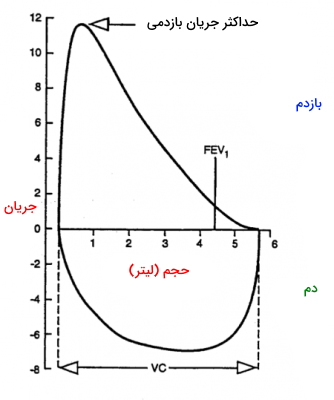
منحنی جریان هوا به حجم، در فرایند یک دم و بازدم حداکثری ثبت میشود. بخش منفی نمودار دم و بخش مثبت آن بازدم را نشان میدهد. حداکثر جریان دم و بازدم در این نمودار، نشاندهندهی بیشترین حجم هوایی است که وارد ریه بیمار میشود. شکل این نمودار در بیماریهای انسدادی و محدودکننده تغییر میکند.
- بیماریهای انسدادی: در بیماریهای انسدادی ازجمله آسم، آمفیزم ریه و برونشیت مزمن که جریان بازدم در مسیرهای هوایی کاهش مییابد، منحنی بازدم به جای خط صاف مقعر است.
- بیماریهای محدودکننده: در بیماریهای محدودکننده ازجمله عفونتهای و فیبروز ریه که جریان هوا ثابت است اما حجم ریه به دلیل کاهش الاستیسیته تغییر میکند، بخش بازدم نمودار، صاف یا محدب است.
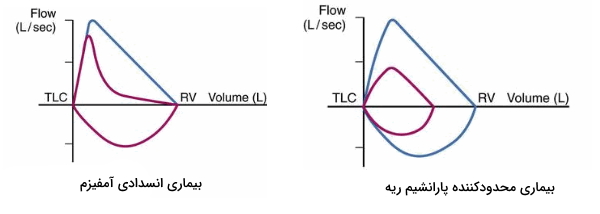
تغییر شکل نمودار جریان به حجم تنفسی
تغییر شکل لوپ جریان به حجم یکی از پارامترهای مهم تشخیصی در نوع بیماریهای ریه و دستگاه تنفسی است. برای مثال در بیماری آمفیزم سلولهای دیواره آلوئولی به دلیل فعالیت زیاد آنزیم الاستاز، خاصیت کشسانی خود را از دست میدهد و پس از مدتی به دلیل ضعیف شدن بیش از حد دیواره، تقسیمبندیهای آلوئول از بین میشود و تنها یک فضای خالی باقیمیماند. در این وضعیت به دلیل کاهش الاستیسیته، افزایش کشش سطحی آلوئول و افزایش کمپلیانس، هوای بازدم کامل از ریه خارج نمیشود. در نتیجه بخش پایینرونده نمودار بازدم به جای خط صاف مقعر است. در بیماریهای محدودکننده پارانشیم ریه برای مثال فیبروز ریه، خاصیت کشسانی ریه افزایش اما کمپلیانس ریه کاهش مییابد که کاهش حجم دم و بازدم را به دنبال دارد. در این شرایط هوای کافی وارد ریه نمیشود و توانایی ریه برای خارج کردن هوا کمتر از میزان طبیعی است.
اندازه گیری حجم باقی مانده
حجم هوای باقیمانده و ظرفیتهایی (ظرفیت عملکردی باقیمانده و طرفیت کلی ریه) که به کمک آن محاسبه میشود را میتوان به طور مستقیم با اسپیرومتری اندازه گیری کرد. برای اندازهگیری این حجمها از روشهای رقیقسازی گاز هلیوم، شستوشوی ریه با گاز نیتروژن و پلتیسموگرافی استفاده میشود. تست هلیوم و نیتروژن در مواردی کاربرد دارد که فرد به بیماریهای انسدادی مبتلا نباشد. این تستها در پایان یک بازدم معمولی شروع میشوند و ظرفیت باقیمانده عملکردی (FCR) را اندازه میگیرند.
اندازه گیری ظرفیت عملکردی باقیمانده با گاز هلیوم
در روش رقیقسازی گاز هلیوم، مخلوطی از گاز هلیوم و اکسیژن را در یک مدار بسته وارد ریهها میکند. گاز هلیوم، گازی بیاثر است که در خون حل نمیشود و بدون کاهش حجم به اندازهگیری حجم ریه کمک میکند. در ابتدای آزمایش حجم هلیوم در ریه صفر است. اما پس از چند بار تنفس، گاز هلیوم با هوای ریهها مخلوط میشود. دستگاه تغییر غلظت گاز هلیوم در این چرخهها را ثبت میکند. تغییر غلظت هلیوم تا زمان یکسان شدن غلظت این گاز در ریه و اسپیرومتر ادامه دارد. در طول انجام آزمایش، دستگاه غلظت اکسیژن جذب شده بهوسیله بافت را با تزریق اکسیژن بیشتر جبران میکند و دیاکسید مبادله شده در آلوئولها بهوسیله مولکول شیمیایی موجود در مدار، جذب میشود. بهوسیله این روش میتوان ظرفیت عملکردی باقیمانده را (FRC) به دست آورد.
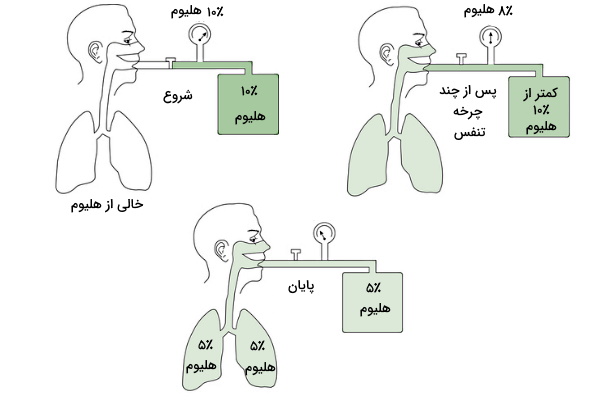
از آنجایی که فرد در یک مدار بسته بین ریه و اسپرومتر نفس میکشد، حجم هلیوم موجود در ریه و اسپرومتر در شروع و پایان تست برابر است. بنابراین FRC (حجم هوای باقیمانده در ریه پس از بازدم معمولی) را میتوان از فرمول زیر محاسبه کرد. که در آن حجم گاز هلیوم در ابتدای تست، حجم هلیوم در پایان تست و حجم گاز موجود در مخرن اسپرومتر است.
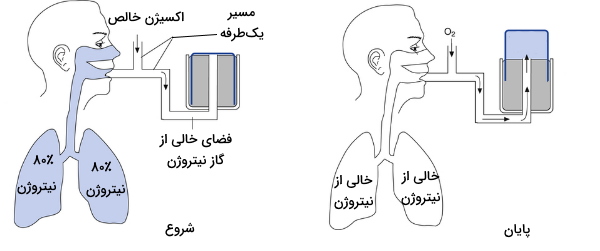
سنجش حجم تنفسی به کمک گاز نیتروژن
در این روش نیتروژن موجود در ریه بیمار بهوسیله تنفس اکسیژن خالص خارج میشود. حجم ریه در ابتدای تست مشخص نیست اما غلظت نیتروزن موجود در ریه حدود ۸۰٪ (در شرایطی که بیمار هوای اتاق را تنفس کرده باشد) است. با اندازهگیری حجم نیتروژن ریه میتوان حجم کل ریه را از فرمول زیر محاسبه کرد.
در این تست بیمار در یک مدار باز و تنها از لولهی داخل دهان نفس می کشد. بنابراین هوای هر دم فقط از گاز اکسیژن تشکیل میشود. اما بخشی از نیتروژن در هر بازدم از ریه خارج و حجم آن بهوسیله دستگاه ثبت خواهد شد. در فرد سالم معمولا ۷ دقیقه برای خروج کامل گاز نیتروژن نیاز است. اما در افرادی که به بیماریهای دستگاه تنفس مبتلا هستند این زمان بیشتر طول میکشد. تنفس تا زمانی که میزان نیتروژن بازدم به کمتر از ۲٪ برسد ادامه دارد.
پلستیموگرافی بدن
«پلستیموگرافی بدن» (Body Plethysmography) یکی از تستهای عملکردی ریه است که به کمک آن میتوان حجم هوای ساکن در مسیرهای تنفسی را اندازهگیری کرد. ظرفیت عملکردی باقیمانده، حجم هوای باقیمانده، ظرفیت کلی ریه و مقاومت مسیرهای هوایی، پارامترهایی هستند که میتوان به کمک این روش بررسی کرد. در این تست حجمهای تنفسی بر اساس مقاومت مسیرهای تنفسی محاسبه میشود و برخلاف اسپیرومتری به همکاری بیمار وابسته نیست. این روش از ترکیب دو واژه یونانی «پلیزموس» (Plethysmos) به معنی افزایش حجم و «گرافین» (Graphein) به معنی نوشتن گرفته شده است و تغییرات حجم ریه را ثبت میکند.
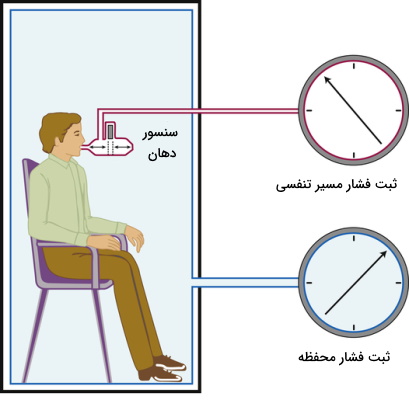
این تست وضعیت سلامت ریه و درصد تحمل بیهوشی در عملهای جراحی را مشخص میکند. برای انجام این تست، بیمار در یک محفظه بسته مینشیند، گیره بینی ورود مسیر هوا از بینی را میبندد و هوا از ماسک دهانی وارد مسیرهای تنفسی میشود. در این روش تغییرات فشار داخل محفظه بهوسیله دو سنسوری که در محفظه و ماسک دهانی قرار دارد ثبت و با استفاده از قانون بویل تغییرات حجم ریه محاسبه میشود. بر اساس این قانون در یک محفظه بسته و در دمای ثابت تغییرات فشار با تغییرات حجم گاز رابطه عکس دارد. حجم ریه و قفسه سینه در دم افزایش و فشار کاهش مییابد. افزایش حجم ریه (حجم بدن)، حجم هوای موجود در محفظه را کاهش و فشار داخل محفظه را افزایش میدهد. در دم، حجم ریه و قفسه سینه کاهش و فشار افزایش مییابد. در نتیجه حجم هوای موجود در محفظه (حجم بدن) افزایش و فشار آن کاهش مییابد. تغییر حجم و فشار محفظه قبل و بعد از تنفس یکسان است و میتوان از رابطه زیر آن را محاسبه کرد.
در معادله بالا فشار قبل () و بعد () از تنفس بهوسیله سنسورهای موجود در محفظه و دهان اندازهگیری میشود. حجم قبل از تنفس را میتوان از اختلاف حجم کابین و بدن فرد بیمار (با توجه به قد و وزن) محاسبه کرد (). در نتیجه تغییر حجم در فشای اطراف برابر با تغییر حجم ریه و قفسه سینه است. به علاوه دستگاه تغییرات جریان هوا (محور y) به حجم (محور x) را به شکل نمودار ثبت میکند. در دم، جریان هوا و حجم ریه افزایش مییابد. اما افزایش جریان زمانی که اختلاف فشار اتمسفر و آلوئول به صفر رسید متوقف (صفر) میشود (بخش بالا و مثبت نمودار). در بازدم، کاهش حجم و افزایش فشار سبب جریان هوا به خارج از دستگاه تنفس میشود. اما این جریان تا زمانی ادامه دارد که اختلاف فشار آلوئول و اتمسفر به صفر برسد (بخش پایینی و چپ نمودار). در افراد سالم لوپ جریان به حجم، خطی تقریبا صاف است.
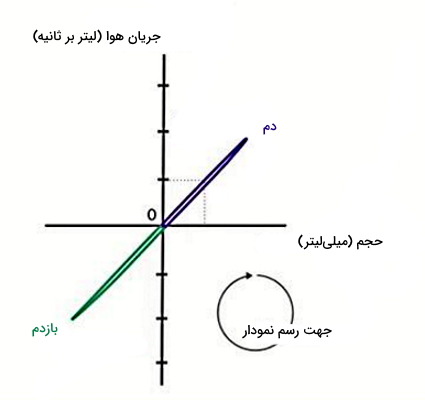
شیب این لوپ مقاومت ویژه مسیرهای هوایی را نشان میدهد. شیب کمتر لوپ، نشاندهنده مقاومت بیشتر مسیرهای هوایی است. به بیان سادهتر تغییر حجم بیشتری برای رسیدن به میزان جریان مشخص نیاز است. این کاهش شیب ممکن است به دلیل بیماریهای انسدادی ریه ایجاد شود. به علاوه مقاومت هوایی ویژه () به حجم ریه بستگی دارد. ریهای که بزرگتر است، برای ایجاد جریان مشخص، نیاز به تغییر حجم بیشتری دارد. مقاومت مسیرهای هوایی (Air Resistance) با مقاومت ویژه رابطه مستقیم و با «ظرفیت کلی ریه» (Total Lung Capicity) رابطه عکس دارد ().
ظرفیت حیاتی کلی را میتوان بر اساس تغییر فشاری که سنسور موجود در دهان ثبت میکند و بر اساس قانون بویل محاسبه کرد. دریچه موجود در بخش دهانی، بلافاصله پس از دم بسته میشود. در نتیجه میتوان فشار ثبت شده بهوسیله سنسور را برابر با فشار آلوئول در نظر گرفت. در این شرایط حاصلضرب فشار و حجم ثابت میماند. به علاوه حجم ریه را میتوان از حاصلضرب حجم هوای محفظه و نسبت تغییر فشار محفظه به دهان، محاسبه کرد (). در نتیجه از نسبت تغییر حجم به جریان میتوان مقاومت مسیرهای هوایی و از نسبت تغییر حجم به فشار داخل دهان میتوان ظرفیت حیاتی کلی را محاسبه کرد.
جمع بندی
در این مطلب توضیح دادیم که در تنفس، حجم ریه در مراحل مختلف تنفس متفاوت است. به علاوه یکی از راههای تشخیص بیماریهای تنفسی اندازهگیری حجم هوای جاری و ثابت در ریه و مسیرهای تنفسی است که با روشهای اسپیرومتری، پلسیسموگرافی، رقیقسازی هلیوم و شستوشوی نیتروژن میتوان آنها را بررسی کرد.













عالی و بسیار خوب بود هم علمی وهم ساده ! ممنونم