دستگاه تنفس انسان – به زبان ساده + اجزا و ساز و کار
انسان از میلیاردها واحد سلولی تشکیل شده است. یک سلول به تنهایی و بدون برقراری ارتباط با سایر سلولها قادر برای حفظ بقا و تامین نیازهای انسان نیست و سلولها نیاز به هماهنگی و ارتباط مداوم با هم دارند. به همین دلیل از کنار هم قرار گرفتن آنها بافت، اندام و دستگاههای مختلف ایجاد میشود. دستگاه گوارش، تولید مثل، ایمنی، دفع ادرار، گردش خون، حرکتی، اندوکرین، لنفاوی و تنفس، مجموعهای از اندامهای مختلف هستند که در هماهنگی با هم بقا و هومئوستازی بدن انسان را تنظیم میکنند. در این مطلب از مجله فرادرس اجزای دستگاه تنفس و ساز و کار تنفس را به زبان ساده بررسی میکنیم.
- نحوه انتقال اکسیژن و دیاکسید کربن در بدن را خواهید آموخت.
- شناخت دقیقی از اجزا و مسیرهای اصلی دستگاه تنفس به دست میآورید.
- میآموزید که تهویه ریوی و تبادل گازها چگونه انجام میشود.
- یاد میگیرید بیماریهای اصلی دستگاه تنفس را بر اساس نشانهها و مکانیزم آنها تشخیص دهید.
- یاد خواهید گرفت ماهیچهها و پرده جنب چه نقشی در حرکات تنفسی دارند.
- با سازوکارهای عصبی، هورمونی و رفلکسهای مهم سیستم تنفس آشنا میشوید.
دستگاه تنفس انسان چیست ؟
اکسیژن مولکول گازی است که در بسیاری از فرایندهای زیستی بدن بدون حضور آن انجام نمیشود و دیاکسید کربن مولکول گازی است که در نتیجه بسیاری از واکنشهای آنزیمی و فرایندهای زیستی در بدن تولید میشود. تبادل این دو گاز بین بدن مهرهداران و محیط بهوسیله سیستم تنفسی انجام میشود. این سیستم از بافتها و اندامهای مختلفی تشکیل شده که با مشارکت خون، هومئوستازی بدن را حفظ میکنند. دستگاه تنفس انسان از بینی شروع و در کیسههای هوایی تمام میشود.
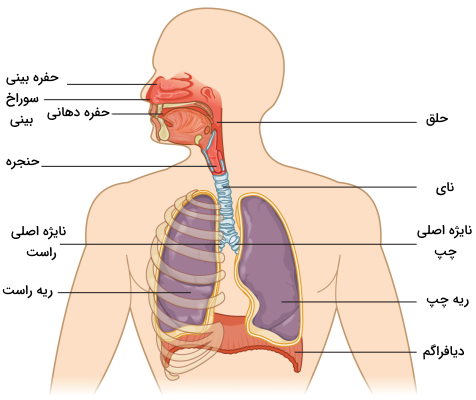
آناتومی دستگاه تنفس انسان
برای مطالعه و بررسی دقیقتر دستگاه تنفسی در انسان را دو بخش بالایی و پایینی تقسیم میکنند. بخش بالایی شامل حفره بینی، سینوسهای پارانازال، حلق و بخشی بالایی حنجره (قبل از تارهای صوتی) است که هدایت، فیلتر، مرطوب و گرمسازی هوای ورودی را برعهده دارند. بخش پایینی این سیستم شامل حنجره (پایین تارهای صوتی)، نای، نایژه یا برونش، نایژک یا برونشیول و ریهها میشود که هدایت هوای ورودی و تبادل گازهای تنفسی را بر عهده دارند.
حفره بینی
بینی ورودی و خروجی اصلی سیستم تنفسی برای تبادل هوا است. این اندام را میتوان به دو بخش خارجی و حفره بینی تقسیم کرد. بخش خارجی شامل اسکلت بینی و ساختارهای سطحی میشود که شکل ظاهری بینی را میسازند. حفره بینی بخش داخلی است که وظیفه اصلی آن هدایت هوای گرم و مرطوب شده به حلق است.
- بخش خارجی بینی: ریشه اولین قسمت بخش خارجی و استخوانی بینی است که بین دو ابرو قرار دارد و بهوسیله پل بینی (با بافت استخوانی) به سایر بخشهای خارجی متصل میشود. تیغه بینی غضروفی است که طول این اندام را مشخص می کند. آلا بافت غضروفی است که دو طرف دیواره هر حفره بینی را تشکیل میدهد. آپکس در دو طرف بیرونی حفره بینی هستند و در انتها «پیلتروم» (Philtrum) قرار دارد که بینی را به لب بالایی متصل میکند.
- حفره بینی: دو حفره بینی بهوسیله یک تیغه غضروفی از هم جدا میشوند. در هر دیواره جانبی حفره بینی سه استخوان کوچک قرار دارد که جریان هوای ورودی را برای پاکسازی به سمت اپیتلیوم دیواره هدایت میکند. کف حفره بینی در بخش انتهایی از بافت ماهیچهای و در بخش ابتدایی از استخوان تشکیل شده است.
بخش ورودی و ابتدایی حفره بینی بهوسیله غشای مخاطی پوشیده میشود. این مخاط از سلولهای استوانه مطبق کاذب تشکیل میشود که سطح لومنی آنها مژکدار است. سلولهای جامی این بخش با ترشح ترکیبی از موکوز، آب و آنزیم لیزوزوم، علاوه بر مرطوب کردن هوای ورودی ذرات همراه هوا را به دام میاندازد و از ورود آنها به بخشهای پایینتر دستگاه تنفس جلوگیری میکنند. حرکت مژکهای سطحی ذرات به دامافتاده را برای بلع به حلق انتقال میدهد. هوای سرد، حرکت مژکها را کند میکند و منجر به تجمع مخاط در حفره بینی میشود. به همین دلیل آب ریزش بینی در زمستان بیشتر از تابستان اتفاق میافتد. مویرگها زیر غشای مخاطی قرار دارند و با جریان همرفتی دمای هوای ورودی را افزایش میدهند.
حفره بینی اولین ایستگاه هوا در بدن است که در ارتباط مستقیم با فضای بیرون است. به همین دلیل باید سیستم ایمنی داشته باشد تا بدن را از ورود ذرات و باکتریها حفظ کند. لیزوزوم ترشح شده از سلولهای جامی، پروتئینهای «دیفنسین» (Defensins) و سلولهای ایمنی موجود در زیرمخاط اولین خط دفاعی است که میکروبهای هوای ورودی را خنثی میکند. به علاوه گیرندههای بویایی حفره بینی مولکولهای بو را شناسایی و با انتقال پیام به سیستم عصبی مرکزی، امکان تشخیص بوهای متفاوت را برای انسان فراهم میکنند.
سینوس های پارانازال
سینوسهای پارانازال حفره در استخوانهای دیواره حفره بینی هستند که سلولهای مو و مخاط در آنها قرار دارد. وظیفه این بخش گرم و مرطوب کردن هوای ورودی به بینی است. چهار سینوس (جلویی، اتموئید، اسفنوئید و فکی) در هر حفره بینی قرار دارد که علاوه بر ترشح مخاط، وزن استخوانبندی بینی را کاهش میدهد. به علاوه این سینوسها در تولید صدا به تارهای صوتی کمک میکنند. به همین دلیل در زمان سرماخوردگی و گرفتگی بینی، صدای شما تغییر میکند.
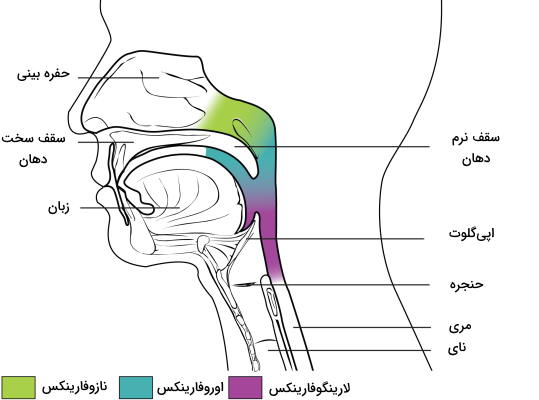
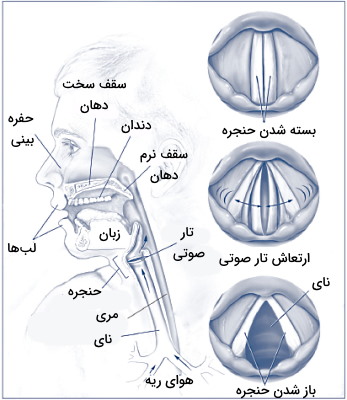
حلق
حلق، حلقوم یا «فارینکس» (Pharynx) لولهای از جنس ماهیچه اسکلتی است که در انتهای حفره دهان و بینی قرار دارد و غشای مخاطی سطح آن را میپوشاند. این بخش مشترک بین دستگاه گوارش و دستگاه تنفسی انسان به سه قسمت «نزدیک بینی» (Nasopharynx)، «نزدیک دهان» (Oropharynx) و «نزدیک حنجره» (Laryngopharynx) تقسیم میشود.
- نزدیک بینی: این بخش از فقط در عبور هوا نقش دارد. لوزهها یا بادامک حلق در بخش بالایی نازوفارینکس قرار دارد. این بافت مجموعهای از گرههای لنفاوی است که تعداد زیادی لنفوسیت در آنها قرار دارد و غشای مخاطی در این بخش از حلق از سلولهای مژکداری تشکیل شده است که پاتوژنهای ورودی به مسیر هوایی را به دام میاندازند. این بخش در زمان بلع غذا به وسیله زبان کوچک پوشیده میشود تا ذرات غذا مسیر تنفسی را مسدود نکند. به علاوه مجاری شنوایی که در دو طرف سر به گوش میانی متصل میشوند با این بخش از حلق در ارتباط هستند. به همین دلیل گاهی سرماخوردگی با عفونت گوش همراه است.
- نزدیک دهان: این بخش از حلق مسیری برای عبور هوا و ذرات غذا است. نازوفارینکس بالا و حفره دهان جلوی این بخش قرار میگیرد. غشای مخاطی اوروفارینکس با نازوفارینکس متفاوت است و به جای بافت استوانه مطبق کاذب از بافت مکعب مطبق تشکیل میشود. لوزههای زبانی و پالاتین دو بخشی هستند که گرههای لنفاوی اوروفارینکس در آنها قرار دارد.
- نزدیک حنجره: این بخش حلق زیر اوروفارینکس و پشت حنجره قرار دارد و مسیری برای انتقال غذا به مری (ناحیه عقبی) و هوا به نای (ناحیه جلویی) است. بافت پوششی این بخش از حلق مثل بخش قبلی از سلولهای مکعبی مطبق تشکیل میشود.
حنجره
حنجره ساختاری غضروفی در انتهای حلق است که حلق را به نای متصل میکند. وظیفه اصلی این بخش تنظیم حجم هوایی ورودی و خروجی ریهها است. غضروفهای تیروئید، اپیگلوت و کاریکوئيد، سه غضروف بزرگی هستند که ساختار اصلی این بخش از دستگاه تنفس را میسازند.
- غضروف تیروئید: این بافت بزرگترین غضروف حنجره است. برآمدگی یا «سیب گلو» (Adam’s apple) در این بخش از حنجره قرار دارد.
- غضروف اپیگلوت: اپیگلوت از غضروف بسیار نرم و با الاستیسیته زیادی تشکیل شده است که به غضروف تیروئید متصل میشود و دهانه نای را میپوشاند. سه جفت غضروف کوچکتر در اپیگلوت را به تارهای صوتی و ماهیچههای کمککننده به آن ها وصل میکنند.
- غضروف کاریکوئيد: این بافت حلقهای تشکیل میدهد که ضخامت آن در بخش پشتی بیشتر از بخش جلویی است.
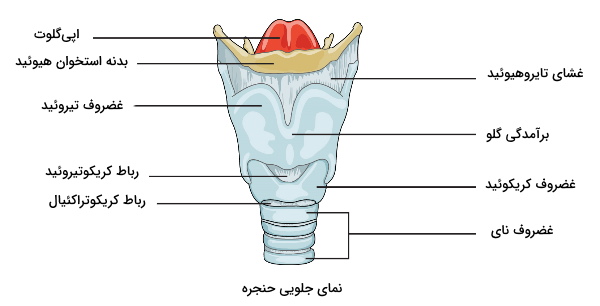
نای
نای یا لوله هوا، مجرایی است که سیستم تنفس پایینی از آن شروع میشود. این بخش از حلق تا ریهها ادامه دارد. نای از ۱۶ تا ۲۰ حلقه C شکل غضروفی از جنس هیالین تشکیل شده است که بهوسیله بافت پیوندی کلاژنی و متراکم کنار هم قرار میگیرند. بخش پشتی این حلقههای C شکل بهوسیله بافت ماهیچه صاف و بافت پیوندی الاستیک تکمیل میشود. به این بخش از نای غشای فیبروالاستیک گفته میشود.
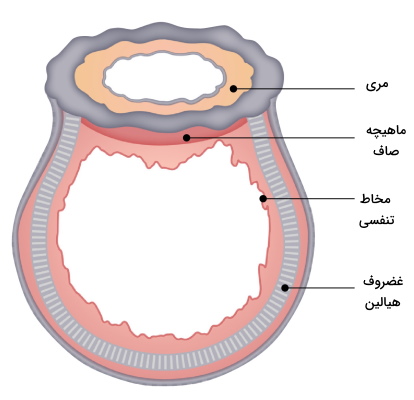
غشای فیبروالاستیک انعطافپذیری لازم برای افزایش و کاهش حجم نای در فرایند دم و بازدم را فراهم میکند و وظیفه بخش غضروفی حفظ پایداری ساختار این بخش از دستگاه تنفس و جلوگیری از روی هم خوابیدن دیواره است. به علاوه انقباض ماهیچههای صاف نای بخشی از نیروی لازم برای خروج هوا از نای در بازدم را فراهم میکند. بافت پوششی دیواره نای شبیه به بافت پوششی حنجره است و از سلولهای استوانهای مطبق کاذبی تشکیل میشود که مژکهای آن در حرکت ذرات به سمت حلق نقش دارند.
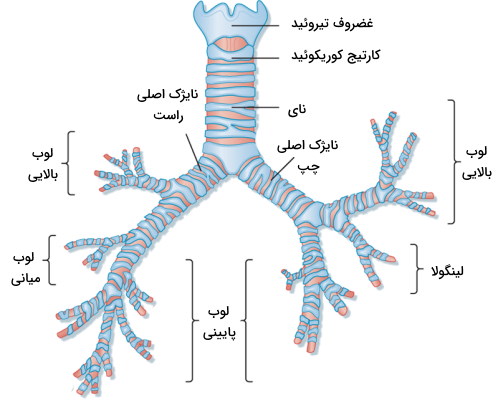
درخت برونشیال
نای در «کارینا» (Carina) به دو شاخه اصلی نایژه یا «برونش» (Bronchi) چپ و راست اصلی یا اولیه تقسیم میشود. دیواره این لولههای تنفسی مثل نای از بافت پوششی استوانهای مطبق کاذب با مژکهای سطح لومنی تشکیل شده است که سلولهای جامی آن مخاط ترشح میکنند. کارینا بخشی از نای با بافت عصبی ویژه است که انعکاس سرفه را تنظیم میکند. بافت با ساختار نایژههای اصلی شبیه به نای است و از حلقههای غضروفی C شکل و غشای فیبروالاستیک تشکیل میشود. این لولههای تنفسی از بخش هیلوم و همراه رگهای خونی، رشتههای عصبی و رگهای لنفاوی وارد ریه میشوند.
نایژهها داخل هر ریه به انشعابهای دیگری به نام نایژه دوم (میانه ریه) و سوم (انتهای ریه) تقسیم میشوند و درخت برونشیال یا درخت تنفسی را میسازند. مثل سایر بخشهای دستگاه تنفس، وظیفه اصلی نایژه هدایت جریان هوا به بخش انتهایی ریه و فیلتر کردن هوای ورودی به بدن است.
نایژکها آخرین بخش مجرای تنفسی در ریه هستند که از باریک شدن نایژه سوم به وجود میآیند و قطر آنها بسیار کم (۱ میلیمتر) است. انتهای این بخش از لوله تنفسی کیسههای هوایی قرار دارند. در هر ریه بیش از ۱۰۰۰ انتهای نایژهای وجود دارد که دیواره آنها فاقد غضروف است و از بافت ماهیچهای صاف تشکیل میشود. انقباض این ماهیچهها نقش بسیار مهمی در تبادل گازهای تنفسی با خون دارد.
ناحیه تنفسی
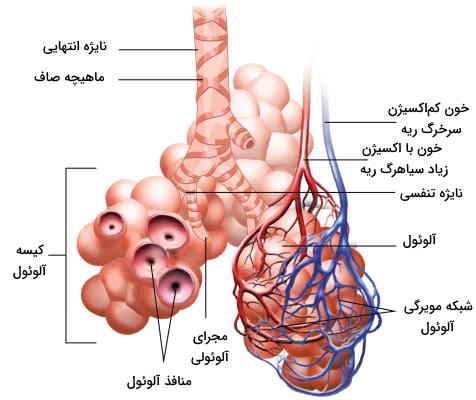
اندامهایی که در بخشهای قبلی بررسی کردیم مسیرهای هدایت و پالایش هوای ورودی به بدن بودند. اما بخش اصلی فرایند تنفس از انتهای نایژهها شروع میشود. مجرای آلوئولی و دستههای کیسه هوایی در این بخش از دستگاه تنفس قرار گرفتهاند.
- مجرای آلوئول: مجرای آلوئولی لولهای است که از بافت ماهیچه صاف و پینودی تشکیل و در انتهای آن دستهای از کیسههایی هوایی قرار میگرند.
- کیسه هوایی یا آلوئول: هر یک از کیسههای بسیار کوچک (دو میکرومتری) شبیه به دانه انگور است که از بافت پوششی مکعب تکلایه تشکیل میشود. غشای این کیسه در تماس با غشای نازک مویرگ است و تبادل اکسیژن و دیاکسید کربن در این ناحیه انجام میشود. حفره آلوئولی موجود در این کیسه بین آلوئولها ارتباط برقرار میکند و فشار این بخش از دستگاه تنفس و ریه را متعادل نگه میدارد. این آلوئولها ساختارهای خوشهای میسازند که کیسه آلوئولی نام دارد.
ساختار آلوئول
دیواره تکلایه کیسههای هوایی از سه نوع سلول مختلف تشکیل میشود. سلولهای آلوئولی نوع I یا نومونوسیت I، سلولهای پوششی مکعبی سادهای هستند که بیشتر سطح این کیسهها را به خود اختصاص میدهند. این سلولها حدود ۲۵ نانومتر ضخامت و نفوذپذیری زیادی به و دارند. سلولهای آلوئولی نوع II یا نومونوسیت II، بین سلولهای نوع I قرار دارند و سورفاکتانت ریه (ترکیبی از پروتئین و فسفولیپید) را میسازند که کشش سطحی ریه را کاهش میدهد. ماکروفاژهای آلوئولی سلولهای ساختاری این بخش از دستگاه تنفس نیستند، اما در فاصله بسیار کم از سلولهای دیوراه کیسههای هوایی قرار میگیرند. این ماکروفاژها میکروبهایی که تا این بخش از مسیر تنفسی حذف نشدهاند را فاگوسیت میکند.
نقش سورفاکتانت در کاهش کشش سطحی
در سطح داخلی هر آلوئول لایهای از مولکولهای آب قرار دارد که با مولکولهای آب اطراف و سلولهای دیواره برهمکنش میدهد. برهمکنش قوی بین مولکولهای آب سبب کشیده شدن این مولکولها به سمت لایه سلولی و دورتر شدن مولکول آب از گازهای موجود در آلوئول میشود. سلولهای سطحی دیواره برای مقابله با فشار ایجاد شده بهوسیله مولکولهای آب، نیرویی در جهت خلاف نیروی این مولکولها به مرکز آلوئول وارد میکنند (کشش سطحی) که سبب ایجاد فشار برای خروج هوا (فشار کولپس)، روی هم افتادن دیواره و جمع شدن آلوئول میشود. کشش سطحی آلوئول را میتوان از فرمول زیر به دست آورد. که در آن T، کشش سطحی دیواره آلوئول، r شعاع آلوئول و P فشار کولپس یا فشار خروجی گاز از آلوئول است.
در نتیجه افزایش کشش سطحی، فشار کولپس آلوئول را افزایش و کاهش آن، فشار کولپس را کاهش میدهد. حالتی را در نظر بگیرید که قطر نایژه انتهایی و در نیجه جریان هوای ورودی به آلوئول به دلیل ترشح زیاد موکوز کاهش مییابد. در این شرایط شعاع آلوئول به دلیل کاهش تهویه، کاهش و کشش سطحی بر اساس فرمول بالا افزایش مییابد. در این شرایط جریان هوا بین منافذ دو آلوئول مجاور، به حفظ ساختار آلوئول کمک و از روی هم افتادن دیوارهها جلوگیری میکند. اگر مکانیسمهای جبران نتواند از روی هم خوابیدن، فشرده و کوچک شدن آلوئول جلوگیری کند، فشار ایجاد شده مثل یک پمپ خلا پلاسمای موجود در مویرگها را داخل آلوئول میکشد. تجمع مایع با افزایش ضخامت غشای تنفسی، تبادل گازها را کاهش میدهد. اما سورفاکتانت ترشح شده از سلولهای نوع II آلوئول از به وجود آمدن این شرایط جلوگیری میکند.
سورفاکتانت ترکیبی است که از فسفاتیدیل کولینها با اسیدهای چرب ۱۶ کربنه (۹۰٪) و پروتئینهای آلبومین، ایمونوگلوبین A و آپوپروتئینها (۱۰٪) تشکیل شده است. تشکیل و ترشح این ترکیب در هفته ۲۴ام بارداری شروع میشود و در هفته ۳۴ام به دلیل افزایش ترشح هورمون کورتیزول در بدن مادر افزایش مییابد. سورفاکتانت تولید شده در وزیکولهای دخیرهای سیتوپلاسم سلولهای نوع ۲ (Lamellar Bodies) ذخیره میشوند و بهوسیله اگزوسیتوز از سلول خارج میشوند. این مولکولها از سمت فسفاتیدیل کولین (بخش قطبی) بین مولکولهای آب قرار میگیرند و انتهای اسید چرب انها (بخش غیرقطبی) کنار مولکولهای گاز قرار میگیرد. برهمکنش اسیدهای چرب با مولکولهای گاز، نیروی رو به بالایی ایجاد میکند که سر فسفاتیدیل را بالا میکشد. از آنجایی که سر فسفاتیدیل با مولکولهای آب برهمکنش دارد، نیروی روبه بالا را به مولکولهای آب منتقل میکند.
در نتیجه نیروی وارد شده از طرف مولکولهای آب به سلولهای دیواره و در نتیجه کشش سطحی دیواره آلوئول کاهش مییابد. به علاوه ترشح و تراکم سورفاکتانت در آلوئولهایی که شعاع بیشتری دارند (کشش سطحی کمتر) کمتر از آلوئولهایی است که شعاع کوچکتری دارند (کشش سطحی بیشتر).
ریه
ریه اندام اصلی دستگاه تنفس است که بخشهای هدایتکننده هوا و ناحیه تنفسی در آن قرار دارند. این اندام محیط و ساختارهای لازم برای تبادل اکسیژن و دیاکسید کربن بین بدن انسان و اتمسفر را به وجود میآورد. به همین دلیل مساحت سطح ریه بسیار زیاد (۷۰ متر مربع) است.
ریه اندامی مخروطی و جفت است که بهوسیله دو نایژه چپ و راست به ریه متصل میشوند و دیافراگم چسبیده به سطح پایینی آنها قرار دارد. ریه راست کوتاهتر اما عرض آن از ریه چپ بیشتر است. به همین دلیل ریه چپ حجم کمتری از قفسه سینه را اشغال میکند. خمیدگی ساختار ریه چپ (Cardiac Notch)، جایگاه قلب را مشخص میکند.
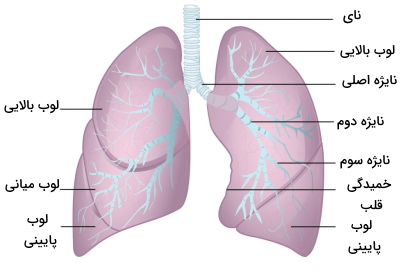
هر ریه از واحدهای کوچکتری به نام لوب تشکیل شده است که نایژهها، رگهای خونی و رشتههای عصبی متفاوتی دارند. ریه چپ از دو لوب و ریه راست از سه لوب تشکیل میشود. به علاوه هر لوب به بخشهای کوچکتری تقسیم میشود که هوا را از نایژه سوم متفاوتی دریافت میکنند. لوبها بهوسیله بافت پیوندی به نام غشای بین لوبولی از هم جدا میشوند.
پرده جنب
پرده جنب، غشایی از جنس بافت پیوندی (سروزی) است که اطراف هر یک از ریهها را میپوشاند. «بخش احشایی» (Visceral) یا درونی این لایه روی بخش خارجی ریه قرار میگیرد و «بخش آهیانه» (Parietal Pleura) یا جداری، بخش خارجی این غشا است که به استخوانهای قفسه سینه و دیافراگم متصل میشود. مایع جنب فضای بین این دولایه را پر میکند و هیلوم ریه محل اتصال این دو لایه به هم است.
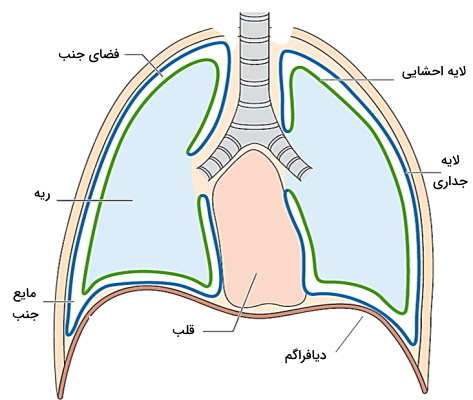
لایه احشایی و آهیانه پرده جنب را سلولهای مزوتلیالی تشکیل میدهند که وظیفه سنتز و ترشح مایع جنب بر عهده آنها است. مایع جنب ترکیبی شبیه به سرم خون با پروتئینها و آب فراوان است که اصطحکاک بین دولایه جنب در حرکات تنفسی را کاهش میدهد.
ماهیچه های تنفسی
ماهیچههای تنفسی یا پمپ ماهیچهای تنفس از دو دسته ماهیچههای اصلی و فرعی تشکیل میشوند. همه این ماهیچهها، ماهیچههای اسکلتی هستند که انقباض و انبساط آنها سبب ورود هوا به ریه در دم و خروج آن در بازدم میشود.
- ماهیچههای اصلی: دیافراگم و ماهیچههای بیندندهای خارجی، ماهیچههای اصلی تنفس هستند که رشته عصبی واگ انقباض (دم) و انبساط (بازدم) آنها را کنترل میکند. ماهیچههای بین دندهای داخلی در بازدمهای عمیق به کاهش حجم قفسه سینه و خروج هوا کمک میکنند.
- ماهیچههای فرعی: این گروه شامل ماهیچههای شکمي، ماهیچههای گردن و سر میشوند که در فعالیتهای فیزیکی به دستگاه تنفس برای افزایش تعداد و عمق تنفس کمک میکنند. انقباض این ماهیچهها سبب بالاکشیده شدن اندامهای شکمی، فشار به دیافراگم و کاهش حجم قفسه سینه میشود.
دیافراگم
دیافراگم بافتی گنبدی شکل از جنس ماهیچه اسکلتی و بافت پیوندی است که قفسه سینه پستانداران را از حفره شکمی جدا میکند. انقباض و انبساط این ماهیچه حجم قفسه سینه را تغییر میدهد و نقش مهمی در حرکات تنفسی دارد. تعداد بسیار زیاد میتوکندری در سیتوپلاسم سلولهای این بافت ماهیچهای و مویرگهای فراوان، نشان میدهد میزان مصرف اکسیژن در این بافت بسیار زیاد است. بخش انتهایی این بافت نزدیک استخوان انتهایی قفسه سینه و برآمدگی گنبدی شکل آن پایین دنده ششم قرار میگیرد. سه حفره در این بخش از دستگاه تنفسی قرار دارد که محل عبور آئورت، مری و سیاهرگ ونا کاوا است.
ماهیچه های بین دنده ای
دیافراگم ماهیچه اصلی پمپ تنفسی است. اما نمیتواند به تنهایی و بدون کمک ماهیچههای بین دندهای حجم و فشار لازم برای ورود هوا به ریه را فراهم کند. در قفسه سینه هر انسان بالغ و سالم، ۱۱ جفت ماهیچه اسکلتی بین دندهها قرار دارند.
دستگاه تنفس انسان چگونه کار می کند ؟
تهویه ریوی و تبادل گازها دو بخش تنفس هستند. تهویه ریوی شامل دم و بازدم است که هوای را وارد بدن (دم) و از بدن خارج (بازدم) میکند. تبادل گازها در دو سطح انجام میشود. مویرگها دیاکسیدکربن را از بافتهای داخلی دریافت (تنفس داخلی) و آن را در ریه با اکسیژن موجود در کیسههای هوایی مبادله میکنند (تنفس خارجی).
دم و بازدم دو حرکت اصلی دستگاه تنفس هستند که به کمک بافتهای مختلف و با تغییر فشار هوا در این مسیرهای تنفسی و ریه، اکسیژن و دیاکسید کربن را مبادله میکنند. دیافراگم و ماهیچههای بین دندهای (ماهیچههای تنفسی) دو نوع ماهیچه اسکلتی شرکتکننده در فرایند تنفس هستند. دم حرکتی است که بهوسیله انقباض این دو ماهیچه هوا را وارد مسیرهای تنفسی و ریه میکند.
- ماهیچه بین دندهای: سه لایه داخلی، درونی (عمقی) و خارجی از ماهیچه اسکلتی بین دندهها وجود دارند. انقباض ماهیچههای بین دندهای خارجی در دم دندهها و جناغ سینه را سمت بالا میکشد و قطر عقبی-جلویی این بخش را افزایش میدهد.
- دیافراگم: انقباض این ماهیچه در دم سبب صاف شدن بخش گنبدی، پایین کشیده شدن ماهیچه و افزایش طول بالایی-پایینی قفسه سینه میشود.
طبق قانون بویل، در یک محفظه بسته و در دمای ثابت، افزایش حجم منجر به کاهش فشار گاز میشود. تبدل گازها در مسیرهای تنفسی و ریه از این قانون پیروی میکند. در دم، افزایش حجم حاصل از انقباض ماهیچهها، سبب کاهش فشار ریه نسبت به محیط خارجی و ورود هوا در جهت شیب فشار (فشار بیشتر به کمتر) به این بخش از دستگاه تنفسی میشود.
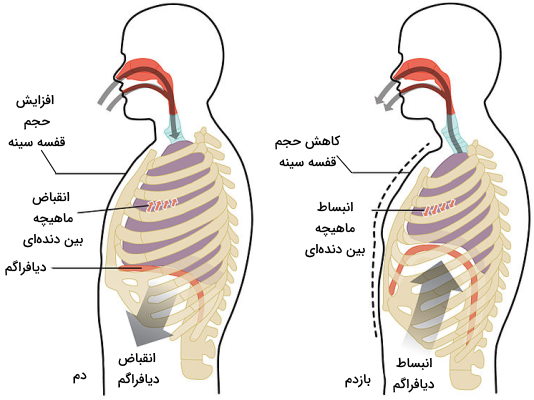
در بازدم تمام این فرایند در جهت عکس انجام میشود. ماهیچههای تنفسی منبسط میشوند. حجم ریه کاهش و فشار آن افزایش مییابد و هوا از مسیرهای تنفسی خارج میشود. انبساط دیافراگم طول بالایی-پایینی قفسه سینه و انبساط ماهیچههای بین دندهای قطر جلویی-عقبی قفسه سینه را کاهش میدهد. در بازدم عمیق ماهیچههای بین دندهای خارجی منبسط و ماهیچههای بین دندهای داخلی منقبض میشوند. انقباض این ماهیچهها به کاهش حجم قفسه سینه کمک میکند.
حجم تنفسی
حجم تنفسی یا ظرفیت تنفسی، حجم هوای موجود در سیستم تنفسی بالایی و پایینی در مراحل مختلف تنفس است. به کمک اندازهگیری این حجمها میتوان وضعیت مکانیکی ریه، سلامت ماهیچههای تنفسی، مقاومت مسیرهای هوایی و کارایی تبادل گازهای تنفسی در آلوئول را با روشهای ساده و غیرتهاجمی بررسی کرد. «اسپیرومتری» (Spirometry) تست سادهای است که برای سنجش حجم و ظرفیت ریه استفاده میشود. «حجم تیدال» (Tidal Volume)، «حجم تنفسی ذخیره دمی» (Inspiratory Reserve Volume)، «حجم تنفسی ذخیره بازدم» (Expiratory Reserve Volume) و «حجم باقیمانده» (Residual Volume/Reserve Volume) حجمهای تعریف شده برای مراحل مختلف تنفس هستند.
- حجم تیدال: حجم هوایی است که در یک دم و بازدم طبیعی و آرام وارد ریه و از ریه خارج میشود. میانگین حجم تیدال در یم فرد بالغ که ریه سالمی دارد حدود نیم لیتر است. این حجم در بارداری افزایش مییابد.
- حجم تنفسی ذخیره دمی: حداکثر حجم هوایی (حدود ۲٫۵ لیتر) است که در یک دم عمیق وارد ریهها میشود. این حجم به قدرت انقباضی ماهیچهها و میزان کشسانی بافت ریه بستگی دارد.
- حجم تنفسی ذخیره بازدم: حداکثر حجم هوایی (۱٫۵ لیتر) است که در یک بازدم عمیق از ریهها خارج میشود. این حجم به قدرت ماهیچهها و میزان مقاومت مسیرهای هوایی بستگی دارد. حجم ذخیره بازدمی در افراد باردار، گرفتگی مسیرهای هوایی و افراد با اضافه وزن کاهش مییابد.
- حجم هوای باقیمانده: حجم هوایی (حدود ۱٫۵ لیتر) را نشان میدهد که پس از هر بازدم عمیق در ریه یا مسیرهای تنفسی باقی میماند.
ظرفیت ریه یا دستگاه تنفسی ثابت است و در مراحل مختلف تنفس تغییر نمیکند و به «ظرفیت حیاتی» (Vital capacity)، «ظرفیت دم» (Inspiratory Capacity)، «ظرفیت باقیمانده عملکردی» (Functional Residual Capacity) و «ظرفیت کلی» (Total Lung Capacity) تقسیم میشود.
- ظرفیت حیاتی: حجم هوایی که پس از حداکثر دم از ریه خارج میشود. این حجم را میتوان از جمع حجم هوای ذخیره دمی، حجم تیدال و حجم ذخیره بازدمی محاسبه کرد (حدود ۴٫٪ لیتر).
- ظرفیت دم: حجم هوایی که در یک دم آرام تا حداکثر دم وارد ریه میشود. این جمع را میتوان از مجموع حجم تیدال و حجم هوای ذخیرهای محاسبه کرد (حدود ۳ لیتر).
- ظرفیت باقیمانده عملکردی: ظرفیت باقیمانده عملکردی، حجم هوای باقیمانده پس از یک بازدم آرام است. این حجم را میتوان از مجموع حجم ذخیرهای بازدم و حجم باقیمانده محاسبه کرد (حدود ۳ لیتر).
- ظرفیت کلی: ظرفیت کلی، حجم هوای موجود در ریه پس از بازدم عمیق (حداکثری) را نشان میدهد (حدود ۶ لیتر).
فشار گازها در دستگاه تنفس
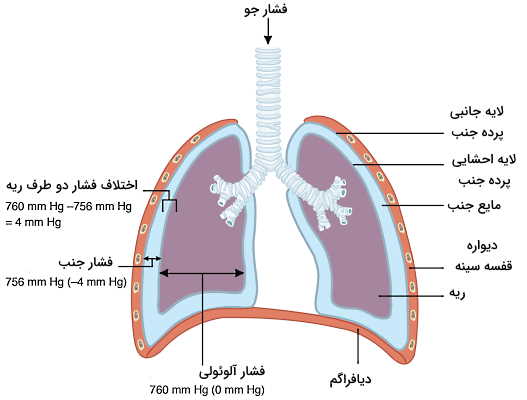
تهویه ریوی به فشار جو، فشار بین آلوئولی و فشار بین جنبی بستگی دارد. کاهش فشار درون ریوی نسب به هوا سبب ورود هوا (دم) و افزایش فشار ریه نسبت به فشار جو سبب خروج هوا (بازدم) می شود. فشار جو، نیرویی است که مولکولهای گازی هوا به سطح اطراف خود ازجمله بدن انسان وارد میکنند. این فشار در حالت طبیعی ۷۶۰ میلیمتر جیوه و مرجع فشار (صفر میلیمتر جیوه) در دستگاه تنفس است. وقتی از فشار مثبت در هر یک از فضاهای گفته شده صحبت میکنم، منظور فشار بالای ۷۶۰ میلیکتر جیوه و زمانی که از فشار منفی صحبت میکنیم، منظور فشارهای کمتر از ۷۶۰ میلیمتر جیوه است.
فشار بین آلوئولی، فشار هوای داخل آلوئولها است که در مراحل مختلف تنفس یا بهوسیله عوامل محیطی و متابولیکی تغییر میکند. فشار جنب، فشار مولکولهای هوای موجود در مایع جنب را نشان میدهد و در مراحل مختلف تنفش تغییر میکند. اما همیشه منفیتر از فشار داخل آلوئول و فشار جو است. اختلاف فشار این بخشها جهت تهویه ریوی را مشخص میکند.
فشار جزئی گازها در دستگاه تنفس
هوا ترکیبی از مولکولهای گازی مختلفی (ازجمله اکسیژن، نیتروژن، دیاکسید کربن و بخار آب) است که مجموع نیرویی که هر یک از آنها به سطح اطراف وارد میکند، فشار جو را به وجود میآورد. «فشار جزئی گاز» (Partial Pressure) فشار یکی از این مولکولها نسبت به فشار کل است. اختلاف فشار جزئی گازها در دو طرف یک غشا (غشای تنفسی) سبب حرکت گازها ( و ) از طرف فشار جزئی بیشتر به طرف فشار جزئی کمتر میشود و هر چه این اختلاف فشار بیشتر باشد، سرعت انتشار بیشتر خواهد بود.
انحلال گازهای تنفسی در مایعات بدن
از نظر قانون هنری، غلظت گازها در مایعاتی مثل خون، با نسبتی از حلالیت گاز و فشار جزئی آن در مایع است. هر چه فشار جزئی گاز بیشتر باید، تعداد بیشتری از این مولکول در مایع حل خواهد شد. به علاوه نوع پیوندهای بین مولکولی گاز، انحلال آن در مایع را تغییر میدهد. فشار جزئی گازها در اتمسفر و کیسههای هوایی یکسان است که ترتیب آن در زیر آورده شده است:
نیتروژن > اکسیژن > بخار آب > دیاکسید کربن
اما ترکیب این دو گاز با هم متفاوت و میزان بخار آب در گازهای آلوئولی بیشتر از اتمسفر است. فشار جزئی اکسیژن در کیسههای آلوئولی ۱۰۴ میلیمتر جیوه اما فشار خونی که بهوسیله سیاهرگهای ریوی وارد دهلیز راست میشود، ۱۰۰ میلیمتر جیوه است. فشار جزئی و انحلال گازهای تنفسی جهت انتشار گازها بین مویرگ و بافتها (اندامهای داخلی و کیسههای هوایی) را مشخص میکند.
تبادل گازها در بافت داخلی
تبادل گازها در بخشهای داخلی بدن (تنفس داخلی) و ریه وابسته به رگهای خونی، گلبولهای قرمز و قلب است. دیاکسید کربن تولید شده در مکانیسمهای مختلف سلولی بر اساس شیب غلظت گاز از سیتوپلاسم سلول وارد مایع میانبافتی، از مایع میانبافتی وارد مویرگ و از مویرگ وارد بزرگ سیاهرگ خواهد شد. این سیاهرگ خون را به دهلیز راست قلب منتقل میکند. خون با غلظت اکسیژن کم و دیاکسید کربن زیاد برای تبادل از بطن راست به ریه منتقل میشود.
بخش بسیار کمی از اکسیژن در پلاسمای مویرگهای کنار بافت محلول است. این گاز به راحتی و با انتشار ساده از بین غشای دولایه لیپیدی عبور میکند و وارد سیتوپلاسم سلولهای میشود. اما بخش اصلی اکسیژن خون به هموگلوبین (HbO2) موجود در گلبولهای قرمز متصل است. تمایل این پروتئین به دیاکسید کربن بیشتر از اکسیزن است. به همین دلیل در حضور غلظت بیشتر دیاکسید کربن، اکسیژن از هموگلوبین جدا و وارد میان بافتی میشود. تبادل دیاکسید کربن بهوسیله چند مکانیسم انجام میشود.
- بخش کمی (حدود ۱۰٪) از دیاکسید کربن تولید شده در سلول بهوسیله انتشار ساده از غشای پلاسمای خارج میشود و پس از عبور از مایع میانبافتی، در پلاسمای خون حل میشود.
- بخشی از این گاز پس از واکنشی بسیار آهسته با مولکولهای آب موجود در پلاسما به یون بیکربنات و یون هیدروژن تبدیل میشود. در نتیجه افزایش دیاکسید کربن سبب افزایش تولید یون هیدروژن (اسیدی شدن خون) و کاهش این گاز سبب کاهش یون هیدروژن (قلیایی شدن) در خون میشود.
- بخش اصلی (حدود ۷۰٪) دیاکسید کربن وارد گلبول قرمز میشود و با در یک واکنش آنزیمی و سریع، بهوسیله کربونیک انیدراز (آنزیم متصل به غشای) به بیکربنات و یون هیدروژن تبدیل میشود. بیکربنات حاصل از این واکنش بهوسیله آنتیپورترهای عرض غشایی یات یون کلر مبادله و از سیتوپلاسم سلول خارج میشود. یون هیدروژن حاصل از این به هموگلوبین متصل میشود.
- بخش دیگری از این گاز (حدود ۲۰٪) پس از ورود به گلبول قرمز به هموگلوبین متصل و کاربوآمینوهموگلوبین تشکیل میدهد.
تبادل گازها در کیسه هوایی دستگاه تنفس
اطراف آلوئولها مثل سلولهای بافت داخلی، شبکه وسیعی از مویرگهای خونی وجود دارد. غلظت دیاکسید کربن در مویرگها و غلظت اکسیژن در کیسههای هوایی بیشتر است. به همین دلیل دیاکسید کربن بر اساس شیب غلظت وارد کیسههای هوایی شده و بهوسیله بازدم از مسیرهای هوایی خارج میشود. در بخش قبلی توضیح دادیم که بخش اصلی دیاکسید کربن به شکل یون بیکربنات و محلول در پلاسمای خون منتقل میشود. بخش کمی از این یون در مویرگهای آلوئلی پس از واکنشی آهسته با یون هیدروژن، دوباره به دیاکسید کربن و آب تبدیل و وارد اپیتلیوم کیسه هوایی خواهد شد.
بخش اصلی این یون بهوسیله آنتیپورتر عرض غشای گلبول قرمز با یون کلر مبادله و در سلول بهوسیله آنزیم کربونیک انیداز به دیاکسید کربن و آب تبدیل میشود. به علاوه دیاکسید کربن متصل به هموگلوبین پس از جدا شدن از این پروتئین، بهوسیله انتشار ساده از غشای پلاسمایی گلبول قرمز و مایه میانبافتی عبور میکند و وارد کیسههای هوایی میشود.
از طرف دیگر، اکسیژن موجود در کیسههای هوایی در جهت شیب غلظت وارد مایع میان بافتی میشوند. بخشی بسیار کمی (کمتر از ۲٪) از این گاز مستقیم وارد مویرگ شده و محلول در پلاسمای خون به بافتها منتقل میشود. اما بخش اصلی اکسیژن پس از ورود به گلبول قرمز و اتصال به هموگلبوبین-هیدروژن (HHb)، به دهلیز چپ قلب و سپس اندامهای داخلی منتقل میشود. یون هیدروژن جدا شده از هموگلوبین وارد واکنش با بیکربنات خواهد شد.
منحنی تفکیک اکسیژن و هموگلوبین
هموگلوبین پروتئینی است که از چهار زیرواحد پلیپپتیدی (دو زنجیره آلفا و دو زنجیره بتا) تشکیل میشود که یک اتم آهن (محل اتصال اکسیژن) در موتیف هم هر کدام قرار دارد. زنجیرههای پلیپپتیدی دو کنفورماسیون مختلف دارند که با اتصال اکسیژن تغییر میکند. کنفورماسیون T در هموگلوبین داکسیده و کنفورماسیون R در هموگلوبین متصل به مولکول اکسیژن ایجاد میشود. اتصال اولین مولکول اکسیژن به اتم آهن در یکی از زیرواحدها سبب تغییر کنفورماسیون سایر زیرواحدها از حالت T به R و افزایش تمایل به این گاز میشود. هر هموگلوبین ۴ مولکول اکسیژن را از مویرگهای ریه به قلب منتقل میکند.
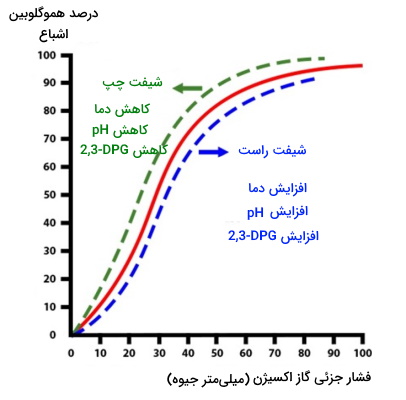
فشار جزئی گاز اکسیژن در سرخرگهای بافت ۱۰۰ میلیمتر جیوه و فشار جزئی گاز دیاکسید کربن ۴۰ میلیمتر جیوره است. این نسبت در سیاهرگها به ۴۵ و ۴۰ میلیمتر جیوه تغییر میکند. فشار این گازها در خون، بر تمایل هموگلوبین به گاز اثر دارد. منحنی جدا شدن هموگلوبین نشان میدهد، در هر میلیمتر جیوه از گاز اکسیژن موجود در خون چه درصدی از هموگلوبین اشباع شده است. این منحنی سیگموئیدی از چند بخش تشکیل شده است.
- خط صاف انتهایی: این خط نشان میدهد پس از رسیدن به حداکثر فشار جزئی اکسیژن (۱۰۰) افزایش فشار اثری بر اتصال مولکولهای بیشتر به هموگلوبین ندارد.
- نقطه تغییر: به دلیل فرایند تعاملی مثبت بین زنجیرههای پلیپپتیدی تغییر کمی در فشار جزئی اکسیژن برای مثال از ۲۰ به ۳۰، درصد هموگلوبین اشباع را از ۲۰ به ۵۰ درصد افزایش میدهد.
تغییر pH، دما و مولکول ۲،۳-دیفسفو گلیسرات (DPG) تمایل هموگلوبین به اکسیژن و منحنی جداشدن هموگلوبین را تغییر میدهد. افزایش تمایل هموگلوبین به اکسیژن سبب حرکت سیگموئید به سمت چپ نمودار و کاهش تمایل این آن سبب انتقال سیگوئید به راست محور میشود.
- شیفت راست: این حالت در مویرگهای بافت داخلی، سبب انتقال اکسیژن به سلولها میشود. به همین دلیل در بافتها زمانی که فشار جزئی گاز اکسیژن نصف فشار جزئی حداکثری باشد (۵۰ میلیمتر جیوه) ۷۵ درصد هموگلوبین از اکسیژن اشباع شده است. افزایش دیاکسید کربن، کاهش pH، افزایش دما و افزایش DPG عواملی هستند که تمایل هموگلوبین به اکسیژن را در بافتهای داخلی کاهش میدهند. بافت جفت و بافت ماهیچهای (در زمان فعالیت شدید) دو بافت اصلی هستند که کاهش تمایل هموگلوبین به اکسیژن بیشتر در آنها ایجاد میشود تا اکسیژن بیشتر به بافت برسانند.
- شیفت چپ: این حالت در مویرگهای آلوئولی و در نتیجه افزایش تمایل هموگلوبین به اکسیژن ایجاد میشود. کاهش دیاکسید کربن، افزایش pH، کاهش دما و کاهش DPG از عواملی هستند که کاهش تمایل هموگلوبین و گاز اکسیژن را به همراه دارند. در این حالت ۹۰٪ زیرواحدهای هموگلوبینی در نصف فشار حداکثری اکسیژن (۵۰ میلیمتر جیوه) از این گاز اشباع هستند.
تنظیم دستگاه تنفس
سیستم تنفس مجموعهای اندامها و بافتهای مختلف است که هومئوستازی و عملکرد هماهنگ آنها مانند بسیاری دیگر از دستگاههای بدن بهوسیله سیستم عصبی و هورمونی تنظیم میشود.
تنظیم عصبی دستگاه تنفس
سیستم عصبی برهمکنش مرکز کنترل در ساقه مغز، گیرندههای تنفسی و ماهیچههای تنفسی را تنظیم میکند. این سیستم یک خودتنظیمی است که با به تغییر فشار جزئی دو گاز تنفسی پاسخ میدهد. گیرندههای حسی بخشهای مختلف بدن تغییر فشار گازهای تنفسی را تشخیص میدهند و پیام عصبی ایجاد شده از آن را به کمک رشتههای عصبی آوران به مرکز کنترل میفرستند. پاسخی که از مرکز کنترل و بهوسیله رشتههای عصبی وابران به دستگاه تنفس برمیگردد، با تغییر در انقباض ماهیچههای تنفسی، دم و بازدم را تغییر میدهد.
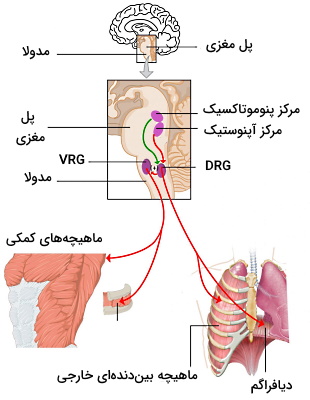
مرکز کنترل دستگاه تنفس
«مرکز پنومونوتاکسیک» (Pneumotaxic Center)، «مرکز آپنوئیستیک» (Apneustic Center)، رسپتورهای شیمیایی مرکزی (CCR)، گروه تنفسی پشتی (DRG) و مرکز تنفسی جلویی (VRG) مراکز کنترل دستگاه تنفس در ساقه مغز هستند.
- مرکز پنومونوتاکسیک: این مرکز پیام حاصل از افزایش حجم ریه را دریافت میکند و با ارسال پیام به به مراکز تنفسی پشتی و مرکز تنفسی جلویی تنفس را مهار میکند. به علاوه، توالی دم و بازدم بهوسیله پیامهای عصبی این مرکز تنظیم میشود.
- مرکز آپنوئیستیک: این مرکز با ارسال پیام به مراکز کنترل مدولای ساقه مغز(مرکز تنفسی پشتی و مرکز تنفسی جلویی)، تنفس عمیق را فعال میکند. آسیب مرکز پنومونوتاکسیک سبب میشود مرکز آپنوئیستیک به تنهایی بخشهای دیگر را کنترل میدهد.
- رسپتورهای شیمیایی مرکزی: این گیرندهها تغییرات pH را تشخیص میدهند. پیامهای این مرکز به مرکز تنفسی پشتی را کنترل میکند.
- مرکز تنفسی پشتی: این مرکز پیامهای گیرندههای کششی و شیمیایی اندامهای محیطی را دریافت و تنفس را تحریک میکند.
- مرکز تنفسی جلویی: پیام عصبی این مرکز با منبسط کردن ماهیچههای تنفسی، بازدم را تحرک میکند و پیام آن به ماهیچههای صاف حلق و حنجره، دم را تحریک میکند. نورونهای خروجی از این مرکز و مرکز تنفسی پشتی در یک مسیر مشترک به نخاع و سپس در دو شاخه پیام عصبی را به ماهیچههای بین دندهای (۸ عصب بین دندهای) و دیافراگم (عصب فرنیک) منتقل میکنند.
این مراکز علاوه بر اندامهای محیطی از مراکز بالایی مغز، پیام دریافت میکنند. تحریک دستگاه لیمبیک در تغییرات خلق (غم، هیجان، اضطراب و ترس) به این مرکز ارسال میشود و تنفس را تغییر میدهد. شوک دمایی مثل زمانی که ناگهان در استخر آب سرد میپرید، هیپوتالاموس را تحریک میکند. پیام این بخش به مرکز تنفس تحریک دم عمیق را به همراه دارد.
کنترل ارادی تنفس
قشر حرکتی اصلی (PMC) و قشر پیش حرکتی (PreMC)، دو بخش قشر مخ هستند که در تنظیم ارادی تنفس نقش دارند. پیام این دو بخش مستقیم به نخاع ارسال میشود و ارسال پیام نخاع به ماهیچههای تنفسی تهویه ریه را تغییر میدهد.
گیرندههای دستگاه تنفس
گیرندههای تنفسی مانند سایر گیرندههای حسی، انتهای تغییر شکلیافته نورونهای حسی در اندامهای محیطی هستند. گیرندههای شیمیایی و مکانیکی انواع گیرندههای تنفسی هستند که پیامها محیطی را دریافت میکنند.
- گیرندههای شیمیایی: این گیرندهها در سیستم عصبی مرکزی (CNS)، انشعاب سرخرگ کاروتید و قوس آئورت قرار دارند.
- محرک اصلی گیرندههای شیمیایی محیطی، تغییر فشار اکسيژن خون است. اما به تغییرات فشار دیاکسید کربن نیز پاسخ میدهند.
- گیرندههای شیمیایی سیستم عصبی مرکزی در ساقه مغز قرار دارند و تغییر غلظت یون هیدروژن در ماتریکس خارج سلولی را شناسایی میکنند. ترکیب این ماتریکس بهوسیله مایع مغزی-نخاعی و خون تغییر میکند.
- گیرندههای مکانیکی: این گیرندههای در بخشهای مختلف قفسه سینه ازجمله ماهیچههای بین دندهای، ماهیچههای کمکی تنفس و دیافراگم، و مسیرهای هوایی بالایی و پایینی قرار دارند. عملکرد این گیرندهها در سیستم تنفس بالایی و پایینی متفاوت است.
- سیستم تنفس بالایی: تحریک گیرندههای گیرندههای مکانیکی این بخش در اعمال انعکاسی خروپف، آپنه، بو کشیدن، بلع و سرفه را تنظیم میکند.
- سیستم تنفسی پایینی: گیرندههای مکانیکی مسیرهای هوایی و ماهیچههای این بخش به کشش حاصل از تغییرات حجم حساس هستند.
اثر تغییر فشار دی اکسید کربن بر گیرنده شیمیایی مرکزی دستگاه تنفس
افزایش زیاد فشار جزئی دیاکسید کربن (Hypercapnia) در مویرگهای سد خونی-مغزی، سبب انتشار سریع به مایع مغزی-نخاعی، تجزیه مولکول به بیکربنات و یون هیدروژن بهوسیله آنزیم کربونیک دهیدراز، تغییر ناگهانی pH، تحریک گیرندههای شیمیایی میشود. پیام عصبی CCR به DRG و مرکز پنوموتاکسیک ارسال میشود. پیام عصبی مرکز پنوموتاکسیک به DRG منتقل میشود. همزمان DRG مرکز VRG را تحریک میکند. در نتیجه پیام عصبی به ماهیچههای تنفسی منتقل میشود و تهویه ریوی افزایش مییابد و دم و بازدم عمیقتر است. کاهش فشار جزئی دیاکسید کربن در مویرگهای سد خونی-مغزی، انتقال این گاز به مایع مغزی-نخاعی و سنتز یون هیدروژن را کاهش میدهد. در نتیجه گیرندههای شیمیایی و مرکز تنفسی پشتی تحریک نمیشوند.
اگر فشار جزئی در مویرگهای مغزی نخاعی بسیار کمتر از میزان طبیعی باشد (Hypocapnia)، فشار این گاز و تولید یون هیدروژن در مایع مغزی-نخاعی کاهش مییابد. در نتیجه محرک گیرندههای شیمیایی این بخش (کاهش pH)، انتقال پیام به مراکز تنفسی و انقباض ماهیچههای تنفسی کاهش مییابد. در نتیجه فشار جزئی دیاکسید کربن در مویرگهای آلوئولی افزایش مییابد و پس از مدتی بهوسیله مکانیسم خودتنظیمی فشار جزئی دوباره در مویرگهای مغزی افزایش مییابد و تنفس به حالت طبیعی برمیگردد.
وظیفه گیرنده های شیمیایی محیطی
گیرندههای شیمیایی محیطی تغییرات تغییرات فشار جزئی اکسیژن، دیاکسید کربن و pH را تشخیص میدهند اما حساسیت آنها به تغییرات فشار بیشتر است و وقتی این فشار از ۶۰ میلیمتر جیوه کمتر شود که این گیرندهها را تحریک میکند. تغییر pH در بافتهای محیطی برخلاف بافت عصبی مرکزی، به دلیل واکنشهای متابولیک (تولید لاکتیکاسید و کتونها) و نه تغییر فشار جزئی دیاکسید کربن ایجاد میشود. این گیرندهها از دو نوع سلول متفاوت تشکیل شدهاند.
- «سلولهای نوع II ساستنکیولر» (Sustancular Cells): این سلولهای یاختههای پشتیبان هستند.
- سلولهای نوع I یا گلومس: تعداد زیادی وزیکول ترشحی در سیتوپلاسم این سلولها وجود دارد که محل ذخیره نوروتراسمیترهای مختلف ازجمله دوپامین هستند. کاهش فشار اکسیژن (هیپوکسیا) و کاهش pH (اسیدوز متابولیک و فعالیت آنزیم کربونیکانیدراز) کانالهای پتاسیم عرض غشایی این سلولها را مهار میکند. در نتیجه غلظت پتاسیم و بار مثبت سیتوپلاسم افزایش مییابد و کانالهای عرض غشایی کلسیم باز میشوند. افزایش انتقال وزیکولهای ترشحی به غشا و اگزوسیتوز دوپامین را به همراه دارد. اتصال این نوروترانسمیتر به گیرنده آن در سطح غشای پسسیناپسی وابران را تحریک و پیام را به DRG منتقل میکند. DRG مرکز VRG را تحریک میکند و پیام عصبی این دو مرکز از مسیر نخاع به ماهیچههای تنفسی منتقل میشود و تهویه ریوی را افزایش میدهد. در نتیجه اکسیژن بیشتری وارد مویرگهای آلوئولی و دیاکسید کربن بیشتری وارد کیسههای هوایی میشود.
گیرنده های قفسه سینه
گیرندههای حسی قفسه سینه، از انواع کششی هستند که در سطح سلولهای لایه احشایی پرده جنب و ماهیچههای صاف نایژه و نایژکها قرار دارند. ورود هوا در هر بار دم سبب افزایش حجم ریه میشود. اگر حجم این هوا بیش از ۸۰۰ میلیلیتر باشد، گیرندههای کششی تحریک خواهد شد. عصب واگ پیام عصبی این گیرندهها به مرکز آپنوستیک، پنوموتاکسیک یا DRG در ساقه مغز ارسال میکند. در این حالت مرکز آپنوستیک و پنوموتاکسی تحریک شده، به مرکز DRG و این مرکز به VRG سیگنالهای مهاری میفرستند. در نتیجه ارسال پیام از DRG به ماهیچههای تنفسی، تهویه و عمق تنفس کاهش مییابد. به این فرایند، انعکاس هرینگ بروئر ( Hering-Breuer-Reflex) گفته میشود.
ذرات موجود در هوا و پاتوژنها گیرندههای حسی زیرمخاط در مسیرهای تنفسی بالایی و پایینی را تحریک میکنند. پیام عصبی این گیرندهها بهوسیله رشتههای عصبی واگ به مرکز کنترل تنفس در ساقه مغز ارسال و انعکاس سرفه یا عطسه را تحریک میکند.
«رسپتورهای نزدیک مویرگ» (Juxtacapillary Receptors) در اندوتلیال شبکه مویرگی آلوئول و سلولهای پوششی دیواره آلوئول قرار دارند. این گیرندهها تغییرات مایع میان بافتی را شناسایی میکنند. برای مثال ادم ریوی سبب تجمع مایع میانبافتی بین مویرگها و کیسههای تنفسی میشود. افزایش این مایع، تحریک گیرندههای نزدیک مویرگی و ارسال پیام به مرکز کنترل تنفس را به همراه دارد. پیام این مرکز، تنفس سریع و کمعمق را تحریک میکند.
گیرنده های ماهیچه اسکلتی
گروه آخر رسپتورهای حسی که پیام آنها به مرکز تنفس ساقه مغز منتقل میشود «گیرندههای تشخیص موقعیت» (Proprioceptors) سلولهای ماهیچهای است. این گیرندهها تغییرات موقعیت بدن را تشخیص میدهند. در حرکت و انجام فعالیتهای فیزیکی این گیرندههای تحریک میشوند و پیام عصبی آنها پس از عبور از بخش پشتی نخاع و رشتههای عصبی مرکزی به مرکز DRG در ساقه مغز ارسال میشود. DRG مرکز VRG را تحریک میکند. پیام این دو مرکز به ماهیچههای تنفسی، تهویه ریه را افزایش میدهد.
رفلاکس سرفه و عطسه
رفلاکس سرفه و عطسه به دلیل تحریک گیرندههای شمیایی مسیر هوایی ایجاد میشود. گیرندههای حنجره و کارینا حساسترین گیرندههای مسیر هوایی هستند. ذرات معلق هوا، گرد و غبار، گاز دیاکسید گوگرد و کلر محرک این گیرندهها است. پیام عصبی این نورونها به مرکز کنترل تنفس منتقل میشود و پس از ارسال پیام این مرکز به قفسه سینه در چند مرحله رفلاکس سرفه ایجاد میشود.
- دیافراگم و ماهیچههای بین دندهای خارجی منقبض و فشار ریه منفی میشود.
- هوا وارد ریهها میشود.
- گلوت بسته میشود و انقباض تارهای صوتی دهانه حنجره را میبندد.
- انقباض ماهیچههای شکمی سبب انبساط دیافراگم و انقباض سایر ماهیچههای بازدمی میشود.
- افزایش فشار ناحیه شکمی سبب انبساط تارهای صوتی، منبسط و باز شدن گلوت با فشار زیاد میشود.
- نایژکها و بخش غیرغضروفی نای رویهم میخوابد تا مسیر برای خروج با فشار هوا باز کند.
- ذره مزاحم از مسیر هوایی وارد دهان (عطسه) و بینی (سرفه) و سپس خارج میشود.
تنظیم هورمونی دستگاه تنفس
تنفس یکی از اعمال غیر اردی انسان است که بهوسیله هورمون مشخصی تنظیم نمیشود. اما این مولکولهای شیمیایی با اثر بر مرکز کنترل تنفس در سیستم عصبی مرکزی، گیرندههای شیمیایی محیطی (پروژسترون) و تغییر متابولیسم بدن (هورمونهای تیروئیدی) میزان گازهای تنفسی و سرعت تهویه تنفسی را تغییر میدهند.
بیماری های دستگاه تنفس
دستگاه تنفس از بخشها و بافتهای مختلفی تشکیل شده است که آسیب یا جهش ژنتیکی هرکدام از آنها ممکن است فرد را به بیماریهای فیزیولوژیکی یا ژنتیکی مبتلا کند. طیف گسترده این بیماریها از تخریب سلولهای مخاطی دیواهر به دلیل استنشاق مدام هوای آلوده تا انواع سرطان بخشهای مختلف این دستگاه زندگی روزانه فرد را مختل میکند. در این بخش تعدادی از بیماری متدوال دستگاه تنفسی را بررسی میکنیم.
آپنه در خواب
آپنه در خواب یکی از اختلالهای مزمن دستگاه تنفس کودکان و بزرگسالان است. در این اختلال تنفس فرد در بازه زمانیهای مختلف در خواب متوقف میشود. مدتزمان (از چند ثانیه تا چند دقیقه) و تعداد دفعات توقف تنفس (یک یا چند بار) متفاوت است. به دلیل اینکه تبادل گازهای تنفسی در این وضعیت به درستی انجام نمیشود، ممکن است فرد در طول روز بیحالی، مشکل حافظه، سردردهای صبحگاهی و نیاز به خواب بعدازظهر را تجربه کند. «آپنه مرکزی» (Central Sleep Apnea) و «آپنه انسدادی» (Obstructive Sleep Apnea) دو نوع متفاوت این اختلال هستند.
- آپنه مرکزی: در این اختلال مرکز تنفس به درستی عمل نمیکند. به همین دلیل ماهیچههای تنفسی منظم منقبض نمیشوند و غلظت دیاکسید کربن خون افزایش پیدا میکند. در نتیجه تنفس برای لحظهای متوقف میشود.
- آپنه انسدادی: این اختلال به دلیل انسداد در بخشهای مختلف مسیر هوایی (از بینی تا نایژهها) و بر اثر عوامل مختلفی در طول خواب ایجاد میشود. برای مثال ماهیچه زبان و گلو در بعضی افرادی که این اختلال را تجربه میکنند، بیش از حد معمول وارد مرحله استراحت میشود. به همین دلیل ماهیچه وارد مسیر هوایی شده و آن را مسدود میکند. در بعضی افراد، افزایش بافت چربی ناحیه گردن سبب فشرده شدن مخاط دیواره به لومن مسیرهای هوایی و کاهش قطر این لولهها میشود.
برای تشخیص آپنه سطح اکسیژن خون، ضربان قلب، تعداد تنفس و فشار خون بیمار در طول خواب بررسی و برای درمان آن از دستگاه فشار مدام و مثبت مسیر تنفسی (Continuous Positive Airway Pressure | CPAP) در طول خوای استفاده میشود. ماسک این دستگاه روی دهان یا دهان و بینی قرار میگیرد و به تنفس فرد کمک میکند.
انسداد مزمن ریه
انسداد مزمن ریه (Chronic Obstructive Pulmonary Disease) یا COPD مجموعهای از بیماریهای ریه است که به دلیل گرفتگی مسیرهای هوایی ایجاد میشود. تنگی نفس یا دیپنسا و سرفههای مکرر (همراه یا بدون خلط) علائم اصلی این بیماریها هستند. آمفیزم (Emphysema) و برونشیت (Bronchitis) از انواع این بیماری هستند.
- آمفیزم: این بیماری دستگاه تنفس پایینی را درگیر میکند. در این اختلال دیواره کیسههای هوایی آسیب میبیند و از بین میرود. بافت آسیبدیده بهوسیله پارانشیم اسفنجی ریه جایگزین خواهد شد. در نتیجه سطح دردسترس برای تبادل گازهای تنفسی کاهش پیدا میکند. مصرف دخانیات و نقض آنتیتریپسین آلفا ۱، از عوامل خطر ابتلا به این بیماری غیرواگیر هستند.
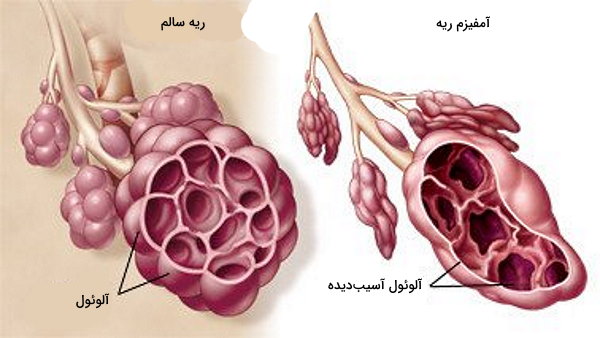
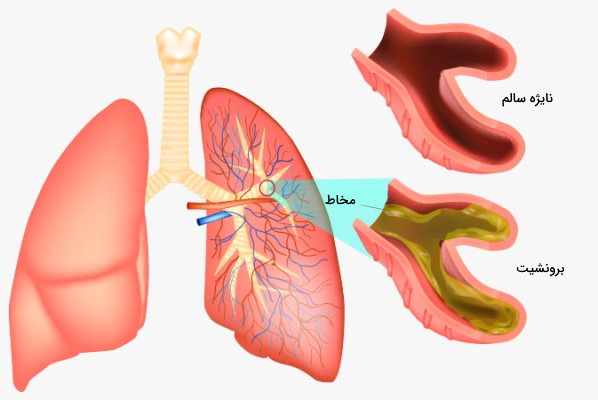
- برونشیت: التهاب و عفونت نایژهها منجر به بیماری برونشیت میشود. این بیماری معمولا با عفونت ناحیه گوش، سینوسها، بینی یا گلو شروع میشود و سپس عفونت به مجاری تنفسی پایینتر منتقل خواهد شد. سرفه همراه با خلط، خسخس قفسه سینه، تنگی نفس و درد قفسه سینه از علائم این بیماری هستند. برونشیت ممکن است حاد یا مزمن باشد.
- برونشیت حاد: سرفههای این اختلال که به سرماخوردگی قفسه سینه نیز معروف است، معمولا تا سه هفته طول میکشد. بیش از ۹۰٪ موارد ابتلا به این بیماری به دلیل عفونتهای ویروسی است. درصد کمی از افراد به دلیل عفونتهای باکتریایی مایکوپلاسما نوپونیا و بورتودلا پرتوسیس به این بیماری مبتلا میشوند. مصرف دخانیات، آلودگی هوا و گرد و غبار احتمال ابتلا به برونشیت حاد را افزایش میدهند.
- برونشیت مزمن: سرفههای خلطدار، مشخصه برونشیت مزمن هستند که سه ماه تا ۲ سال طول میکشد. مصرف دخانیات عامل اصلی ابتلا به این برونشیت است و آلودگی هوا و جهشهای ژنتیکی سهم کمتری در ایجاد آن دارند.
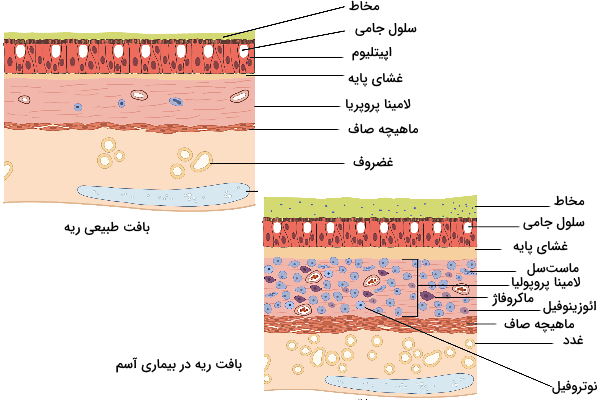
آسم
آسم یکی دیگر از اختلالهای متداول سیستم تنفسی است که در کودکان و بزرگسالان ایجاد میشود. این بیماری مزمن با التهاب و ادم مسیرهای تنفسی و انقباض مدام نایژهها همراه است که ورود هوا به ریه و تنفس را دشوار میکند. به علاوه افزایش ترشح مخاط از سلولهای جامی دیواره مسیرهای تنفسی در این اختلال، منجر به مهار بیشتر ورود هوا میشود.
حمله آسم
اسپاسم یا گرفتگی نایژکها بهوسیله عوامل محیطی ازجمله گرد و غبار، آودگی، ذرات معلق هوا، آلرژنهای غذایی، تنباکو، عفونتهای تنفسی و استرس، حمله آسم را تحریک میکند. گرفتگی قفسه سینه، دشواری تنفس، افزایش سرفه و با صدا نفس کشیدن از علائم شروع حمله آسم است.
سندروم دیسترس تنفسی
«سندروم دسترس تنفسی حاد» (Acute respiratory distress syndrome | ARDS) اختلالی است که به دلیل تجمع مایع در آلوئولها ایجاد میشود. این بیماری ممکن است به دلیل آسیب مستقیم به ریه یا در اثر ابتلا به بیماریهای دیگر ایجاد شود.
- آسیب مستقیم ریه: عوامل مختلف با از بین برون سلولهای نوع I و II آلوئولی منجر به تغییر تبادل گازها و سندرم دیسترس تنفسی میشوند.
- عفونتهای باکتریایی و ویروسی با افزایش کشش سطحی و کاهش مساحت سطح، کاهش مییابد.
- در رفلاکس معده ورود اسید معده (HCl) به مسیرهای بالایی با تولید گاز هیدروژن سبب از بین رفتن سلولهای آلوئولی میشود.
- آسیب به بافت ریه ازجمله خونریزی داخلی میتواند سلولهای آلوئولی و تبادل گازها را تحت تاثیر قرار دهد.
- ذرات معلق در هوا و قرار گرفتن طولانیمدت در معرض مواد شیمیایی، یکی دیگر از عوامل ایجاد این سندروم است.
- آسیب غیرمستقیم به ریه: بیماریهایی که منجر به ایجاد التهاب مزمن و گسترده در بدن میشوند، احتمال ابتلا به سندروم دیسترس تنفسی را با تغییر غشای تنفسی افزایش خواهند داد.
- «عفونت خونی» (Sepsis) دلیل اصلی ابتلا به این سندروم است. در این شرایط، پاتوژن سیستم ایمنی را تحریک و سیتوکینها (اینترلوکین-۱، اینترلوکین-۶ و فاکتور نکروزکننده تومور) ترشح میشوند. این فاکتورها با افزایش نفوذپذیری غشای مویرگهای آلوئولی، سبب انتشار مایع به غشای پایه و آلوئول خواهند شد.
- عفونت پانکراس با افزایش سیتوکینها و آزاد شدن آنزیمهای گوارشی سبب التهاب گسترده در بدن، افزایش نفوذپذیری مویرگهای ریه و افزایش ضخامت غشای تنفسی خواهد شد.
- شکستن استخوانهای بلند سبب ورود مولکولهای چربی به خون میشود (آمبولی چربی). این مولکولها در خون به اولیکاسید تبدیل میشود و اولیکاسید با افزایش نفوذپذیری غشای مویرگ تبادل گازها را تغییر میدهد.
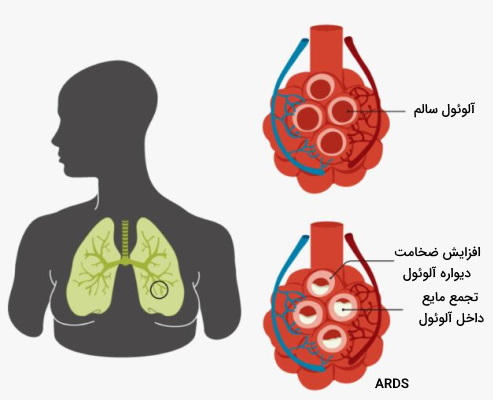
آسیب سلولهای آلوئولی و ورد پاتوژنها به آلوئول منجر به تحریک ماکروفاژهای این بخش از سیستم تنفسی میشود. ماکروفاژ تحریک شده سیتوکینهایی (اینترلوکین-۱، اینترلوکین-۶، اینترلوکین-۸ و فاکتور نکروزکننده تومور) ترشح میکنند که نوتروفیلهای مویرگی و کانالهای غشای سلولهای نوع II آلوئولی را فعال میکنند. باز شدن کانالهای غشایی سبب ورود مایع اضافی به سیتوپلاسم سلولها و سپس مایع میانبافتی میشود.
سیتوکینهای آزاد شده از ماکروفاژ و نوتروفیلهای خون، نفوذپذیری شبکه مویرگی آلوئولی و ورود پلاسما به مایع میانبافتی را افزایش میدهد. به علاوه تعداد مولکولهای چسبنده سلولی (CAMs) در این حالت افزایش مییابد که ورود نوتروفیلها به آلوئول را تسهیل میکند. نوتروفیلهای وارد شده به آلوئول، پروتئاز و اکسیژن فعال ترشح میکنند که آسیب سلولهای آلوئولی را افزایش خواهد داد و دیواره آلوئولی از بین میرود. در نتیجه مایع میانبافتی بیشتری وارد آلوئول خواهد شد. سلولهای مرده، پروتئینها (ازجمله فیبرین)، مایع میانبافتی و گلبولهای سفید در دیواره آلوئولها رسوب میکنند (غشای هایلن | Hyaline Membrane) و با افزایش ضخامت دیواره، تبادل گازها را کاهش میدهند.
به علاوه آسیب سلولهای نوع II با کاهش تولید سورفاکتانت و افزایش کشش سطحی در آلوئول همراه است. در نتیجه دیواره آلوئولها روی هم میافتد و سبب هایپوکسمیا میشود. در این حالت بدن تلاش میکند با افزایش ضربان قلب، خونرسانی به ریه و افزایش تعداد تنفس در دقیقه اکسیژن لازم برای فعالیتها را فراهم کند.
آمبولی ریه چیست؟
آمبولی ریه یا دستگاه تنفسی زمانی ایجاد میشود که لخته خون در سیستم گردش خون ششی ایجاد شود. اما انسداد رگهای ریه به دلایل دیگر نیز سبب ایجاد این بیماری میشود.
- تشکیل لخته در سیاهرگهای پایینی بدن (ترومبوسیس سیاهرگ عمیق | Deep Vein Thrombisis) یکی از عوامل اصلی ایجاد امبولی ریه است. در این شرایط لخته خون تشکیل شده ممکن است به قطعات کوچکتر تقسیم شود و همراه جریان خون به قلب و سپس گردش خون کوچک (گردش خون ششی) انتقال یابد.
- شکستن استخوانهای بسیار بلند، سبب آزاد شدن وریکولهای چربی ذخیره شده در مرکز این بافتها میشود. اگر این وزیکولها مسیر خون در رگهای گردش خون ششی را مسدود کنند، آمبولی چربی ایجاد میشود.
- تغییر فشار سریع در فشار جزئی گازهای خونی در غواصها، زمانی که از عمق دریا به سطح میآیند ممکن است انحلال گاز در خون را کاهش دهد و با تشکیل حباب در رگها سبب امبولی هوایی شود.
- در زمان بارداری اگر به هر دلیلی بخشی از مایع آمیونیتیک وارد خون شود، ممکن است پروتئينهای محلول در آن در خون تشکیل لخته دهند و مسیر خون را مسدود کنند.
وجود لخته خون در گردش خون ششی و شبکه مویرگی آلوئولها سبب کاهش جریان خون میشود و تبادل گازها و تهویه ششی را تغییر میدهد. در این شرایط تهویه ششی کامل برای دریافت اکسیژن وجود دارد اما خون کافی وارد آلوئولها نمیشود تا اکسیژن را دریافت کند. در نتیجه نسبت تهویه آلوئولی به خونرسانی افزایش و درصد اکسیژن اشباع خون کاهش خواهد یافت. کاهش اکسیژن سرخرگی گیرندههای شیمیایی کاروتید آئورت را تحریک میکند و انتقال پیام این گیرندهها بهوسیله عصب واگ به مرکز کنترل تنفس در ساقه مغز، سبب انقباض ماهیچههای تنفسی و افزایش تعداد و عمق تنفس میشود. افزایش تهویه با افزایش تبادل دیاکسید کربن بیش از حد طبیعی آلکالوز تنفسی را به دنبال دارد. از طرفی به دلیل کاهش خونرسانی به شش، با پیام مرکز کنترل قلب در مغز، ضربان و خروجی قلب افزایش مییابد (تاکیکاردی) تا کاهش خونرسانی به ریه را جبران کند. به علاوه مولکولهای شیمیایی موجود در لخته (ADP، TXa2 و سروتونین) انقباض ماهیچههای صاف نایژه را تحریک میکند و ورود هوا به آلوئول را کاهش میدهد. تمام این فرایندهای فیزیولوژیک سبب تنگی نفس و احساس خفگی بیمار میشود.
سوالات متداول
در این بخش به تعدادی از سوالات متداول پیرامون دستگاه تنفس انسان و ساز و کار آن پاسخ میدهیم.
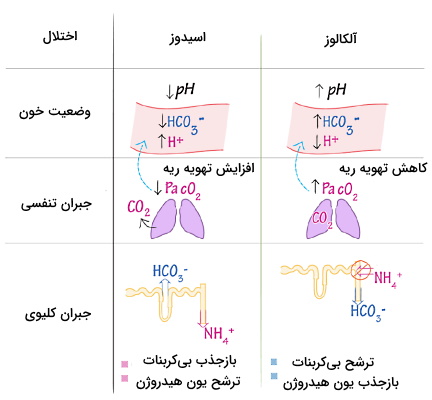
تفاوت اسیدوز تنفسی و متابولیک چیست ؟
کاهش pH مایعات بدن (کمتر از ۷٫۴) اسیدوز نام دارد. این وضعیت ممکن است به دلیل سنتز اسیدهای آلی ازجمله لاکتیکاسید و کتونها یا به دلیل ناکارامدی تهویه ریوی و خارج نشدن کامل گاز دیاکسید کربن ایجاد میشود. کاهش با تحریک گیرندههای شیمیایی محیطی، تهویه و خروج گاز را افزایش میدهد. اما تنظیم pH متابولیک به کمک کلیه انجام میشود. افزایش بازجذب یون سدیم و ترشح یون هیدروژن در نفرونها، اسیدوز متابولیک را جبران میکند.
تفاوت آلکالوز تنفسی و متابولیک چیست ؟
آلکالوز وضعیتی است که در آن pH مایعات بدن از ۷٫۴ بیشتر است. در آلکالوز تنفسی فشار جزئی گاز دیاکسید کربن در سرخرگها به کمتر از ۳۶ میلیمتر جیوه میرسد. در این شرایط نفرونهای کلیه یون بیکربنات بیشتری دفع و یون هیدروژن بیشتر بازجذب میکند. آلکالوز متابولیک به دلیل افزایش ترشح از نفرونها یا افزایش یون بیکربنات (اندکی پس از گوارش غذا در معده) ایجاد میشود. در این شرایط تهویه ریوی کاهش مییابد تا فشار جزئی گاز دیاکسید کربن در سرخرگها را تثبیت کند.
تفاوت دم و بازدم چیست ؟
دم ورود هوا به درون ریهها و بازدم خروج هوا از این اندام است. در دم ماهیچه دیافراگم و ماهیچههای بین دندهای منقبض میشوند و حجم ریه را افزایش و فشار هوای داخل آن را کاهش میدهند. اما در بازدم ماهیچههای بین دندهای و دیافراگم منبسط میشوند و کاهی حجم و افزایش فشار ریه، سبب خارج شدن هوا از بدن میشود. از آنجایی که در دم ماهیچهها با مصرف ATP منقبض میشوند، این فرایند فعال (Active) است. اما بازدم یک فرایند غیرفعال (Passive) است.













عالی . سپاس فراوان
سلام
همه پستاتون عالیه. ولی وقت نداریم زیر همه تشکر کنیم. درود بر شما