سرطان خون چیست؟ | علت، علائم، انواع، درمان و داروها — آنچه باید بدانید
بیشتر انواع سرطان خون که سرطان هماتولوژیک نیز نامیده میشوند از مغز استخوان آغاز میشوند، جایی که خون تولید میشود. سرطان خون زمانی اتفاق میافتد که سلولهای غیر طبیعی خون از کنترل خارج شده و عملکرد طبیعی را نشان نمیدهند. در این مطلب به اینکه سرطان خون چیست و چه مکانیسمی باعث ایجاد آن میشود، چه انواعی دارد و هریک با چه نشانههای همراه هستند و گزینههای درمانی انواع سرطان خون پرداختهایم.
تنظیم تقسیم سلولی در بدن
زندگی همه جانداران از یک سلول اولیه آغاز میشود. این سلول در رحم مادر شروع به انجام تقسیمات میتوز متوالی میکند، ابتدا به چهار سلول و سپس ۸ سلول و به همین ترتیب تقسیمات ادامه مییابند تا سلول اولیه به یک موجود پر سلولی با بافتهای سلولی و اندامهای تخصصی تبدیل شود. هنگام تولد جنین، دارای حدود ۲۰۰ نوع مختلف سلول و چندین هزار تریلیون سلول است.
پس از تولد نیز بسیاری از این سلولها همچنان تقسیم میشوند و به این ترتیب بافتهای مختلف تخصص و تکامل بیشتری پیدا میکنند و همچنین جایگزین سلولهای تخریب شده یا فرسوده میشوند. در هر دقیقه حدود ۱۰۰ میلیون سلول در بدن ما میمیرند و با سلولهای جدید جایگزین میشوند. تقسیم سلولی و مرگ سلولی فرآیندهای طبیعی هستند و با سیگنالهای خاصی کنترل میشوند.
معمولا تقسیم سلولی و مرگ سلولی در تعادل با یکدیگر رخ میدهند و به این ترتیب بدن تنها مقدار سلولهایی را تولید میکند که واقعا نیاز دارد.
علت سرطان چیست؟
سرطان وقتی ایجاد میشود که هنگام تقسیمات سلولی تغییراتی در DNA ایجاد و دچار جهشهای ژنتیکی میشود که عملکرد و الگوی تقسیمات سلولی را تحت تأثیر قرار میدهد. این سلولها به سیگنالهای طبیعی برای تقسیم و مرگ سلولی پاسخ مناسب نمیدهند که عواقب زیر را به دنبال دارد:
- سلولها زمانی تقسیم میشوند که نیازی به آن نیست.
- تقسیمات سلول به موقع متوقف نمیشوند.
- مرگ سلولی در زمان لازم رخ نمیدهد.
نرخ تقسیم این جمعیت سلولی بیشتر از سرعت مرگ آنها است و به این ترتیب به زودی یک توده سلولی تشکیل میشود که با تقسیمات متعدد خود و فشار وارد کردن به بافتهای افراد مانع از عملکرد سلولهای طبیعی میشود. معمولا یک جهش به تنهایی قادر به ایجاد سرطان نیست. برای ایجاد سرطان مجموعهای از فاکتورهای لازم هستند.
روزانه دهها سلول سرطانی در بدن ایجاد میشوند که توسط سلول ایمنی بدن از بین میروند. اما در صورتی که یکی از این سلولها از مکانیسم ایمنی محفوظ بمانند و دچار چندین جهش شده باشند، حیات و تقسیمات متعدد خود را ادامه خواهند داد.
در صورت انتقال یکی از این سلولها به قسمتهای دیگر بدن (متاستاز)، توده سرطانی در محل جدید هم تشکیل میشود. بر اساس اینکه چه نوع سلولی دچار جهش شده باشد، انواع سرطان به وجود میآیند. بر اساس شدت تقسیمات و نوع تودهها تشکیل شده بدخیم یا خوشخیم بودن سرطان مشخص میشود.
سرطان خون چیست؟
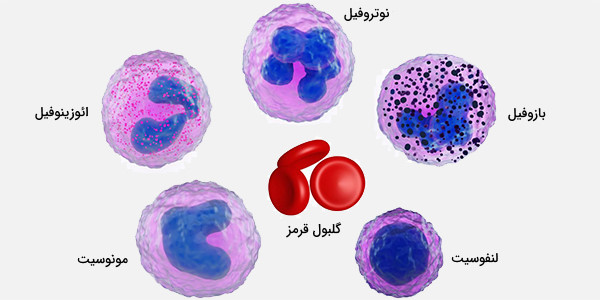
سلولهای خونی در داخل مغز استخوان ساخته میشوند و از همان جا است که سرطان خون شکل میگیرد و عملکرد طبیعی سلولهای خونی را مختل میکند. سرطان خون ممکن است در ردههای مختلف یا عملکردهای مختلف سیستم تولید کننده سلولهای خونی رخ بدهد به طور مثال سیستم تولید گلبولهای سفید، گلبول قرمز خون و یا پلاکتها که از اجزای خون هستند دچار اختلال شوند که هریک انواع مختلفی دارند. اگر علاقهمند به کسب اطلاعات بیشتر در مورد انواع مختلف سرطان و مکانیسم ایجاد آنها هستید مطالعه مطلب سرطان چیست؟ — به زبان ساده را به شما پیشنهاد میکنیم.
انواع سرطان خون چه هستند؟
سه نوع اصلی سرطان خون لوکمی، لنفوم و میلوم هستند.
- لوکمی (Leukemia): لوکمی یا لوسمی، از خون و مغز استخوان نشأت میگیرد. در لوکمی بدن بیش از حد گلبولهای سفید غیر طبیعی تولید و در توانایی مغز استخوان برای ساخت سلولهای قرمز خون و پلاکتها تداخل ایجاد میکند.
- سرطان لنفوم (Blood Cancer Lymphoma): در سلولهای لنفوسیت مربوط به سیستم ایمنی بدن ایجاد میشود و انواع مختلفی دارد.
- مولتیپل میلوم (Multiple myeloma): از سلولهای پلاسمای خون، نوعی گلبول سفید خون که در مغز استخوان ساخته میشود، به وجود میآید.
- سندرم میلودیسپلاستیک (Myelodysplastic Syndromes - MDS)
- نئوپلاسم بیشتکثیری مغز استخوان (Myeloproliferative neoplasm یا MPNs)
از نظر سرعت پیشرفت نیز میتوان سرطان خون را به دو نوع حاد و مزمن طبقهبندی کرد. در ادامه علائم انواع سرطان خون را توضیح دادهایم.
لوسمی چیست؟
لوسمی، گروهی از انواع سرطان خون هستند که معمولاً از مغز استخوان شروع و منجر به تولید تعداد زیادی سلول غیر طبیعی خون میشوند. این سلولهای خونی به طور کامل تکامل نیافتهاند و سلولهای لوسمی یا بلاست نامیده میشوند. علائم ممکن است شامل خونریزی و کبودی، خستگی، تب و افزایش خطر عفونت باشد. این علائم به دلیل کمبود سلولهای خونی طبیعی بروز میکند.
تشخیص این نوع سرطان خون به طور معمول با آزمایش خون یا بیوپسی مغز استخوان انجام میشود. تا به امروز علت دقیق سرطان خون ناشناخته باقی مانده اما اعتقاد بر این است که ترکیبی از عوامل ژنتیکی و عوامل محیطی (غیر ارثی) در این امر نقش دارند. عوامل خطر شامل سیگار کشیدن، اشعه یونیزان، برخی مواد شیمیایی (مانند بنزن)، شیمی درمانی قبلی و سندرم داون است. افرادی که سابقه خانوادگی سرطان خون دارند نیز در معرض خطر بیشتری هستند.
چهار نوع اصلی سرطان خون از نوع لوسمی وجود دارد:
- لوسمی حاد لنفوبلاستیک (ALL)
- لوسمی میلوئید حاد (AML)
- لوسمی لنفوسیتی مزمن (CLL)
- لوسمی میلوئیدی مزمن (CML)
سرطان خون و لنفوم هر دو متعلق به گروه گستردهتری از تومورها هستند که بر خون، مغز استخوان و سیستم لنفاوی تأثیر میگذارند که به عنوان تومورهای بافت خونساز و لنفوئید شناخته میشوند.
درمان ممکن است علاوه بر مراقبتهای حمایتی و مراقبتهای تسکینی در صورت لزوم، شامل ترکیبی از شیمی درمانی، پرتودرمانی، درمان هدفمند و پیوند مغز استخوان باشد. انواع خاصی از سرطان خون ممکن است با مراقبت و انتظار کنترل شود. موفقیت در درمان به نوع سرطان خون و سن فرد بستگی دارد. نتایج در جهان پیشرفته بهبود یافته است. میزان بقای پنج ساله در ایالات متحده 57٪ است.
در کودکان زیر 15 سال، بسته به نوع سرطان خون میزان بقای پنج ساله بیش از 60 یا حتی 90 درصد است. در کودکان مبتلا به سرطان خون حاد که پس از پنج سال سرطان عود نکرده باشد، احتمال بازگشت سرطان خون وجود ندارد. این شایعترین نوع سرطان خون در کودکان است، سه چهارم موارد سرطان خون در کودکان نوع لنفوبلاستیک حاد است. با این حال، بیش از 90 درصد از سرطان خون در بزرگسالان تشخیص داده میشود که CLL و AML بیشتر در بزرگسالان دیده میشود و در کشورهای پیشرفته بیشتر اتفاق میافتد.
علائم لوسمی چه هستند؟
انواع مختلفی از لوکمی، لوکمیا یا لوسمی وجود دارند. برخی از آنها به سرعت پیشرفت میکنند و حاد هستند و احتمالاً علائم آنها خیلی ناگهانی بروز میکنند.
اشکال دیگر لوکمی ممکن است سالها طول بکشند تا علامتی ایجاد کنند و مزمن شناخته میشوند. اولین نشانه ممکن است نتایج غیر طبیعی در یک آزمایش خون معمولی دیده شود. بیشتر علائم لوکمی به این دلیل اتفاق میافتند که سلولهای سرطانی مانع از عملکرد طبیعی سلولهای سالم میشوند.
- آنمی یا کم خونی: وقتی به اندازه کافی گلبول قرمز تولید نشود یا گلبولهای قرمز موجود عملکرد مناسبی نداشته باشند. فرد معمولا نشانههای زیر را مشاهده میکند:
- خستگی مفرط و ضعف
- کوتاه شدن تنفس
- سرگیجه
- رنگ پریدگی صورت
- درد قفسه سینه
- کاهش قدرت لخته شدن خون: پلاکتها مسئول لخته شدن خون هستند و در صورت کافی نبودن تعداد آنها، یک زخم کوچک نیز ممکن است مدت زمان طولانی باعث خونریزی شود یا خونریزی از بینی به دفعات اتفاق بیفتد. از نشانههای دیگر کمبود پلاکت میتوان به موارد زیر اشاره کرد:
- ایجاد مکرر کبودی در نقاط مختلف بدن
- خونریزی لثهها
- نقاط کوچک قرمز زیر پوست که ناشی از پاره شدن مویرگها هستند.
- مدفوع تیره به دلیل دفع خون یا وجود رگههای خون در مدفوع
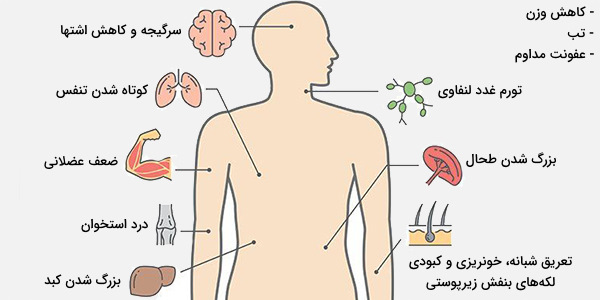
از آنجا که در مبتلایان به لوکمی گلبولهای سفید خون به خوبی با عفونت مقابله نمیکنند، عفونتهای پی در پی یا عود مجدد آنها، طولانی شدن دوره بیماری یا عدم بهبود دیده میشوند. تب کردن و عرق شبانه از دیگر علائم این نوع سرطان خون هستند.
سلولهای سرطانی میتوانند در غدد لنفاوی، لوزهها، کبد و طحال جمع شده و باعث تورم آنها شوند. تورم یا وجود توده زیر گردن یا زیر بغل، احساس سیری بعد از خوردن مقدار کمی غذا، کاهش وزن بدون رژیم گرفتن و دردهای استخوان به دلیل رشد سلولهای سرطانی نیز ممکن است مشاهده شوند.
علائم سرطان لنفوم چه هستند؟
سیستم لنفاوی گلبولهای سفید خونی لنفوسیت نام دارد که با عفونت مبارزه میکند. سرطان لنفوم باعث میشود بدن لنفوسیتهایی تولید کند که از کنترل خارج شدهاند و به این ترتیب مقاومت بدن در برابر بیماریها دچار مشکل میشود. این لنفوسیتهای سرطانی در غدد لنفاوی جمع میشوند و گلبولهای سفید طبیعی را به خود جذب کرده و باعث تشکیل توده میشوند.
بنابراین تورم غدد لنفاوی گردن، زیر بغل یا کشاله ران نشانههای اصلی سرطان لنفوم هستند که با فشار آوردن به بافتهای اطراف خود ممکن است باعث سرفه، تنگی نفس، درد در قفسه سینه، شکم یا استخوانها شوند. بزرگ شدن طحال و به دنبال آن احساس سیری زودرس، از علامتهای سرطان لنفوم هستند.
لنفوم هوچکین، نوعی سرطان خون نادر است اما به طور مثال در انگلیس سالانه حدود 2000 نفر مبتلا به این بیماری هستند، آمار ابتلا در این کشور که در هر صد هزار نفر سه نفر مبتلا به لنفوما وجود دارد.
انواع سرطان لنفوم
همانطور که گفته شد سرطان لنفوم یا سرطان سیستم لنفاوی است و در اثر تقسیم تهاجمی لنفوسیتها به وجود میآید. بر این اساس که سلولها با چه مکانیسمی دچار جهش ژنتیکی و سرطان خون میشوند و چگونه رفتار میکند، انواع مختلفی از سرطان لنفوم وجود دارند.
- لنفوم هوچکین (Hodgkin Lymphoma): در سیستم لنفاوی و سلولهای لنفوسیت ایجاد میشود. لنفوم هوچکین با وجود یک لنفوسیت غیرطبیعی به نام سلول Reed - Sternberg مشخص میشود. دو نوع لنفوم هوچکین وجود دارند:
- لنفوم هوچکین کلاسیک: شایعترین نوع لنفوم هوچکین است.
- لنفوم هوچکین لنفوسیت ندولار (NLPHL): NLPHL 10٪ موارد لنفوم هوچکین را تشکیل میدهد.
- لنفوم غیر هوچکین (Non-Hodgkin Lymphoma): نوعی سرطان خون که در سیستم لنفاوی از سلولهایی به نام لنفوسیتها ایجاد میشود، نوعی گلبول سفید که به بدن کمک میکند تا با عفونت مبارزه کند. لنفوم غیر هوچکین نیز دو زیرگروه دارد که عبارتند از:
- لنفوم بزرگ سلول بی منتشر (Diffuse Large B Cell Lymphoma)
- لنفوم فولیکولار (Follicular Lymphoma)
- لنفوم بورکیت (Burkitt's Lymphoma)
در ادامه این مبحث مفصلتر راجع به انواع سرطان لنفاوی توضیح دادهایم.
سرطان لنفوم هوچکین چیست؟
در لنفوم هوچکین، لنفوسیتهای سرطانی سلولهای Reed - Sternberg نامیده میشوند. اگر این سلولها در نمونه بیوپسی غدد لنفاوی یافت شوند، به تشخیص لنفوم هوچکین است. مرحلهبندی لنفوم هوچکین نشان میدهد که بیماری فرد چقدر گسترش یافته است. در این سیستم با اعداد رومی از یک تا چهار (I ،II ،III ،IV) مرحله برای طبقهبندی مراحل لنفوم استفاده میشود.
مرحلهبندی برای لنفوم هوچکین بر اساس علائمی است که شما دارید و اینکه چند مکان در بدن شما تحت تأثیر لنفوم قرار دارد. برای هر مرحله از لنفوم هوچکین، یک حرف A یا B میتواند اضافه شود که نشان میدهد علائم خاصی وجود دارد. در نوع B این علائم دیده میشوند که در نوع A وجود ندارند:
- تب (بالاتر از 38 درجه سانتیگراد)
- تعریق شبانه
- کاهش وزن بدون دلیل در شش ماه گذشته (حداقل 10 درصد یا یک دهم وزن قبلی).
به عنوان مثال در مراحل اولیه این سرطان خون با I و IIA نشان داده میشود. مراحل IIB ، III (A یا B) و IV (A یا B) بیماری پیشرفته هستند. علاوه بر اینها، گاهی از علامت X نیز استفاده میشود که نشاندهنده وجود تودههای لنفومی بسیار بزرگ است.
علت لنفوم هوچکین چیست؟
علت این نوع سرطان خون به طور دقیق مشخص نیست اما عواملی وجود دارند که ریسک ابتلا را افزایش میدهند:
- سن: در هر سنی احتمال ایجاد لنفوم وجود دارد اما در افراد بالای ۷۵ سال ریسک آن بالاتر است.
- جنسیت: در مردان آمار سرطان لنفوم کمی بالاتر از زنان است.
- سیستم ایمنی ضعیف: ابتلا به بیماریهای زمینهای مانند ایدز یا آرتریت روماتوئید یا پیوند عضو که باعث سرکوب ایمنی بدن میشوند.
- ویروس اپستین - بار (Epstein - Barr Virus): این ویروس باعث بروز تب غده میشود و افرادی که در معرض آن قرار گرفتهاند ریسک بالاتری در ابتلا به لنفوم هوچکین دارند.
- سابقه خانوادگی: لنفوم هوچکین ارثی نیست، اگرچه برخی شواهد نشان میدهند که در صورت ابتلای خانواده درجه یک به لنفوم هوچکین یا انواع دیگر سرطان خون شانس لنفوم هوچکین کمی افزایش مییابد. این اثر ممکن است ناشی از سبک زندگی مشابه اعضای یک خانواده نیز باشد.
علائم لنفوم هوچکین چه هستند؟
علائم ممکن است قبل یا بعد از تشخیص سرطان لنفوم مشاهده شوند و بین افراد مختلف متفاوت باشند. بسیاری از علائم نیز ممکن است مشابه نشانههای خیلی از بیماریهای دیگر باشد و بنابراین نباید با دیدن هر علامتی به سرطان لنفوم مشکوک شوید. آزمایشات تخصصی و نظر پزشک متخصص در این زمینه مهم هستند.
شایعترین علامت لنفوم هوچکین تورم در گردن یا بالای استخوان ترقوه است. معمولا این گرههای بزرگ شده بدون درد هستند. همچنین ممکن است غدد لنفاوی متورم در زیر بغل، کشاله ران یا هر قسمت دیگر ایجاد شوند. اگر گره آسیب دیده در محل عمقیتری باشد، ممکن است تورم دیده نشود اما در اثر فشار بر بافت یا اندامهای اطراف علائمی ایجاد کند یا در عکسبرداری مشاهده شود.
به عنوان مثال، لنفوم هوچکین در قفسه سینه ممکن است منجر به سرفه یا نفس نفس زدن شود. وجود سه علامت خاص لنفوم هوچکین که علائم B شناخته میشوند، نشاندهنده درجه پیشرفت لنفوم هستند. این علائم عبارتند از:
- تب: 38 درجه سانتیگراد یا بالاتر در حالی که هیچ نشانهای از عفونت وجود ندارد.
- کاهش وزن بدون دلیل در شش ماه گذشته (10 درصد یا بیشتر از وزن قبلی)
- تعریق شبانه
ممکن است علائم دیگری مانند خستگی و خارش (به طور گسترده یا در یک نقطه) نیز در مبتلایان به لنفوم هوچکین دیده شوند اما جزو علائم B نیستند، بنابراین از آنها به عنوان راهنمای تصمیمات درمانی استفاده نمیشود.
درمان سرطان لنفوم هوچکین چیست؟
درمان لنفوم هوچکین معمولاً بسیار موفقیتآمیز است. روش درمان به نتایج آزمایش، علائم، استیج یا مرحله سرطان خون و سلامت عمومی بیمار بستگی دارد. در تعداد کمی از افراد، لنفوم هوچکین به اولین درمان پاسخ نمیدهد (بیماری مقاوم) یا اگرچه در ابتدا به خوبی به درمان پاسخ داده اما مجددا عود میکند (راجعه).
در این شرایط احتمالا از دوزهای بالاتر شیمی درمانی و به دنبال آن پیوند سلولهای بنیادی (پیوند مغز استخوان) با هدف جایگزین کردن سلولهای تخریب شده با سلولهای بنیادی سالم استفاده خواهد شد. پس از اتمام دوره درمانی و بهبودی، نباید واکسنهای زنده مانند واکسن تب زرد، سرخک و زونا دریافت شوند، زیرا احتمال ابتلا به بیماری بالا است.
افراد مبتلا به لنفوم هوچکین نباید خون یا هر محصول خونی دیگری مانند پلاکت که تحت تابش قرار نگرفته است، دریافت کنند. در موارد اضطراری، میتوان از خون تابش نخورده استفاده کرد.
شیمی درمانی
اولین گزینه درمانی بیشتر افراد مبتلا به لنفوم هوچکین شیمیدرمانی و معمولا شامل ترکیبی از داروها به نام ABVD است که به ترتیب حروف اختصاری برای آدریامایسین، بلسومایسین، وینبلاستین و داکاربازین هستند. شیمیدرمانیهای قویتری مانند BEACOPP هم انجام میشوند. کودکان و افراد زیر ۲۰ سال معمولا از ترکیب دارویی به نام OEPA استفاده میکنند.
شیمی درمانی به صورت دورهای است تا بدن فرصت بازسازی و ترمیم داشته باشد و فاصله بین دورههای درمانی بر اساس شرایط بیمار متفاوت است. اگر بیماری در مرحله اولیه (I یا IIA) باشد، درمان عموماً دو تا شش دوره شیمی درمانی خواهد بود. همچنین ممکن است برای جلوگیری از بازگشت بیماری رادیوتراپی یا پرتودرمانی غدد لنفاوی انجام شود. در مرحله پیشرفته لنفوم هوچکین (مرحله IIB-IV)، معمولاً شش دوره شیمی درمانی مبتنی بر ABVD انجام میشود.
بعد از دو دوره ABVD، اسکن PET / CT انجام میگیرد و بر اساس نتیجه، چهار دوره شیمی درمانی بعدی بدون بلاومایسین (که به AVD معروف است) و گاهی همراه با چند جلسه رادیوتراپی انجام خواهد شد. در صورت آغاز شیمی درمانی با شدت بیشتر مانند BEACOPP، ممکن است در مجموع فقط به چهار دوره شیمی درمانی نیاز باشد که به نتیجه PET اسکن بعد از دو دوره درمان بستگی خواهد داشت.
شیمی درمانی برای اکثر افراد مبتلا به لنفوم هوچکین ممکن است با عوارض جانبی همچون موارد زیر همراه باشد که شدید نیستند و معمولاً با قطع درمان از بین میروند:
- تب
- یبوست
- خستگی
- سرفه
- نفس نفس زدن
- ریزش مو
- خونریزی یا کبودی
- کم خونی (کاهش گلبول قرمز) که باعث رنگپریدگی و خستگی میشود.
- زخمهای دهان
- حالت تهوع و استفراغ
- اشتهای ضعیف و تغییرات وزنی
- از دست دادن حس بویایی و چشایی
برخی از عوارض، فقط در صورت مصرف داروهای خاص شیمی درمانی اتفاق میافتند. به عنوان مثال داروی بلئومایسین در ABVD، میتواند باعث سرفه یا نفس نفس زدن شود. داروی داکاربازین در ABVD، ممکن است در محل تجویز درد ایجاد کند. که در صورت مشاهده هرکدام از این موارد، باید فورا به پزشک اطلاع داده شود.
عوارض جانبی ناشی از استروئیدها میتوانند شامل موارد زیر باشند:
- احساس آشفتگی
- افزایش وزن
- احتباس آب در اطراف صورت و مچ پا
- افزایش اشتها
- افزایش قند خون به ویژه در افراد دیابتی
درمان لنفوم هوچکین میتواند بر قدرت باروری تأثیر بگذارد. میزان خطر بستگی به درمان انجام شده دارد. در زنان با افزایش سن، خطر ناباروری بیشتر میشود زیرا این احتمال وجود دارد که شیمی درمانی منجر به یائسگی زودتر شود.
بنابراین در صورت تصمیمی به بارداری بهتر است قبل از شروع درمان در مورد گزینههای حفظ باروری مانند فریز تخمدان، تخمک یا تخم با متخصص مشورت کنید. جلوگیری از بارداری حین انجام دوره شیمی درمانی ضرورت دارد چون برای به شدت جنین آسیبزا هستند.
رادیوتراپی
در رادیوتراپی از اشعه با انرژی بالا برای از بین بردن سلولهای سرطانی در یک ناحیه خاص استفاده میشود. رادیوتراپی در مراحل اولیه سرطان لنفوم هوچکین و چند ناحیه محدود از بدن، معمول است. گاهی ممکن است برای کوچکتر شدن غدد لنفاوی در مراحل بعدی بیماری رادیوتراپی انجام شود. قبل از انجام رادیوتراپی، اسکن انجام میشود تا محل دقیق رادیوتراپی مشخص شود. رادیوتراپی مدت زمان کمی طول میکشد و دردناک نیست.
لنفوم بزرگ سلول B منتشر چیست؟
شایعترین نوع لنفوم غیر هوچکین (NHL) درجه بالا است. به طور مثال در انگلیس، سالیانه ده هزار نفر مبتلا به NHL تشخیص داده میشوند. لنفوم بزرگ سلول B منتشر در سالمندان شیوع بالاتری دارد و در کودکان نادر است. در DLBCL، لنفوسیتهای غیرطبیعی در غدد لنفاوی یا اندامها جمع شده و باعث ایجاد توده یا تورم میشوند. علائم به بزرگی تودهها و تورم و محل قرارگیری آنها در بدن بستگی دارد.
روشهای درمانی برای هر نوع NHL، متفاوت است و نوع لنفوم بر اساس علائم و محل آنها در بدن طبقهبندی میشود. به جز دلایلی که برای لنفوم هوچکین ذکر شدند، میتوان به موارد زیر در مورد لنفوم بزرگ سلول B منتشر اشاره نمود:
- عفونت: برخی عفونتهای ویروسی مانند ایدز و ویروس لوسمی سلول لنفاوی سلول T انسانی (HTLV-1) میتوانند ریسک ایجاد DLBCL را بالا ببرند.
- NHL درجه پایین: در برخی افراد NHL درجه پایین میتواند به نوع درجه بالا تبدیل شود. هر ساله حدود ۳ درصد از موارد درجه پایین که لنفوم فولیکولار نام دارد، به نوع درجه بالا و معمولا DLBCL تبدیل میشوند.
درمان لنفوم بزرگ سلول B منتشر
درمان DLBCL معمولاً ترکیبی از انواع مختلف درمان را شامل میشود. چندین گزینه درمانی وجود دارد که پزشکان برای NHL درجه بالا، بر اساس شرایط بیمار درمان موردنظر را انتخاب میکنند. درمان این نوع لنفوم به صورت انفرادی یا ترکیبی از روشهای زیر است:
- شیمی درمانی
- پرتو درمانی
- درمانهای هدفمند (بیولوژیکی): از بدن برای حمله به سلولهای سرطانی یا کنترل رشد آنها پشتیبانی میکنند.
- استروئیدها: در از بین بردن سلولهای لنفوم بسیار مؤثر هستند، اغلب در کنار شیمی درمانی و درمانهای هدفمند استفاده میشوند.
- تزریق فاکتور رشد (G-CSF): مغز استخوان را به ساختن گلبولهای سفید ترغیب میکند تا از بروز عفونت جلوگیری شود.
اما رایجترین ترکیب دارویی برای DLBCL اختصارا R-CHOP نام دارد که ترکیبی از داروهای زیر است:
- ریتوکسیماب (Rituximab): یکی از گروهی از داروها به نام آنتی بادی مونوکلونال، نوعی درمان هدفمند است.
- سیکلوفسفامید (Cyclophosphamide): داروی شیمی درمانی
- هیدروکسی دونوروبیسین (Hydroxydaunorubicin): داروی شیمی درمانی
- وین کریستین (Vincristine): داروی شیمی درمانی
- ٰپردنیزون (Prednisone): داروی استروئیدی
لنفوم فولیکولار چیست؟
لنفوم فولیکولار نوعی لنفوم غیر هوچکین (NHL) است که لنفوسیتهای B را تحت تأثیر قرار میدهد و بر سیستم لنفاوی و سیستم ایمنی بدن شما تأثیر می گذارد که هر دو بخشی از دفاع طبیعی بدن در برابر عفونت هستند. در لنفوم فولیکولار، لنفوسیتهای غیرطبیعی در غدد لنفاوی یا اندامها جمع شده و باعث ایجاد توده یا تورم میشوند.
علائم به وجود توده، تورم و محل قرارگیری در بدن بستگی دارند. لنفوم فولیکولار یک NHL درجه پایین است. از آنجا که رشد کندی دارد، برخی از افراد مبتلا به لنفوم فولیکولی به درمان فوری احتیاج نخواهند داشت اما باید به صورت منظم معاینه شوند.
سندرم نئوپلاسم بیشتکثیری مغز استخوان چیست؟
نوعی سرطان خون نادر که گلبولهای سفید، گلبول قرمز یا پلاکتهای اضافی در مغز استخوان تولید میشوند.«میلو» به مغز استخوان، «پرولیفراتیو» به رشد سریع سلولهای خونی و «نئوپلاسم» به رشد را غیر طبیعی و کنترل نشده اشاره دارند. تولید بیش از حد سلولهای خونی غالباً با جهش در سلولهای سوماتیک همراه است.
در موارد نادر، برخی از MPNها مانند میلوفیبروز اولیه ممکن است به لوسمی میلوئید حاد تبدیل شوند. انواع سندرم میلودیسپلاستیک در اثر جهش سوماتیک در سلولهای پیشساز (سلولهای بلاست) از ردههای میلوئیدی در مغز استخوان و رشد غیر طبیعی آنها ایجاد میشوند.
سندرم میلودیسپلاستیک چیست؟
سندرم میلودیسپلاستیک (MDS) یکی از گروههای سرطان خون است که در آن سلولهای خون نابالغ در مغز استخوان بالغ نمیشوند، بنابراین به سلولهای خونی سالم تبدیل نمیشوند. در اوایل، هیچ علامتی به طور معمول دیده نمی شود. بعداً، علائم ممکن است شامل احساس خستگی، تنگی نفس، اختلالات خونریزی، کم خونی یا عفونتهای مکرر باشد.
بعضی از انواع ممکن است به لوسمی میلوئید حاد تبدیل شوند. عوامل خطر شامل شیمی درمانی یا پرتودرمانی قبلی، قرار گرفتن در معرض برخی مواد شیمیایی مانند دود تنباکو، آفتکشها و بنزن و قرار گرفتن در معرض فلزات سنگین مانند جیوه یا سرب است. مشکلات مربوط به تشکیل سلولهای خونی منجر به ترکیبی از شمارش گلبولهای قرمز خون، پلاکت و گلبولهای سفید خون میشود.
بعضی از انواع سلولهای خونی نابالغ که بلاست نامیده میشوند، در مغز استخوان یا خون افزایش مییابند. انواع MDS براساس تغییرات خاصی در سلولهای خون و مغز استخوان ایجاد میشوند. درمان شامل مراقبتهای حمایتی (مانند انتقال خون، داروهایی برای افزایش تولید گلبولهای قرمز خون و آنتیبیوتیک)، دارو درمانی و پیوند سلولهای بنیادی خونساز است.
درمان دارویی مصرف داروهای لنالیدومید، آنتیتیموس گلوبولین و آزازیتیدین است. افراد خاصی را میتوان با شیمی درمانی و به دنبال آن پیوند سلولهای بنیادی از اهدا کننده مناسب درمان کرد. معمولا افراد بالای ۷۰ سال در خطر این سندرم هستند.
علائم سندرم میلودیسپلاستیک چه هستند؟
علائم و نشانههای سندرم میلودیسپلاستیک غیر اختصاصی و به طور کلی مربوط به سیتوپنی خون هستند:
- کم خونی: تعداد کم RBC یا کاهش هموگلوبین با علائم:
- خستگی مزمن
- تنگی نفس
- احساس سرما
- گاهی اوقات درد قفسه سینه
- نوتروپنی: کاهش تعداد نوتروفیلها و افزایش حساسیت به عفونت
- ترومبوسیتوپنی: کاهش میزان پلاکتها و افزایش خونریزی، اکیموز (کبودی)، خونریزی زیر جلدی منجر به پورپورا یا پتشیا
بسیاری از افراد علامتی ندارند و سیتوپنی خون یا سایر اختلالات خونی به عنوان بخشی از آزمایش شمارش معمول خون مشخص میشوند:
- نوتروپنی، کم خونی و ترومبوسیتوپنی
- اسپلنومگالی (بزرگ شدن طحال) یا به ندرت هپاتومگالی (بزرگ شدن کبد)
- گرانولهای غیر طبیعی در سلولها، شکل و اندازه هسته غیر طبیعی
- ناهنجاری کروموزومی شامل انتقال کروموزومی و تعداد غیر طبیعی کروموزوم
حدود 50٪ از میزان مرگ و میر در افراد مبتلا به این نوع سرطان خون ناشی از خونریزی یا عفونت است. با این حال، سرطان خون که در نتیجه میلودیسپلازی رخ میدهد، به طور قابل توجهی در برابر درمان مقاوم است. کم خونی در دوره اولیه بیماری شیوع دارد و علائم در بیشتر بیماران با خستگی و ضعف، تنگی نفس و رنگپریدگی آغاز میشود.
حداقل نیمی از بیماران بدون علامت هستند و MDS آنها فقط به طور تصادفی در آزمایش روتین شمارش خون مشخص میشود. سابقه شیمی درمانی قبلی یا قرار گرفتن در معرض اشعه عامل مهمی در بررسی سابقه پزشکی فرد هستند. تب و کاهش وزن باید به جای سندرم میلو دیستپلاستیک، احتمال سندرم میلوپرولیفراتیو را بالا میبرند.
علل سندرم میلودیسپلاستیک چه هستند؟
MDS اغلب بدون علت قابل شناسایی ایجاد میشود. عوامل خطر شامل قرار گرفتن در معرض عواملی مانند اشعه، بنزن و برخی از شیمی درمانیها هستند که باعث آسیب DNA میشوند. سندرم میلودیسپلاستیک ثانویه میتواند به عنوان یک مسمومیت دیررس ناشی از درمانهای سرطان خون ایجاد شود (درمان MDS ،t-MDS همراه).
سندرم میلودیسپلاستیک، به طور معمول 3 تا 7 سال پس از قرار گرفتن در معرض اشعه یا عوامل آلکیله کننده مانند بوسولفان، نیتروسوره یا پروکاربازین، اتفاق میافتد و از دست دادن کروموزوم 5 یا 7 را نشان میدهد.
MDS پس از قرار گرفتن در معرض مهار کنندههای DNA توپوایزومراز II تنها پس از 1 تا 3 سال رخ میدهد. سایر اختلالات موجود در مغز استخوان مانند کم خونی آپلاستیک اکتسابی به دنبال درمان سرکوب سیستم ایمنی و کم خونی فانکونی میتوانند به سندرم میلودیسپلاستیک تبدیل شوند.
ماکروگلوبولینمی والدنشتروم چیست؟
«ماکروگلوبولینمی والدنشتروم» (Waldenström's Macroglobulinemia) یابه اختصار WM نوعی سرطان خون است که دو نوع از لنفوسیتهای B را تحت تأثیر قرار میدهد:
- سلولهای لنفوپلاسماسیتوئید
- سلولهای پلاسما
هر دو نوع سلول، از گلبولهای سفید خون هستند. ماکروگلوبولینمی والدنشتروم با داشتن سطح بالایی از آنتیبادی در خون و ایمونوگلوبولین M (IgM) مشخص میشود. ماکروگلوبولینمی والدنشتروم یک لنفوم با رشد کند و نوعی لنفوپرولیفراتیو و خصوصیات بالینی آن مشابه با لنفومهای غیرهوچکین است.
ماکروگلوبولینمی والدنشتروم معمولاً به عنوان نوعی دیسکرازی سلول پلاسما طبقهبندی میشود، شبیه سایر دیسکرازیهای سلول های پلاسما که به عنوان مثال منجر به مولتیپل میلوما میشود، WM معمولاً با دو مرحله بالینی بدون علامت اما به تدریج بیشتر از قبل بدخیم، گاموپاتی مونوکلونال IgM با اهمیت نامشخص (به عنوان مثال IgM MGUS) و ماکروگلوبولینمیای Waldenstroldm مشخص میشود.
طیف دیسپلازی ماکروگلوبولینمی والدنشتروم، از سایر طیفهای دیسکرازی سلول پلاسما متفاوت است زیرا شامل نه تنها سلولهای پلاسما نابجا بلکه سلولهای لنفوپلاسماسیتوئید انحرافی و IgM میشود در حالی که سایر دیسکرازیهای پلاسما ایزوفرمهای دیگر آنتیبادی را درگیر میکنند.
علائم ماکروگلوبولینمی والدنشتروم چه هستند؟
علائم و نشانههای ماکروگلوبولینمی والدنشتروم شامل ضعف، خستگی، کاهش وزن و خونریزی مزمن بینی و لثه هستند. نوروپاتی محیطی در 10 درصد بیماران رخ میدهد. بزرگ شدن غدد لنفاوی، طحال یا کبد در 30 تا 40 درصد از موارد وجود دارد. سایر علائم و نشانه های احتمالی شامل تاری یا از دست دادن بینایی، سردرد و (به ندرت) سکته مغزی یا کما است.
درمان سرطان خون ماکروگلوبولینمی والدنشتروم چیست؟
هیچ درمان تضمینی برای ماکروگلوبولینمی والدنشتروم وجود ندارد. در صورت عدم وجود علائم، بسیاری از پزشکان به راحتی بیمار را تحت نظر قرار میدهند. این موارد بدون علامت اکنون به عنوان دو مرحله از قبل بدخیم پی در پی طبقهبندی میشوند، گاموپاتی مونوکلونال IgM با اهمیت نامشخص (به عنوان مثال IgM MGUS) و ماکروگلوبولینمیای Waldenström اما گاهی اوقات، این بیماری میتواند کشنده باشد.
در صورت شروع درمان، باید هم سطح پارا پروتئین و هم سلولهای B لنفوسیتی را برطرف کند. درمان شامل آنتیبادی مونوکلونال ریتوکسیماب است، گاهی اوقات در ترکیب با داروهای شیمی درمانی مانند کلرامبوسیل، سیکلوفسفامید یا وین کریستین یا با تالیدومید. کورتیکواستروئیدها مانند پردنیزون نیز ممکن است به صورت ترکیبی استفاده شوند.
از پلاسمافرز برای از بین بردن پاراپروتئین از خون میتوان برای درمان سندرم هایپر ویسکوزیته استفاده کرد اگرچه به بیماری زمینهای نمیپردازد. ایبروتینیب عامل دیگری است که برای استفاده در این شرایط تأیید شده است. درمان ترکیبی با ایبروتینیب و ریتوکسیماب بقا بدون پیشرفت پیشرفت بیماری به طور قابل توجهی بالاتر از درمان فقط با ریتوکسیماب بود. اخیراً پیوند مغز استخوان اتولوگ به گزینههای درمانی موجود اضافه شده است.
وقتی مقاومت اولیه یا ثانویه به طور مداوم ایجاد شود، پیوند سلولهای بنیادی آلوژنیک میتواند باعث بهبودی علائم در بیمارانی شود که تحت درمانهای قوی هستند.
لنفوم بورکیت چیست؟
لنفوم بورکیت یک سرطان خون در سیستم لنفاوی به ویژه لنفوسیتهای B است. نام آن به نام دنیس پارسونز بورکیت، جراح ایرلندی است که اولین بار بیماری را در سال 1958 هنگام کار در آفریقای استوایی توصیف کرد. میزان کلی درمان لنفوم بورکیت در کشورهای پیشرفته حدود 90 درصد است اما در کشورهای در حال توسعه نرخ درمان پایینتری دارد. لنفوم بورکیت در بزرگسالان غیر معمول است و پیش آگهی بدتری دارد.
انواع سرطان لنفوم بورکیت چه هستند؟
لنفوم بورکیت را میتوان به سه نوع اصلی بالینی تقسیم کرد که انواع بومی، پراکنده و وابسته به نقص ایمنی هستند.
- بومی: (که به آن نوع آفریقایی نیز گفته میشود) معمولاً در کودکانی که در مناطق بومی مالاریا در جهان زندگی میکنند (به عنوان مثال، آفریقای استوایی، برزیل و پاپوآ گینه نو) رخ میدهد. عفونت ویروس اپشتین بار (EBV) تقریباً در همه بیماران دیده میشود. اعتقاد بر این است که مالاریای مزمن مقاومت در برابر EBV را کاهش میدهد و به آن اجازه میدهد تا حفظ شود.
- پراکنده: این بیماری به طور مشخص فک یا سایر استخوانهای صورت، ایلئوم دیستال، سکوم، تخمدانها، کلیه یا پستان را درگیر میکند. نوع پراکنده لنفوم بورکیت (همچنین به عنوان غیر آفریقایی نیز شناخته میشود) متداولترین نوع در جاهایی است که مالاریا هولوآندمیک نیست. سلولهای تومور ظاهری مشابه سلولهای سرطان خون از نوع لنفوم بومی کلاسیک بورکیت دارند. لنفوم پراکنده به ندرت با ویروس اپشتین بار ارتباط دارد.
- وابسته به نقص سیستم ایمنی: لنفوم غیر هوچکین، 30 تا 50 درصد از بورکیت دوران کودکی را تشکیل میدهد. در مقایسه با نوع بومی، فک کمتر درگیر میشود. منطقه ایلئوسکال محل مشترک درگیری است. لنفوم بورکیت مرتبط با نقص ایمنی معمولاً با ابتلا به بیماریهای خودایمنی، عفونت HIV همراه بوده یا در شرایط بیماران پس از پیوند که داروهای سرکوب کننده سیستم ایمنی مصرف میکنند، رخ میدهد. لنفوم بورکیت میتواند یکی از بیماریهای مرتبط با تظاهرات اولیه ایدز باشد.
با بررسی مورفولوژیک (به عنوان مثال مطالعه میکروسکوپی) یا ایمونوفنوتیپ، تمایز این سه نوع لنفوم بارکیت تقریباً غیرممکن است. لنفوم بورکیت مرتبط با نقص ایمنی ممکن است ظاهر پلاسماسیتی یا پلومورفیسم بیشتری را نشان دهد اما این ویژگیها خاص نیستند. لنفوم بورکیت معمولاً با عفونت لنفوسیت B با ویروس Epstein-Barr (EBV) همراه است. نوع اپیدمی لنفوم بورکیت (eBL) تقریباً در همه موارد با عفونت EBV مرتبط است.
نوع پراکنده که 1200 پوند در سال در ایالات متحده را مبتلا میکند، فقط در 10 تا 15 درصد از موارد با ویروس در ارتباط است. نوع مرتبط با نقص ایمنی لنفوم بورکیت، 30 تا 40 درصد افراد مبتلا به ایدز ناشی از و موارد نادر بیمارانی را که مغز استخوان یا پیوند عضوی دیگری دریافت میکنند، مورد حمله قرار میدهد. در موارد اخیر، افراد تقریباً همیشه شیمی درمانی فشرده دریافت کردهاند و بنابراین نقص ایمنی دارند.
حدود 30٪ از افراد مبتلا به نوع نقص ایمنی به EBV آلوده شدهاند. این واقعیت که برخی از موارد لنفوم بورکیت شامل EBV نیست، اجازه میدهد بسیاری از موارد بیماری توسط EBV ایجاد نشده و یا ترویج نشوند، یعنی ویروس ممکن است.
در این موارد ممکن است ویروس نقسی نداشته باشد. با این حال، وجود تقریباً فراگیر ویروس در نوع اپیدمی لنفوم بورکیت نشان می دهد که این ویروس در ایجاد یا پیشرفت این نوع سهیم است. اخیراً مشخص شده است که چشم انداز جهش در BL بین تومورهای دارای و بدون عفونت EBV متفاوت است و باعث تقویت بیشتر نقش ویروس در لنفوماژنز می شود.
درمان لنفوم بورکیت چیست؟
اولین خط درمان لنفوم بورکیت، شیمی درمانی فشرده است. تعدادی از این رژیم ها عبارتند از:
- پروتکل GMALL-B-ALL / NHL2002
- رژیم اصلاح شده Magrath (R-CODOX-M / IVAC)
- COPADM Hyper-CVAD و رژیم سرطان خون گروه B (CALGB) 8811 که میتوانند با ریتوکسیماب همراه باشند.
در بیماران مسن ممکن است EPOCH با ریتوکسیماب با دوز تنظیم شود. اثرات شیمی درمانی برای سرطان خون مانند همه سرطانها به زمان تشخیص بستگی دارد. لنفوم بورکیت، سریعتر از سرطانهایی که رشد کمتری دارند، به درمان پاسخ میدهد. این واکنش سریع به شیمی درمانی میتواند برای بیمار خطرناک باشد زیرا ممکن است پدیدهای به نام سندرم لیز تومور رخ دهد.
نظارت دقیق بر بیمار و آبرسانی کافی در طول فرآیند ضروری است. از آنجا که لنفوم بورکیت تمایل زیادی به انتشار به سیستم عصبی مرکزی (مننژیت لنفوماتوز) دارد، شیمی درمانی داخل مری با متوترکسات یا ARA-C یا پردنیزولون همراه با شیمی درمانی سیستمیک تجویز میشود.
شیمی درمانی با استفاده از ترکیبات دارویی زیر انجام میشود:
- سیکلوفسفامید
- دوکسوروبیسین
- وین کریستین
- متوترکسات
- سیتارابین
- ایفوسفامید
- اتوپوزید
- ریتوکسیماب
سایر درمانهای لنفوم بورکیت شامل ایمونوتراپی، پیوند مغز استخوان، پیوند سلولهای بنیادی، جراحی برای برداشتن تومور و رادیوتراپی است.









از توضیحات مشروح و مفید شما متشکرم،چنانچه درباره رابطه wmوسندرم داون تحقیق بیشتری دراختیارداریدمرابهره مندفرمایید،ممنون میشوم.