تومور چیست؟ – به زبان ساده
تومور (Tumor) اصطلاحی برای توصیف رشد غیر طبیعی سلولها (نئوپلاسم) است که در نهایت منجر به تشکیل یک توده میشود، این توده یا تومور میتواند خوش خیم یا غیرسرطانی (Noncancerous)، بدخیم یا سرطانی (Cancerous) باشد. علاوه بر این، در برخی موارد تومور ممکن است در حالت پیش سرطانی قرار گیرد یا این که هیچگونه پتانسیل سرطانی از خود نشان ندهد. به عبارت دیگر، یک تومور یک «نئوپلاسم» (Neoplasm) است که در آن رشد غیرطبیعی بافت بدن منجر به ایجاد توده با اندازه بزرگ میشود که قابل مشاهده است.
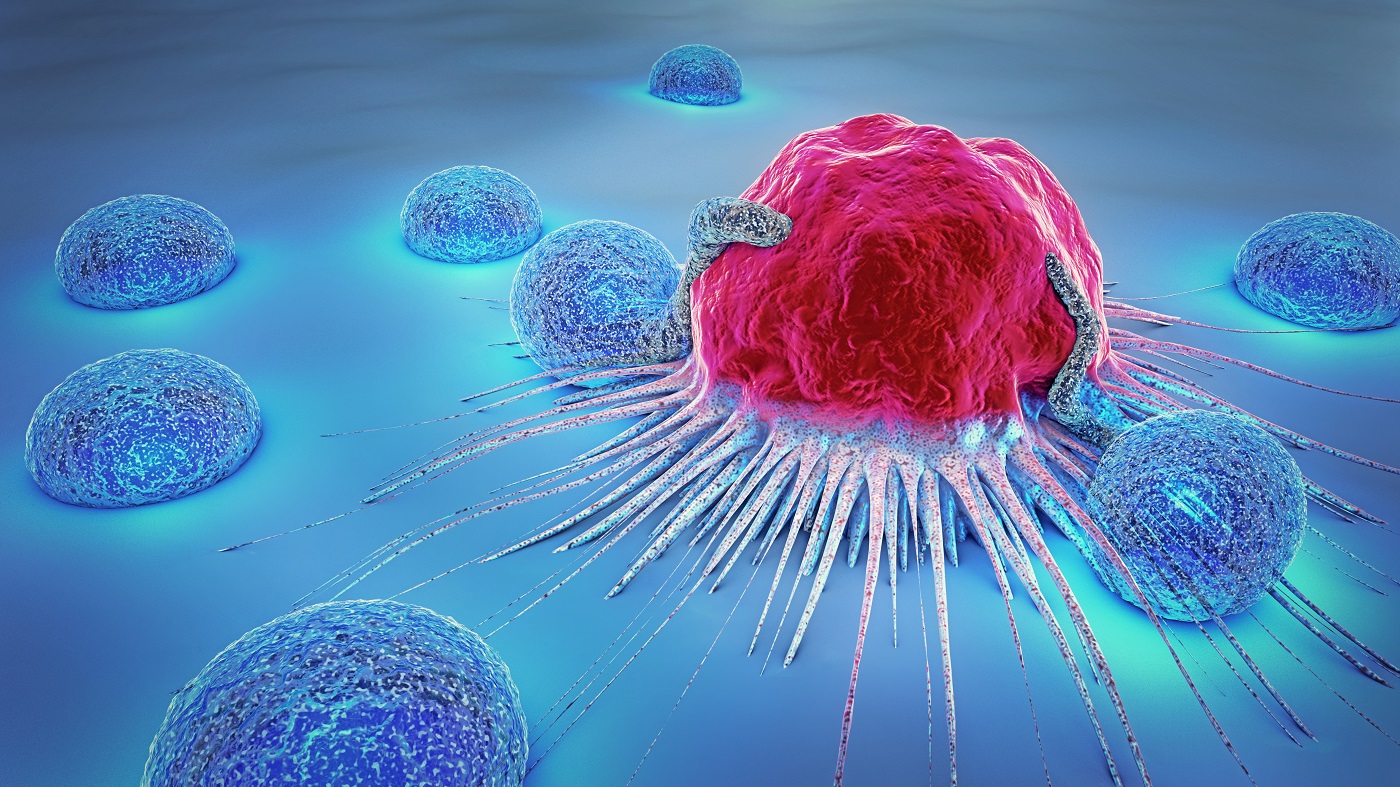

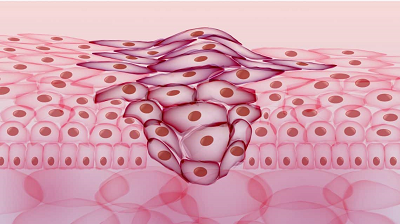
انواع متنوعی از تومورهای خوش خیم و بدخیم وجود دارند. تومورهای خوش خیم قابل پیش بینی هستند و بسیاری از آنها نیازی به درمان ندارند. با این حال، تومورهای بدخیم یکی از عوامل اصلی مرگ و میر انسانها در سراسر جهان به شمار میروند. در حالت کلی روند تکثیر DNA دارای مکانیسمهای دقیقی برای کنترل صحت انجام سنتز، تصحیح و ترمیم آن است و یک سیستم ایمنی سالم به طور کلی میتواند سلولهای نئوپلاستیک را تشخیص داده و آنها را قبل از تکثیر تخریب کند، این گونه تومورها از گروه تومورهای نادر نیستند.
برخی از تومورها منشا ارثی و ژنتیکی دارند، علاوه بر این، تروما (Trauma) یا صدمات موضعی نیز میتوانند یکی از عوامل ایجاد تومور محسوب شوند. با این حال، بسیاری از تومورها نیز در اثر عوامل محیطی و سبک زندگی، مانند قرار گرفتن در معرض سموم محیطی و یا عواملی مانند دود دخانیات، آلودگی هوا، اشعه ماوراء بنفش، مواد شیمیایی و ویروسها به وجود میآیند.

تومور، نئوپلاسم و سرطان
اصطلاحات تومور، نئوپلاسم و سرطان مترادف نیستند اما ممکن است با یکدیگر در بخشهایی هم پوشانی داشته باشند. به دلیل این که این اصطلاحات گاهی به اشتباه به جای یکدیگر به کار میروند، در این بخش به تعریف دقیق هر یک از آنها میپردازیم:
نئوپلاسم
نئوپلاسم یک اصطلاح پزشکی است که برخلاف رشد سلول سالم و بافت طبیعی، به تکثیر غیرطبیعی سلولها اشاره دارد. هنگامی که رشد سلولها از بافتهای طبیعی اطراف آن فراتر رفته و با آنها هماهنگ نباشد، در نتیجه رشد غیرطبیعی در بافت ایجاد شده و نئوپلاسم تشکیل میشود.
تومور
تومور اصطلاحی برای تشکیل توده غیرطبیعی بافت است که توسط یک نئوپلاسم ایجاد میشود. با این که نئوپلاسمها اغلب باعث ایجاد توده یا تومور میشوند، اما یک نئوپلاسم همیشه موجب ایجاد یک توده قابل رویت نمیشود. به عنوان مثال، لوسمی نوعی نئوپلاسم است که با افزایش غیرطبیعی گلبولهای سفید نابالغ به وجود میآید ولی هیچ گاه تبدیل به توده نمیشود.

سرطان
سرطان اصطلاحی برای نئوپلاسم بدخیم است. سرطان نه تنها با رشد کنترل نشده سلولها (تقسیم بیش از حد نرمال) مشخص میشود، بلکه توانایی انتشار این سلولهای غیرطبیعی تقسیم شونده از محل اصلی خود به سایر بافتها را نیز دارد، این انتشار ممکن است به بافتهای مجاور باشد که به آن «تهاجم» (Invasion) میگویند و همچنین گاهی این سلولها به مکانهای دورتر از بافت محل اصلی خود انتشار مییابند که در این حالت گفته میشود که سرطان متاستاز (Metastasis) داده است.
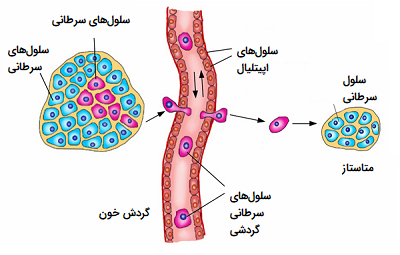
همان طور که در تعاریف بالا مطرح شد، در حالی که اصطلاحات تومور، نئوپلاسم و سرطان غالباً به طور اشتباه به جای یکدیگر مورد استفاده قرار میگیرند (هر سه شامل عدم موفقیت در کنترل تقسیم سلولی هستند)، آنها با یکدیگر تفاوت دارند. به عنوان مثال، سرطانها و نئوپلاسمها ممکن است توموری ایجاد نکنند (مثلاً لوسمی). یکی دیگر از تفاوتهای آنها، این است که سرطانها، بدخیم هستند (یعنی به تدریج پیشرفت میکنند) و با توانایی گسترش و انتشار از محل اصلی خود (تهاجم و متاستاز) از تومورها و نئوپلاسمها قابل تشخیص هستند. تومورها و نئوپلاسمها نیز ممکن است بدخیم باشند و توانایی گسترش و سرطانی شدن را داشته باشند، از سویی دیگر ممکن است خوش خیم باشند و توانایی حمله به بافتهای مجاور یا انتشار به بافتهای دوردست را نداشته باشند.
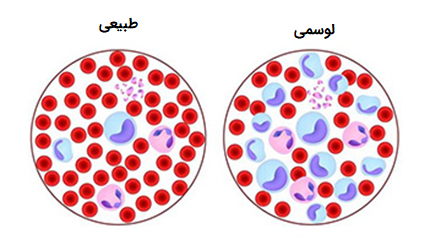
تومورها و نئوپلاسمها نیز ممکن است، پتانسیل بدخیمی (Pre-Malignant) و سرطانی شدن را داشته باشند (بافت پیش سرطانی یعنی بافتی که از نظر مورفولوژیکی تغییر یافته و احتمال بروز سرطان در آن بیشتر است). در تحقیقات پزشکی و آزمایشگاهی تلاش بر این است که بتوانند تومورها و نئوپلاسمهایی که پتانسیل بدخیمی (پیش آگهی دهنده) را دارند، مورد شناسایی قرار دهند.
به عبارت دیگر، تومور خوش خیم یا نئوپلاسم خوش خیم نمیتواند به بافتهای اطراف منتقل شود. بنابراین، سرطان محسوب نمیشود. نسخههای بدخیم آنها میتواند به بافتهای اطراف حمله کرده و احتمالاً به سایر قسمتهای بدن گسترش یابند. بنابراین، تومور بدخیم یا نئوپلاسم بدخیم سرطان هستند.
علاوه بر این، از بین بردن تومور خوش خیم معمولاً از بروز مجدد این بیماری جلوگیری میکند، در حالی که اگر سرطان به بافتهای اطراف گسترش یابد، از بین بردن تومور بدخیم مانع از بروز مجدد سرطان نمیشود.
از زمانهای گذشته تا به امروز استفاده از اصطلاح تومور، برای سایر شرایط تورم به غیر از رشد سلولهای نئوپلاستیک معمولا رایج است. به عنوان مثال، کیستها (مانند کیستهای چربی) نیز به عنوان تومور شناخته میشوند، حتی اگر سلول نئوپلاستیک نداشته باشند.
| تومور | کیست | |
| تعریف | یک تومور تودهای است که از سلولها تشکیل شده است. | یک کیست تودهای است که درون آن با یک مایع، هوا یا هر ماده دیگر پر شده است. |
| درد در هنگام لمس | در هنگام لمس دردناک نیست. | در هنگام لمس دردناک است. |
| پتانسیل بدخیمی | ممکن است خوش خیم یا بدخیم باشد. | بدخیم نیست. |
| زیر مجموعه | به دو زیر مجموعه خوش خیم و بدخیم تقسیم میشود. | زیر مجموعهای ندارد. |
| قرمزی | هیچ گونه قرمزی در اطراف محل تومور مشاهده نمیشود. | به دلیل التهاب در اطراف ناحیه کیست قرمزی وجود دارد. |
| وجود رنگ سیاه در مرکز | مرکز سیاه رنگ ندارند و تمام تومور یک پارچه است. | مرکز کیست سیاه رنگ است. |
| دلیل ایجاد | زمانی تومور ایجاد میشود که رشد غیرعادی یا نقص ژنتیکی اتفاق میافتاد. | زمانی کیست ایجاد میشود که عفونت در فولیکولهای مو یا سلولهای مرده در یک بخش از بدن باقی بمانند. |
| استحکام | استحکام بالایی دارد وسخت است. | ساختار نرمی دارد. |
| جایگاه | در هر قسمت از بدن مانند استخوان، پوست، ماهیچه، سلولهای عصبی یا بافتهای نرم ممکن است، تومور ایجاد شود. | کیستها در بافتهای نرم، پوست، استخوان یا ماهیچه به وجود میآیند. |
| تشخیص | با آزمایش خون، سی تی اسکن، تصویربرداری اشعه ایکس، MRI و بیوپسی تومورها قابل شناسایی هستند. | کیستها اغلب با بیوپسی و گاهی با سی اسکن مورد شناسایی قرار میگیرند. |
| درمان | با جراحی، شیمی و رادیوتراپی درمان میشود. | با ایجاد برش و خارج کردن کیست و همچنین مصرف آنتی بیوتیک قابل درمان است. |
اصطلاحات مرتبط با تومور در ادبیات پزشکی متداول است، به طوری که کلمه «Tumefaction» و «Tumescence» (ناشی از صفت برآمدگی)، اصطلاحات پزشکی فعلی برای تورم غیرنئوپلاستیک به شمار میآیند. این نوع تورمها بیشتر در اثر التهاب ناشی از تروما، عفونت و سایر عوامل ایجاد میشوند.
از نظر پزشکی، تومور در مفهوم کلاسیک خود به معنی تورم غیرطبیعی بدن است. دایره المعارف پزشکی رومی سلسوس (Roman Medical Encyclopedist Celsus) چهار علامت التهاب حاد را به این شکل توصیف میکند:
- تومور
- درد
- گرما
- قرمزی پوست
دلایل تشکیل تومورها
عواملی که موجب بروز انواع تومورهای خوش خیم و بدخیم در بدن میشوند، در بسیاری از موارد ناشناخته هستند، اما در برخی موارد دلایل ایجاد تومورها عبارتند از:
- عوامل سرطانزا، سموم و مواد شیمیایی موجود در محیط مانند قرار گرفتن در معرض پرتوهای سرطانزا
- سابقه ژنتیکی
- جهشهای ژنتیکی
- استرس و فشارهای عصبی
- رژیم غذایی نامناسب
- تروما و جراحتهای موضعی
- التهاب یا عفونت
انواع تومورهای خوش خیم
تومورهای خوش خیم انواع و گونههای متعددی دارند و ممکن است با توجه به مکانی که در آن بوجود میآیند، طبقهبندی شوند. در زیر به معرفی انواع متداول آنها میپردازیم:
- آدنوم (Adenomas): تومورهای خوش خیم که در بافت اپیتلیال یک ساختار غدهای یا غده مانند ایجاد میشوند، مانند یک پولیپ که در روده بزرگ به وجود میآید. بعضی اوقات این تومورها میتوانند بدخیم شوند.

- فیبروماس یا فیبروید (Fibromas/Fibroids): فیبرویدها تومورهای ماهیچهای هستند که در بافت فیبر مانند دیواره رحم اغلب رشد میکنند که میتواند منجر به خونریزی واژن، مشکلات مثانه و غیره شوند. این تومورها معمولا خوش خیم هستند و در موارد نادر ممکن است، تومورهای فیبروید بسیار بزرگ شده و مشکل ساز میشوند. تا سن ۵۰ سالگی معمولا ۲۰ تا ۸۰ درصد زنان دچار این نوع از تومورهای رحمی میشوند. به طور کلی تا دوران یائسگی با افزایش سن، احتمال ابتلا به فیبرویدها که به آنها فیبرومهای رحمی نیز میگویند، افزایش مییابد.
- همانژیوماس (Hemangiomas): همانژیومها تومورهای خوش خیمی هستند که از رگهای خونی تشکیل شدهاند. این تومورها میتوانند در سراسر بدن (اندامهای داخلی یا پوست) به وجود آیند، خالهای مادرزادی که در هنگام تولد بر روی پوست نوزاد وجود دارند، از این نوع تومورها هستند.
- لیپوم (Lipomas): لیپومها تومورهایی هستند که به صورت آهسته رشد میکنند، گرد و متحرک هستند و از سلولهای چربی ساخته شدهاند. این تومورها معمولا در بزرگسالان در بخشهای از بدن مانند بازوها، پشت، شانهها و گردن مشاهده میشوند.
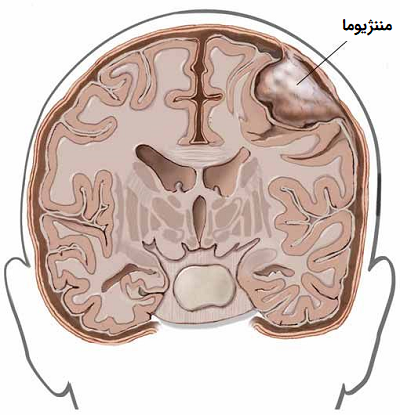
- مننژیوما (Meningiomas): مننژیوما تومورهایی هستند که به صورت اختصاصی در بافتهای عصبی مرکزی مغز و نخاع ایجاد میشوند. اغلب این تومورها خوش خیم هستند و رشد آهستهای دارند. منشا سلولهای تولید کننده تومورهای مننژیوم سلولهای لایه مننژ مغزی هستند. گاهی تومورهای مننژیوم بدخیم هستند که در غشای اطراف مغز و نخاع به وجود میآیند.
- میوماس (Myomas): این گروه از تومورها از عضله رشد مییابند، از جمله آنها میتوان به لیومیوماس (تومورهایی از بافتهای صاف مانند معده و رحم هستند که ممکن است از دیواره رگهای خونی شروع به تقسیم کنند)، لیومیوما (در دیواره رحم تشکیل میشود که اغلب به آن فیبروم گفته میشود) و رادبومیوما (عضله اسکلتی) اشاره کرد.
- خال (Nevi): خال یا رشد بیش از حد سلولها روی پوست نوعی تومور خوش خیم محسوب میشود، اگرچه برخی از انواع خالها ممکن است به شکل سرطان پوست پیشروی کنند.
- نوروم (Neuroma): نوروم که به آن تومور عصبی نیز گفته میشود، معمولا تومورهای دردناکی هستند که در بافتهای عصبی ایجاد میشوند.
- استئوکوندروما (Osteochondromas): این تومور، نوعی از تومورهای خوش خیم استخوانی است که اغلب در محل استخوان زانو ایجاد میشود و تا زمانی که رشد استخوانها ادامه دارد، آنها نیز به شکل آرامی رشد میکنند. اغلب استئوکوندروما نیاز به درمان خاصی ندارد.

- پاپیلوما (Papillomas): پاپیلوما تومورهای خوش خیمی هستند که در بافت اپیتلیال به وجود میآیند و برآمدگیهای انگشت مانندی را در این بافت ایجاد میکنند.
برداشتن تومور
تومورهای خوش خیم، مانند لیپوم، با شکلی مشخص معمولا به صورت دایرهای تقسیم میشوند و اغلب از بین بردن کامل آنها آسان است. لیپوم رایجترین شکل تومور بافت نرم است و از بافت چربی تشکیل شده است. آنها معمولاً متحرک و بدون درد هستند و به طور کلی نیازی به برداشتن آنها وجود ندارد، مگر اینکه تومورها بزرگ شوند و در مکان خود به دلیل محدودیت فضایی باعث ایجاد درد شوند، یا تمایل به حذف آنها به دلایلی مانند ایجاد ظاهری ناخوشایند و یا تمایل به اطمینان از عدم وجود تومور بدخیم انجام شود. آنها را میتوان با برداشتن ساده تحت بی حسی موضعی یا لیپوساکشن از بین برد.
تومورهای بدخیم یک گروه از تومورها هستند که برای حذف و برداشت آنها شرایط دشواری در جراحی و درمان آنها وجود دارد. حدود 40٪ از تومورهای بدخیم فقط با جراحی معالجه میشوند که عموماً جراحی باید با سایر روشهای درمانی مانند پرتودرمانی یا شیمی درمانی همراه باشد. از آنجا که تومورهای سرطانی در بافت طبیعی و بافتهای دور از آنها گسترش مییابند، اثربخشی جراحی برای درمان این بیماری به چگونگی قرارگیری تومور در محل تشکیل آن، مربوط میشود. به طور کلی، اگر تومور به خوبی در مکان تشکیل خود قرار گرفته باشد، تلاش میشود تا در کوتاهترین زمان ممکن آن را از بین ببرند.
گاهی ممکن است جراحی نتواند تومور را به طور کامل از بین ببرد اما با کوچک کردن موضع تومور کمک میکند تا استفاده از روشهای دیگر درمانی بتوان با برای حذف کامل تومور اقدام کرد. جراحیهایی که برای برداشت تومور صورت میگیرد خطر شیوع تومور و گسترش سرطان در حین برداشت تومور و وارد کردن این سلولهای غیرطبیعی به بافتهای دیگر یا حتی جریان خون را به همراه دارد.
بیوپسی
بیوپسی یا تکهبرداری روشی است که در آن یک نمونه از بافت بدن برای انجام آزمایشهای دقیقی برداشته میشود. پزشک زمانی اقدام به بیوپسی میکند که سایر آزمایشها و معاینات روتین حاکی از وجود بافت سلولی غیرطبیعی در بخشی از بدن باشند. اغلب بیوپسی برای شناسایی تومورها و تودههای سرطانی به کار میروند اما بیوپسی ممکن است برای مشکلات دیگر در بافتهای سلولی نیز مورد استفاده قرار بگیرد، از جمله موارد کاربرد بیوپسی به عنوان مثال میتوان به موارد زیر اشاره کرد:
- اگر تست ماموگرافی تودهای را نشان دهد، برای بررسی احتمال بروز سرطان سینه بیوپسی صورت میگیرد.
- وجود یک خال بر روی پوست که از حالت قبلی خود تغییر شکل داده است باید برای احتمال پیشروی به سمت سرطان پوست با بیوپسی مورد بررسی قرار بگیرد.
- در افراد مبتلا به هپاتیت مزمن بررسی بافت کبد به منظور شناسایی زود هنگام سیروز کبدی از اهمیت ویژهای برخوردار است.
انواع روشهای بیوپسی
روش مختلفی برای انجام بیوپسی وجود دارد. تقریباً همه آنها با استفاده از یک ابزار تیز برای برداشتن مقدار کمی از بافت انجام میشوند. اگر بیوپسی روی پوست یا منطقه حساس دیگری قرار بگیرد، ابتدا از داروی بیحسی استفاده میشود.
در اینجا انواع مختلفی از بیوپسی آورده شده است:
- بیوپسی سوزنی (Needle Biopsy): یکی از رایجترین روشهای بیوپسی، بیوپسی سوزنی است، به این معنی که از سوزن برای دسترسی به بافت مورد نظر استفاده میشود. در این روش یک سوزن برای ایجاد برش و برداشت بخشی از بافت تومور مورد استفاده قرار میگیرد. برای بیوپسی تعدادی از انواع تومورها که نشت محتویات آنها به طور بالقوه میتواند فاجعه بار باشد، بیوپسی سوزنی میتواند خطرناک باشد. در صورت مواجهه با چنین تومورهایی روشهای تشخیصی دیگر مانند سونوگرافی، سی تی اسکن، MRI، آنژیوگرام و اسکنهای پزشکی هستهای قبل از بیوپسی یا در حین بیوپسی برای جلوگیری از چنین عوارض شدیدی استفاده میشوند.
- بیوپسی با هدایت سی تی اسکن (CT-guided biopsy): در این روش بیمار در دستگاه سی تی اسکن قرار میگیرد، در این حالت پزشک به کمک دادهها و تصاویری حاصل از اسکن میتواند موقعیت دقیق سوزن را در بافت هدف و مورد نظر شناسایی کند.
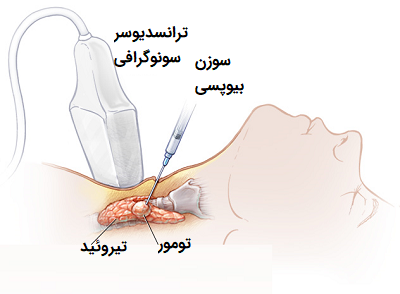
- بیوپسی با هدایت سونوگرافی (Ultrasound-guided biopsy): مانند روش قبل این بار دستگاه تصویربرداری سونوگرافی به پزشک کمک میکند سوزن را به سمت محل تومور هدایت کند.
- بیوپسی استخوان (Bone Biopsy): بیوپسی استخوان برای ردیابی و شناسایی انواع سرطانهای استخوان به کار میرود. این روش ممکن است با استفاده از تکنیک CT اسکن یا توسط یک جراح ارتوپدی انجام شود.
- بیوپسی مغز استخوان (Bone Marrow Biopsy): در این روش از یک سوزن بزرگ برای ورود به استخوان لگن برای جمعآوری مغز استخوان استفاده میشود. با استفاده از بیوپسی مغز استخوان بیماریهای خونی مانند لوسمی یا لنفوم را میتوان مورد شناسایی قرار دارد.
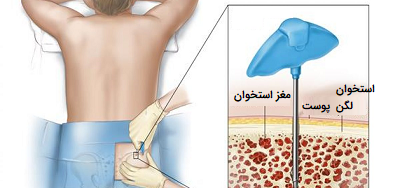
- بیوپسی کبد (Liver Biopsy): در این روش یک سوزن از طریق پوست روی شکم به کبد وارد میشود و بخش کوچکی از بافت کبد را خارج میکند.
- بیوپسی کلیه (Kidney Biopsy): مشابه بیوپسی کبد، یک سوزن از طریق پوست در قسمت پشت به کلیه وارد شده و از محل مورد نظر نمونه برداری میکند.
- بیوپسی آسپیراسیون (Aspiration Biopsy): در بیوپسی آسپیراسیون یک سوزن ظریف مواد را از داخل توده خارج میکند. این روش ساده را آسپیراسیون سوزن ریز نیز مینامند.
- بیوپسی پروستات (Prostate Biopsy): بیوپسیهای متعدد سوزنی در یک زمان از غده پروستات تهیه میشود. برای رسیدن به بافت پروستات، یک پروب به داخل راست روده وارد میشود.
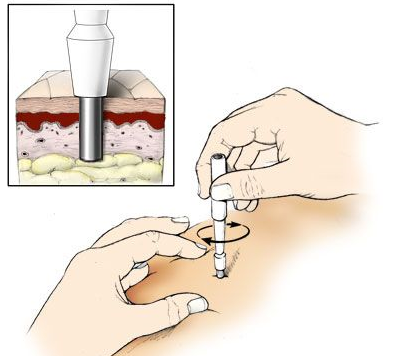
- بیوپسی پوست (Skin Biopsy): بیوپسی پانچ اصلیترین روش بیوپسی به شمار میآید. از تیغه مدور برای بدست آوردن نمونه استوانهای از بافت پوست استفاده میکند.
- بیوپسی جراحی (Surgical Biopsy): برای بدست آوردن بیوپسی از بافتی که دسترسی به آن مشکل است، جراحی باز یا لاپاروسکوپی ممکن است لازم باشد. در این روش یا یک قطعه از بافت یا کل توده بافت ممکن است برداشته شود.
ماهیت تومور با تصویربرداری، «جراحی اکتشافی» (Surgical Exploration) یا «لاپاراتومی» و توسط یک آسیب شناس یا پاتولوژیست بعد از بررسی بافت حاصل از بیوپسی یا یک نمونه جراحی مشخص میشود.
نشانگرهای تومور به پزشکان در شناسایی سرطان برای انواع خاصی از تومورها کمک میکنند. نشانگرهای تومور موادی (پروتئینها، آنزیمها و غیره) هستند که توسط سلولهای تومور یا سلولهای بدن در پاسخ به سلولهای تومور تولید میشوند و با افزایش تعداد سلولهای تومور و گسترش سرطان، این مواد در جریان خون افزایش مییابند. به عنوان مثال، زیر واحد بتا هورمون رشد (HCG) یک نشانگر تومور برای سرطان بیضه است و آنتی ژن سرطانی 19-9 (CA 19-9) در تشخیص سرطان لوزالمعده برای افراد با گروه خونی مشخص به عنوان یک نشانگر عمل میکند. همه افراد ممکن است افزایش سطح نشانگرهای تومور را نشان ندهند.
تا زمانی که یک تومور خوش خیم به سمت بدخیمی پیشروی نکند، به سایر بافتها حمله نمیکند و در بافتهای بدن گسترش نمییابد، در این حالت وضعیت بیمار طبیعی است و اغلب به هیچ درمانی نیاز ندارد. با این حال، برخی از تومورهای خوش خیم ممکن است به دلیل فشار بر روی سازههایی مانند رگهای خونی، اعصاب، یا فشار بر حرکت کلی بدن و همچنین به دلیل ایجاد ظاهری نامناسب مورد درمان قرار گرفته و با جراحی برداشته شوند.
به طور کلی گزینههای درمانی برای حذف تومورها شامل جراحی، دارو و پرتونگاری است. از طرف دیگر تومورهای بدخیم یک خطر جدی برای سلامت فرد محسوب میشوند، به همین دلیل است که تومورهای بدخیم یکی از عوامل اصلی مرگ و میر در بین مردم سراسر جهان به شمار میآیند. از جمله روشهای درمانی که اغلب برای این نوع از تومورها به کار میروند، میتوان به موارد زیر اشاره کرد:
- جراحی
- رادیوتراپی
- شیمی درمانی
- ایمنوتراپی
- دارورسانی هدفمند
- هورمون درمانی
- پیوند سلولهای بنیادی
- پزشکی دقیق (Precision Medicine) در این روش مدل درمانی و مراقبتی براساس ویژگیهای بدنی هر فرد به او ارائه میشود.











آیا ایجاد سرطان جزء رشد انسان محسوب می شود؟و یا با اینکه افزایش تعداد سلول ها است امکان برگشت پذیر بودن دارد و رشد نیست؟