زخم معده چیست؟ – از علت و علائم ابتلا تا درمان
در بیماری زخم معده یا «زخم پپتیک» (Peptic Ulcer Disease) با نام اختصاری PUD، در دیواره داخلی معده، قسمت ابتدایی روده کوچک یا گاهی انتهای مری یک زخم ایجاد میشود. پپتیک اولسر معمولا درد زیادی دارد و تشخیص زودهنگام آن برای موفقیت در درمان و پیشگیری از عوارض شدید آن نقش مهمی دارد. در این مقاله در مورد علل و مکانیسم ایجاد بیماری زخم معده که نوعی پپتیک اولسر است، روشهای تشخیص، درمان و پیشگیری از آن صحبت کردهایم.

زخم معده چیست؟
«زخم معده» (Gastric Ulcer)، زخمی دردناک در دیواره داخلی معده است که در صورت تشخیص دیرهنگام ممکن است باعث آسیب شدید به دیواره معده، خونریزی معده یا حتی سرطان معده شود. زخم معده در حدود 4٪ از مردم وجود دارد. در سال 2015 حدود 87/4 میلیون نفر در سراسر جهان مبتلا به زخم معده شدند. حدود 10 درصد از افراد حداقل در یک دوره از زندگی خود به زخم معده مبتلا میشوند. زخم معده منجر به مرگ 267،500 نفر در سال 2015 شد که در مقایسه با 327،000 مورد در سال 1990 بود.
زخم معده اولین بار در سال 1670 در پرنسس هنریتا گزارش شد. همچنین هلیکوباکتر پیلوری (H. pylori)، در اواخر قرن بیستم توسط باری مارشال و رابین وارن به عنوان عامل ایجاد زخم معده شناخته شد، کشفی که در سال 2005 برای آن جایزه نوبل را دریافت کردند.
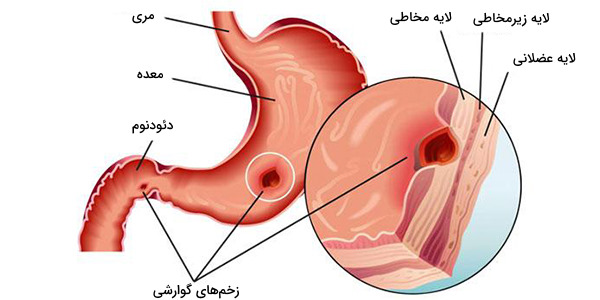
انواع زخم معده چه هستند؟
زخم معده نوعی اختلال اسیدپپتیک است. زخمهای معده را میتوان با توجه به محل قرارگیری و سایر عوامل طبقهبندی کرد. زخم معده بر اساس محل ایجاد شامل انواع زیر است:
- زخم اثنی عشر
- زخم مری
- زخم معده
- دیورتیکول مکل (زخم دیورتیکول مکل که به لمس بسیار حساس است.
طبقه بندی بر اساس مدل جانسون:
- نوع I: زخم در امتداد بدن معده، اغلب در امتداد منحنی کمتر در incisura angularis در امتداد موضع مقاوم (locus minoris resistantiae). با افزایش بیش از حد اسید همراه نیست.
- نوع II: زخم در بدن معده همراه با زخم اثنی عشر، همراه با ترشح بیش از حد اسید است.
- نوع III: در کانال پیلوریک در فاصله 3 سانتی متر از پیلوروس قرار دارد و با تولید بیش از حد ترشح اسید همراه است.
- نوع IV: زخم پروگزیمال معده
- نوع V: میتواند در کل معده رخ دهد و همراه با استفاده مزمن از NSAIDs (مانند ایبوپروفن) است.
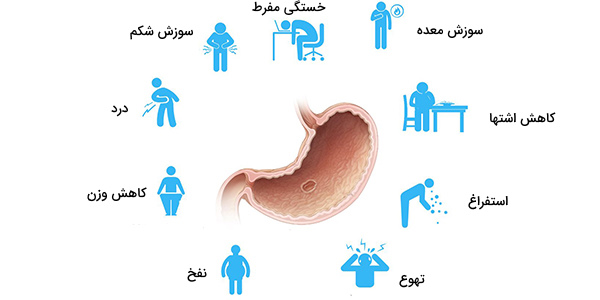
علائم زخم معده چه هستند؟
اگرچه حدود یک سوم مبتلایان هیچ علامتی ندارند اما به طور کلی نشانههای شایع زخم معده یک یا چند مورد از علائم زیر است:
- درد معده: ، به طور کلاسیک اپی گاستریک، به شدت با زمان صرف غذا ارتباط دارد. در صورت زخم اثنی عشر، درد حدود سه ساعت پس از مصرف غذا ظاهر میشود و فرد را از خواب بیدار میکند
- افزایش بزاق دهان: بیشتر با ریفلاکس معده مرتبط است.
- درد: اغلب به حالت تیر کشیدن و سوختن گزارش میشود.
- احساس پری در معده
- نفخ در معده و آروغ زدن
- تهوع
- استفراغ: در صورت خونریزی زخم معده ممکن است استفراغ خونی باشد.
- کاهش اشتها
- کاهش وزن
- ملنا: مدفوع تیره با بوی بد به دلیل وجود آهن اکسید شده
عوارض زخم معده چه هستند؟
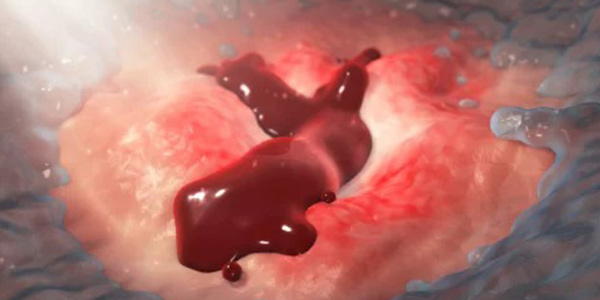
در بسیاری از موارد زخم معده پس از چند هفته بهبود پیدا میکند اما در موارد نادری نیز منجر به بروز سوراخ در دیواره معده و خونریزی میشود. خونریزی معده، سوراخ شدن دیواره معده، زخم و سوراخ شدن اندامهای مجاور، انسداد مسیر خروجی معده و حتی بروز سرطان همگی میتوانند از عوارض زخم معده باشند. در ادامه شرح مختصری را در رابطه با هر یک از این موارد بیان کردهایم.
- خونریزی معده: شایعترین عارضه که در صورت شدید بودن با 5 تا 10 درصد احتمال مرگ و میر همراه است.
- سوراخ شدن دیواره معده: در صورت عدم درمان زخم، فرسایش دیواره معده منجر به ریختن محتویات معده در حفره شکم و در نهایت پریتونیت حاد شیمیایی میشود. اولین علامت این عارضه، درد شدید و ناگهانی شکم است. اگر دیواره خلفی معده سوراخ شده باشد، به دلیل وجود شریان گاستورودئودنوم در این ناحیه، احتمال مرگ به 20٪ میرسد.
- زخم و سوراخ شدن اندامهای مجاور: نفوذ اسید از سوراخ معده به حفره شکمی منجر به ایجاد زخم در اندامهای مجاور مانند کبد و پانکراس خواهد شد.
- انسداد مسیر خروجی معده: باریک شدن کانال پیلریک در اثر زخم و تورم آنتروم معده و اثنیعشر به دلیل زخم معده است. فرد اغلب با استفراغ شدید مراجعه میکند.
- سرطان: با بیوپسی میشود سرطان معده را از زخم معده افتراق داد. اگر هلیكوباكتر پیلوری عامل زخم معده باشد احتمال بروز سرطان معده ۳ تا ۶ برابر بیشتر خواهد بود.
زخم معده باعث درد اپی گاستریک همراه با حالت تهوع و استفراغ در طول وعده غذایی میشود زیرا تولید اسید معده با ورود غذا به معده افزایش مییابد. اما درد در زخمهای اثنی عشر با گرسنگی تشدید میشود و با یک وعده غذایی تسکین مییابد و با درد شبانه همراه است.
همچنین، علائم زخم معده ممکن است با توجه به محل زخم و سن فرد متفاوت باشند. زخمهای معمولی معمولاً بهبود مییابند و دوباره عود میکنند و در نتیجه درد ممکن است چند روز و چند هفته ادامه پیدا کند و سپس کمرنگ یا ناپدید شود. معمولاً کودکان و افراد مسن هیچ علامتی ندارند مگر اینکه عارضهای به وجود آمده باشد. احساس سوزش در ناحیه معده که بین 30 دقیقه تا 3 ساعت طول میکشد معمولاً نشانه زخم است.
ممکن است علت این درد با گرسنگی و سوء هاضمه اشتباه گرفته شود. درد معمولاً به علت زخم ایجاد میشود، اما ممکن است در اثر تماس با ناحیه زخم شده، توسط اسید معده تشدید شود. درد ناشی از زخم معده را میتوان در هر جایی از ناف تا جناغ احساس کرد، ممکن است از چند دقیقه تا چند ساعت طول بکشد و در صورت خالی بودن معده تشدید شود.
گاهی اوقات درد شبها افزایش مییابدو معمولاً با خوردن غذاهایی که اسید معده را خنثی میکنند میکنند یا با مصرف داروهای ضد اسید، به طور موقت تسکین مییابد. با این حال، علائم بیماری زخم معده ممکن است در هر فرد مبتلا متغیر باشند.
علت ابتلا به زخم معده چیست؟
زخم معده معمولا مولتی فاکتوریال است یعنی چند عامل که عبارت هستند از عفونت با هلیکوباکترپیلوری، داروهای ضد التهاب غیر استروئیدی، استرس و ٰرژیم غذایی در مستعد شدن معده برای زخم و پیشرفت بیماری نقش ایفا میکنند. زخم معده عاملهای ایجادکننده، تشدید کننده یا مستعد کننده فراوانی دارد. به طور مثال به برخی از موارد اشاره میکنیم:
- ایسکمی معده
- داروها
- اختلالات متابولیکی
- سیتومگالوویروس (CMV)
- رادیوتراپی فوقانی شکم
- بیماری کرون
- واسکولیت است
- گاسترینوما (سندرم زولینگر - الیسون)
- تومورهای نادر ترشح کننده گاسترین نیز باعث ایجاد زخمهای متعدد اما قابل بهبود میشوند.
این عوامل را در ادامه بیشتر مورد بررسی قرار میدهیم.
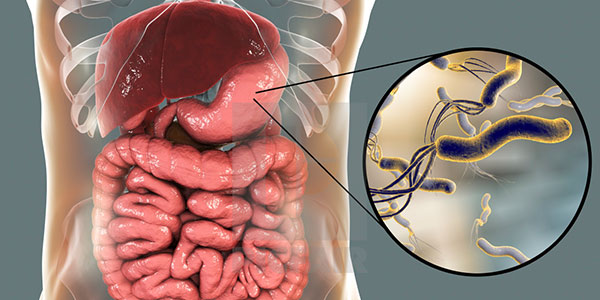
هلیکوباکتر پیلوری
هلیکوباکتر پیلوری یکی از مهمترین عوامل ایجاد کننده زخم معده است که در محیط قلیایی زنده میماند و بنابراین در صورت افزایش تعداد این باکتری در معده، مقدار زیادی آنزیم اورهآز ترشح میکند تا محیط معده قلیایی شود. این باکتری آنتیژن گروه خونی (BabA) و آنتیژن پروتئین التهابی (OipA) را تولید میکند که سبب اتصال آن به دیواره معده میشود.
هلیکوباکترپیلوری همچنین بیانگر پروتئینهایی مانند CagA و PicB است که باعث التهاب بافت مخاطی معده میشوند. ژن VacA سم سیتوتوکسین را کد میکند اما مکانیسم ایجاد زخم معده توسط این سم هنوز مشخص نیست. التهاب معده در این مورد میتواند با افزایش ترشح مخاط معده (Hyperchlorhydria) یا کاهش ترشح مخاط معده (Hypochlorhydria) همراه باشد.
سیتوکینهای التهابی ترشح اسید از سلول جداری معده را مهار میکنند. H. pylori همچنین محصولات خاصی را ترشح میکند که هیدروژن پتاسیم ATPase را مهار و نورونهای حسی دارای پپتید وابسته به ژن کالسی تونین (CGRP) را فعال میکند که در نهایت ترشح سوماتوستاتین را افزایش میدهد تا از تولید اسید توسط سلولهای جداری جلوگیری و ترشح گاسترین را مهار کند. کاهش تولید و ترشح اسید منجر به ایجاد زخم معده میشود.
از طرف دیگر، افزایش تولید اسید در دریچه پیلوری در 10 تا 15 درصد موارد عفونت H.pylori با زخم اثنی عشر همراه است. در این حالت، تولید سوماتواستاتین کاهش و تولید گاسترین افزایش مییابد و منجر به افزایش ترشح هیستامین از سلولهای انتروکرومافین میشود و در نتیجه تولید اسید نیز بیشتر خواهد شد که در ایجاد زخم اثنیعشر دخیل است.
چگونگی پاسخ سیستم ایمنی بدن نسبت به باکتریها نیز در بروز زخم معده نقش تعیینکننده دارد. ژن IL1B انسان کدکننده اینترلوکین 1 بتا است و ژنهای دیگری که فاکتور نکروزی تومور (TNF) و لنفوتوکسین آلفا را کد میکنند نیز در التهاب معده نقش دارند.
داروهای ضد التهاب غیر استروئیدی
مصرف داروهای ضد التهاب غیراستروئیدی (NSAID) و آسپرین میتواند خطر ابتلا به زخم معده را ۴ برابر افزایش دهد. خطر ابتلا به زخم معده برای مصرفکنندگان آسپرین ۲ برابر بیشتر است. اگر NSAIDها همراه با مهارکننده انتخابی جذب مجدد سروتونین (SSRI)، کورتیکواستروئیدها، ضد مینرالوکورتیکوئیدها و داروهای ضد انعقاد خون ترکیب شوند، خطر خونریزی افزایش پیدا میکند.
ترشح یک لایه مخاطی که در اثر پروستاگلاندینهای خاصی تحریک میشود از لایه داخلی دیواره معده در مقابل اسیدها و ایجاد زخم معده محافظت میکند. NSAID عملکرد سیکلواکسیژناز 1 (COX-1) را که برای تولید این پروستاگلاندینها ضروری است، متوقف میکند. علاوه بر این، NSAIDها از تکثیر سلولهای مخاطی معده و جریان خون مخاطی جلوگیری میکنند که باعث کاهش ترشح بیکربنات، مخاط و یکپارچگی لایه مخاطی میشود.
نوع دیگری از NSAIDها، به نام داروهای ضد التهابی انتخابی COX-2 (مانند سلکوکسیب)، مهارکننده COX-2 هستند که برای عملکرد مخاط معده ضرورت چندانی ندارد و این مسئله احتمال ابتلا به زخم معده را کاهش میدهد. با این حال مصرف این داروها نیز در ابتلا به زخم معده و به خصوص در تأخیر بهبودی زخم معده در افراد مبتلا نقش دارد.
استرس و زخم معده عصبی
استرس ناشی از مشکلات سلامت روان و مشکلات روانپزشکی، یکی از دلایل باالقوه برای ابتلا به زخم معده هستند و به همین دلیل گاهی به زخم ناشی از استرسهای شدید و طولانی مدت، زخم معده عصبی نیز گفته میشود. اگرچه استرس عاملی نیست که به تنهایی به ایجاد زخم معده منجر شود اما با افزایش ترشح اسید معده، سرکوب سیستم ایمنی بدن، مشکلات هضم غذا و ایجاد التهاب در بدن شرایط را برای بروز این بیماری مساعد میکند.
رژیم غذایی و زخم معده
فاکتورهای تغذیهای مانند مصرف زیاد غذاهای تند تا قرن ۲۰ از عوامل ایجاد زخم معده محسوب میشدند که امروزه میزان ارتباط آنها با این بیماری بسیار اندک شناخته میشود. مصرف الکل نیز یکی دیگر از عللی است که در گذشته به تنهایی عامل ایجاد زخم معده دانسته میشد اما امروزه ثابت شده است که تنها در صورتی که با عفونت هلیکوباکتر همراه باشد خطر زخم معده را بالا میبرد. در ادامه برخی از غذاهای مفید و مضر برای زخم معده را توضیح دادهایم.
غذاهای مضر برای زخم معده
برخی از غذاها با اسیدی کردن معده یا کمک به رشد و تکثیر هلیکوباکترپیلوری عوارض ناشی از زخم معده را شدیدتر میکنند:
- شیر: در گذشته باور عمومی بر آن بود که شیر با خنثی کردن اسید معده درد را کاهش میدهد اما امروز می دانیم که شیر نه تنها به جلوگیری یا تسکین زخم کمک نمیکند بلکه با تحریک ترشح اسید بیشتر، اوضاع را وخیمتر خواهد کرد.
- چربی و غذاهای چرب: هضم چربیها مشکلتر از سایر ترکیبات غذایی است و میتواند منجر به درد شکم و نفخ شود. از طرفی، معده برای هضم آن ناچار به ترشح اسید بیشتری شود که علائم را شدید میکند.
- غذاهای تند: تا سالها، پزشکان معتقد بودند که غذاهای پرادویه دلیل اصلی ایجاد زخم معده هستند. اکنون میدانیم که فقط در برخی افراد مصرف غذاهای تند باعث تشدید علائم میشود اما عامل زخم معده نیست.
- غذاهای سرشار از نشاسته: باکتریهای مولد زخم معده برای تکثیر به مواد قندی نیاز دارند، مصرف غذاهای نشاستهای علاوه بر فراهم کردن محیط مناسب برای رشد آنها، باعث اسیدیتر شدن معده خواهد شد.
- کافئین: مصرف قهوه، چای، شکلات، کاکائو و نوشابههای کافئیندار باید به حداقل برسد یا حذف شود چون کافئین تولید اسید معده را افزایش میدهد.
- نمک: غذاهایی با نمک فراوان ممکن است رشد هلیکوباکتر پیلوری را افزایش دهند بنابراین مصرف ترشی، زیتون و سایر سبزیجات نمکی، با افزایش خطر ابتلا به زخم هلیکوباکتر پیلوری یا حاد شدن آن در ارتباط هستند.
غذاهای مفید برای زخم معده
از آنجایی که یکی از دلایل اصلی ابتلا به زخم معده، وجود مقادیر بالای هلیکوباکتر پیلوری است، مصرف برخی غذاها میتواند به کاهش تکثیر این باکتری کمک کند و همچنین منجر به کاهش عوارض ناشی از زخم گوارشی شود.
- پروبیوتیکها: پروبیوتیکها به رشد و تکثیر باکتریهای مفید سیستم گوارش کمک میکنند. با جایگزینی این باکتریها، میکروبهای بیماریزای ایجاد کننده زخم معده مانند هلیکوباکتر به صورت رقابتی کاهش پیدا میکنند و سیستم ایمنی بدن تقویت میشود و زخم سریعتر بهبود مییابد. ماست، کفیر و دوغ سرشار از پروبیوتیک هستند و علاوه بر آنها میتوان از مکملهای حاوی پروبیوتیک نیز استفاده کرد.
- فیبر: سیب، گلابی، بلغور، سبزیجات، جو دوسر و سایر غذاهای سرشار از فیبر، ضمن کاهش نفخ و درد، میزان اسید را در معده کاهش میدهند. تحقیقات نشان دادهاند که رژیم غذایی غنی از فیبر به جلوگیری از گسترش زخم نیز کمک میکند.
- فلفل دلمهای قرمز: سرشار از ویتامین C است که به روش های مختلف از سیستم گوارش غذا در برابر زخم معده محافظت میکند. ویتامین C نقش مهمی در ترمیم زخم و افزایش قدرت سیستم ایمنی برای مبارزه با میکروبها دارد.
- غذاهای پروتئینی و کم چرب: مرغ بدون پوست، گوشت بوقلمون، گوشت گاو بدون چربی و تخم مرغ منابع عالی پروتئین با مقادیر چربی کم هستند که هضم راحتتری دارند. ماهی به دلیل وجود امگا 3 فراوان، التهاب را کاهش میدهد که برای بهبود زخم و درد مفید است.
سایر علل ابتلا به زخم معده
از جمله عوامل جانبی که در ایجاد زخم معده یا پیشرفت آن نقش دارند میتوان موارد زیر را نام برد:
- «ایسکمی معده» (Gastric Ischemia): ایسکمی معده یک بیماری غیرمعمول است که اغلب به عنوان مشکلات خفیفی مانند ورم معده اشتباه تشخیص داده میشود اما علل این بیماری افت فشار خون عمقی، سپسیس (عفونت خون)، انسداد عروق معده هستند. علائم کلاسیک و غیر اختصاصی ایسکمی معده عبارتند از:
- درد شکم بعد از خوردن غذا
- حالت تهوع
- استفراغ
- کاهش وزن
- خونریزی دستگاه گوارش
- مواد مخدر
- اختلالات متابولیک
- سیتومگالوویروس (Cytomegalovirus) یا (CMV): عفونت خون در اثر این ویروس که از خانواده هرپس ویریده است، منجر به ایجاد عوارضی همچون التهاب، زخم یا سوراخ در دیواره معده میشود. گاستروانتریت ناشی از CMV میتواند از طریق تماس جنسی، انتقال خون، ادرار، بینی، و ترشحات دهانی انتقال یابد و اغلب افرادی که سیستم ایمنی ضعیفی دارند را آلوده میکند. بروز بیماری در معده، با درد شکم و دشواری در خوردن و بلع غذا همراه است. زخمهای عمیق ناشی از این عفونت ویروسی میتوانند باعث خونریزی دستگاه گوارش شوند.
- رادیوتراپی در قسمتهای فوقانی شکم
- «بیماری کرون» (Crohn's Disease): یک بیماری التهابی، خودایمنی و ارثی که لایه مخاطی دستگاه گوارش را مبتلا میکند.
- واسکولیت (Vasculitis): التهاب رگ های خونی که باعث تغییرات دیواره عروق مانند ضخیم شدن، شکنندگی، باریک شدن یا زخم شدن آن ها خواهد شد.
- گاسترینوما (سندرم زولینگر – الیسون) یا تومورهای نادر ترشحکننده گاسترین نیز باعث ایجاد زخم های متعدد و صعب العلاج میشوند.
ناگفته نماند که هنوز دقیقا مشخص نیست که آیا سیگار کشیدن خطر ابتلا به زخم معده را افزایش میدهد یا خیر.
تشخیص زخم معده
تشخیص به طور عمده بر اساس علائم فرد، معاینه بالینی و آزمایشات تکمیلی صورت میگیرد. درد معده اولین سیگنال ابتلا به زخم معده است. در برخی موارد پزشکان ممکن است بدون تشخیص زخم با آزمایشهای خاص، درمان را آغاز کنند و در صورت کاهش علائم تشخیص اولیه تأیید شود. تشخیص دقیق با کمک آزمایشاتی مانند آندوسکوپی یا «تصویربرداری اشعه ایکس با کنتراست باریم» انجام میشود.
در صورت عدم درمان و کاهش علائم پس از چند هفته درمان یا در افرادی که دارای چندین ریسک فاکتور ابتلا هستند، آزمایش انجام میشود. ریسک فاکتورها عبارتند از:
- سن بالای 45 سال
- وجود علائم دیگری از جمله کاهش وزن
سرطان معده می تواند علائم مشابهی با زخم معده ایجاد کند. گاهی زخم در نقاط مختلفی از دستگاه گوارش وجود دارد که برای تشخیص دقیق محل آن نیاز به آزمایشات دقیقتر هست. در چنین شرایطی پزشک ممکن است به یک بیماری زمینهای که باعث تولید بیش از حد اسید در معده میشود مشکوک شود.
«ازوفاگاگوستروودودنوسکوپی» (EGD) یا گاستروسکوپی نوعی آندوسکوپی است که در افراد مشکوک به زخم معده انجام میشود و آزمایش استاندارد طلایی تشخیص این بیماری است. با شناسایی مستقیم و بصری زخم، محل و شدت زخم قابل توصیف خواهد بود.
در صورت عدم وجود زخم، EGD میتواند یک تشخیص جایگزین ارائه دهد. یکی از دلایلی که آزمایش خون برای تشخیص دقیق زخم معده به تنهایی قابل اعتماد نیست، عدم توانایی آن در افتراق بین سابقه عفونت یا وجود عفونت در زمان انجام آزمایش است.
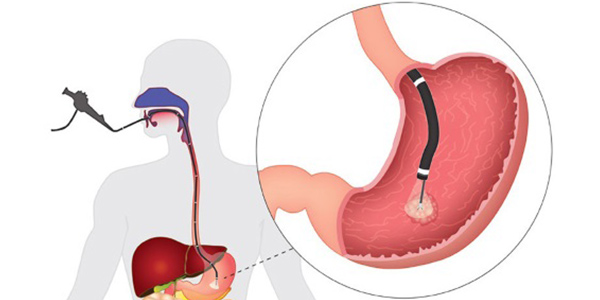
علاوه بر این، اگر فرد اخیراً داروی خاصی مانند آنتیبیوتیک یا مهار کننده پمپ پروتون (+) مصرف کرده باشد، نتیجه منفی کاذب در آزمایش خون محتمل است. تشخیص هلیکوباکتر پیلوری روشهایی مانند موارد زیر نیز دارد:
- آزمایش تنفس اوره: (غیرتهاجمی است و به EGD نیازی ندارد)
- کشت مستقیم از نمونه بیوپسی EGD: انجام آن کمی مشکل است و هزینه بیشتری دارد.
- تشخیص مستقیم فعالیت اورهآز: در نمونه بیوپسی و با آزمایش اورهآز فوری
- اندازهگیری سطح آنتیبادی در خون: (نیازی به EGD ندارد). هنوز هم تا حدودی بحث برانگیز است که آیا یک آنتیبادی مثبت بدون EGD برای تضمین درمان کافی است یا خیر.
- تست آنتیژن در مدفوع
- آزمایش هیستولوژی و رنگآمیزی بیوپسی EGD
در آزمایش تنفس از کربن رادیواکتیو برای تشخیص هلیکو باکترپیلوری استفاده میشود. برای انجام این کار، فرد باید مایعی بیمزه و حاوی کربن را به عنوان بخشی از ماده تجزیه شونده توسط باکتری بنوشد. پس از یک ساعت از فرد خواسته میشود تا داخل کیسهای بسته فوت کند. اگر فرد به H. pylori آلوده باشد، نمونه تنفس حاوی دیاکسیدکربنِ رادیواکتیو خواهد بود.
مزیت این آزمایش تشخیصی زخم معده این است که امکان ارزیابی اثرگذاری درمان بر از بین رفتن میکروب را فراهم میکند. احتمال وجود سایر علل ایجاد زخم، به ویژه بدخیمی (سرطان معده)، باید در نظر گرفته شوند. این مسئله در زخمهای انحنای بزرگ معده اهمیت بیشتری دارد چون اغلب آنها نیز ناشی از عفونت مزمن هلیکوباکترپیلوری هستند.

پیشگیری از زخم معده
در بیمارانی که از داروهای ضد التهاب غیر استروئیدی استفاده میکنند (با خطر قلبی عروقی کم)، با افزودن یک مهار کننده پمپ پروتونی (PPIs)، آنتاگونیست H2 یا میزوپروستول میتوان از زخم معده پیشگیری کرد. NSAIDهای بازدارنده COX-2 در مقایسه با NSAIDهای غیر انتخابی، به طور معمول سرعت ایجاد زخم را کاهش میدهند. PPIs رایجترین داروی پیشگیری از زخم معده است.
با این حال، هیچ شاهدی مبنی بر اینکه آنتاگونیستهای H2 از خونریزی معده در مصرفکنندگان NSAID جلوگیری کنند وجود ندارد. اگرچه میزوپروستول در جلوگیری از زخم معده مؤثر است، اما عوارض آن شامل سقط جنین و مشکلات گوارشی، استفاده از آن را محدود می کند. برای افرادی با خطر بروز مشکلات قلبی عروقی، ناپروکسن با PPIs یک انتخاب مفید است در غیر این صورت، میتوان از آسپرین، سلکوکسیب و PPIs با دوز کم نیز استفاده کرد.
چگونه زخم معده را درمان کنیم؟
برای درمان زخم معده روشهای مختلفی را به کار میبرند که از جمله آنها میتوان به دارودرمانی، درمانهای خانگی، تغییر رژیم غذایی صحیح، مراقبتهای روحی و روانی، جایگزین کردن داروهای مضر اشاره کرد. هنگامی که تشخیص هلیکوباکتر پیلوری تأیید شد، خط اول درمان رعایت یک رژیم سهگانه است که با پانتوپرازول و کلاریترومایسین در ترکیب با آموکسیسیلین یا مترونیدازول انجام میشود و معمولا 7 تا 14 روز ادامه دارد. با این حال، امروزه اثربخشی این داروها در ریشهکنی هلیکوباکتر پیلوری از 90 درصد به 70 درصد کاهش یافته است.
در مواردی دو برابر کردن دوز پانتوپرازول یا افزایش مدت زمان درمان به 14 روز، میزان ریشهکن کردن میکروب زخم معده را افزایش میدهد. از درمان چهارگانه پنتوپرازول - کلاریترومایسین - آموکسیسیلین - مترونیدازول نیز میتوان استفاده کرد که ریشهکنی را به 90 درصد میرساند. اگر میزان مقاومت به کلاریترومایسین در منطقهای بیش از 15 درصد باشد، باید از کلاریترومایسین صرف نظر شود.
در عوض میتوان از درمان چهارگانه حاوی بیسموت (پانتوپرازول، بیسموت سیترات، تتراسایکلین و مترونیدازول) به مدت 14 روز استفاده کرد. بیسموت درمانی هم میتواند به ریشهکنی 90 درصدی برسد و در صورت عدم موفقیت در درمان رژیم سهگانه خط اول، به عنوان درمان خط دوم استفاده شود. پس از ریشهکنی هلیکوباکتر پیلوری، خطر خونریزی مجدد زخم با شروع مجدد NSAIDها وجود دارد.
درمان زخم معده ناشی از NSAID
زخمهای مرتبط با NSAID طی 6 تا 8 هفته بهبود مییابند به شرطی که NSAIDها با «بازدارندههای پمپ پروتونی» (Proton Pump Inhibitors) یا (PPIs) جایگزین شوند.
داروی درمان خونریزی معده
برای درمان خونریزی در افراد مبتلا به زخم معده، جایگزین کردن مایعات با کریستالوئیدها برای حفظ حجم در رگهای خونی انجام میشود. با استفاده ازا نتقال خون محدودکننده، هموگلوبین باید در حد بالاتر از ۷0 گرم در لیتر، حفظ شود چون میزان خطر مرگ و میر را کمتر میکند. «امتیاز گلاسگو - بلاچفورد» (Glasgow-Blatchford Score) نشان میدهد فرد باید در بیمارستان یا به صورت سرپایی درمان شود.
PPIs داخل وریدی نسبت به انواع خوراکی، خونریزی معده را سریعتر متوقف میکند. pH طبیعی معده برای برای نگه داشتن پلاکتها در جایگاه خود و جلوگیری از لخته شدن خون نیاز است. ترانکسامیک اسید و عوامل ضد فیبرینولیتیک در درمان بیماری زخم معده مفید نیستند. درمان آندوسکوپیک اولیه با استفاده از کوتر، آندوکلیپ یا تزریق اپینفرین به جلوگیری از خونریزی کمک میکند.
در صورت وجود خونریزی فعال در معده، رگهای قابل مشاهده یا لخته چسبنده توصیه میشوند. با انجام آندوسکوپی میتوان تشخیص داد که فرد برای ترخیص از بیمارستان آماده است یا خیر. برای بهبود تصویر حاصل از آندوسکوپی میتوان قبل از انجام آن، داروهایی مانند اریترومایسین و متوکلوپرامید را تجویز کرد. دوز بالا یا پایین PPIs به یک اندازه در کاهش خونریزی پس از آندوسکوپی موثر هستند.
دوز بالای PPIs وریدی 80 میلیگرم است که به صورت 8 میلیگرم در ساعت به مدت 72 ساعت تزریق میشود. به عبارت دیگر، تزریق مداوم PPIs بیشتر از 192 میلیگرم در روز است. در صورتی که خطر خونریزی مجدد معده بالا نباشد، میتوان PPIs خوراکی را جایگزین کرد. در افراد دارای شوک هیپوولمیک و اندازه زخم بزرگتر از ۲ سانتیمتر، احتمال شکست درمان با آندوسکوپی بالا است و بنابراین جراحی و آمبولی آنژیوگرافی مختص این موارد پیچیده هستند.
با این حال، در مقایسه با آندوسکوپی مکرر، کسانی که برای درمان محل زخم معده، سوراخ و خونریزی تحت عمل جراحی قرار گرفتهاند، در معرض عوارض بیشتری هستند. بعد از آنژیو آمبولیشن ریسک خونریزی مجدد بالاتر اما احتمال مرگ و میر ناشی از آن، مشابه با جراحی است.
داروهای ضد انعقاد خون
برای کسانی که تحت درمان با داروهای ضد انعقاد هستند، نسبت نرمال بین المللی (International Normalized Ratio) یا INR برای مصرفکنندگان آسپرین که به درمان آندوسکوپیک برای خونریزی زخم معده احتیاج داشتند، باید به اندازه 1/5 نگه داشته شود. با مصرف آسپرین، خطر خونریزی مجدد ۲ برابر بیشتر میشود اما در 8 هفته پس از آغاز مصرف آسپرین، خطر مرگ 10 برابر کاهش مییابد.
در کسانی که از داروهای ضد پلاکتی مضاعف برای قرارگیری استنت در رگ خونی استفاده میکردند، هر دو عامل ضد پلاکت نباید متوقف شوند زیرا احتمال ترومبوز استنت بالا است. برای کسانی که تحت درمان وارفارین بودهاند، میتوان از پلاسمای منجمد تازه (FFP)، ویتامین K، کنسانترههای کمپلکس پروترومبین یا فاکتور نوترکیب VIIa استفاده کرد تا اثر وارفارین را معکوس کنند.
پس از توقف خونریزی معده، باید از مصرف دوزهای بالای ویتامین K خودداری شود. کنسانترههای کمپلکس پروترومبین، برای خونریزیهای شدید ناشی از زخم معده ترجیح داده میشوند. فاکتور نوترکیب VIIa به دلیل خطر بالای ترومبوآمبولی، فقط در مواردی که خونریزی کشنده باشد استفاده میشود. داروهای ضد انعقاد خوراکی مستقیم (DOAC) به جای داروی وارفارین توصیه میشوند چون در جلوگیری از ترومبوآمبولی موثرتر هستند.
در صورت خونریزی ناشی از DOAC، استفاده از ذغال فعال طی 4 ساعت اول، پادزهر انتخابی است. همودیالیز ممکن است برای درمان خونریزی ناشی از «دابیگاتران» (Dabigatran) که نوعی داروی ضد انعقاد خون است، تجویز شود. مصرف داروهای ضد انعقاد خون باید پس از درمان خونریزی و در نزدیکترین زمان ممکن برای افرادی که ریسک مشکلات قلبی و عروقی بالایی دارند از سر گرفته شود.