کیسه صفرا چیست؟ | وظیفه، جایگاه، عملکرد و بیماری ها – آنچه باید بدانید
کیسه صفرا (Gallbladder) عضو توخالی و کوچکی است که مایعی به نام صفرا در آن تغلیظ و ذخیره میشود. صفرا برای کمک به هضم چربیها به روده کوچک آزاد میریزد. در این مطلب ساختار، جایگاه و ویژگیهای کیسه صفرای طبیعی را توضیح دادهایم و پس از آن به مشکلات کیسه صفرا و علائم و درمان آنها پرداختهایم.
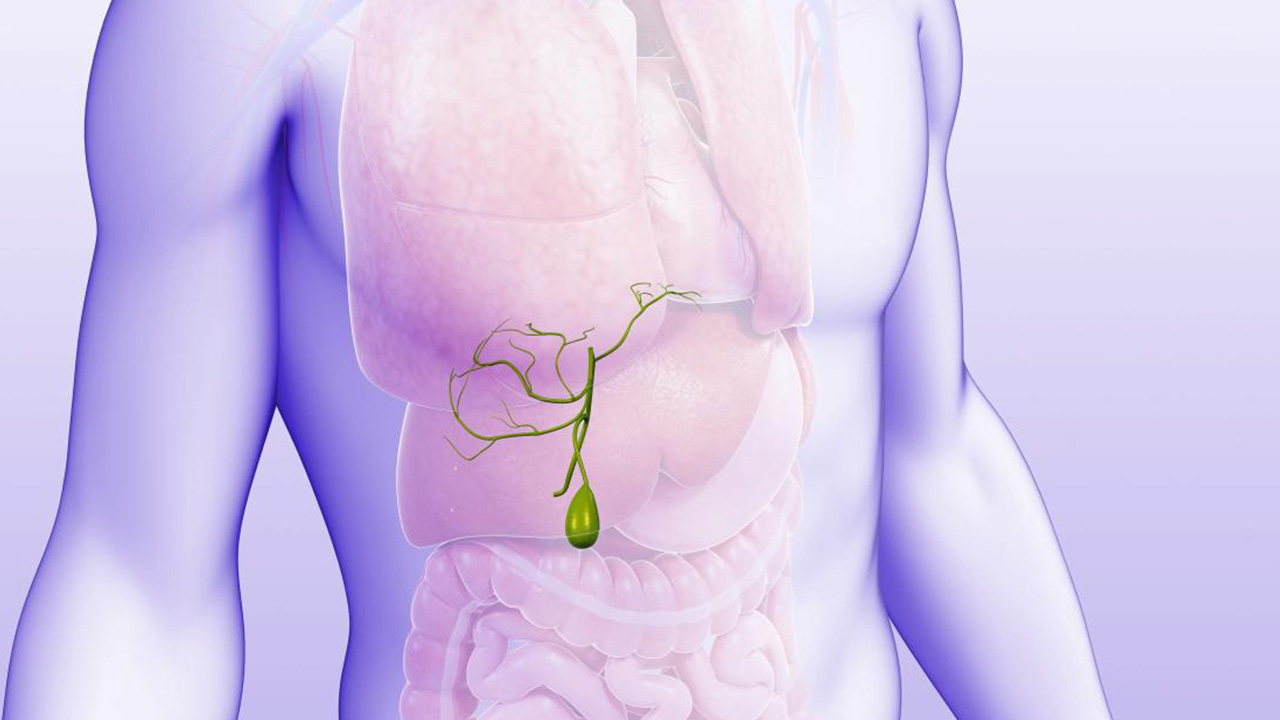
کیسه صفرا چیست؟
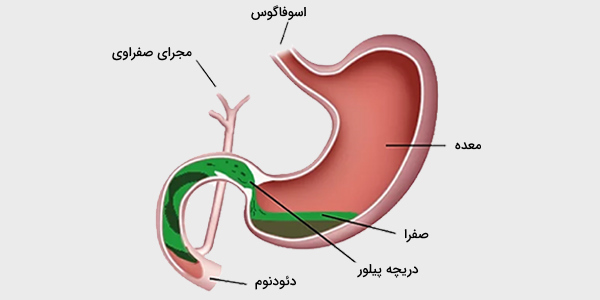
کیسه صفرا، اندامی به شکل گلابی است که انتهای آن به یک مجرای کیسهای باز میشود. کیسه صفرا، رنگی طوسی و آبی دارد. طول کیسه صفرا هنگام پر بودن و در افراد بالغ و سالم، طول آن حدود ۷ تا ۱۰ سانتیمتر و قطر آن ۴ سانتیمتر است. بعد از خوردن غذا، کیسه صفرا، مانند یک بادکنک تخلیه شده خالی و مسطح میشود. اما کیسه صفرا قبل از خوردن غذا، معمولا پر از صفرا و به اندازه یک گلابی کوچک است.
کیسه صفرا، حدود ۵۰ میلیلیتر ظرفیت دارد. اندازه، شکل و محل کیسه صفرا بین افراد، کمی متفاوت است. وجود دو یا حتی سه کیسه صفرا، در برخی افراد به ندرت اتفاق میافتد. گاهی این چند کیسه به درون یک مجرا منتهی میشوند و گاهی هریک مجرای مجزایی دارند.
کیسه صفرا کجاست؟
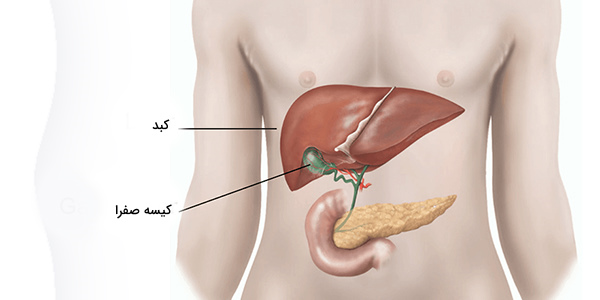
محل کیسه صفرا در جانوران مختلف میتواند متفاوت باشد. در انسان، کیسه صفرا در قسمت راست شکم و زیر لوب راست کبد قرار دارد. حفره کیسه صفرا که در برابر آن فوندوس و بدن کیسه صفرا قرار دارد، در زیر محل اتصال بخشهای کبدی IVB و V یافت میشود. مجرای کیستیک با مجرای کبدی مشترک متحد شده و به مجرای صفراوی مشترک تبدیل میشود.
در محل اتصال گردن کیسه صفرا و مجرای کیستیک، بیرون ریختن دیواره کیسه صفرا وجود دارد که یک شکاف مخاطی ایجاد میکند و به عنوان کیسه هارتمن شناخته میشود. سیستم لنفاوی کیسه صفرا، به دنبال گره کیستیک، بین مجاری کیستیک و مجاری کبدی مشترک قرار دارد. سیستم لنفاوی از قسمت تحتانی به مجاری لنفاوی کبدی و سرانجام به مجاری لنفاوی سلیاک تخلیه میشوند. پیش از این در پست سیستم لنفاوی چیست؟ — هر آنچه باید بدانید و غدد لنفاوی چیست؟ | ساختار، عملکرد، بیماری ها و درمان درباره سیستم و غدد لنفاوی به طور کامل توضیح داده شده است.
تشکیل کیسه صفرا در دوران جنینی
در هفته چهارم جنینی، تمایز اندودرم جنینی منجر به تشکیل یک کیسه در سطح دیستال ناحیه پیشانی جنینی میشود. این ساختار معروف به دیورتیکول کبدی است و باعث تشکیل کبد، کیسه صفرا و مجرای صفراوی مرتبط میشود. با رشد با تقسیم نابرابر دیورتیکول کبدی، جوانه بزرگتر جمجمه به کبد اولیه و درخت صفراوی خارج کبدی تبدیل خواهند شد. سیستم صفراوی خارج کبدی در هفته 5 بارداری قابل تشخیص است. مجاری صفراوی خارج کبدی به مزانشیم سپتوم تراورسوم گسترش مییابند و مشخصه ظاهری فیبری کبد را ایجاد میکنند.
در داخل کبد، سلولهای آندومتر که با هم همپوشانی دارند و سلولهای کبدی را تشکیل میدهند، سیستم صفراوی داخل کبدی را به وجود میآورند. ارتباط با مجاری صفراوی خارج کبدی نشاندهنده تکمیل سیستم صفراوی داخل کبدی است که در حدود هفته دهم بارداری اتفاق میافتد. سپس جوانه دمی کوچکتر دیورتیکول کبدی، به جوانههای برتر و تحتانی تقسیم میشود. جوانه برتر و ساقه مربوط به آن به ترتیب به کیسه صفرا و مجرای کیستیک و جوانه تحتانی به جزء شکمی لوزالمعده تبدیل میشوند. هم کبد و هم کیسه صفرا به داخل مزوگاستریوی شکمی رشد میکنند.
کیسه صفرا، مجاری کیستیک و مجاری صفراوی خارج کبدی، در ابتدا با سلولها مسدود میشوند. با ادامه رشد مجرای صفراوی، سلولهای مستقر در مرکز دچار آپوپتوز میشوند و ساختار مجرا به وجود میآید. در ابتدا، این روند از مجرای صفراوی مشترک شروع میشود و در پایان هفته 5 بارداری به صورت دیستال ادامه مییابد. اتصال مجدد (Recanalization)، فرآیند آهستهای است که با تغییر آناتومیکی در موقعیت مجرای صفراوی مشترک و پانکراس شکمی همپوشانی دارد به طوری که مجرای صفراوی مشترک در سطح پشتی دوازدهه قرار میگیرد.
مجرای صفراوی فقط در پایان هفته دوم و آغاز هفته هشتم بارداری با ادامه یافتن در دوازدهه، قابل تشخیص میشود. به طور تقریبی در هفتمین هفته بارداری، جراحی مجدد به مجرای کیستیک پیشرفت کرده و تا هفته دوازدهم بارداری به کیسه صفرا گسترش مییابد. نوزادان سطح صفاقی کمی دارند و در نتیجه، فوندوس در حاشیه کبد قرار میگیرد. بعد از سال دوم زندگی، کیسه صفرا به اندازه نسبی و نهایی خود میرسد.
مجرای کبدی و پانکراسی همراه با یکدیگر مجرای هپاتوپانکراس را به وجود میآورند. به عنوان آمپول واتر (Vater Ampulla) (پاپیلای اثنی عشر بزرگ)، به دیواره دوازدهه در سطح زیر مخاط گسترش مییابد. حلقههای مزانشیمی متحدالمرکز آمپول را احاطه کرده و باعث تشکیل اسفنکتر اودی (Sphincter Of Oddi) میشود که اسامی دیگری شامل اسفنکتر کبدی - لوزالمعدهای یا اسفنگتر گلیسون نیز دارد. اسفنکتر اودی در حدود هفته دهم بارداری به کلدوک اسفنکتر فوقانی و تحتانی متمایز میشود که هر دو، مجرای صفرا را احاطه کردهاند. اگرچه تکامل نهایی آمپول تا هفته بیست و هشتم بارداری ادامه دارد، بخش خارج کبدی تا هفته 12 بارداری میتواند صفرا را از کبد به اثنی عشر منتقل کند (یعنی 6 هفته پس از شروع خونسازی).
کار کیسه صفرا چیست؟
کیسه صفرا، بخشی از سیستم صفراوی بدن است و عملکرد اصلی آن ساخت و ذخیره صفرا است تاز زمانی که برای هضم غذا به آن نیاز شود. پس از خوردن غذا، کیسه صفرا منقبض و فشرده میشود تا صفرا را به سیستم گوارشی و مستقیما به ابتدای روده باریک یا دوازدهه میریزد.

صفرا چیست؟
صفرا (Bile) که زهرآب یا زَهره (Gall) هم نامیده میشود، یک مایع غلیظ به رنگ زرد تا سبز است که توسط کبد ساخته و در کیسه صفرا ذخیره میشود. کیسه صفرا، میتواند روزانه حدود ۲/۳ تا ۷۶ گرم صفرا را ذخیره کند. صفرا از نمک، اسیدها، فسفولیپید، کلسترول، رنگدانه، آب و الکترولیتهای شیمیایی تشکیل شده است که Ph آن بین ۷ تا ۸ و قلیایی است. نمکهای صفراوی از چهار نوع متفاوت اسید صفراوی آزاد تولید میشوند که عبارتند از:
- کولیک اسید (Cholic Acid)
- دئوکسی کولیک اسید (Deoxycholic Acid)
- کنودئوکسی کولیک اسید (Chenodeoxycholic Acid)
- لیتوکولیک اسید (Lithocholic Acid)
هریک از این اسیدها ممکن است به نوبه خود با گلیسین یا تورین ترکیب شده و اسیدها و نمکهای پیچیدهتری ایجاد کنند. نمکها و اسیدهای صفراوی میتوانند از کلسترول سنتز شوند یا کبد آنها را تولید و به جریان خون ترشح کند. اسیدهای صفراوی از کبد به روده کوچک منتقل میشوند و در آنجا به عنوان امولسیونکننده چربی و کاهش کشش سطحی قطرات چربی عمل میکنند تا آنها را برای عملکرد آنزیمهای تجزیهکننده چربی که از لوزالمعده و روده ترشح میشوند، آماده کنند. نمکهای صفراوی اندازه بزرگی دارند و یونهایی با بار منفی هستند که قسمت ابتدایی روده کوچک نمیتواند آنها را به راحتی جذب کند در نتیجه در روده کوچک باقی میمانند تا بیشتر چربیهای غذا هضم شوند.
در قسمت پایینی روده باریک، نمکها و اسیدها جذب و دوباره به جریان خون منتقل میشوند تا اینکه دوباره توسط کبد استخراج شوند. به این چرخه، از کبد به روده کوچک و خون و سپس به کبد، گردش خون کبدی گفته میشود. برخی از نمکها و اسیدها طی این فرآیند از بین میروند اما با سنتز مداوم کلسترول در کبد جایگزین میشوند. میزان سنتز با میزان اسیدها و نمک های از دست رفته ارتباط مستقیم دارد. نمکهای صفراوی معمولاً به روده بزرگ نمیرسند. با این حال، ممکن است جذب آب و سدیم را مهار کنند و باعث اسهال آبکی شوند.
نمکها و اسیدهای صفراوی در مایعی که حاوی آب، سدیم، کلرید و بیکربنات است، منتقل میشوند. این مایعات در کبد تولید میشوند و عملکرد آنها خنثی کردن اسیدکلریدریک منتقل شده از معده به روده کوچک است. مواد زائد محلول در آب که کبد از خون پاک میکند، مانند کلسترول، استروئیدها، داروها و رنگدانههای هموگلوبین، در مایعات به سیستم دفع منتقل میشوند. رنگدانههای هموگلوبین تجزیه میشوند و چندین ترکیب مایعات صفراوی از جمله بیلیروبین را تولید میکنند که هیچ عملکرد شناخته شدهای غیر از ایجاد رنگ ندارد. آثار سایر مواد از جمله مخاط، پروتئینهای سرمی، لسیتین، چربیهای خنثی، اسیدهای چرب و اورهنیز میتواند در صفرا یافت شوند.
صفرا به طور مداوم از سلولهای کبد به مجرای صفراوی مشترک و کیسه صفرا ترشح میشود تا زمانی که به حدود حدود 5 برابر و گاهی اوقات تا 18 برابر میزان اولیه ترشح شود. میزان صفرای ترشح شده در اثنی عشر (ابتدای روده باریک یا دوازدهه)، توسط هورمونهای کولسیستوکینین، سکرتین، گاسترین و سوماتوستاتین و همچنین عصب واگ کنترل میشود. کبد روزانه حدود 800 تا 1000 میلیلیتر صفرا (قبل از غلیظ شدن) تولید میکند.

بافت کیسه صفرا چگونه است؟
کیسه صفرا نیز مانند سایر اندامها از کنار هم قرار گرفتن لایههای بافتی مختلفی ایجاد شده است. اپیتلیوم (نوعی بافت پوششی)، بافت مخاطی و زیرمخاطی (Mucosa And Submucosa)، لامینا پروپریا (Lamina Propria)، ماسکولاریس پروپریا (Muscularis Propria)، بافت ماهیچهای و بافت سروزی یا بافت پیوندی کیسه صفرا را میسازند.
اپیتلیوم
یک لایه نازک از سلول ها که درون کیسه صفرا را میپوشاند. پوشش اپیتلیال کیسه صفرا از سلولهای ستونی ساده تشکیل شده است که مانند سلولهای رودهای دارای میکروویلی هستند اما بر خلاف اپیتلیوم روده، اپیتلیوم صفرا سلول جامی ندارد. اپیتلیوم کیسه صفرا با بافت مخاطی پوشیده شده است. لامینا پروپیا نیز زیر اپیتلیوم قرار دارد.
بافت مخاطی و زیرمخاطی
بافت مخاطی و زیرمخاطی مانند اغلب بافتهای احشایی درون شکم، صفرا سه لایه در دیواره خود دارد. بیشتر این بافتها در سیستم خارج کبدی هم ادامه یافتهاند. کیسه و مجاری مجهز به غشای مخاطی، لایه عضلانی و سروزی اطراف آن هستند. مخاط قهوهای زرد از اپیتلیوم ستونی سادهای که بر روی لامینای پروپریا قرار دارد تشکیل شده است. این سلولها دارای میکروویلی در سطح آپیکال خود و غنی از میتوکندری و پمپهای سدیم - آدنوزینتریفسفات در سطح قاعدهای هستند که به سلولها اجازه میدهند که یونهای سدیم را به طور فعال از لومن کیسه صفرا منتقل کنند. متعاقباً، آب در جهت شیب اسمزی ناشی از تغییرات یونی منتقل میشود. در نتیجه، صفرا میتواند در کیسه صفرا ذخیره و تغلیظ شود.
لامینا پروپریا
لایهای از بافت همبند سست است که در قسمت زیرین بافت پوششی یا اپیتلیوم کیسه صفرا قرار دارد و در کنار بافت اپیتلیوم، لایه مخاطی را تشکیل میدهد. در پست بافت پیوندی یا بافت همبند چیست؟ | ساختار، عملکرد، انواع و بیماری ها به طور کامل در مورد این بافت توضیح داده شده است.
ماسکولاریس پروپریا
ماسکولاریس پروپریا یک لایه نسبتاً نازک از فیبرهای عضلانی صاف است که به طور تصادفی مرتب شدهاند. این فیبرهای عضلانی گیرندههای CCK دارند و در آنجا به کلسیستوکینین آزاد شده از سلولهای انترواندوکرین اثنیعشر (در پاسخ به وجود چربی و پروتئین در روده) پاسخ میدهند. در نتیجه، صفرای غلیظ از کیسه صفرا به مجرای کیستیک پمپ و از طریق مجرای صفراوی مشترک به دوازدهه منتقل میشود.
بافت عضلانی
لایهای از بافت عضله صاف که باعث میشود کیسه صفرا منقبض و صفرا در مجاری آزاد شود. یک لایه عضلانی نازک با فیبرهای عضلانی صاف مدور، مورب و طولی، کل سیستم صفراوی را در یک غلاف بافت همبند رشتهای احاطه کرده است. با این حال، با نزدیک شدن مجرا به نقطه انتهایی در آمپول واتر، به تدریج ضخیم میشود. مجرای هپاتوپانکراس دارای چینهای پرزی با میوسیتهای صاف در هسته آنها است که به عنوان دریچههای یک طرفه عمل و از ریفلاکس محتوای اثنیعشر به مجرای هپاتوپانکراس جلوگیری میکنند.
بافت سروزی
غشایی صاف که پوشش خارجی کیسه صفرا را تشکیل میدهد. سروز معمولاً به قسمت انتهایی کیسه صفرا محدود میشود و به طور محیطی در اطراف دو طرف تحتانی بدن و گردن کیسه گسترش مییابد. با این حال، در کیسه صفرا مزانتریک، سرووز به طور عالی و در کل کیسه صفرا ادامه مییابد تا با سروز مزانتریک مخلوط شود. کیسه صفرا داخل پارانشیمی سروز مرتبط ندارد. معمولاً مجموعهای از سلولهای چربی و بافت همبند شل وجود دارد که تشکیل یک لایه زیر سروزی میدهد.
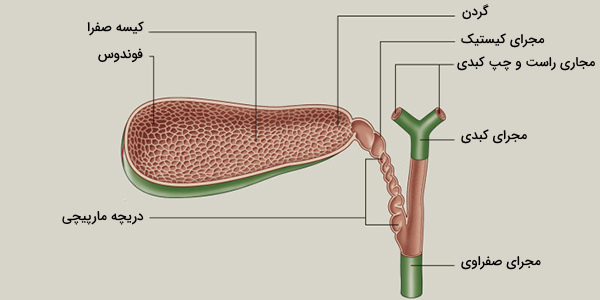
آناتومی کیسه صفرا
کیسه صفرا، از ۳ بخش اصلی تشکیل شده است:
- فوندوس (Fundus): پایه گرد است، به گونهای زاویهدار است که رو به دیواره شکم قرار دارد.
- بدنه (Body): بدن در یک فرورفتگی در سطح پایین کبد قرار دارد.
- گردن (Neck): گردن كوچک میشود و با مجرای سیستیک، بخشی از درخت صفراوی پیوسته است.
لایه خارجی فوندوس کیسه صفرا و سایر سطوح کیسه صفرا که تماس مستقیم با کبد ندارند، توسط نوعی بافت به نام سروز پوشانده شده است. سروز نوعی بافت است که حفرههای داخلی را میپوشاند و غشایی صاف و دو لایه را تشکیل میدهد که توسط مایعی روان میشود. سروز حاوی رگهای خونی و لنفاوی است (رگهایی شبیه به عروق سیستم لنفاوی). عملکرد لنفاوی انتقال مایع لنفاوی از غدد لنفاوی است. سطوح کیسه صفرا که در تماس با کبد هستند با بافت همبند پوشانده شدهاند.
دیواره کیسه صفرا، از تعدادی لایه تشکیل شده است. داخلیترین سطح دیواره کیسه صفرا، توسط یک لایه سلول ستونی با حاشیه برس میکروویلی، بسیار شبیه به سلول های جاذب روده پوشانده شده است. در زیر اپیتلیوم یک لایه به نام لامینا پروویای زیرین، یک لایه عضلانی، یک لایه خارجی عضلانی و لایه سروزی وجود دارند. بر خلاف سایر بخشهای روده، کیسه صفرا فاقد مخاط عضلانی است و رشتههای عضلانی در لایههای مشخص مرتب نشدهاند.
مخاط، قسمت داخلی دیواره کیسه صفرا، از پوشش یک لایه سلولهای ستونی تشکیل شده است، سلولها دارای سطوحی از برآمدگیهای کوچک به نام میکروویلی هستند. این روی یک لایه نازک از بافت پیوندی، Lamina Propria قرار دارد. مخاط خمیده شده و به صورت بیرونریزیهای کوچکی به نام روگا (Rugae) جمع میشود. یک لایه عضلانی در زیر مخاط قرار دارد. این توسط عضله صاف با الیافی که در جهت طولی، مورب و عرضی قرار دارند، تشکیل میشود و در لایههای جداگانه ای مرتب نشدهاند.
رشتههای عضلانی منقبض میشوند تا صفرا را از کیسه صفرا خارج کنند. از ویژگیهای بارز کیسه صفرا، وجود سینوسهای Rokitansky – Aschoff و برونریزی مخاط است که میتواند از طریق لایه عضلانی گسترش یابد و نشاندهنده آدنومیوماتوز است. لایه عضلانی توسط لایهای از بافت همبند و چربی احاطه شده است. لایه بیرونی در قسمت انتهایی کیسه صفرا و سطوحی که با کبد تماس ندارند، توسط سروز ضخیمی پوشانده میشود که در تماس با صفاق است. لایه سروزی، رگهای خونی و لنفاوی دارد. سطوح در تماس با کبد نیز توسط بافت همبند پوشانده شدهاند. در یکی از آموزشهای فرادرس، آناتومی عمومی بدن انسان به صورت گام به گام تمام توضیح داده شده است که فهم دقیق مباحث آن برای دانشجویان رشتههای پزشکی و فیزیولوژی ضرورت دارد. از طریق لینک زیر میتوانید این آموزش را دنبال کنید.
- برای مشاهده فیلم آموزش آناتومی عمومی بدن انسان + اینجا کلیک کنید.
سیستم صفراوی داخل کبدی
دستگاه صفراوی داخل کبدی یک سیستم منحصر به فرد است که برای انتقال صفرا از سلولهای کبدی به درخت صفراوی خارج کبدی طراحی شده است. این سیستم از سطح کانال صفراوی (s. canaliculus) آغاز میشود که فضای متسع بین سلولهای کبدی است. سلولهای کبدیِ چند وجهی، به گونهای مرتب شدهاند که انتهای قدامی آنها به داخل سینوسوئیدهای کبدی (که در نهایت در رگهای کبدی به هم میپیوندند) میرسند.
قاعده این سلولها به سمت مجاری صفراوی است و صفرا را در این کانالها ترشح میکنند. با تشکیل این کانالها، مسیری مشابه سینوزوئیدهای کبدی را دنبال میکنند اما محتوای آنها در جهت مخالف جریان مییابد.
کانالهای داخل هر بخش کبدی با هم ادغام میشوند و مجاری قطعهای را تشکیل میدهند. بنابراین هشت مجرای قطعهای مربوط به هر بخش عملکردی کبد وجود دارند. مجاری قطعهای از بخشهای II و III کبد به مجرای سمت راست کبدی منشأ میگیرند و معمولاً توسط مجرای بخش IV نيز به هم متصل میشوند. بخشهای V تا VIII در نهایت به مجرای کبدی سمت چپ کمک میکنند. با این حال، بخشهای V و VIII باعث ایجاد مجرای بخشی قدامی (داخلی) سمت راست میشوند، در حالی که بخشهای VI و VII باعث ایجاد کانالهای بخشی خلفی (جانبی) راست میشوند.
مجرای خلفی سمت راست، بلندتر از همتای خود است و میتوان در حالی که به صورت مداوم در حال پشت سر گذاشتن مجرای بخشی قدامی سمت راست (تشکیل شیار Hjortsjo)، قبل از ایجاد منفذ در سطح داخلی مجرای بخشی قدامی سمت راست، تشکیل مجرای کبدی چپ را مشاهده کرد. قطعه کبدی I (لوب دمی) هم به مجرای کبدی سمت چپ و هم به مجرای خلفی سمت راست تخلیه میشود.
مجموعه دیگری از مجاری داخل کبدی، از رشد مجاری صفراوی دیستال ایجاد میشوند. در مناطقی که انتظار میرود پارانشیم کبدی به عقب برگردد، این مجاری ممکن است از بین نروند و زیرمجموعهای ایجاد کنند (مجاری Luschka). این کانالهای کوچک غالباً به صورت مجموعههای لوبولار از مجاری با ابعاد مختلف به وجود میآیند و اغلب از لوب سمت راست سرچشمه میگیرند و ممکن است به مجاری داخل کبدی، مجاری خارج کبدی یا کیسه صفرا تخلیه شوند. چندین زیرگروه از مجاری در ادامه توصیف شدهاند:
- ٰمجاری جانبی: متداولترین انواع کانالهای زیرشانهای هستند. آنها از هریک از سرخرگهای بخشی مناسب به وجود میآیند و پس از عبور از مجرای کیسه صفرا به مجاری صفراوی اصلی تخلیه میشوند. این مجاری معمولاً در مجاری اضافی درخت صفراوی وجود دارند.
- مجرای زیرمجموعهای بخشی / قطعهای: نسبتاً معمول و نشاندهنده مجاری است که سیر مشخصی ندارند و از مجاری مقطعی خلفی سمت راست یا بخشی منشأ میگیرد. فرا از این مجرا به طور جداگانه به مجرای اصلی کبدی سمت راست تخلیه میشود.
- مجاری هپاتوکولسیستی: مستقیماً از کبد به داخل کیسه صفرا تخلیه میشوند و به طور معمول از لوب راست ایجاد میشوند.
- مجاری زیرشانهای: در داخل کپسول حفره کیسه صفرا یافت میشود که با مجاری داخل كبدی ارتباط دارند ولی به ناحیه ديستال ختم میشوند.
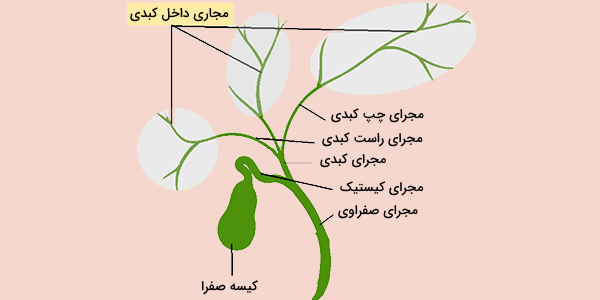
سیستم صفراوی خارج کبدی
مجاری سگمنتال و قطعهای باعث ایجاد مجاری کبدی چپ و راست میشوند. مجرای کبدی سمت چپ کمی طولانیتر از مجرای کبدی راست است و مسیری افقیتر از مجرای راست را طی میکند، زیرا در امتداد پایه قطعه IV کبد قرار میگیرد. مجرای کبدی راست معمولاً سیر عمودی دارد و نسبت به مجرای کبدی سمت چپ بیشتر در معرض تغییرات کالبدی است. هر دو مجرا در قسمت جانبی پورت هپاتیس ادغام میشوند و مجرای کبدی مشترک را تشکیل میدهند. این قسمت از درخت صفراوی تقریباً 5/2 تا 3 سانتیمتر طول دارد و غالباً به صورت جانبی شریان کبدی دیده میشود که ورید، در پشت آن قرار دارد. هر سه ساختار را میتوان در مرز آزادانه پرونده کمتری یافت (زیرا فرم روزنه معده وینسلو را تشکیل میدهد).
گردن کیسه صفرا به صورت داخلی به مجرای کیستیک منتهی میشود. این ساختار لولهای معمولاً 3 تا 4 سانتیمتر طول و حدود 1 تا 3 میلیمتر عرض دارد. مخاط مجرای کیستیک به صورت مارپیچ تا شده و دریچههای Heister را تشکیل میدهد که به اعتقاد برخی آناتومیستها، به باز بودن مجرا کمک میکند. همچنین دارای یک اسفنکتر (اسفنکتر لوتکنز) است که به تنظیم جریان صفرا از کیسه صفرا کمک میکند. سپس مجرای کیستیک همراه با مجرای کبدی مشترک قبل از به هم پیوستن، سیر خلفی را طی خواهد کرد.
در اکثر بیماران، مجاری کیستیک و کبدی مشترک در بالای دوازدهه نزدیک هپاتیس به هم میپیوندند. پیوستن مجاری کیستیک و کبدی، باعث ایجاد مجرای صفراوی مشترک 6 تا 8 سانتیمتری میشود. به طور متوسط، مجرای صفراوی مشترک بزرگسالان حدود 6 میلیمتر عرض دارد. با این حال، معمولا قطر آن با بالا رفتن سن، افزایش مییابد.
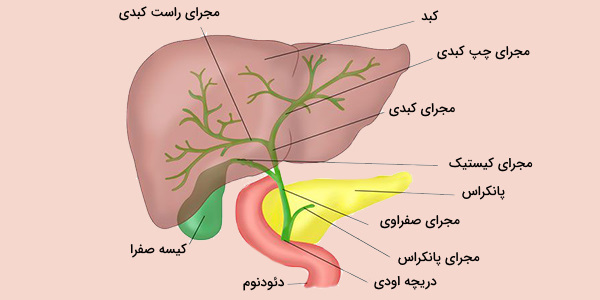
مثلث کالوت چیست؟
مجرای کیستیک، مرز تحتانی قطعه کبدی V و مجرای کبدی مشترک، با هم یک فضای تقریباً مثلثی شکل را به نام «مثلث کالوت» (Calot’s Triangle) را ایجاد میکنند. این فضا را می توان به شکل یک هرم همراه با رئوس زیر تجسم کرد:
- بین مجرای کیستیک و فوندوس کیسه صفرا
- درگاه کبدی یا ناف کبدی (Porta Hepatis): ناف کبدی محل ورود رگهای خونی و خروج صفرا است.
- دو رأس در محل اتصال کیسه صفرا و حفره آن
مرز تحتانی قطعه V کبدی پایه مثلث را تشکیل میدهد. این فضا توسط مزانتیر مجرای کیستیک پوشانده شده و شامل بافت چربی، غدد لنفاوی، عروق و دیگر ساختارهای عصبی - عروقی است.
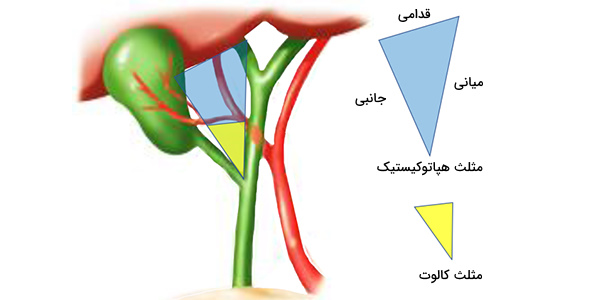
سیستم لنفاوی کیسه صفرا
کانالهای لنفاوی کیسه صفرا از لایههای زیر استخوانی و زیر مخاط کیسه عبور میکنند تا شبکههای لنفاوی را تشکیل دهند. بعضی از آنها به داخل رگهای لنفاوی داخل کبدی و برخی دیگر به گره کیستیک واقع در مثلث کالوت خالی میشوند. قسمت دمی درخت صفراوی به گرههای کبدی لوزالمعده فوقانی و تحتانی تخلیه میشود.
آزمایش صفرا
برای بررسی و تشخیص مشکلات کیسه صفرا که ممکن است مربوط به خود کیسه صفرا، مجاری صفراوی، مجاری صفراوی - کبدی یا تولید صفرا در کبد باشند نیاز به انجام آزمایشات مختلفی است که با توجه به شرایط بالینی بیمار تجویز میشوند. در ادامه برخی از این آزمایشات را توضیح دادهایم.
- تست آنزیمهای کبدی: مقدار آنزیمهای کبدی خون به طور معمول در صورت وجود التهاب شدید افزایش مییابند و ممکن است احتمال سنگ صفرا را نشان دهد.
- پنل متابولیکی کامل: با وجود مجرای صفراوی انسداد یافته، آزمایش خون ممکن است افزایش سطح بیلی روبین را نشان دهد.
- شمارش کامل خون (CBC): آزمایش خون ممکن است افزایش گلبولهای سفید خون را نشان بدهد که ناشی از کولسیستیت حاد است.
- سونوگرافی: آزمایش انتخابی برای کولسیستیت، میتواند به دقت وجود سنگ کیسه صفرا یا علائم التهاب را نشان دهد.
- اسکن CT: تصویر دقیق از کیسه صفرا با استفاده از اشعه ایکس
- MRI: هنگامی که فرد از درد شکمی غیر قابل توضیح شکایت میکند، اغلب MRI اضطراری انجام میشود.
- عکس برداری اشعه X از شکم
- کلانژی پانکراتوگرافی رتروگراد آندوسکوپیک (ERCP): این تست با آندوسکوپی انجام میگیرد. لولهای با دوربین که به داخل گلو و پایین مری به معده و سپس به روده کوچک وارد میشود، یک ماده رنگی به مجاری کیسه صفرا، کبد و لوزالمعده تزریق میشود، بنابراین اندامها به طور واضح از طریق اشعه ایکس قابل مشاهده هستند.
- اسکن اسید ایمینودیاستیک کبدی صفراوی (HIDA) با کوله سیستوکینین (CCK): آزمایشی است که شامل تجویز کوله سیستوکینین برای تحریک کیسه صفرا است. قبل و بعد از کوله سیستوکینین از کیسه صفرا عکس گرفته خواهد شد تا میزان انقباض کیسه صفرا ارزیابی شود.

مشکلات کیسه صفرا
سنگ کیسه صفرا، کولسیستیت یا التهاب با یا بدون سنگ، کولدوکولیتیازیس، پولیپ کیسه صفرا و رفلاکس صفرا از جمله مشکلات شایع کیسه صفرا هستند. از مشکلات نادر این اندام میتوان به موارد زیر اشاره کرد:
- سرطان کیسه صفرا: نوع نادری از سرطان با علت نامشخص است. اما برخی فاکتورها مانند زن بودن یا داشتن سنگ کیسه صفرا و چاقی در ابتلا به آن مؤثر هستند.
- آبسه کیسه صفرا: مزمنترین نوع کولسیستیت و ناشی انسداد مجاری صفراوی است. این بیماری یک فوریت پزشکی محسوب میشود که باید فورا با جراحی تحت درمان قرار بگیرد.
- کیسه صفرا چینی: نام دیگر آن کیسه صفرا پرسلان کلسیفیکاسیون است، کلسیفیکاسیون کیسه صفرا است که احتمالا به دلیلی وجود سنگهای صفراوی فراوان ایجاد میشود. این مشکل در زنان دارای اضافه وزن و در میانسالی رخ میدهد. معمولا خارج کردن کیسه صفرا، راه حل درمان این مشکل است.
گاهی مشکلات آناتومیک در کیسه صفرا وجود دارد که برخی از آنها عبارتند از:
- عدم وجود کیسه صفرا
- وجود یک کیسه صفرای اضافی با یک مجرای واحد یا دو مجرای مجزا
- کلاه فرجیایی (Phrygian Cap) که بخش تا شده از کیسه صفرا و به کلاه فریگی شباهت دارد. کلاهک فرجیایی یکی از رایجترین مشکلات مادرزادی کیسه صفرا است که به دلیل بدشکلی در لایه فوندوس ایجاد میشود.
درد کیسه صفرا کجاست؟
حمله درد کیسه صفرا، معمولاً ناگهانی و پیشرونده است و اغلب 20 دقیقه تا یک ساعت طول میکشد. درد کیسه صفرا، در سمت راست یا مرکز شکم و درست در زیر قفسه سینه، قسمت پشت بدن، بین تیغههای شانه یا شانه راست احساس میشود. اگرچه علت اصلی درد صفرا، وجود سنگ کیسه صفرا است اما طبق تحقیقات حدود ۵۰٪ از افرادی که سنگ کیسه صفرا دارند، هیچ دردی را تجربه نمیکنند. برخی مواقع ممکن است درد در اثر مشکلات دیگری باشد و با درد کیسه صفرا اشتباه گرفته شود. حمله درد ناشی از سنگ کیسه صفرا، ممکن است با علائم دیگری از جمله موارد زیر همراه باشد:
- درد ناگهانی است
- حالت تهوع یا استفراغ
- حساسیت در ناحیه اطراف کیسه صفرا
- تب و لرز
- روشن شدن رنگ مدفوع
- ادرار به رنگ قهوهای
- زرد شدن یا تغییر رنگ پوست یا سفیدی چشم
- اسهال شدید

سایر مشکلات هم ممکن است علائمی شبیه به سنگ یا سایر بیماریهای کیسه صفرا ایجاد کنند. برخی از این مشکلات عبارتند از:
- التهاب آپاندیس یا آپاندیسیت (Appendicitis): به طور معمول باعث درد در سمت راست پایین شکم میشود و در حالی که درد کیسه صفرا، از ناحیه فوقانی تا میانی راست به سمت پشت است.
- حمله قلبی: گاهی افراد درد کیسه صفرا را با علائم حمله قلبی اشتباه میگیرند. سایر علائم حمله قلبی شامل تنگی نفس، درد قفسه سینه، ضعف و درد فک، گردن یا کمر درد هستند.
- التهاب پانکراس یا پانکراتیت (Pancreatitis): درد ناشی از پانکراتیت، معمولا علائم دیگری مانند کاهش وزن، ضربان قلب سریع و مدفوع چرب یا بوی بد نیز به همراه دارد.
- زخم در لوله گوارش: گاهی زخم باعث درد شکم میشود اما نشانههای متفاوتی مثل سوزش معده، نفخ، احساس سیری و آروغ نیز دارد.
- بیماریهای التهابی روده: برخی از بیماریهای روده ممکن است علائم درد کیسه صفرا را نشان بدهند اما وجه تمایز آن از بیماریهای التهابی روده، اسهال یا یبوست، مدفوع خونی و کاهش وزن است.
- آنفولانزای معده یا گاستروانتریت (Gastroenteritis): آنفولانزای معده ممکن است با مشکل کیسه صفرا اشتباه گرفته شود. علائمی مانند حالت تهوع، استفراغ، اسهال آبکی و انسداد از مشخصههای افتراقی آنفولانزای معده و مشکلات کیسه صفرا هستند.
- سنگ کلیه: سنگ کلیه میتواند باعث درد شدید شکم، پهلو و پشت شود. برای تمایز آن از مشکلات کیسه صفرا، باید به وجود ادرار صورتی، قرمز یا قهوهای (به دلیل دفع خون)، ادرار بدبو، ادرار کدر یا تکرر ادرار توجه کرد.
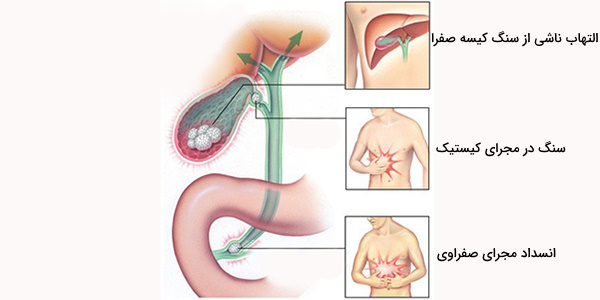
کولسیستیت چیست؟
کولسیستیت (Cholecystitis) التهاب حاد کیسه صفرا است که به دلیل عوارض شدید نیاز به درمان فوری شامل استفاده از داروهای وریدی مانند آنتیبیوتیک، بستری در بیمارستان و استراحت مطلق دارد. علائم ناشی از این بیماری معمولا به سرعت بروز میکنند مانند درد تیز و شدید در قسمت بالای شکم و دست راست که به شانه راست منتشر میشود. برخلاف سایر دردهای شکمی درد ناشی از کولسیستیت، پایدار است و طی چند ساعت برطرف نمیشود. برخی از افراد ممکن است علائم دیگری نیز تجربه کنند که عبارتند از:
- تب
- احساس ناخوشی و بیحالی
- تعریق
- کاهش اشتها
- زرد شدن پوست و سفیدی چشمها
- تورم شکم
۹۵ درصد موارد کولسیستیت، خفیف و ناشی از انسداد مجرای صفراوی با سنگ صفرا (لجن صفراوی - Biliary Sludge) هستند. نوع دوم کولسیستیت به ندرت رخ میدهد اما شدت بیشتری دارد و ناشی از آسیب به کیسه صفرا طی جراحی یا حوادث، عفونت خون (سپسیس)، سوء تغذیه شدید یا ایدز است. تشخیص کولسیستیت با آزمایشات زیر انجام میشود:
- آزمایش خون: برای اندازهگیری میزان فاکتورهای التهاب
- سونوگرافی از شکم: برای بررسی وجود سنگ کیسه صفرا یا سایر علائم
- عکسبرداری با اشعه ایکس
- سی تی اسکن
- MRI
عوارض کولسیستیت چه هستند؟
در صورت عدم درمان به موقع و مناسب این بیماری، کوله سیستیت حاد میتواند به عوارض خطرناک و کشندهای منجر شود. عوارض اصلی کولسیستیت حاد عبارتند از:
- مرگ بافت کیسه صفرا (کولسیستیت گانگرن): که میتواند باعث عفونت جدی و منتشره در بدن شود.
- پارگی یا سوراخ شدن کیسه صفرا: باعث گسترش انتشار عفونت در حفره شکم (پریتونیت) یا تجمع چرک (آبسه) میشود.
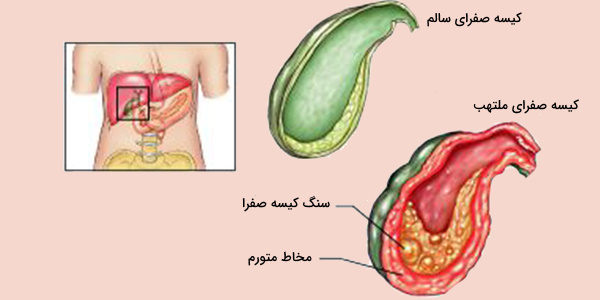
درمان کولسیستیت چیست؟
درمان اولیه معمولاً شامل موارد زیر است:
- روزهداری برای از بین بردن فشار کیسه صفرا
- دریافت مایعات از طریق سرم وریدی برای جلوگیری از کمبود آب بدن
- مصرف داروی مسکن
- استفاده از آنتیبیوتیک در صورت وجود عفونت
درمان اولیه تا یک هفته ادامه مییابد و ممکن است نیاز به بررسی در بیمارستان باشد تا درمانها به موقع و دقیق انجام شده و وضعیت بیمار مرتبا بررسی شود. پس از درمان اولیه، هرگونه سنگ کیسه صفرا که ممکن است باعث کولسیستیت حاد شده باشد، معمولاً دوباره به کیسه صفرا برمیگردد و التهاب به مرور برطرف میشود.
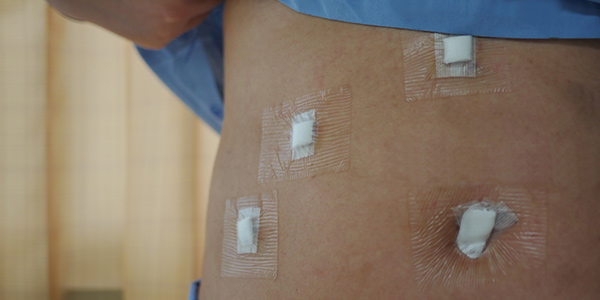
گاهی پس از درمان اولیه، برای جلوگیری از بازگشت کولسیستیت حاد و کاهش خطر ابتلا به عوارض جدی، جراحی و برداشتن کیسه صفرا توصیه میشود که «کوله سیستکتومی» (Cholecystectomy) نام دارد. برای درمان عوارض کولسیستیت حاد، حدودا در 1 مورد از 5 مورد، جراحی اضطراری برای برداشتن کیسه صفرا لازم است. جراحی کوله سیستکتومی را به 3 روش انجام میشود که عبارتند از موارد زیر:
- کوله سیستکتومی لاپاراسکوپی: کیسه صفرا با استفاده از ابزارهای جراحی مخصوص و از طریق تعدادی بریدگی کوچک روی شکم، برداشته میشود.
- کوله سیستکتومی لاپاراسکوپی تک برشی: کیسه صفرا از طریق ایجاد یک برش روی شکم و معمولا در نزدیکی ناف، برداشته میشود،
- کوله سیستکتومی باز: روش تهاجمیتری است و کیسه صفرا از طریق یک برش بزرگتر روی شکم برداشته میشود.
اگرچه برخی از افرادی که کیسه صفرا را برداشتهاند، علائم نفخ و اسهال را پس از خوردن برخی غذاها گزارش میکنند، زندگی بدون کیسه صفرا در صورت تغییرات اندکی در سبک زندگی، طبیعی و بدون عارضه خواهد بود. در یک روش جایگزین جراحی، به نام کولسیستوستومی (Cholecystostomy) که از طریق پوست انجام میشود، با ورود یک سوزن به شکم، مایعات تجمع یافته در کیسه صفرا تخلیه میشوند.
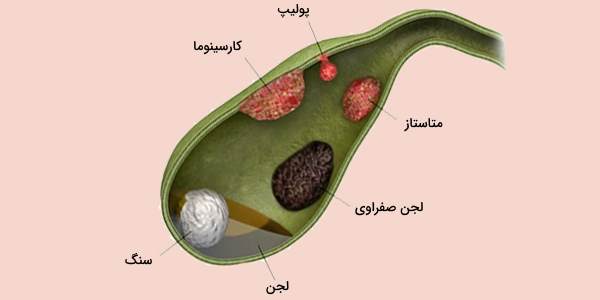
سنگ کیسه صفرا چیست؟
سنگ کیسه صفرا، رسوبات سخت شده مایعات گوارشی است. اندازه سنگهای صفراوی گاهی بسیار کوچک مانند دانه شن یا تا حد یک توپ گلف بزرگ باشد. ممکن است یک یا تعداد زیادی سنگ صفرا ایجاد شود. در برخی افراد سنگ کیسه صفرا، هیچ علامتی ایجاد نمیکند بنابراین نیاز به درمان خاصی ندارد اما در صورت بروز علائم و عوارض نیاز به پیگیری و درمان است.
علل ابتلا به سنگ کیسه صفرا چه هستند؟
مشخص نیست که چه عواملی باعث تشکیل سنگ صفرا میشوند اما تا به امروز برخی موارد در ایجاد آن مؤثر شناخته شدهاند که عبارتند از:
- کلسترول بالا در مایع صفراوی: به طور معمول، صفرا حاوی مواد شیمیایی کافی برای حل کلسترول دفع شده توسط کبد است. اما اگر کبد کلسترول بیشتری از مقدار صفرا حل کند، کلسترول اضافی ممکن است به صورت بلور و در نهایت به سنگ در بافت کیسه صفرا یا مجاری آن تبدیل شود.
- بالا بودن بیلیروبین در صفرا: بیلیروبین ماده شیمیایی است که هنگام تجزیه گلبولهای قرمز خون در بدن تولید میشود. برخی شرایط از جمله سیروز کبدی، عفونتهای دستگاه صفراوی و برخی از اختلالات خونی باعث تولید بیش از حد بیلیروبین در کبد میشوند که به تشکیل سنگ صفرا کمک میکند.
- عدم تخلیه کیسه صفرا: اگر کیسه صفرا، به طور کامل یا به اندازه کافی خالی نشود، ممکن است صفرا بسیار متمرکز شده و در تشکیل سنگ صفرا موثر باشد.
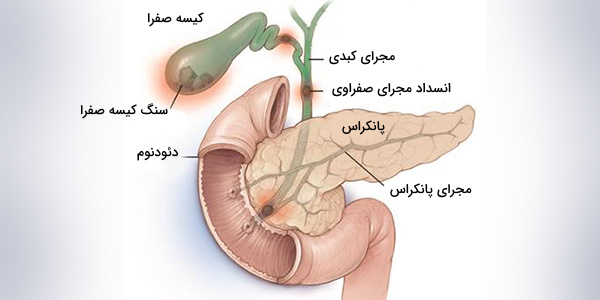
انواع سنگ صفرا
انواع سنگهای صفراوی که میتوانند در کیسه صفرا تشکیل شوند عبارتند از:
- سنگهای صفراوی کلسترولی: متداولترین نوع سنگ صفرا که سنگ صفراوی کلسترولی نامیده میشود، اغلب به رنگ زرد است و عمدتا از کلسترول حل نشده تشکیل میشود اما ممکن است حاوی اجزای دیگری نیز باشد.
- سنگ صفراوی رنگدانهدار: این سنگهای قهوهای تیره یا سیاه، هنگامی تشکیل میشوند که صفرا حاوی مقدار زیادی بیلیروبین باشد.
علائم سنگ کیسه صفرا چه هستند؟
همانطور که گفته شد سنگ کیسه صفرا، ممکن است هیچ علائم و نشانهای ایجاد نکند. اگر سنگ صفرا در مجاری قرار گرفته و باعث انسداد شود، علائم و نشانهها میتوانند شامل موارد زیر باشند:
- درد ناگهانی و تیز در قسمت فوقانی شکم
- افزایش ناگهانی درد در مرکز شکم، دقیقاً زیر استخوان سینه
- کمر درد بین تیغههای شانه
- درد در شانه راست
- حالت تهوع یا استفراغ
درد سنگ کیسه صفرا، ممکن است چند دقیقه تا چند ساعت طول بکشد. برخی از نشانههای سنگ کیسه صفرا، بسیار نادر هستند اما بهتر است آنها را مد نظر داشت:
- گاهی ممکن است سنگ کیسه صفرا، به روده کوچک رفته و در نهایت از طریق مدفوع دفع شود.
- در توضیح دردهای مبهم شکمی که هیچ علت دیگری برای آنها مشخص نشده، باید احتمال وجود سنگ صفرای غیر معمول و ورود آن به روده بررسی شود.
ریسک فاکتورهای ابتلا به سنگ کیسه صفرا
ریسک فاکتورها عواملی هستند که باعث افزایش احتمال ابتلای فرد به بیماری خواهند شد. در ادامه به برخی از مواردی که افراد را برای ابتلا به سنگ کیسه صفرا، مستعد میکنند اشاره کردهایم:
- جنسیت: زنان بیش از مردان دچار این بیماری میشوند.
- سن: سنین بالای ۴۰ سال ریسک سنگ کیه صفرا را بیشتر میکند.
- نژاد: سنگ کیسه صفرا، در نژاد آمریکایی و آمریکای لاتین شیوع بالاتری دارد.
- چاقی و افزایش وزن
- سبک زندگی بدون فعالیت و کم تحرکی
- بارداری
- کلسترول بالای خون یا مصرف غذاهای حاوی چربی و کلسترول بالا
- کمبود مواد دارای فیبر در رژیم غذایی
- سابقه خانوادگی ابتلا به سنگ کیسه صفرا
- ابتلا به دیابت
- ابتلا به برخی اختلالات خاص خونی مانند کم خونی گلبولهای قرمز داسی شکل یا سرطان خون
- هورمون تراپی و مصرف برخی از داروها که دارای استروژن هستند.
- کاهش وزن زیاد، در مدت زمان کوتاه
- ابتلا به بیماریهای کبدی
عوارض سنگ کیسه صفرا چه هستند؟
وجود سنگ در کیسه صفرا، بر اساس اندازه و محل قرارگیری آن به دلیل فشار به بافتهای سلولی کیسه صفرا یا مسدود کردن مجرای آن عوارض و علائم متعددی مانند التهاب و آسیب به اندامهای اطراف خواهد داشت. در ادامه بر این عوارض اشاره کردهایم.
- التهاب کیسه صفرا: سنگ صفراوی که در گردن کیسه صفرا قرار میگیرد میتواند باعث التهاب کیسه صفرا شود که کوله سیستیت نام دارد و درد شدید و تب ایجاد میکند.
- انسداد مجرای صفرا: سنگ صفرا میتواند لولهها (مجاری) که از طریق آنها صفرا از کیسه صفرا یا کبد به روده کوچک جریان دارد را مسدود کند. معمولا درد شدید، زردی و عفونت مجاری صفراوی ایجاد میشوند.
- اسنداد مجرای پانکراسی: مجرای لوزالمعده لولهای است که از پانکراس عبور میکند و درست قبل از ورود به دوازدهه به مجرای صفراوی مشترک متصل میشود. شیره لوزالمعده که به هضم غذا کمک میکند و از طریق مجرای لوزالمعده جریان مییابد. انسداد مجرای لوزالمعده منجر به التهاب لوزالمعده (پانکراتیت) میشود که علائمی همچون درد شدید و مداوم شکم دارد و برای درمان آن معمولاً به بستری شدن در بیمارستان نیاز دارد.
- سرطان کیسه صفرا: خطر ابتلا به سرطان کیسه صفرا، در افراد با سابقه سنگ صفرا بالاتر خواهد بود. اما از آنجایی که سرطان کیسه صفرا بسیار نادر است، بنابراین حتی اگر خطر ابتلا به سرطان بالا باشد، احتمال سرطان کیسه صفرا، بسیار ناچیز است.
رژیم غذایی کیسه صفرا
در صورت ابتلا به مشکلات کیسه صفرا یا در صورت سابقه برداشتن کیسه صفرا، به دلیل اختلال در هضم برخی مواد غذایی، بهتر است فرد رژیم غذایی خاصی را دنبال کند که ممکن است بر اساس نوع سنگ صفرا، متفاوت باشد. اما به طور کلی مواد غذایی زیر بیماری صفراوی را تشدید میکنند:
- غذاهایی با مقادیر بالای چربی ترانس یا سایر غذاهایی که چربی غیر مفید دارند.
- غذاهای فرآوری شده
- کربوهیدراتهای تصفیه شده مانند نان سفید و شکر
بهتر است رژیم غذایی بیمار سرشار از مواد غذایی زیر باشد:
- میوهها و سبزیجات سرشار از فیبر
- غذاهای غنی از کلسیم مانند لبنیات کم چرب و سبزیجاتی با رنگ سبز تیره
- غذاهای حاوی ویتامین C مانند مرکبات
- پروتئینهای گیاهی مانند حبوبات و سویا
- چربیهای سالمی همچون دانهها و ماهی
- قهوه که ریسک ایجاد سنگ کیسه صفرا و دیگر مشکلات صفراوی را کاهش میدهد.
جراحی لاپاراسکوپی کیسه صفرا
سنگهای کیسه صفرا یا کیسه صفرا، با لاپاراسکوپی به نام کوله سیستکتومی (Cholecystectomy) از طریق چندین برش کوچک در شکم خارج میشوند. ابتدا شکم با هوا یا دی اکسیدکربن متورم میشود تا جزئیات کیسه صفرا را قابل مشاهده باشد.
جراح یک محدوده روشن متصل به دوربین فیلمبرداری (لاپاراسکوپ) را در یک برش نزدیک ناف قرار میدهد و از مانیتور به عنوان راهنما استفاده میکند در حالی که ابزارهای جراحی را در برشهای دیگر قرار میدهد تا کیسه صفرا را خارج کند. قبل از خارج کردن کیسه صفرا، ممکن است کلانژیوگرافی و استفاده از اشعه ایکس حین عمل برای دیدن آناتومی مجاری صفراوی استفاده شود. جراحی تحت بیهوشی عمومی و معمولاً طی 2 ساعت یا کمتر انجام میشود. در 5 تا 10 مورد از هر 100 عمل جراحی، نیاز به جراحی باز و بزرگتر وجود دارد.
عوارض برداشتن کیسه صفرا
بعد از برداشتن کیسه صفرا، فرد همچنان قادر به هضم چربیها خواهد بود چون کبد همچنان صفرا را تولید میکند اما به جای ذخیره آن در کیسه صفرا، بعد از مصرف غذا و ترشح از کبد به طور مستقیم به روده کوچک میریزد. مدت کوتاهی پس از برداشتن کیسه صفرا، ایجاد اسهال ممکن است یکی از عوارض باشد اما بعد از گذشت یک ماه بدن با شرایط جدید وفق پیدا خواهد کرد. برخی از عوارض غیر شایع این جراحی میتوان به باقی ماندن جای جراحی، التهاب، بافت اسکار، آسیب پوستی، عفونت، خونریزی، آسیب به مجرای صفراوی، ترشح صفرا به درون شکم اشاره کرد.

رفلاکس صفرا
اندامهای اصلی دستگاه گوارش توسط بافتهای دریچهای جدا میشوند که در صورت عملکرد صحیح، اجازه میدهند غذا و مایعات گوارشی فقط در یک جهت و به سمت پایین حرکت کنند. بنابراین غذا و مایعات از طریق فرآیند هضم غذا عبور میکنند، به طور معمول از دهان به گلو میروند، سپس از مری به معده و در نهایت به روده کوچک منتقل میشوند. شکاف بین مری و معده، یک حلقه عضلانی موسوم به اسفنکتر مری تحتانی، برای جلوگیری از بالا رفتن اسید معده است. هنگام سوء عملکرد، ریفلاکس اسید نتیجه معمول است.
در برخی افراد رفلاکس صفرا نه تا گلو اما تا جایی که احساس ناراحتی گوارشی به وجود بیاورد اتفاق میافتد. رفلاکس صفرا میتواند به دیواره لوله گوارش در ناحیه معده و مری آسیب برساند. رفلاکس صفرا علائمی مانند سوزش معده دارد و بسیاری از افراد این دو را با یکدیگر اشتباه میگیرند در حالی که گزینههای دارودرمانی برای این دو مشکل متفاوت است. زیرا عامل رفلاکس معده و صفرا با هم تفاوت دارند. اگر این دو اشتباه تشخیص داده شوند رفلاکس صفرا آسیب جدی به سیستم گوارش وارد میزند. حتی ممکن است کشنده باشد. از عوارض عدم درمان این مشکل میتوان به زخم معده و سرطان مری اشاره کرد. پس از طی دوره درمان نیز بیمار باید برای ممانعت از بازگشت رفلاکس تحت نظر باشد.
علل و علائم رفلاکس صفرا چه هستند؟
تفاوت رفلاکس اسید معده و صفرا در این است که در رفلاکس صفرا، درد و سوزشی در قسمت بالایی شکم ایجاد میکند. دیگر علائم آن شامل سوزش سر دل، سرفه یا ضخیم شدن صدا، تهوع و استفراغ و کاهش وزن هستند. رفلاکس صفرا میتواند به عنوان یک عارضه از جراحیهای خاص مانند جراحی کیسه صفرا رخ دهد. هرچند بیشتر اوقات، آسیب به دریچه پیلوریک در نتیجه جراحی معده، حذف کامل معده یا عمل بایپس معده برای درمان چاقی مزمن استفاده میشود. گاهی اوقات، دریچه پیلوریک به دلیل زخم معده و اسکار ناشی از آن منجر به انسداد میشود و از باز شدن دریچه به اندازه کافی جلوگیری میکند. در نتیجه عدم انتقال سریع محتوای معده به روده باعث تجمع فشار در معده میشود و اسید و صفرا را به داخل مری میراند.
از سایر علل این مشکل میتوان به حرکات غیر عادی دوازدهه، استومای جراحی (دهانه مصنوعی ساخته شده از طریق جراحی) و مسمومیت غذایی اشاره کرد.
آزمایش رفلاکس صفرا چیست؟
آزمایشات اصلی تشخیصی رفلاکس صفرا در کنار معاینه بالینی عبارتند از موارد زیر:
- تست امپدانس مری (Esophageal Impedance Test): این آزمایش شامل مانومتری (بررسی قدرت و هماهنگی فعالیت عضلانی در مری) و آزمایش pH (اندازهگیری سطح اسیدیته در معده و مری) است و به ارزیابی میزان ریفلاکس و مدت زمان حرکت غذا از مری کمک میکند.
- آندوسکوپی: یک لوله نازک و انعطافپذیر که دارای نوری و دوربین است از طریق دهان به مری فرستاده و تغییرات مری و معده مانند زخم یا التهاب بررسی میشوند.
- بررسی میزان صفرا: در این آزمایش از دستگاه رنگسنجی برای شناسایی ریفلاکس صفرا استفاده میشود. ریفلاکسات با استفاده از خواص نوری بیلی روبین، از طریق تنفس وجود صفرا را بررسی میکند.
- آزمایش «Ambulatory Acid»: آزمایش بررسی اسید در مری است. یک کاوشگر نازک و حساس به اسید، از طریق یکی از سوراخهای بینی به مری فرستاده میشود تا وجود اسید را تشخیص دهد. اگر آزمایش منفی باشد، ریفلاکس صفرا به عنوان تنها علت بروز علائم در نظر گرفته میشود.
بررسی رفلاکس گاز یا مایعات به مری
برای تقویت جریان صفرا و کاهش علائم و درد ریفلاکس صفرا، میتوان دارویی به نام اورسودئوکسیکولیک اسید استفاده کرد. برای تسریع سرعت خروج غذا از معده ممکن است از داروهای دیگری استفاده شود. اگر هیچ درمانی علائم شدید ریفلاکس صفرا را کاهش ندهد یا در مری تغییرات پیش سرطانی مشاهده شود، جراحی آخرین راه درمان است که معمولا با دو روش قابل انجام است:
- جراحی انحراف (جراحی Roux-EN-Y): رایجترین نوع جراحی برای رفلاکس صفرا و شامل ایجاد یه راه ارتباطی با روده کوچک است تا از تماس معده با صفرا جلوگیری شود.
- جراحی فوندوپلیکیشن (Fundoplication): روش دیگری که طی آن فوندوس (بخشی از معده که نزدیک مری است) به دو قسمت انتهایی مری پیچیده و بخیه میشود. این روش به کاهش فشار روی مری و بازگشت اسید به آن کمک میکند و درمان اصلی رفلکس اسید است و ممکن است به کاهش رفلاکس صفرا نیز کمک کند.
درمان رفلاکس صفرا چیست؟
اگر ریفلاکس اسید معده نیز وجود داشته باشد، مصرف داروهای مهار کننده پمپ پروتون و روشهای غیر دارویی مانند کاهش وزن، محدود کردن غذاهای پرچرب، عدم مصرف سیگار و الکل، پرهیز از نوشیدنیهای گازدار، نوشیدنیهای اسیدی، کافئین، غذاهای پرادویه، پیاز، سرکه، شکلات، نعناع، خوردن وعدههای غذایی کوچک، انجام تکنیکهای کاهش استرس مانند مراقبه یا یوگا، خودداری از مصرف غذا ۲ یا ۳ ساعت قبل از خواب و نیمه نشسته خوابیدن، از جمله راههای کنترل و درمان عوارض رفلاکس صفرا و اسید هستند.













سلام من چند وقت است احساس بدی در دهان و گلوی خود دارم قبلا همین حالت بهم دست میداد و باعث ایجاد تهوع و استفراغ شدید میشدم الان چکار باید بکنم با تشکر
باعرض سلام و خدا قوت
مطالبتون واقعا جامع بود و تمامی سوالات احتمالی را پاسخگو بود
با آرزوی موفقیت
سلام عالی بود.ممنون.تا به حال مطالبی به این جامعی تو هیچ سرچی پیدا نکردم
با آرزوی موفقیت برای شما.
مطالب بسیار عالی بود و قابل فهم.
سپاسگزارم