تالاسمی چیست؟ | علل ابتلا، انواع، علائم و درمان
«تالاسمی» (Thalassemia) یک نوع بیماری خونی و ارثی است که منجر به تولید هموگلوبین ناقص میشود. هموگلوبین، پروتئینی است که در گلبولهای قرمز قرار دارد و با اتصال به مولکولهای اکسیژن، آنها را به بافتها منتقل میکند. در این مطلب به علل، علائم و انواع تالاسمی پرداختهایم.

تالاسمی چیست؟
در افراد مبتلا به تالاسمی، نرخ از بین رفتن گلبولهای قرمز خون از نرخ تولید آنها بیشتر است که این مشکل در نهایت باعث آنمی یا کمخونی میشود.
علل ابتلا به تالاسمی
تالاسمی، یک بیماری ارثی یا مادرزادی است. به این معنی که در اثر انتقال ژن جهش یافته به ارث میرسد یا به دلیل جهشهای ژنتیکی در ژن هموگلوبین و طی دوران جنینی، ایجاد میشود.
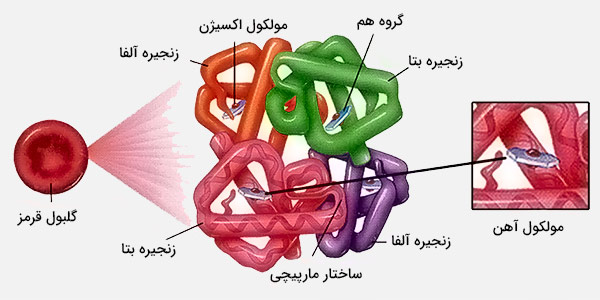
انواع تالاسمی
بر اساس تعداد و نوع ژنهای معیوب هموگلوبین فرد که دچار جهش شدهاند، به سه دسته اصلی تقسیمبندی میشود:
- بتا شامل دو نوع ماژور و اینترمدیا
- آلفا شامل دو نوع «هموگلوبین H» و تالاسمی جنینی
- مینور
پیشنهاد میکنیم برای یادگیری بیشتر انواع تالاسمی، تشخیص و درمان آن، فیلم آموزش تالاسمی چیست فرادرس که لینک آن در ادامه آورده شده است را مشاهده کنید.
این سه نوع تالاسمی، از نظر علائم و شدت با یکدیگر متفاوت هستند. این بیماری در آسیا، خاورمیانه، آفریقا و کشورهای مدیترانهای مانند یونان و ترکیه، شایعتر است.
تالاسمی بتا
تالاسمی بتا وقتی ایجاد میشود که بدن قادر به تولید بتا گلبولین نیست. هریک از دو ژن بتا گلبولین، از یک والد به فرزندان منتقل میشود.
تالاسمی ماژور چیست؟
اگر جهش در هر دو ژن هموگلوبین ایجاد شود یا فرد هر دو ژن معیوب را از والدین گرفته باشد، به نوع ماژور مبتلا خواهد شد. تالاسمی ماژور، شدیدترین نوع تالاسمی بتا است که فرد، هیچیک از ژنهای تولید زنجیره بتای هموگلوبین را ندارد. علائم نوع ماژور به آرامی و قبل از دو سالگی در کودک بروز میکنند. کمخونی ناشی از تالاسمی ماژور میتواند کشنده باشد. علائم این بیماری عبارتند از:
- گیجی
- رنگ پریدگی
- عفونتهای مکرر
- کاهش اشتها
- عدم رشد
- زردی پوست و قسمتهای سفید چشم
- بزرگ شدن اندامهای داخلی بدن
درمان این نوع تالاسمی، نیازمند انتقال خون مداوم است.
تالاسمی اینترمدیا
نوع خفیفتر تالاسمی بتا شناخته میشود زیرا فرد فقط دچار تغییرات اندکی در ژن زنجیره بتا شده است. مبتلایان به تالاسمی اینترمدیا نیاز به انتقال خون ندارند.
تالاسمی آلفا
بیمار فاقد هر دو ژن کُد کننده زنجیرههای بتای هموگلوبین است. این نوع تالاسمی، همانطور که گفته شد، دو نوع بیماری شدید ایجاد میکند که در ادامه توضیح دادهایم.
هموگلوبین H
اگر فرد، تنها یک ژن تولید کننده زنجیره آلفا را داشته باشد به هموگلوبین H مبتلا خواهد شد. از جمله علائم آن میتوان موارد زیر را نام برد:
- زردی
- بزرگ شدن طحال
- سوءتغذیه
- رشد بیش از حد استخوان چانه، پیشانی و فک
تالاسمی جنینی
نوع بسیار شدید این بیماری است که در دوران جنینی بروز میکند. جنین مبتلا یا به صورت نارس متولد میشود یا در رحم میمیمرد. تالاسمی جنینی در اثر عدم وجود یا جهش هر چهار زنجیره آلفا ایجاد میشود. جنین مبتلا به بیماری هیدروپس فتاليس (هيدروپس جنينی)، دچار مشکلات زیر است:
- تجمع مایع در حفرات صفاقی
- ادم (تورم) شديد زيرجلدی
- هموليز شديد گلبولهای قرمز
- هيپرپلازی سلولهای خونساز در مغز استخوان
- خونسازی خارج از مغز استخوان و در كبد و طحال
- اختلالات كبدی
هيدروپس جنين دو نوع دارد:
- ايميون: به دلیل عدم سازگاری «Rh»
- غير ايميون: دلایل بسیار زیادی دارد که از آن جمله میتوان به این موارد اشاره کرد:
- جهش كروموزومی
- بیماری قلبی و عروقی
- ناهنجاری اسكلتی
- ابتلای مادر به عفونت ستامگالوویروس
- ابتلای مادر به دیابت
- ابتلای مادر به پرکاری تیروئید
اگر شرایط جنین خطرناک باشد، انتقال خون داخل رحمی یا ختم حاملگی انجام میگیرد.
تالاسمی مینور چیست؟
اگر جهش فقط در یکی از ژنهای هموگلوبین ایجاد شود یا فرد، تنها از یک والد ژن معیوب را به ارث ببرد، به تالاسمی مینور مبتلا خواهد شد. بر این اساس، تالاسمی مینور دو نوع آلفا و بتا دارد. در نوع بتا، ژن کد کننده زنجیره بتا و در نوع آلفا ژن مربوط به زنجیره آلفا، حذف یا دچار جهش شدهاند. با وجودی که نوع مینور علائم شدید یا آشکاری ندارد، اما مهم است که والدین قبل از بارداری از سلامت هر دو والد و در صورت ابتلا، از نوع تالاسمی، مطلع باشند.
ارتباط تالاسمی و کم خونی
تالاسمی میتواند به سرعت منجر به کمخونی شود که به کاهش اکسیژن خون میانجامد. کمخونی خفیف تا شدید با نشانههای زیر همراه است:
- سرگیجه
- خستگی مفرط
- تحریک پذیری
- تنفس منقطع
- ضعف و بیحالی شدید
کم خونی شدید ناشی از تالاسمی، نارسایی اندامها را در پی دارد.
علائم تالاسمی
به دلیل وجود انواع مختلف از این بیماری، علائم تالاسمی نیز متفاوت هستند اما به طور کلی میتوان موارد زیر را نام برد:
- بدشکلی استخوانها و اسکلت خصوصا استخوان صورت و جمجمه
- ادرار تیره
- تأخیر در رشد
- خستگی و بیحالی مفرط
- پوست رنگپریده یا زرد
نشانهها در دوران کودکی تا بزرگسالی قابل مشاهده هستند اگرچه همه مبتلایان این علائم را بروز نمیدهند.
عوارض تالاسمی
هرچه نوع تالاسمی خفیفتر و کنترل بیماری بهتر بوده باشد، عوارض کمتری ایجاد خواهند شد. به طور کلی این عوارض به شکل زیر قابل مشاهده هستند:
- نارسایی قلبی در موارد شدید بیماری
- بیماری کبدی
- رشد غیرطبیعی اسکلت
- مشکلات هورمونی
- مشکلات ناباروری در زنان
- افزایش احتمال ابتلا به دیابت نوع ۱
- شکستگی استخوان به دلیل نازک و شکننده شدن آنها
تشخیص تالاسمی
تشخیص این بیماری با انجام آزمایش خون امکانپذیر است. نمونه خون از نظر ساختار هموگلوبین و تعداد سلولهای خونی مورد بررسی قرار میگیرد. همچنین اسمیر خون تهیه و سلولهای خونی زیر میکروسکوپ از نظر شکل ظاهری ارزیابی میشوند. معیار دیگر، انجام آزمایشی به نام الکتروفورز هموگلوبین است.
الکتروفورز، روشی است که طی آن مولکولهایی با وزن مولکولی و اندازههای مختلف از یکدیگر جداسازی میشوند. معاینه بالینی و سونوگرافی طحال نیز برای تشخیص کمک کننده هستند. به طور مثال، بزرگ شدن طحال ابتلا به بیماری هموگلوبین H را پیشنهاد میدهد.
درمان تالاسمی
بر اساس نوع تالاسمی، روشهای کنترل و درمان آن متفاوت هستند:
- انتقال خون
- پیوند مغز استخوان
- مصرف دارو و مکملهای ویتامین
- جراحی برای برداشتن طحال یا مثانه
در اغلب موارد، پزشک مصرف مکمل خوراکی آهن را توصیه نمیکند زیرا انتقال خون موجب تجمع آهن و آسیب بافتی در این افراد میشود. حتی گاهی نیاز به تزریق ماده شیمیایی کلاته کننده وجود دارد که با اتصال به عناصر فلزی مانند آهن، به برداشت و دفع آهن اضافی از خون کمک میکند.

تالاسمی در کودکان
از بین کودکان مبتلا به تالاسمی در دنیا، حدود ۱۰۰ هزار نفر دارای نوع شدید آن هستند. علائم در کودکان، تا دو سالگی بروز میکنند و عبارتند از:
- خستگی مفرط
- زردی
- رنگپریدگی پوست
- کاهش اشتها
- رشد کم
اهمیت تشخیص سریع تالاسمی
تشخیص سریع این بیماری در کودکان اهمیت زیادی دارد به خصوص اگر یک یا هر دو والد ناقل ژن معیوب باشند. کودکان نیز همچون بزرگسالانِ مبتلا به تالاسمی، نیاز به انتقال خون مداوم دارند تا آهن اضافی از بدن خارج شود.

رژیم غذایی و تالاسمی
بهترین تغذیه برای مبتلایان، غذاهای کم چرب و سرشار از سبزیجات هستند. در صورت بالا بودن سطح آهن خون، بهتر است غذاهایی با آهن بالا مانند گوشت قرمز، ماهی، غلات فراوری شده، نان و آب میوهها محدود شوند. یکی از عوارض ناشی از تالاسمی، کمبود فولیک اسید (فولات) است که در گیاهانی با رنگ سبز تیره و حبوبات به وفور یافت میشود. مصرف ویتامین B برای رهایی از آهن اضافی خون و محافظت از گلبولهای قرمز ضرورت دارد. در صورتی که در رژیم غذایی فرد، مقدار کافی فولات یا ویتامین B وجود ندارد، باید زیر نظر پزشک از مکمل خوراکی آنها استفاده کند.
پیشگیری از تالاسمی
از آنجایی که این بیماری ژنتیکی است، هیچ راهی برای پیشگیری از ابتلا به آن وجود ندارد. اما انجام آزمایش تالاسمی هنگام ازدواج یا پیش از بارداری، راهی برای جلوگیری از انتقال بیماری به نسل بعد است. همچنین لقاح آزمایشگاهی و جداسازی تخم مطلوب، راهی برای ممانعت از ادامه این زنجیره خواهد بود. در این روش، تخمک و اسپرم در یک دیش (ظرف آزمایشگاهی) با یکدیگر تلقیح میشوند. تخمهای به وجود آمده از نظر ژنتیکی بررسی و یک تخم سالم برای انتقال به رحم مادر جداسازی میشود.
پیشگیری از عوارض تالاسمی
میتوان از عوارض ناشی از این بیماری جلوگیری کرد یا آنها را به تأخیر انداخت. بیماران در مقابل عفونت حساس هستند بنابراین انجام واکسیناسیونهای فهرست زیر ضروری هستند:
- آنفولانزا هموفیلوس تیپ b
- هپاتیت
- مننژیت
- پنومونیا
توصیههای عمومی دیگر مانند رژیم غذایی سالم و ورزش روزانه نیز علائم بیماری را کاهش میدهند اما ورزش سنگین باعث وخیمتر شدن حال فرد خواهد شد. بهترین فعالیتهای بدنی شامل دوچرخه سواری، پیادهروی، شنا و یوگا هستند که باید با شدت متوسط انجام شوند.
امید به زندگی در بیماران تالاسمی
این بیماری شدید و در برخی موارد، در صورت عدم کنترل و درمان، با عوارض کشنده همراه است. بر اساس تخمینها، افراد مبتلا به نوع بتا عموما تا ۳۰ سالگی زنده میمانند. هرچه علائم شدیدتر باشند، آسیب به ارگانهای داخلی بدن سریعتر رخ خواهد داد. همچنین تشخیص سریع و شروع درمان در سنین کم، نقش کلیدی در کاهش عوارض و کشندگی این بیماری دارد.
بارداری زنان مبتلا به تالاسمی
ابتلای مادر باردار به تالاسمی، منجر به عدم تکوین اندام تولیدمثلی در جنین میشود. به همین دلیل، زنان مبتلا اغلب مشکلات ناباروری دارند. برای کنترل سلامت مادر و جنین، باید تمامی موارد احتیاط قبل و حین بارداری، با انجام آزمایشات، تست ژنتیک و مراجعه به متخصص در نظر گرفته شوند. سطح آهن خون قبل و حین بارداری باید به دقت کنترل شده باشد. به طور کلی، زنان مبتلا در دوران بارداری با ریسکهای زیر روبرو خواهند بود:
- خطر بالای عفونت
- مشکلات قلبی
- مشکلات کبدی
- دیابت بارداری
- کمکاری تیروئید
- افزایش حجم خون مادر
- شدت یافتن آنمی
- نیاز به افزایش دفعات انتقال خون
- کاهش تراکم مغز استخوان
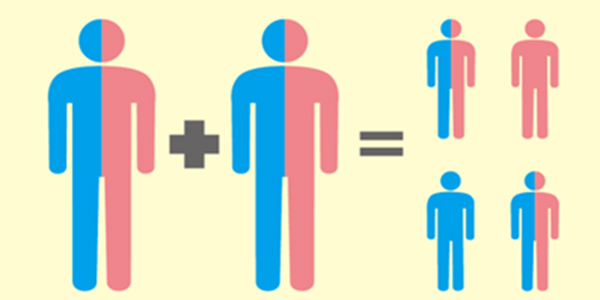
آزمایش تالاسمی در بارداری
بین هفته ۱۱ تا ۱۶ بارداری، آزمایش بر روی جنین قابل انجام است. این کار با گرفتن نمونه مایع از جفت یا جنین و سپس آزمایشات ژنتیکی انجام میشود. دو روش تشخیصی جهت مطالعه ژنتیکی جنین عبارتند از:
- نمونهبرداری از «سلولهای پرز جفت» (Chorionic Villus Sampling) یا (CVS)
- آزمایش آمنیوسنتز
ازدواج افراد مبتلا به تالاسمی
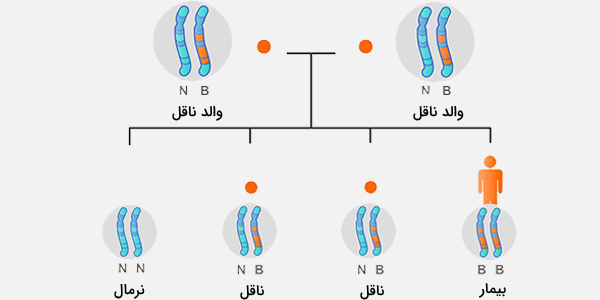
در این بخش حالتهای مختلف از ازدواج یک یا دو فرد و احتمال تولد فرزندان مبتلا، نوع ناهنجاری یا تولد فرزند سالم آورده شده است. به تصویر زیر توجه کنید که احتمال انتقال ژن معیوب از والدین ناقل، به فرزندان را نشان داده است.











با سلام
ممنونم از مطلب خوبتون
در مطلب راجب تاثیر تالاسمی روی کم خونی اشاره شده اما راجب رابطه عکس این صحبتی نشده
لطفا بفرمایید فرق کم خونی با تالاسمی چیست و ایا کم خونی منجر به تالاسمی میشود یا خیر
با تشکر