بیماری سالک چیست؟ — علائم، علت ابتلا، تشخیص و درمان
طبق آخرین آمار وزارت بهداشت موارد ابتلای جدیدی به بیماری سالک در ورامین تهران گزارش شده است. این بیماری که عامل آن یک انگل است و از طریق نیش یک نوع پشه به انسان منتقل میشود زخمهای عفونی ایجاد میکند که میتوانند مزمن شده، عفونتهای ثانویه ایجاد کرده و حتی منجر به مرگ شود. در این مقاله به طور کامل به تعریف بیماری سالک در انسان، راههای انتقال و پیشگیری از آن و همچنین علائم و درمان میپردازیم و بیماری سالک در سگها را نیز بررسی میکنیم..
بیماری سالک چیست؟
بیماری سالک یا لیشمانیوز یک بیماری انگلی است که توسط پشه خاکی آلوده به تکیاخته لیشمانیا منتقل میشود و در حال حاضر برای انسان هیچ واکسن تایید شدهای علیه آن وجود ندارد. لیشمانیوز در بیش از 70 کشور در سراسر جهان بومی است و حدود 12 میلیون نفر را تحت تاثیر قرار میدهد. به طور کلی از طریق نیش پشه خاکی فلبوتومین، فلبوتوموس و لوتزومیا پخش میشود و بیشتر در مناطق گرمسیری و نیمه گرمسیری آفریقا، آسیا، آمریکا و جنوب اروپا رخ میدهد.
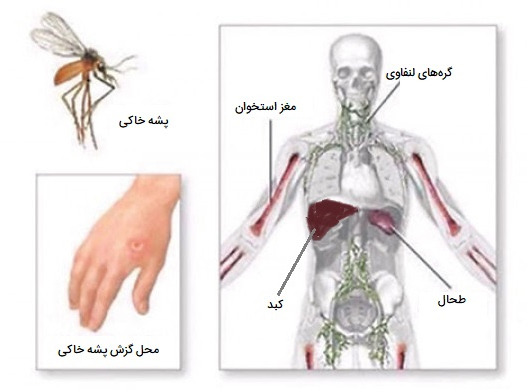
انواع مختلفی از بیماری سالک در افراد وجود دارد. شایعترین اشکال آن لیشمانیوز پوستی است که باعث زخمهای پوستی میشود و لیشمانیوز احشایی که چندین اندام داخلی (معمولاً طحال، کبد و مغز استخوان) را درگیر میکند و میتواند منجر به مرگ شود.

مناطق آسیبدیده ناشی از این بیماری اغلب دور افتاده بوده و منابع محدودی برای درمان آن وجود دارد. پزشکان بدون مرز لیشمانیوز را یکی از خطرناکترین بیماریهای استوایی نادیده گرفته شده مینامند. اپیدمیهای مرگبار در مناطقی از آسیا، شرق آفریقا و آمریکای جنوبی رخ داده است. این سازمان همچنین بیان میکند که این بیماری پس از مالاریا در زمینه علل مرگ و میر انگلی دومین بیماری در دنیا محسوب میشود.
آیا بیماری سالک واگیردار است؟
بیماری سالک یا لیشمانیوز از فردی به فرد دیگر مسری نیست. نیش پشه خاکی برای انتقال انگل از پشه خاکی به انسان ضروری است. پشه خاکی ناقل این بیماری است، این انگل تکیاخته دارای چرخه حیاتی است که این چرخه هم در بدن پشه خاکی و هم در پستاندار (انسان، سگ و دیگران) نیاز به رشد دارد. البته مواردی مانند انتقال خون از فرد آلوده به انگل به فرد دیگر احتمال ابتلا را افزایش میدهد که این موارد هنوز در دست بررسی هستند.
انواع بیماری سالک
چندین اشکال بالینی لیشمانیوز وجود دارد. تظاهرات بالینی عفونت به گونه لیشمانیا بستگی دارد که با منطقه جغرافیایی و پاسخ ایمنی میزبان متفاوت است. این بیماری میتواند به سه صورت اصلی ظاهر شود: پوستی، پوستی مخاطی یا احشایی. هر کدام از این موارد را بررسی کردهایم.
لیشمانیازیس احشایی
لیشمانیوز احشایی (VL) که به نام kala-azar نیز شناخته میشود، در صورت عدم درمان در بیش از 95 درصد موارد کشنده است. این بیماری معمولاً دو تا هشت ماه پس از گزش توسط پشه خاکی رخ میدهد. به اندامهای داخلی مانند طحال و کبد آسیب میرساند. همچنین از طریق آسیب به این اندامها بر مغز استخوان و همچنین سیستم ایمنی بدن تأثیر میگذارد. این وضعیت اگر درمان نشود تقریباً همیشه کشنده است.
بیشتر موارد در برزیل، شرق آفریقا و در هند رخ میدهد. تخمین زده میشود که سالانه 50 هزار تا 90 هزار مورد جدید VL در سراسر جهان رخ میدهد که تنها بین 25 تا 45 درصد به WHO گزارش میشود. این بیماری همچنان یکی از بیماریهای انگلی با پتانسیل شیوع و مرگ و میر است.
علائم بیماری سالک احشایی
لیشمانیوز احشایی ممکن است از بیماری بدون علامت خود حلشونده گرفته تا سریع و تهدید کننده زندگی اشکال مختلفی داشته باشد. لیشمانیوز احشایی بر اندامهای داخلی از جمله طحال، کبد و غدد لنفاوی تأثیر میگذارد. افراد ممکن است شمارش تعداد سلولهای خون پایینی داشته باشند، از جمله تعداد کم گلبولهای قرمز خون (کم خونی)، تعداد گلبولهای سفید پایین (لکوپنی) و تعداد پلاکت پایین (ترومبوسیتوپنی). علائم و نشانههای این نوع بیماری سالک عبارتند از:
- تب
- کاهش وزن
- لنفادنوپاتی
- هپاتومگالی (افزایش حجم کبد)
- طحال بزرگ
عوارض این بیماری شامل خونریزی گوارشی، ادم محیطی، نارسایی حاد کلیه و عفونتهای باکتریایی ثانویه است. هایپرپیگمانتاسیون عمومی یکی از ویژگیهای دیررس لیشمانیوز احشایی است. نام دیگر آن، کالاآزار، که در زبان هندی به معنای «تب سیاه» آمده است.
بیماری سالک پوستی
لیشمانیوز جلدی (CL) شایعترین شکل لیشمانیوز است و باعث ایجاد ضایعات پوستی، عمدتاً زخم، در قسمتهای در معرض بدن میشود که جای زخمهای مادامالعمر بوده و ناتوانی یا انگ جدی را بر جای میگذارد. برخی از افراد عفونت خاموش و بدون هیچ علامت یا نشانهای دارند. افرادی که شواهد بالینی عفونت ایجاد میکنند، یک یا چند زخم روی پوست خود دارند. زخمها میتوانند در طول زمان از نظر اندازه و ظاهر تغییر کنند. زخمها معمولا بدون درد هستند اما میتوانند دردناک هم باشند. برخی از افراد غدد متورم نزدیک زخم دارند (مثلاً زیر بازو، اگر زخم روی بازو یا دست باشد).
علائم بیماری سالک پوستی چیست؟
ضایعات منفرد معمولی هستند، اما ضایعات متعدد در پوست رخ میدهد. ضایعه اولیه یک پاپول قرمز کوچک است که به تدریج تا قطر 2 سانتیمتر بزرگ میشود زخم مرکزی معمولی است. زخمها میتوانند مرطوب باشند و تراوش چرک یا خشک با لخته پوستهدار داشته باشند زخمها معمولاً در نواحی در معرض پوست به خصوص صورت و اندامها ظاهر میشوند. زمان لازم بین نیش پشه خاکی آلوده و ایجاد ضایعه بین 2 هفته تا 6 ماه است. ضایعات معمولاً بدون درد هستند و اغلب خود به خود برطرف میشوند و اسکار آتروفیک باقیمانده ایجاد میکنند. زمان رفع مشکل بین 2 ماه تا بیش از یک سال متغیر است. انتشار اسپوروتریکوئید با گرههای لنفاوی پوستی ممکن است رخ دهد بیماری مزمن ممکن است رخ داده و خطر انتشار در بیماران نقص ایمنی وجود دارد.
لیشمانیازیس پوستی - مخاطی چیست؟
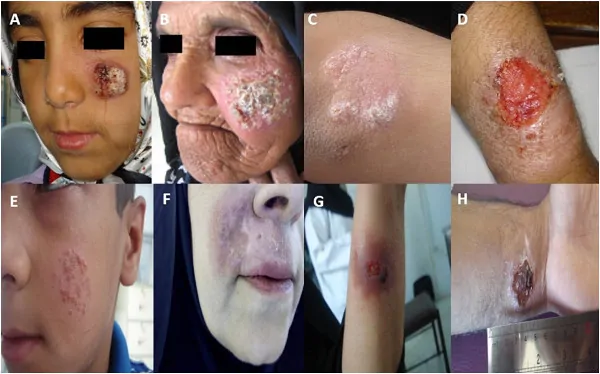
نوع نادر بیماری سالک، لیشمانیوز مخاطی - جلدی است که توسط شکل پوستی انگل ایجاد میشود و میتواند چندین ماه پس از بهبود زخمهای پوستی ایجاد شود. با این نوع لیشمانیوز، انگلها به بینی، گلو و دهان بیمار سرایت میکنند. این میتواند منجر به تخریب جزئی یا کامل غشاهای مخاطی در آن نواحی شود. اگرچه لیشمانیوز مخاطی - پوستی معمولاً زیر مجموعهای از لیشمانیوز جلدی در نظر گرفته میشود، اما جدیتر از آن است. این حالت به خودی خود بهبود نمییابد و همیشه نیاز به درمان دارد.
لیشمانیوز مخاطی - پوستی معمولاً پس از رفع خودبهخود یا درمان موضعی ضایعه اولیه پوستی رخ میدهد. ممکن است در عرض چند ماه یا پس از چندین سال ایجاد شود. خطر ابتلا به لیشمانیوز مخاطی - پوستی پس از ضایعه پوستی ناشی از سویه L. braziliensis در طول زندگی حدود 5 درصد است. ضایعات معمولاً غشاهای مخاطی بینی و دهان را درگیر میکنند، اما سطوح مخاطی چشم و دستگاه تناسلی نیز میتوانند درگیر شوند. بدون درمان، زخم سطوح مخاطی و تخریب بافت زیرین ممکن است رخ دهد. ضایعات مخاطی اغلب دردناک هستند و به طور ثانویه عفونی میشوند. گاهی اوقات این ضایعات منجر به سپسیس (گندخونی یا التهاب سراسر بدن) میشوند که میتواند منجر به تغییر شکل شدید شود.
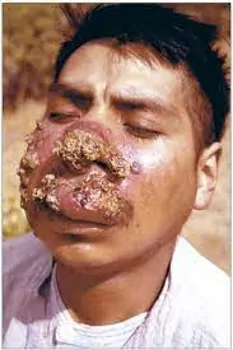
چه کسانی به بیماری سالک مبتلا می شوند؟
شما ممکن است از نیش پشه خاکی (آلوده به لیشمانیوز) به بیماری سالک مبتلا شوید. پشه خاکی حامل انگل معمولا در محیطهای گرمسیری و نیمهگرمسیری زندگی میکند. افراد در هر سنی در صورت زندگی یا مسافرت به جایی که لیشمانیوز وجود دارد در معرض خطر عفونت هستند. لیشمانیوز معمولا در روستاها بیشتر از مناطق شهری شایع است، اما در حومه برخی شهرها دیده میشود.
بر اساس گزارش سازمان جهانی بهداشت (WHO)، 90 درصد از کل موارد لیشمانیوز پوستی در افغانستان، برزیل، ایران، پرو، عربستان سعودی و سوریه رخ میدهد. افراد ساکن در مناطقی که پشه خاکی و گونههای لیشمانیا بومی هستند در هر سنی، یا افرادی که به این مناطق سفر میکنند، در خطر ابتلا به لیشمانیوز هستند. زندگی در مناطق روستایی و گذراندن وقت روی خاک و محیطهای آلوده یا نزدیک به آن خطر ابتلا به بیماری سالک را افزایش میدهد.
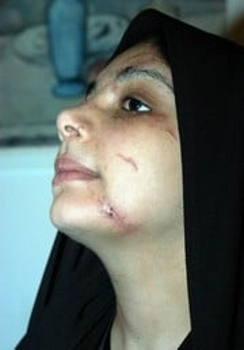
چگونه افراد به انگل لیشمانیا مبتلا می شوند؟
راه اصلی از طریق نیش مگس شنی ماده فلبوتومین آلوده است. پشه خاکی با مکیدن خون حیوان یا شخص آلوده، آلوده میشود. مردم ممکن است متوجه نباشند که پشه خاکی وجود دارد زیرا این موجودات ریز هیچ سر و صدایی ایجاد نمیکنند. آنها کوچک هستند. به طور متوسط، اندازه آنها فقط یک چهارم پشهها یا حتی کوچکتر است و نیش آنها ممکن است مورد توجه قرار نگیرد (نیش میتواند بدون درد یا دردناک باشد).
پشههای خاکی معمولاً در ساعات گرگ و میش، عصر و شب (از غروب تا سپیده دم) بیشترین فعالیت را دارند. اگرچه پشه خاکی در گرمترین زمان روز فعالیت کمتری دارد، اما در صورت مزاحمت ممکن است گاز بگیرد (به عنوان مثال، اگر فردی به تنه درخت یا مکان دیگری که در آن پشه خاکی در حال استراحت هستند، برخورد کند). برخی از انواع (گونههای) انگل لیشمانیا نیز ممکن است از طریق سوزنهای آلوده (سوزن مشترک) یا تزریق خون پخش شوند. انتقال مادرزادی (سرایت از یک زن باردار به جنین) گزارش شده است.

تشخیص بیماری سالک چگونه است؟
از روشهای آزمایشگاهی مختلفی میتوان برای تشخیص بیماری سالک، شناسایی انگل و همچنین برای شناسایی گونه (نوع) لیشمانیا استفاده کرد. برخی از روشها فقط در آزمایشگاههای مرجع موجود هستند. نمونههای بافتی به عنوان مثال، از زخمهای پوستی (برای لیشمانیوز جلدی) یا از مغز استخوان (برای لیشمانیوز احشایی) میتوانند برای انگل زیر میکروسکوپ، در کشتهای خاص و با آزمایشهای مولکولی بررسی شوند.
در لیشمانیوز احشایی، تشخیص از طریق ترکیب علائم بالینی با آزمایشهای انگلی یا سرولوژیکی (مانند تستهای تشخیصی سریع) انجام میشود. در بیماری سالک پوستی و مخاطی تستهای سرولوژیک ارزش محدودی دارند و تظاهرات بالینی با تستهای انگلی تشخیص را تایید میکند. آزمایشهای خونی که آنتیبادی (یک پاسخ ایمنی) به انگل را تشخیص میدهند، میتوانند برای موارد لیشمانیوز احشایی مفید باشند. معمولاً آزمایشاتی برای جستجوی خود انگل (یا DNA آن) نیز انجام میشود.
اگر توسط یک پشه خاکی آلوده گزیده شوم ، چه زمانی بیماری سالک ایجاد می شود؟
برخی از افراد عفونت خاموش و بدون هیچ علامت یا نشانهای دارند. زخمهای پوستی لیشمانیوز جلدی معمولاً در عرض چند هفته یا چند ماه پس از نیش پشه خاکی ایجاد میشود. افراد مبتلا به بیماری سالک احشایی معمولاً در عرض چند ماه (گاهی تا چند سال) پس از گزش بیمار میشوند.
اگر فکر کنم ممکن است بیماری سالک داشته باشم چه باید بکنم؟
به یک مرکز درمانی یا پزشک خود مراجعه کنید. حتما بگویید به کجا سفر کرده اید و احتمال ابتلا به بیماری سالک را ذکر کنید.
درمان بیماری سالک چیست؟
درمان بر اساس محل اکتسابی بیماری، گونه لیشمانیا و نوع عفونت تعیین میشود. قبل از در نظر گرفتن درمان، اولین قدم این است که مطمئن شوید تشخیص درست است. نمونههایی از عواملی که باید در نظر گرفته شوند عبارتند از شکل لیشمانیوز، گونه لیشمانیا که باعث آن شده است، شدت بالقوه بیماری و سلامت زمینهای بیمار. زخمهای پوستی لیشمانیوز پوستی معمولاً حتی بدون درمان خود به خود بهبود مییابند. اما این ممکن است ماهها یا حتی سالها طول بکشد و زخمها میتوانند ظاهر زشتی بر جای بگذارند. بیماری سالک مخاطی ممکن است تا سالها پس از بهبود زخمهای اولیه قابل توجه نباشد. اطمینان از درمان کافی عفونت پوستی ممکن است به پیشگیری از لیشمانیوز مخاطی کمک کند.
برای لیشمانیوز احشایی در هند، آمریکای جنوبی و مدیترانه، آمفوتریسین B لیپوزومی، درمان توصیه شده است و اغلب به صورت تک دوز استفاده میشود. میزان درمان با یک دوز آمفوتریسین 95 درصد گزارش شده است. در هند، تقریباً همه عفونتها به آنتیمونیالهای پنج ظرفیتی مقاوم هستند. در آفریقا، ترکیبی از آنتی مووانات پنج ظرفیتی و پارومومایسین توصیه میشود. با این حال، اینها میتوانند عوارض جانبی قابل توجهی داشته باشند. میلتفوسین، یک داروی خوراکی، در برابر لیشمانیوز احشایی و جلدی مؤثر است.

شواهد پیرامون درمان لیشمانیوز پوستی ضعیف است. تعدادی از درمانهای موضعی ممکن است برای لیشمانیوز جلدی استفاده شود. اینکه کدام درمانها مؤثر هستند بستگی به سویه دارد، درمان با پارومومایسین موضعی برای L. major، L. tropica، L. mexicana، L. panamensis و L. braziliensis مؤثر است. پنتامیدین برای L.guyanensis موثر است. فلوکونازول خوراکی یا ایتراکونازول در L. major و L. tropica موثر به نظر میرسد. شواهد محدودی برای حمایت از استفاده از گرما درمانی در لیشمانیوز جلدی از سال 2015 وجود دارد.
عامل بیماری سالک و چرخه زندگی آن
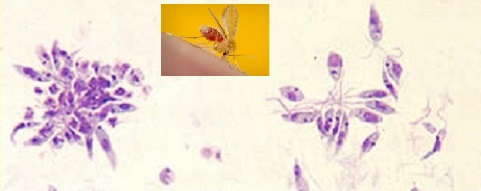
همانطور که پیشتر بیان شد بیماری سالک یا لیشمانیوز از طریق نیش پشه خاکی فلبوتومین ماده آلوده منتقل میشود. این بیماری توسط تک یاختههای درون سلولی اجباری از جنس لیشمانیا ایجاد و عفونت انسان توسط بیش از 20 گونه آن ایجاد میشود. گونههای مختلف از نظر مورفولوژیکی قابل تشخیص نیستند، اما میتوان آنها را با تجزیه و تحلیل ایزوآنزیم، روشهای مولکولی یا آنتیبادیهای مونوکلونال متمایز کرد.
در مرحله اول پشه خاکی مرحله عفونی انگل (یعنی پروماستیگوتها) را از پروبوسیس (خرطوم دراز) خود در طول وعدههای غذایی به خون انسان تزریق میکند. در مرحله دوم پروماستیگوتها در زخم سوراخ شده توسط ماکروفاژها و سایر سلولهای بیگانهخوار فاگوسیته میشوند پروماستیگوتها در این سلولها به مرحله بافتی انگل (یعنی آماستیگوتها) تبدیل میشوند که با تقسیم ساده تکثیر شده و سایر سلولهای فاگوسیتی تک هستهای را آلوده میکنند. انگل، میزبان و عوامل دیگر بر علامتدار شدن عفونت و ایجاد لیشمانیوز جلدی یا احشایی تأثیر میگذارند. پشه خاکی با بلع سلولهای آلوده در طول وعدههای غذایی خون آلوده میشود. در پشه خاکی، آماستیگوتها به پروماستیگوت تبدیل میشوند و در روده رشد میکنند و به سمت خرطوم پشه مهاجرت میکنند.
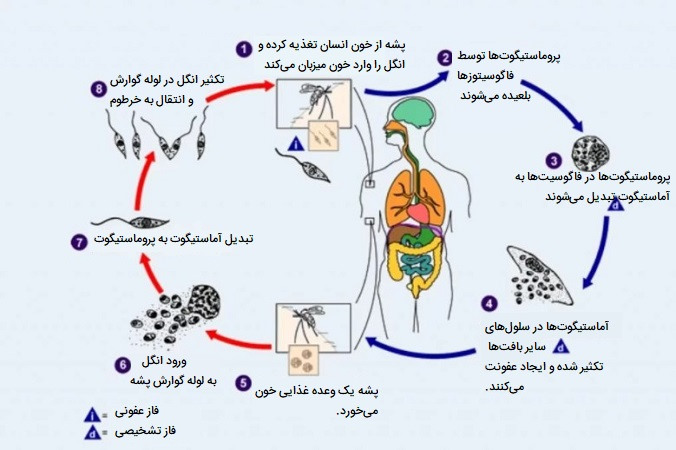
این ویژگیهای بافتی متفاوت باعث تظاهرات بالینی متفاوت اشکال مختلف لیشمانیوز میشود. پشه خاکی هنگام خوردن ماکروفاژهای آلوده به آماستیگوتها در طول وعدههای غذایی خون میزبان آلوده، تبدیل به پشه ناقل میشود. در روده میانی پشه خاکی، انگلها به پروماستیگوتها تمایز یافته، که سپس تکثیر میشوند، به پروماستیگوتهای متاسیکلیک تمایز مییابند و به پروبوسیس مهاجرت میکنند. ژنوم سه گونه لیشمانیا (L. major، L. infantum و L. braziliensis) توالییابی شده است و این اطلاعات زیادی در مورد بیولوژی انگل ارائه کرده است. دانش جدید حاصل از این مطالعات ممکن است به شناسایی اهداف جدید برای داروهای مورد نیاز فوری و کمک به توسعه واکسنها کمک کند.
پیشگیری از بیماری سالک
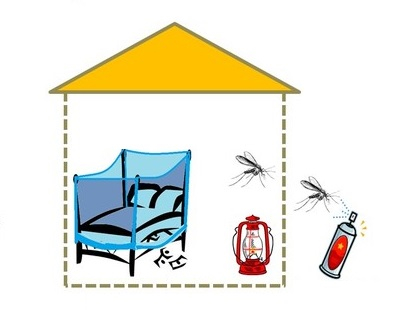
هیچ واکسن یا دارویی برای جلوگیری از عفونت بیماری سالک در دسترس نیست. بهترین راه برای مسافران به مناطق آلوده برای جلوگیری از عفونت محافظت از خود در برابر نیش پشه خاکی است. از فعالیتهای خارج از منزل، بهویژه از غروب تا سحر که مگسهای شنی معمولاً فعالترین هستند، خودداری کنید. برای کاهش خطر گاز گرفتن در خارج از منزل و فضای بیرون، اقدامات پیشگیرانه زیر را میتوانید دنبال کنید:
- میزان پوست در معرض (بدون پوشش) را به حداقل برسانید. تا حدی که در آب و هوای خاص آن منطقه قابل تحمل است، پیراهن آستین بلند، شلوار بلند و جوراب بپوشید و پیراهن خود را در شلوار خود فرو کنید.
- پماد یا اسپری دافع حشرات را روی پوست باز و زیر انتهای آستین و ساق شلوار بمالید. دستورالعملهای روی برچسب دافع را دنبال کنید. موثرترین مواد دافع عموماً آنهایی هستند که حاوی ماده شیمیایی (N، N-دی اتیل متاتولآمید) هستند.
- پشهبند، مواد دافع و حشره کشها را قبل از سفر خریداری کنید. میتوان آنها را در فروشگاههای ابزار کمپینگ و مازاد نظامی پیدا کرد.
- میتوانید از تورهای تخت و لباسهایی که قبلاً با حشره کش حاوی پیرتروئید آغشته شدهاند نیز به صورت تجاری در دسترس هستند استفاده کنید.
اقدامات پیشگیرانه برای نیش پشه در داخل منزل:
- در مناطقی که به خوبی غربالگری شده یا دارای تهویه مطبوع هستند بمانید.
- به خاطر داشته باشید که پشه خاکی بسیار کوچکتر از پشه عادی است و بنابراین میتواند از سوراخهای کوچکتر عبور کند.
- محل زندگی یا خواب را با حشرهکش اسپری کنید تا حشرات را از بین ببرید.
- اگر در محیطی با دید فضایی خوب یا دارای تهویه هوا نمیخوابید، از پشهبند استفاده کنید و آن را زیر تشک خود قرار دهید. در صورت امکان، از پشهبند استفاده کنید که در آن آغشته شده یا با حشرهکش حاوی پیرتروئید اسپری شده است. همین روش را میتوان در مورد پردهها، ملحفهها و لباسها نیز اعمال کرد.
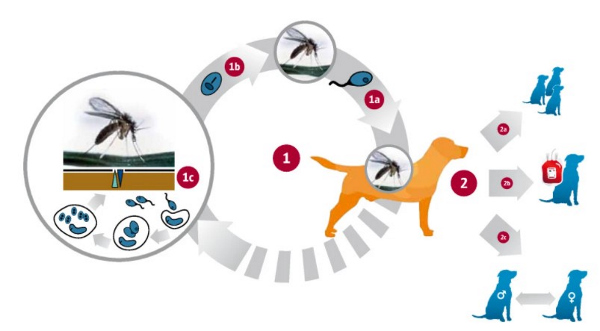
بیماری سالک در سگ چیست؟
بیش از 23 گونه از لیشمانیا توصیف شده است که بیشتر آنها مشترک بین انسان و دام هستند. مهمترین انگل لیشمانیا که حیوانات اهلی را تحت تأثیر قرار میدهد L. infantum است که در آمریکای لاتین به آن L. chagasi نیز میگویند. سگها میزبان اصلی مخزن لیشمانیوز احشایی انسان ناشی از L. infantum هستند و این بیماری به طور بالقوه در سگها و انسان کشنده است. از آنجایی که اندامهای داخلی و پوست سگ تحت تأثیر قرار میگیرند، بیماری سالک سگ را لیشمانیوز احشایی یا پوستی سگ مینامند. گربهها، اسبها و سایر پستانداران میتوانند توسط L. infantum یا دیگر گونههای لیشمانیا آلوده شوند.
این بیماری در گربهها نادرتر از سگها است و ممکن است در اندامهای پوستی یا احشایی ظاهر شود. L. braziliensis، عامل لیشمانیوز سگ استخوانی، در مناطقی از آمریکای جنوبی گسترده است و ممکن است از نظر جغرافیایی با L. chagasi همپوشانی داشته باشد. بیماری سالک سگ یک بیماری بومی عمده در بیش از 89 کشور جهان است. این بیماری در اروپا، آفریقا، آسیا و آمریکای جنوبی و مرکزی شایع است و در ایالات متحده به صورت عمودی از سگی به تولهاش منتقل میشود. همچنین در کشورهایی که بیماری وارداتی یک مشکل دامپزشکی و بهداشت عمومی است، نگرانکننده است.
انتقال لیشمانیا در سگ ها
همانطور که پیشتر بیان شد لیشمانیا یک انگل دو فازی است که چرخه زندگی خود را در دو میزبان کامل میکند: یک پشه خاکی که شکل پروماستیگوت خارج سلولی تاژکدار را در خود جای داده است و دیگری یک پستاندار که در آن شکل انگل آماستیگوت داخل سلولی ایجاد میشود. انتقال توسط دو مسیر اصلی تایید شده است، توسط پشه خاکی فلبوتومین ناقل بیماری (در صورت نیش پشه به سگ) و به صورت عمودی از سگ به تولهاش. سگهای با یا بدون علائم بالینی به پشه خاکی مسری هستند و ممکن است انگل لیشمانیا را منتقل کنند. نشان داده شده است که انتقال از طریق انتقال فرآوردههای خونی از سگهای آلوده باعث عفونت در گیرندگان میشود. انتقال مستقیم سگ به سگ از طریق تماس به عنوان یک روش انتقال بیماری در چندین گزارش بررسی شده است که در آن دعوای خانگی یا تماس با سگهای بیمار تنها تماس شناخته شده بوده است.
همانند روند بیماریزایی در انسان در سگها نیز پروماستیگوتها به ماکروفاژهای میزبان حمله کرده و به صورت آماستیگوتهای داخل سلولی تکثیر میشوند. دوره نهفتگی ممکن است از ماهها تا سالها طول بکشد، در طی آن انگل در سراسر بدن میزبان، در درجه اول به اندامهای سیستم همولنفاتیک پخش میشود. سن، نژاد، ژنتیک میزبان، تغذیه، بیماریهای عفونی و غیرعفونی همزمان و سایر عوامل نیز ممکن است بر پیشرفت از عفونت به بیماری بالینی تأثیر بگذارند.
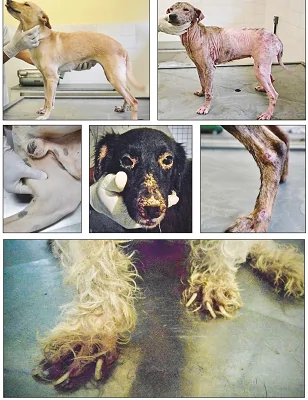
علائم بیماری سالک در سگ ها
سابقه معمول گزارش شده توسط صاحبان سگهای مبتلا به بیماری بالینی ناشی از L. infantum شامل ظهور ضایعات پوستی، ناهنجاریهای چشمی یا اپیستاکسی است. اینها اغلب با کاهش وزن، عدم تحمل بازی کردن و بیحالی همراه است. یافتههای اصلی معاینه فیزیکی شامل ناهنجاریهای پوستی در 80 تا 90 درصد سگها، لنفادنومگالی (بزرگ شدن غدد لنفاوی) در 62 تا 90 درصد، بیماری چشمی در 16 تا 81 درصد، طحال در 10 تا 53 درصد و رشد غیر طبیعی ناخن (ونیکوگریفوز) در 20 تا 31 درصد از آنها است. سایر یافتههای بالینی ممکن است شامل پلی اوری (ادرار زیاد) و پلی دیپسی (عطش شدید) ناشی از بیماری کلیوی، استفراغ، کولیت، ملنا و لنگش ناشی از ضایعات مفصلی، عضلانی یا استخوانی باشد.
تنها نشانههای مشخص بیماری میتواند اپیستاکسی (خوندماغ شدن)، ناهنجاریهای چشمی، یا تظاهرات بیماری کلیوی بدون ناهنجاریهای پوستی باشد. ضایعات پوستی مرتبط با بیماری سالک سگ شامل درماتیت لایه بردار است که میتواند در صورت، گوشها و اندامها عمومی یا موضعی باشد. زخمهای پوستی روی گوش یا سایر نقاط ممکن است با خونریزی قابل توجهی همراه باشد.
تستهای تشخیصی لیشمانیوز سگ شامل CBC، مشخصات بیوشیمیایی، آنالیز ادرار و یک یا چند آزمایش خاص برای تایید عفونت است. روشهای کمی سرولوژیک مختلف برای شناسایی آنتیبادیهای ضد لیشمانیا، از جمله سنجشهای ایمونوفلورسانس غیرمستقیم، ELISA، و سنجش آگلوتیناسیون مستقیم توسعه یافتهاند. همچنین PCR را میتوان بر روی DNA استخراج شده از بافتها، خون یا حتی از نمونههای هیستوپاتولوژیک انجام داد. تشخیص عفونت در سگهای بدون علائم بالینی برای اهدافی مانند واردات به کشورهای غیرآندمیک یا استفاده به عنوان اهداکنندگان خون ممکن است به PCR کمی نیاز داشته باشد که حساسترین روش تشخیصی است.
پیش گیری و درمان بیماری سالک سگ
پروتکل اصلی مورد استفاده برای درمان لیشمانیوز سگ شامل N-methylglucamine antimoniate است. آلوپورینول همچنین ممکن است به عنوان یک عامل درمانی در همان دوز استفاده شود. میلتفوسین 2 میلی گرم بر کیلوگرم در روز، PO، به مدت 4 هفته نیز میتواند با آلوپورینول ترکیب شود. درمانها اغلب عقیمکننده نیستند. سگهای تحت درمان میتوانند ناقل عفونت باقی بمانند یا ممکن است عفونت در آنها عود کند.
حشره کشهای موضعی دافع خاص به طور موثری نیش پشه خاکی و انتقال لیشمانیوز را کاهش میدهند. قلاده آغشته به دلتامترین و بانداژ پرمترین و ایمیداکلوپرید در برابر نیش پشه خاکی محافظت میکند. استفاده از حشره کشهای محافظ برای سگهای مناطق بومی لیشمانیا، سگهایی که به محلهای عفونت سفر میکنند و سگهای آلوده (برای کاهش انتقال احتمالی) توصیه میشود. واکسنهای تجاری با بخش خالص شده علیه لیشمانیوز سگ در اروپا و برزیل به بازار عرضه میشوند و واکسنهای دیگری نیز در دست توسعه هستند.