آلزایمر چیست؟ – علت، پیشگیری، تشخیص، داروها و درمان به زبان ساده
«بیماری آلزایمر» (Alzheimer's disease) نوعی اختلال مغزی است که باعث از دست دادن حافظه، گیجی، تغییر شخصیت و از بین رفتن تدریجی استقلال میشود و رایجترین نوع زوال عقل است. در ابتدا افراد مبتلا به این بیماری فقط مقدار کمی کاهش حافظه، گیجی و کاهش شناخت دارند اما با گذشت زمان، این علائم شدیدتر میشوند.


دمانس یا زوال عقل چیست؟
دمنس، دمانس یا زوال عقل (Dementia) اصطلاحی کلی به معنای کاهش توانایی ذهنی است که در زندگی روزمره تداخل ایجاد میکند. آلزایمر شایعترین علت زوال عقل بوده و یک بیماری خاص است. یادگیری در مورد این دو اصطلاح و تفاوت بین آنها مهم است و میتواند افراد مبتلا به آلزایمر یا انواع دیگر زوال عقل را در خانواده و مراقبان بیماران را در مسیر مواجهه با این بیماری توانمند سازد. زوال عقل گروهی از علائم مربوط به کاهش حافظه، استدلال یا سایر مهارتهای تفکر را توصیف میکند.
انواع مختلفی از زوال عقل وجود دارند و بسیاری از شرایط باعث ایجاد آن میشوند. زوال عقل ترکیبی از حالتهایی است که در آن، تغییرات مغزی در اثر بیش از یک نوع زوال عقل به طور همزمان اتفاق میافتند. بیماری آلزایمر 60 تا 80 درصد از موارد زوال عقل را تشکیل میدهد. زوال عقل صرفا به دلیل افزایش سن نیست بلکه علت اصلی آن آسیب به سلولهای مغزی است که بر توانایی فرد در برقراری ارتباط بین سلولهای مغزی و در نتیجه بر تفکر، رفتار و احساسات تأثیر میگذارد. برخی از دلایل دیگر زوال عقل عبارتند از موارد زیر:
- زوال عقل عروقی (Vascular Dementia): کمبود اکسیژن به مغز باعث مرگ سلولهای عصبی میشود که میتواند در اثر سکته مغزی، یک سری سکتههای خفیف یا بیماری رگهای خونی کوچک در مغز ایجاد شود
- زوال عقل مرکب (Mixed Dementia): بیش از یک نوع زوال عقل و ترکیبی از علائم وجود دارند.
- زوال عقل ناشی از «اجسام لوی» (Lewy Bodies): ساختارهای غیر طبیعی به نام اجسام لوی در مغز ایجاد و باعث مرگ سلولهای عصبی میشوند.
- زوال عقل قشر فرانتوتمپورال مغز (Frontotemporal): انبوهی از پروتئینهای غیرطبیعی در قسمتهای جلویی و کناری مغز تشکیل و باعث مرگ سلولهای عصبی میشوند.
علائمی که فرد مبتلا به زوال عقل تجربه میکند به قسمتهای آسیب دیده مغز و بیماری ایجاد کننده زوال عقل بستگی دارند. زوال عقل یک بیماری پیشرونده است به این معنی که با گذشت زمان بدتر خواهد شد.

آلزایمر چیست؟
بیماری آلزایمر با افزایش سن و زندگی بیشتر در بین مردم رایج میشود. بیماری آلزایمر معمولاً افراد بالای 65 سال را درگیر میکند. تعداد کمی از افراد مبتلا به بیماری آلزایمر زودرس هستند که از 30 یا 40 سالگی شروع میشود. افراد پس از بروز علائم به طور متوسط 8 سال زندگی میکنند.
اما این بیماری میتواند در بعضی افراد به سرعت و در برخی دیگر به آرامی پیشرفت کند. برخی از افراد تا 20 سال با این بیماری زندگی میکنند. هیچ کس نمیداند چه چیزی باعث بیماری آلزایمر میشود. ژنها، محیط، سبک زندگی و سلامت کلی ممکن است در این امر نقش داشته باشند.
تاریخچه بیماری آلزایمر چیست؟
فیلسوفان و پزشکان یونان و روم باستان سالمندی را با افزایش زوال عقل مرتبط میدانند. در سال 1901 بود که روانپزشک آلمانی آلویس آلزایمر اولین مورد بیماری آلزایمر را به نام او تشخیص داد، در یک زن پنجاه ساله که او را آگوست دی نامید. او پرونده او را دنبال کرد تا اینکه او در 1906 درگذشت و اولین بار به طور عمومی در مورد آن گزارش شد. در طول پنج سال بعد، یازده مورد مشابه مطرح شدند. در برخی از گزارشات از اصطلاح بیماری آلزایمر استفاده میکردند. این بیماری ابتدا توسط امیل کراپلین پس از سرکوب برخی از ویژگیهای بالینی(توهمات) و آسیبشناسی (تغییرات شریانی) موجود در گزارش اولیه آگوست دی به عنوان یک بیماری متمایز توصیف شد.
شرح حال وی در ویرایش هشتم کتاب درسی روانپزشکی خود که در 15 ژوئیه 1910 منتشر شد، بیماری آلزایمر را نیز نامید، که توسط کراپلین به عنوان زوال عقل سالمندی نامیده شد. در بیشتر قرن بیستم، تشخیص بیماری آلزایمر مختص افراد بین 45 تا 65 سال بود که علائم زوال عقل را نشان دادند. این اصطلاحات پس از سال 1977 هنگامی که کنفرانسی در مورد بیماری آلزایمر به این نتیجه رسید که تظاهرات بالینی و پاتولوژیک زوال عقل پیر و سالخورده تقریباً یکسان است، تغییر کرد، اگرچه نویسندگان همچنین افزودند که این امر احتمال علل مختلف آنها را رد نمیکند.

این در نهایت منجر به تشخیص بیماری آلزایمر مستقل از سن شد. اصطلاح زوال عقل سالخورده از نوع آلزایمر (SDAT) برای مدتی برای توصیف وضعیت افراد بالای 65 سال استفاده شد، و بیماری کلاسیک آلزایمر برای توصیف افراد جوانتر استفاده شد. در نهایت، اصطلاح بیماری آلزایمر به طور رسمی در نامگذاری پزشکی برای توصیف افراد در همه سنین با الگوی علائم مشترک، دوره بیماری و آسیبشناسی عصبی به کار رفت.
تغییرات مغزی ناشی از آلزایمر
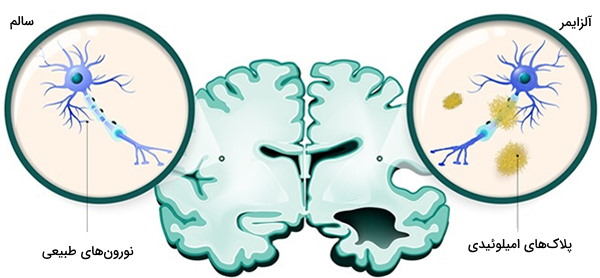
بیماری آلزایمر منجر به مرگ سلولهای عصبی و از بین رفتن بافت در سراسر مغز میشود. با گذشت زمان، مغز به طرز چشمگیری کوچک میشود و تقریباً بر تمام عملکردهای آن تأثیر میگذارد. میتوان اثرات بیماری آلزایمر را با بررسی بافت مغز زیر میکروسکوپ مشاهده کرد. دانشمندان هنوز به طور دقیق نمیدانند که چه عواملی باعث از بین رفتن سلول و از بین رفتن بافت در مغز آلزایمر میشود اما پلاکها و گرفتگیهای دیده شده در تصاویر مغزی احتمالا عامل این تغییرات هستند.
بافت مغز مبتلا به آلزایمر نسبت به مغز سالم سلولهای عصبی و سیناپس بسیار کمتری دارد. پلاکها هنگامی تشکیل میشوند که قطعات پروتئینی به نام بتا آمیلوئید در بافت مغز تجمع پیدا کنند. بتا آمیلوئید بخشی از یک پروتئین بزرگتر است که در غشای چربی اطراف سلولهای عصبی یافت میشود. بتا آمیلوئید از نظر شیمیایی چسبناک است و به تدریج در پلاکها تجمع مییابد.
مخربترین شکل بتا آمیلوئید ممکن است گروههای چند تکهای باشند. تودههای کوچک ممکن است سیگنالینگ سلول به سلول را در سیناپسها مسدود کنند. آنها همچنین ممکن است سلولهای سیستم ایمنی را که باعث التهاب میشوند و سلولهای تخریب شده را میبلعند، فعال کنند.
پلاکها و گرهها (روی آکسون نورونها) با پیشرفت بیماری آلزایمر تمایل دارند از طریق قشر پخش شوند. میزان پیشرفت بسیار متفاوت است. به طور متوسط، امید به زندگی فرد مبتلا به آلزایمر چهار تا هشت سال پس از تشخیص است اما بسته به عوامل دیگر میتواند تا 20 سال نیز زندگی کند. سیر بیماری تا حدی به سن تشخیص، وضعیت مراقبتی و اینکه فرد بیماریهای دیگری دارد یا خیر هم بستگی دارد.
علل آلزایمر چه هستند؟
آخرین تحقیقات عوامل متعددی را در ایجاد آلزایمر مؤثر نشان میدهند، گرچه این بدان معنا نیست که این عوامل مستقیماً در ایجاد زوال عقل نقش دارند که عبارتند از موارد زیر:
- از دست دادن شنوایی
- رژیم غذایی نادرست: رژیم غذایی حاوی چربی اشباع، نمک و قند و مقدار کم فیبر، خطر ابتلا به فشار خون، کلسترول بالا، اضافه وزن یا چاقی و دیابت نوع 2 را افزایش دهد.
- افسردگی درمان نشده: رابطه بین زوال عقل و افسردگی پیچیده است. به نظر میرسد که داشتن افسردگی درمان نشده خطر ابتلا به زوال عقل را افزایش میدهد. با این حال، افسردگی میتواند به عنوان بخشی از علائم کلی خود زوال عقل اتفاق بیفتد.
- تنهایی یا انزوای اجتماعی
- سبک زندگی بیتحرک: کمبود فعالیت بدنی منظم میتواند خطر ابتلا به بیماری قلبی، اضافه وزن یا چاقی و دیابت نوع 2 را افزایش دهد که همگی با خطر بالاتر زوال عقل مرتبط هستند.
- اضافه وزن یا چاقی: فشار خون و خطر ابتلا به دیابت نوع 2 را افزایش دهند، که هر دو با خطر بالاتر بیماری آلزایمر و زوال عقل در ارتباط هستند.
- نوشیدن مقادیر بیش از حد الکل خطر سکته، بیماریهای قلبی، برخی سرطانها و همچنین آسیب رساندن به سیستم عصبی از جمله مغز را افزایش میدهد.
- سیگار کشیدن باعث تنگ شدن عروق میشود که میتواند فشار خون را افزایش دهد. همچنین خطر ابتلا به بیماریهای قلبی عروقی و همچنین انواع مختلفی از سرطان را بالا میبرد.
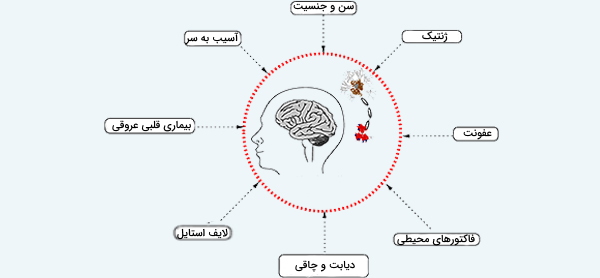
ریسک فاکتورهای آلزایمر
محققان بر این باورند که تنها یک علت برای ایجاد بیماری آلزایمر وجود ندارد بلکه تحت تأثیر عوامل مختلفی مانند ژنتیک، سبک زندگی و محیط ایجاد میشود. دانشمندان عواملی را شناسایی کردهاند که خطر ابتلا به آلزایمر را افزایش میدهد. در حالی که برخی از عوامل خطر مانند سن، سابقه خانوادگی و وراثت قابل تغییر نیستند اما شواهد موجود نشان میدهند که عوامل دیگری نیز میتوانند در ابتلا به آلزایمر تأثیرگذار باشند.
افزایش سن
بزرگترین عامل خطر شناخته شده برای آلزایمر و سایر انواع زوال عقل افزایش سن است اما این اختلالات بخشی طبیعی از پیری نیستند. در حالی که سن خطر را افزایش میدهد، علت مستقیم آلزایمر نیست. بیشتر افراد مبتلا به این بیماری 65 سال به بالا هستند. بعد از 65 سالگی، خطر آلزایمر هر پنج سال دو برابر میشود. بعد از 85 سالگی، خطر تقریباً به یک سوم میرسد.
سابقه خانوادگی
کسانی که والدین، برادر یا خواهر مبتلا به آلزایمر دارند، بیشتر در معرض این بیماری هستند. اگر بیش از یک عضو خانواده به این بیماری مبتلا شود، خطر افزایش مییابد. وقتی بیماریها در خانوادهها شیوع پیدا میکنند، ژنتیک، عوامل محیطی یا هر دو میتوانند نقش داشته باشند.
ژنتیک
ژنها در آلزایمر نقش دارند. دو دسته از ژنها در ابتلای فرد به بیماری آلزایمر تأثیر میگذارند:
- ژنهای افزایش دهنده ریسک
- ژنهای عامل آلزایمر
ژنهای آلزایمر در هر دو دسته یافت شدهاند. تخمین زده میشود که کمتر از 1 درصد از موارد آلزایمر ناشی از ژنهای عامل هستند یعنی ژنهایی که باعث بیماری میشوند نه اینکه خطر ابتلا به بیماری را افزایش دهند.

سایر عوامل آلزایمر
در حالی که سن، سابقه خانوادگی و وراثت از جمله عواملی هستند که نمیتوانیم آنها را تغییر دهیم، تحقیقات هر ساله سرنخهای جدیدی درباره سایر عوامل خطر نشان میدهند که ممکن است از طریق شیوه زندگی و مدیریت موثر سایر شرایط سلامت، بتوان بر آنها تأثیر گذاشت. از جمله میتوان موارد زیر را نام برد:
- آسیب به سر: بین آسیب به سر و خطر ابتلا به زوال عقل در آینده ارتباط وجود دارد. با کمان بستن کمربند ایمنی، پوشیدن کلاه ایمنی هنگام شرکت در ورزش و محافظت از خانه، از مغز خود محافظت کنید.
- ارتباط قلب و سر: این ارتباط منطقی است زیرا مغز توسط یکی از غنیترین شبکه رگهای خونی بدن تغذیه میشود و قلب وظیفه پمپاژ خون از طریق این رگهای خونی به مغز را دارد. به نظر می رسد خطر ابتلا به آلزایمر یا زوال عقل عروقی با بسیاری از شرایطی که به قلب و عروق خونی آسیب میرسانند، افزایش مییابد.
این موارد شامل بیماریهای قلبی، دیابت، سکته مغزی، فشار خون بالا و کلسترول بالا است. مطالعات بر روی بافت مغزی اهدایی نشان میدهند که در صورت وجود سکتههای مغزی یا آسیب به رگهای خونی مغز، پلاکها و گرهها به احتمال زیاد باعث علائم آلزایمر میشوند. - دوران پیری سالم: استراتژیهای بهداشت فیزیکی و روانی دوران میانسالی به سلامت مغز کمک میکنند و حتی ممکن است خطر ابتلا به آلزایمر و سایر زوال عقل را کاهش دهند. این اقدامات شامل رژیم غذایی سالم، داشتن فعالیت اجتماعی، اجتناب از مصرف دخانیات و الکل، ورزش، تفریح و حضور در جمع دوستان و خانواده هستند.
- تبار لاتین و آفریقایی - آمریکایی: این دو گروه در معرض خطر بیشتری هستند. تحقیقات نشان میدهند که افراد لاتین مسن تقریباً یک و نیم برابر سفیدپوستان مسن و آفریقایی - آمریکاییهای مسن حدود دو برابر سفیدپوستان مسن به آلزایمر و سایر انواع زوال عقل مبتلا میشوند. دلیل این تفاوت به خوبی درک نشده است اما محققان بر این باورند که نرخ بالاتر بیماریهای عروقی در این گروهها ممکن است یکی از این دلایل باشد.
ژنتیک و آلزایمر
سابقه خانوادگی برای ابتلا به آلزایمر در فرد لازم نیست. با این حال، تحقیقات نشان میدهند کسانی که والدین یا خواهر و برادری مبتلا به آلزایمر دارند، بیشتر از کسانی که بستگان درجه یک با آلزایمر ندارند، به این بیماری مبتلا میشوند. کسانی که بیش از یک خویشاوند درجه یک مبتلا به آلزایمر دارند، حتی در معرض خطر بیشتری قرار دارند. وقتی بیماری هایی مانند آلزایمر و سایر انواع زوال عقل در خانوادهها ایجاد میشوند ژنتیک (وراثتی)، عوامل محیطی یا هر دو ممکن است نقش داشته باشند.
همانطور که گفته شد دو دسته ژن در آلزایمر دخیل هستند. برخی ژنها ریسک ابتلا به آلزایمر را افزایش میدهند اما مستقیما در ابتلا به آن نقش ندارند. محققان ژنهای مختلفی را پیدا کرده اند که خطر ابتلا به آلزایمر را افزایش میدهند. APOE- e4 اولین ژن خطر شناسایی شده و همچنان ژنی است که بیشترین تأثیر را بر روی ریسک ابتلا دارد. محققان تخمین میزنند که بین 40 تا 65 درصد از افراد مبتلا به آلزایمر ژن APOE- e4 دارند.
APOE-e4 یکی از سه فرم رایج ژن APOE و APOE- e2 و APOE- e3 سایر شکلهای آن هستند. همه ما یک نسخه از فرم APOE را از هریک از والدین به ارث میبریم. کسانی که یک نسخه از APOE-e4 را از مادر یا پدر خود به ارث میبرند، در معرض خطر ابتلا به آلزایمر هستند. کسانی که دو نسخه از مادر و پدر خود به ارث میبرند، با ریسک بیشتری مواجه هستند. علاوه بر افزایش خطر، APOE- e4 ممکن است باعث بروز علائم آلزایمر در سنین پایینتر از حد معمول شود. تخمین زده میشود که 20 تا 30 درصد افراد در ایالات متحده یک یا دو نسخه از APOE- e4 و تقریباً 2 درصد از جمعیت ایالات متحده دو نسخه از این ژن دارند.
دسته دوم ژنهایی هستند که به صورت مستقیم در ایجاد آلزایمر مؤثر هستند. به طور مستقیم باعث بیماری میشود، تضمین میکند که هر فرد یکی از آنها را به ارث میبرد، به یک اختلال مبتلا میشود. دانشمندان ژنهای نادری را پیدا کردهاند که فقط در چند صد خانواده بزرگ در سراسر جهان باعث آلزایمر میشود. این ژنها که تخمین زده میشود 1 درصد یا کمتر از موارد آلزایمر را تشکیل دهند، باعث ایجاد اشکال خانوادگی در اوایل شروع میشوند که در آنها علائم معمولاً بین اوایل دهه 40 تا اواسط دهه 50 فرد ایجاد میشود.

اکثریت قریب به اتفاق افراد مبتلا به آلزایمر به بیماری دیررس مبتلا هستند که در سن 65 سالگی یا بالاتر رخ میدهد. اگرچه ژنهای ارثی که باعث آلزایمر خانوادگی میشوند نادر هستند اما کشف آنها سرنخهای مهمی را فراهم میکند که به درک ما از آلزایمر کمک میکند. همه این ژنها بر پردازش یا تولید بتا آمیلوئید، قطعه پروتئینی که جز اصلی پلاکها است، تأثیر میگذارند. بتا آمیلوئید یک مظنون اصلی در کاهش و مرگ سلولهای مغزی است. چندین دارو در حال حاضر بتا آمیلوئید را به عنوان یک استراتژی بالقوه برای متوقف کردن بیماری آلزایمر یا کند کردن پیشرفت آن، هدف قرار میدهند.
شجرهنامه ژاپنی بیماری آلزایمر خانوادگی با جهش حذف کدون 693 APP همراه بود. این جهش و ارتباط آن با بیماری آلزایمر برای اولین بار در سال 2008 گزارش شد و به عنوان جهش اوزاکا شناخته میشود. فقط هموزیگوتهای دارای این جهش به بیماری آلزایمر مبتلا میشوند. این جهش، اولیگومریزاسیون Aβ را تسریع میکند اما پروتئینها فیبرهای آمیلوئید را که به صورت پلاکهای آمیلوئید تجمع مییابند، تشکیل نمیدهند و این نشان میدهد که علت این بیماری به جای فیبریلها، الیگومریزاسیون Aβ است. موشهایی که این جهش را بیان میکنند دارای تمام آسیبشناسیهای معمول بیماری آلزایمر هستند.
ارتباط هورمون و آلزایمر
بر اساس برخی از تحقیقات میتواند ارتباطی بین هورمون درمانی و بیماری آلزایمر در زنان یائسه وجود داشته باشد. در عین حال که زوال عقل ممکن است دلایل دیگری داشته باشد، هورمون درمانی میتواند سرعت پیشرفت علائم را تسریع کند. استروژن هورمونی است که به محافظت از مغز، حفظ سلامت و تحریک رشد کمک میکند. وقتی سطح استروژن کاهش مییابد، میتواند به معنای از دست دادن محافظت از مغز باشد، اگرچه دلیل دقیق آن مشخص نیست. از طرف دیگر، بر اساس شواهد ارائه شده در مطالعات حیوانی، پیشنهاد شده است که کسانی که دارای استروژن کمتری هستند، کمتر در معرض پروتئین آمیلوئید قرار میگیرند.
یکی از مشخصههای بارز بیماری آلزایمر تجمع پلاکهای آمیلوئید بین سلولهای عصبی است. استروژن در مغز ممکن است به پاک کردن پروتئینهای غیر طبیعی مربوط به توسعه آلزایمر کمک کند. کمبود استروژن به میزان بالاتر و کاهش زودرس اختلال شناختی یا زوال عقل مرتبط است. به عنوان مثال، افرادی که تحت شیمی درمانی برای سرطان پستان قرار میگیرند، داروی سرکوب کننده هورمون دریافت میکنند که اثر استروژن را کاهش میدهد و این بیماران اغلب مشکلات شناختی را تجربه میکنند.
البته شکی نیست که افراد جوان که دارای استروژن کم هستند، باید هورمون دریافت کنند زیرا با افزایش سن بافت مغزی سالمتری خواهند داشت. با این حال زمان و میزان مصرف هورمونهای جنسی اهمیت فراوانی دارند و مصرف استروژن بعد از یائسگی ممکن است اثرات مخربی داشته باشد. اگر هورمون درمانی کیفیت زندگی را ارتقا دهد، باید از آن بهره برد و زنان میتوانند برای درمانهای کوتاه مدت از آن استفاده کنند. اما شروع و ادامه هورمون درمانی باید حتما زیر نظر پزشک باشد.
علائم اولیه آلزایمر چه هستند؟
یکی از رایجترین علائم بیماری آلزایمر به ویژه در مراحل اولیه، کاهش حافظه کوتاه مدت مثل فراموشی تاریخها یا رویدادهای مهم، پرسیدن سؤالات یکسان و مکرر و نیاز فزاینده به یادداشت و یادآوری است. برخی از افراد مبتلا به زوال عقل تغییراتی در توانایی ایجاد و دنبال کردن برنامه یا کار با اعداد پیدا میکنند. ممکن است در پیگیری یک دستورالعمل آشنا یا پیگیری صورتحسابهای ماهانه با مشکل روبرو شوند. انجام کارهای روزمره برای فرد دشوار میشود.
گاهی در رانندگی به مکان آشنا، سازماندهی لیست مواد غذایی یا به خاطر سپردن قوانین یک بازی مورد علاقه دچار مشکل میشوند. فراموشی ناگهانی محلی که هستند و اینکه چرا در آنجا حضور دارند. در برخی افراد ابتلا به آلزایمر در مراحل اولیه با مشکلات بینایی همراه است که در تعادل، مطالعه، تشخیص فاصله، تشخیص رنگ یا کنتراست مشکل ایجاد میکند. گاهی فرد در همراهی یا آغاز صحبت با افراد دیگر مشکل دارد یا ممکن است به طور ناگهانی هنگام صحبت کردن فراموش کند چه میگفت یا حرف خود را تکرار کند.
مشکل در به خاطر آوردن کلمات مناسب یا نام چیزها یکی دیگر از علائم اولیه آلزامر هستند. قرار دادن وسایل در محل اشتباه یا فراموش کردن مکرر جای وسایل، گم کردن وسیلهها یا حتی عدم توانایی گشتن به دنبال وسیله گمشده و بازگشت چندباره به محلی که قبلا بررسی شده است. با پیشرفت بیماری، ممکن است فرد به دلیل اینکه بر فراموشی خود آگاه نیست، دیگران را به دزدی محکوم کند. اختلال در قدرت قضاوت کردن و تصمیم گرفتن به طور مثال هنگام خرج کردن پول نمیتوانند تصمیم درستی بگیرند و درکی از میزان هزینهها ندارند.
برخی علائم اولیه هم ممکن است شبیه به افسردگی به نظر برسند، به طور مثال فرد از تفریحات، معاشرتها و سرگرمیهای قبلی خود یا حتی دنبال کردن تیم فوتبال مورد علاقهاش کناره میگیرد. از اولین علائم روحی آلزایمر، تغییرات شخصیتی و خلقی مانند گیجی، مشکوک شدن، افسردگی، ترس یا اضطراب بالا و تحریکپذیری هستند.
اولین علائم اغلب به اشتباه مربوط به افزایش سن یا استرس است. آزمایش دقیق عصب روانشناختی میتواند مشکلات شناختی خفیفی را تا هشت سال قبل از اینکه فرد معیارهای بالینی تشخیص بیماری آلزایمر را آشکار کند. این علائم اولیه میتواند بر پیچیده ترین فعالیتهای زندگی روزمره تأثیر بگذارد. قابل توجهترین نقص، از دست دادن حافظه کوتاه مدت است که به عنوان مشکل در به خاطر سپردن حقایق اخیراً آموخته شده و ناتوانی در کسب اطلاعات جدید خود را نشان میدهد.
مشکلات ظریف در عملکردهای اجرایی توجه، برنامهریزی، انعطافپذیری و تفکر انتزاعی یا اختلال در حافظه معنایی (حافظه معانی و روابط مفهومی) نیز میتواند نشانه مراحل اولیه بیماری آلزایمر باشد. بی اشتهایی و افسردگی را میتوان در این مرحله مشاهده کرد که همراه با بیعلاقگی به عنوان پایدارترین علامت در طول دوره بیماری باقی ماند. مرحله پیش بالینی بیماری نیز اختلال خفیف شناختی (MCI) نامیده شده است. این اغلب یک مرحله گذار بین پیری طبیعی و زوال عقل است.
MCI میتواند با علائم مختلفی ظاهر شود، و هنگامی که از دست دادن حافظه علامت اصلی باشد، MCI عفونی نامیده میشود و اغلب به عنوان مرحله پیش از بیماری آلزایمر دیده میشود. MCI Amnestic بیش از 90 درصد احتمال دارد با آلزایمر ارتباط داشته باشد.
مرحله ابتدایی آلزایمر
در افراد مبتلا به بیماری آلزایمر، اختلال در افزایش یادگیری و حافظه در نهایت منجر به تشخیص قطعی میشود. در درصد کمی، مشکلات مربوط به زبان، عملکردهای اجرایی، ادراک (آگنوزیا) یا اجرای حرکات (آپراکسی) بیشتر از مشکلات حافظه است. بیماری آلزایمر بر همه ظرفیتهای حافظه به طور یکسان تأثیر نمیگذارد. خاطرات قدیمی از زندگی فرد (حافظه اپیزودیک)، حقایق آموخته شده (حافظه معنایی) و حافظه ضمنی (حافظه بدن در مورد نحوه انجام کارها، مانند استفاده از چنگال برای غذا خوردن یا نحوه نوشیدن از لیوان) تحت تأثیر قرار میگیرد.
مشکلات زبانی عمدتا با کاهش لغات و کاهش تسلط کلمات مشخص میشود که منجر به فقر عمومی زبان شفاهی و نوشتاری میشود. در این مرحله، فرد مبتلا به آلزایمر معمولاً قادر است ایدههای اساسی را به طور مناسب بیان کند. در حین انجام کارهای حرکتی خوب مانند نوشتن، طراحی، یا لباس پوشیدن، برخی از مشکلات هماهنگی و برنامهریزی حرکتی (آپراکسی) ممکن است وجود داشته باشد اما معمولاً مورد توجه قرار نمی گیرد. با پیشرفت بیماری، افراد مبتلا به بیماری آلزایمر اغلب میتوانند به طور مستقل بسیاری از وظایف خود را انجام دهند، اما ممکن است نیاز به کمک یا سرپرستی با سخت ترین فعالیتها داشته باشند.
مرحله میانی آلزایمر
وخامت پیشرونده سرانجام مانع استقلال میشود، زیرا افراد نمیتوانند بیشترین فعالیتهای معمول زندگی روزمره را انجام دهند. مشکلات گفتاری به دلیل ناتوانی در به یاد آوردن واژگان آشکار میشود، که منجر به جایگزینی مکرر کلمات نادرست (پارافازی) میشود. مهارتهای خواندن و نوشتن نیز به تدریج از بین میرود. توالی های پیچیده حرکتی با گذشت زمان و پیشرفت بیماری آلزایمر هماهنگ نمیشوند، بنابراین خطر زمین خوردن افزایش مییابد. در این مرحله، مشکلات حافظه بدتر میشود و فرد ممکن است اقوام نزدیک خود را نشناسد.
حافظه بلند مدت، که قبلاً سالم بود، دچار اختلال میشود. تغییرات رفتاری و عصبی - روانی شایع تر میشود. تظاهرات معمول سرگردان، تحریک پذیری و تحمل عاطفی است که منجر به گریه، طغیان پرخاشگری های پیش بینی نشده یا مقاومت در برابر مراقبت میشود. غروب آفتاب نیز میتواند ظاهر شود. تقریباً 30٪ از افراد مبتلا به بیماری آلزایمر دچار توهم و دیگر علائم هذیانی میشوند و بینش خود را نسبت به روند بیماری و محدودیتهای خود از دست میدهند.
بیاختیاری ادرار نیز در این مرحله از بیماری آلزایمر میتواند ایجاد شود. این علائم باعث ایجاد استرس برای بستگان و مراقبین میشود که با انتقال فرد از مراقبت در منزل نسبت به سایر مراکز مراقبت طولانی مدت میتواند این استرس بیماران را کاهش دهد.
مرحله انتهایی آلزایمر
در مرحله نهایی که به عنوان مرحله دیررس یا شدید شناخته میشود، بیمار کاملاً به مراقبان وابسته است. زبان به عبارات ساده یا حتی کلمات منفرد تقلیل مییابد و در نهایت منجر به از دست دادن کامل گفتار میشود. علیرغم از دست دادن تواناییهای زبانی - کلامی، مردم اغلب میتوانند سیگنالهای احساسی را بفهمند و بازگردانند. اگرچه پرخاشگری هنوز هم میتواند وجود داشته باشد، بیتفاوتی شدید و خستگی علائم شایعتری هستند.
افراد مبتلا به بیماری آلزایمر در نهایت نمیتوانند حتی سادهترین وظایف را به طور مستقل انجام دهند. توده عضلانی کاهش یافته و تحرک سختتر میشود تا جایی که بیمار در بستر میماند و قادر به تغذیه نیست. علت مرگ معمولاً یک عامل خارجی مانند عفونت زخمهای فشاری یا ذات الریه است، نه خود بیماری.
تفاوت آلزایمر با فراموشی ناشی از افزایش سن چیست؟
آلزایمر در افرادی مسن به دلیل کاهش توان حافظه با افزایش سن، شباهت پیدا میکند و بهتر است مرز بین این دو را بشناسیم. در جدول زیر برخی از این تفاوتها ذکر شدهاند.
| علائم آلزایمر | علائم فراموشی ناشی از افزایش سن |
| ناتوانی در قضاوت و تصمیمگیری | گاهی تصمیمات نادرست گرفتن |
| ناتوانی در مدیریت هزینهها | فراموش کردن پرداخت قبوض ماه |
| از دست دادن توالی روزها و تاریخها | فراموش کردن تاریخ روز و به یاد آوردن آن |
| مشکل در صحبت کردن با دیگران | فراموش کردن گهگاه لغت خاص |
| گم کردن جای وسایل و عدم توانایی پیدا کردن آنها | گم کردن گاه به گاه وسایل |
مراحل پیشرفت آلزایمر چه هستند؟
این بیماری از طریق 3 مرحله اصلی علائم پیشرفت میکند. در مرحله آخر، افراد مبتلا به بیماری آلزایمر ممکن است نتوانند با اعضای خانواده صحبت کنند و یا میدانند در اطراف آنها چه میگذرد. مراحل بیماری آلزایمر معمولاً از الگوی پیشرونده پیروی میکنند. اما هر فرد به روش خود مراحل بیماری را طی میکند. دانستن این مراحل به ارائهدهندگان خدمات بهداشتی و اعضای خانواده کمک میکند تا در مورد نحوه مراقبت از فردی که به بیماری آلزایمر مبتلا است تصمیم بگیرند.
- مرحله پیش بالینی: تغییرات در مغز سالها قبل از اینکه فرد علائم بیماری را نشان دهد، شروع میشود. این دوره زمانی را بیماری پیش بالینی آلزایمر مینامند و میتواند سالها ادامه داشته باشد.
- مراحل اولیه آلزایمر: مرحله اولیه علائم در این مرحله شامل فراموشی خفیف و مشکلات تمرکز باشد.
مرحله اول آلزایمر
در مراحل اولیه، قبل از اینکه علائم با آزمایشات تشخیص داده شود، پلاکها و گرفتگیهایی در مناطق مغزی ایجاد میشوند. ممکن است فرد از وقفههای حافظه مطلع باشد و دوستان، خانواده یا همسایگان آنها نیز متوجه این مشکلات شوند. فرد ممکن است در این مرحله هنوز به طور مستقل زندگی کند اما ممکن است مشکلاتی مانند موارد زیر داشته باشد:
- به یاد آوردن یک اسم
- یادآوری وقایع اخیر
- به یاد آوردن جایی که چیزی را گذاشتهاند.
- برنامهریزی
- منظم ماندن
- مدیریت پول
مرحله خفیف تا متوسط آلزایمر
در مراحل خفیف تا متوسط، مناطق مغزی مهم در حافظه، تفکر و برنامهریزی، پلاک و گرفتگی بیشتری نسبت به مراحل اولیه پیدا میکنند. در نتیجه افراد دچار مشکلات حافظه یا تفکر جدیتری و اختلال در کار یا زندگی اجتماعی میشوند. همچنین ممکن است گیج شوند و در اداره پول، بیان و سازماندهی افکار خود مشکل داشته باشند. آلزایمر در بسیاری از مبتلایان برای اولین بار در این مراحل تشخیص داده میشوند. مرحله میانی آلزایمر معمولاً طولانیترین مرحله است که معمولاً سالها طول میکشد. در این مرحله علائم عبارتند از:
- افزایش مشکلات در به خاطر سپردن وقایع
- مشکلات یادگیری چیزهای جدید
- در برنامهریزی رویدادهای پیچیده مانند برگزاری یک شام
- به خاطر سپردن نام خود اما نه جزئیات مانند آدرس و شماره تلفن
- مشکلات مربوط به خواندن، نوشتن و کار با اعداد
- شناختن افراد آشنا اما فراموش کردن نام آنها
- از دست دادن توالی زمان و مکان
- نیاز به کمک در انتخاب لباس مناسب، لباس پوشیدن و فعالیتهای روزمره مانند مسواک زدن
- گوشهگیر شدن یا تغییر در شخصیت مانند پارانویا یا توهم
- بیقرار، آشفته یا مضطرب بودن مخصوصاً در اواخر بعد از ظهر یا شب
- مشکلات خواب
آلزایمر شدید
در بیماری آلزایمر پیشرفته، بیشتر قشر مغز آسیب جدی دیده است. به دلیل مرگ گسترده سلولهای مغزی، مغز به طور چشمگیری کوچک میشود. افراد توانایی برقراری ارتباط، شناخت خانواده و عزیزان و مراقبت از خود را از دست میدهند. در مرحله شدید و دیررس علائم آلزایمر شامل موارد زیر هستند:
- بسیاری از تواناییهای جسمی از جمله راه رفتن، نشستن، غذا خوردن را از دست میدهد.
- ممکن است کنترل روده و مثانه را از دست بدهد.
- ممکن است برخی کلمات یا عبارات را بگوید اما مکالمهای نداشته باشد.
- برای انجام همه فعالیتها در تمام مواقع نیاز به کمک دارد.
- از تجربیات اخیر و محیط پیرامون خود بیاطلاع است.
- بیشتر به عفونت، به خصوص ذاتالریه مبتلا میشود.
تشخیص آلزایمر
هنگامی که بیمار از فراموشی شکایت میکند، تشخیص اینکه علائم ناشی از روند طبیعی پیری، کاهش جریان خون در مغز یا بیماری آلزایمر هستند مشکل خواهد بود. در قرن گذشته، تشخیص قطعی آلزایمر تنها هنگام کالبد شکافی امکانپذیر بود. اما تصویربرداری از مغز و آزمایش مایع نخاعی در حال حاضر امکان تشخیص بیماری را در بیماران حتی قبل از ظاهر شدن علائم اولیه ممکن میسازند. اما این آزمایشات تهاجمی و گرانقیمت و عموماً مختص تحقیقات هستند و از مراقبتهای معمول اختلالات نورودژنراتیو محسوب نمیشوند.
هیچ آزمایش تشخیصی واحدی وجود ندارد که بتواند تشخیص دهد فردی به بیماری آلزایمر مبتلا است یا خیر. پزشکان عمومی، متخصصان مغز و اعصاب (نورولوژیست)، روانپزشکان و روانپزشکان سالمندان و طب سالمندان از تستهای بالینی، روشها و ابزارهای مختلف برای کمک به تشخیص استفاده میکنند. اگرچه پزشکان تقریباً همیشه میتوانند تشخیص دهند که شخصی مبتلا به زوال عقل است اما شناسایی علت دقیق آن دشوار است. مشکلات حافظه فقط ناشی از زوال عقل نیستند بلکه همچنین میتوانند ناشی از موارد زیر باشند:
- افسردگی یا اضطراب
- مصرف برخی از داروها
- مصرف الکل یا مواد مخدر
- سایر مشکلات سلامت مانند اختلالات هورمونی یا کمبودهای تغذیهای
- کم خونی
پزشک عمومی معمولا چند بررسی ساده ذهنی و فیزیکی انجام میدهد تا بداند علتهای دیگر کاهش حافظه چیست. سپس در صورت لزوم میتوانند را برای ارزیابی به متخصص ارجاع دهند. انجام برخی آزمایشها، بررسی داروهای مصرفی کمک میکنند تا سایر علل احتمالی علائم، بررسی شوند. پیشرفت فناوری در تشخیص علائم اولیه بیماری از طریق نمونه خون به پزشکان کمک میکند تا اختلال حافظه را با دقت بیشتری شناسایی کرده و بیمار را برای درمانهای بالقوه ارجاع دهند. بر اساس پیشبینیها، تا سال 2030، 76 میلیون نفر در سراسر جهان تشخیص آلزایمر یا سایر زوال عقل را دریافت خواهند کرد.
آزمایش خون
آزمایش خون برای بررسی C2N در سنت لوئیس، برای اکثر نواحی ایالات متحده به عنوان یک آزمایش معمولی در دسترس قرار گرفته و استانداردهای ایمنی، بهداشت و حفاظت از محیط زیست را برآورده کرده است. آزمایش C2N از یک تکنیک تحلیلی معروف به طیف سنجی جرمی برای تشخیص انواع خاصی از بتا آمیلوئید، یک قطعه پروتئینی که مشخصه پاتولوژیک بیماری است، استفاده میکند.
پروتئینهای بتا آمیلوئید تجمع یافته و پلاکهایی را ایجاد میکنند که در اسکن مغز (دو دهه قبل از اینکه بیمار متوجه مشکلات حافظه شود) شکل میگیرند. با تجمع پلاکها در مغز، سطح بتا آمیلوئید در مایع اطراف کاهش مییابد.
چنین تغییراتی را میتوان در نمونههای مایع نخاعی و در حال حاضر در خون که غلظت بتا آمیلوئید به طور قابل توجهی پایین تر است اندازهگیری کرد. آزمایش C2N اولین آزمایش خون برای آلزایمر است که قابلیت استفاده گسترده دارد و از نسل سنجشهایی است که تشخیص زودهنگام بیماری عصبی پیشرونده را (شاید چند دهه قبل از شروع اولین علائم) امکانپذیر ساخته است. این آزمایش برای افراد 60 تا 91 ساله با علائم اولیه اختلال شناختی انجام میشود. نتایج بررسی نمونه خون بیمار (نمره احتمالی که احتمال اسکن مغزی مثبت آمیلوئید را نشان میدهد) با استفاده از الگوریتم اختصاصی، سن فرد را با اندازهگیری بتا آمیلوئید و پروتئینی به نام آپولیپوپروتئین E که خطر بیماری آلزایمر را تحت تأثیر قرار میدهد، تحلیل میشوند.
نتیجه آزمایش به جای اینکه به عنوان یک ابزار مستقل عمل کند، به منظور افزایش دقت تشخیص بالینی با تشخیص زوال عقل آلزایمر از از دست دادن حافظه ناشی از سایر شرایط است. هزینه این آزمایش در آمریکا 1250 دلار است و در حال حاضر تحت پوشش بیمه نیست. در مقایسه، آزمایشات بتا آمیلوئید با استفاده از تصویربرداری مغز از پوزیترون گسیل (PET) به طور معمول حدود 5000 دلار هزینه دارد و معمولاً تحت پوشش بیمه قرار نمیگیرد و نمونه برداری از مایع مغزی نخاعی (CSF) 800 تا 1000 دلار هزینه دارند. در مقایسه با این روشهای تهاجمی، سهولت و هزینه کمتر آزمایش خون، گزینه بهتری برای تشخیص و درمان ایجاد است.
جمعآوری نمونه خون را میتوان بارها و حتی در هر مکانی از جمله منزل بیمار به سادگی انجام داد. آزمایش خون میتواند به شناسایی افرادی که در معرض خطر هستند کمک کند. همچنین میتوان از غربالگری با این روش، برای انتخاب داوطلبین واجد شرایط در بررسی داروهای آزمایشی استفاده کرد. در برخی از آزمایشات در مورد درمانهای کاهشدهنده بتا آمیلوئید، 15 تا 30 درصد از بیماران با معیارهای بالینی آلزایمر، آمیلوئید مغزی نداشتند. امروزه آزمایشات اغلب از شرکت کنندگان می خواهد که شواهدی از آسیبشناسی بیماری را از طریق اسکن PET یا اقدامات CSF نشان دهند. پیش غربالگری با آزمایش خون تعداد اسکن PET مورد نیاز برای ثبت نام داوطلبان را به نصف میرساند.
این امر هزینه آزمایشات را کاهش میدهد، به این معنی که درمانهای بالقوه بیشتری را میتوان آزمایش کرد که شانس یافتن درمان را افزایش میدهد. آزمایش خون به ویژه در شناسایی بیماران برای آزمایش داروهای بالقوه که می تواند مدتها قبل از اولین علامت زوال شناختی مؤثر باشد، مفید خواهد بود. جستجوی بتا آمیلوئید تنها گزینه نیست. برخی از محققان معتقدند نشانگرهای بیماری دیگر (برای مثال، برخی از انواع پروتئین تاو ) هنگامی که در آزمایش خون آلزایمر گنجانده شوند، می توانند امیدوارکنندهتر باشند.
سطح بتا آمیلوئید در مراحل اولیه بیماری شروع به کاهش میکند و به یک سطح ثابت میرسد، در حالی که نشانگرهای تائو دیرتر بالا رفته و همراه با روند پیشروی بیماری، افزایش مییابند. این مشاهدات نشان میدهند که آزمایش آمیلوئید میتواند برای تشخیص زودهنگام مفیدتر باشد در حالی که سطح tau در مراحل بعدی بیماری، زمانی که فردی در آستانه کاهش یا علائم بیماری است، معنیدارتر خواهد بود.
سال گذشته Thijssen و Hansson مطالعات جداگانهای را منتشر کردند که نشان میدادند آزمایش خون tau میتواند آلزایمر را از سایر بیماریهای عصبی و اندازهگیری CSF و اسکن PET متمایز کند. یک شرکت در بیلریکا، ماساچوست، یک آزمایش ایمنولوژیک طراحی کردهاند که آمیلوئید و تاو را به همراه دیگر نشانگرهای عصبی و پروتئین های التهابی تشخیص می دهد. این آزمایشات هنوز خارج از فضای تحقیقات در دسترس نیستند.
تست نورولوژی
طی معاینه عصبی، پزشک فرد را برای مشکلاتی که ممکن است نشانه اختلالات مغزی غیر از آلزایمر باشد ارزیابی میکند و علائم سکته، بیماری پارکینسون، تومورهای مغزی، تجمع مایعات در مغز و سایر شرایطی است که ممکن است حافظه یا تفکر را مختل کنند را بررسی خواهد کرد. پزشک موارد زیر را آزمایش میکند:
- رفلکس ماهیچههای بدن
- هماهنگی عضلات
- توان و قدرت عضلانی
- حرکت چشم سخن
- گفتار
- احساس
معاینه عصبی همچنین ممکن است شامل تصویربرداری مغزی باشد.
تست رفتارسنجی
تست وضعیت شناختی ذهنی حافظه، تفکر و تواناییهای ساده حل مسئله را ارزیابی میکند. برخی از تستها مختصر هستند، در حالی که بعضی دیگر ممکن است زمان بیشتری نیاز داشته و پیچیده باشند. آزمایشات جامعتر وضعیت شناختی روان اغلب توسط یک روانپزشک عصبی برای ارزیابی عملکرد اجرایی، قضاوت، توجه و زبان انجام میشود. چنین آزمایشاتی یک حس کلی را در فرد ایجاد میکنند:
- از علائم آگاه است.
- تاریخ، زمان و مکان را میداند.
- میتواند یک لیست کوتاه از کلمات را به خاطر بسپارد، دستورالعملها را دنبال کند و محاسبات ساده را انجام دهد.
تست وضعیت ذهنی و آزمون کوتاه شناختی
تست وضعیت ذهنی (MMSE) و آزمون کوتاه شناختی (Mini-Cog) دو ارزیابی رایج هستند. در طول MMSE متخصص از بیمار یک سری سوال میپرسد که برای آزمایش طیف وسیعی از مهارتهای ذهنی روزمره طراحی شدهاند. حداکثر امتیاز MMSE 30 امتیاز است. نمره 20 تا 24 نشاندهنده زوال عقل خفیف، 13 تا 20 زوال عقل متوسط و کمتر از 12 نشانگر زوال عقل شدید است. به طور متوسط، نمره MMSE یک فرد مبتلا به آلزایمر سالانه حدود دو تا چهار امتیاز کاهش مییابد. در Mini-Cog از شخص خواسته میشود دو کار را انجام دهد:
- نام سه شی را به یاد داشته باشد و چند دقیقه بعد آنها را تکرار کند.
- صفحهای از ساعت را رسم کند که 12 عدد را در مکانهای مناسب و زمانی که آزمایش کننده مشخص کرده نشان دهد.
نتایج این آزمایش مختصر میتواند به پزشک کمک کند تا تشخیص دهد آیا به ارزیابی بیشتری نیاز است یا خیر.
آزمایشات رایانه ای
بخش در حال رشد تحقیقاتی، تولید دستگاههایی برای اجرای آزمونهای رایانهای یادگیری، یادگیری و حافظه است که آزمایشهای شناختی نامیده میشوند. سازمان غذا و داروی ایالات متحده (FDA) چندین دستگاه تست شناختی رایانهای را برای بازاریابی پاکسازی کرده است. اینها دستگاههای Cantab Mobile، Cognigram، Cognivue، Cognision و خودکار ارزیابی عصب روانشناختی متریک (ANAM) هستند.
برخی از پزشکان علاوه بر MMSE و Mini-Cog از تستهای مبتنی بر رایانه مانند این موارد استفاده میکنند. آزمونهای رایانهای مزایای متعددی دارند به طور مثال اینکه هر بار روش انجام آزمایش دقیقا یکسان است. با استفاده از هر دو آزمایش بالینی و آزمایشهای رایانهای میتوان درک صحیحتری از مشکلات شناختی که بیماران تجربه میکنند، به پزشکان ارائه داد.
آزمایش ژنتیک
آزمایشات ژنتیکی هم برای APOE - e4 و هم برای ژنهای نادری که مستقیماً باعث آلزایمر میشوند در دسترس هستند. با این حال متخصصان بهداشت در حال حاضر آزمایش ژنتیکی معمول برای بیماری آلزایمر را توصیه نمیکنند. هیچ درمانی برای پیشگیری، کند یا بهبود آلزایمر در دسترس نیست، بنابراین نتایج آزمایشات ژنتیکی هیچ تاثیری عملی بر تصمیمات درمانی پزشکی ندارند. بنابراین آزمایش APOE - e4 بیشتر به عنوان بخشی از مطالعات تحقیقاتی گنجانده شده است.
تست توانایی ذهنی
یک متخصص معمولاً تواناییهای ذهنی مانند حافظه یا تفکر را با استفاده از آزمونهایی که به عنوان ارزیابی شناختی شناخته میشوند ارزیابی میکند. بیشتر سنجشهای شناختی شامل مجموعهای از آزمونها و سؤالات قلم و کاغذ است که هرکدام از آنها نمره دارند. این آزمونها تعدادی از تواناییهای مختلف ذهنی را ارزیابی میکند، از جمله موارد زیر:
- حافظه کوتاه مدت و بلند مدت
- تمرکز و دامنه توجه مهارتهای زبانی و ارتباطی
- آگاهی از زمان و مکان (جهتگیری)
- تواناییهای مربوط به بینایی (تواناییهای فضایی)
نمرات آزمون ممکن است تحت تأثیر سطح تحصیلات فرد باشند. به عنوان مثال، کسی که خیلی خوب نمیتواند بخواند یا بنویسد نمره کمتری دارد اما ممکن است بیماری آلزایمر نداشته باشد. به همین ترتیب، کسی با سطح تحصیلات بالاتر ممکن است نمره بالاتری کسب کند اما دارای زوال عقل باشد. بنابراین این آزمایشات میتواند به پزشکان کمک کند تا اتفاقات رخ داده را تشخیص دهند اما هرگز نباید توسط آنها برای تشخیص زوال عقل استفاده شود.
تست مغزی
یکی از روشها برای رد سایر علل احتمالی علائم و جستجوی علائم احتمالی آسیب ناشی از بیماری آلزایمر، اسکن مغز است که میتواند یکی از این دو مورد باشد:
- سی تی اسکن: چندین اشعه ایکس از مغز با زاویه کمی متفاوت گرفته میشود و رایانه تصاویر را کنار هم قرار میدهد.
- اسکن MRI: از یک میدان مغناطیسی قوی و امواج رادیویی برای تولید تصاویر دقیق از مغز شما استفاده میشود.
برخی از مراکز تخصصی اسکنهایی را ارائه میدهند که عملکرد مغز و رسوبات خاص پروتئین را بررسی میکنند اما این موارد معمولاً برای استفاده در آزمایشات بالینی محدود میشوند. در شرایط خاص نادر، ممکن است توصیه شود مایعات کانال نخاعی برای تجزیه و تحلیل پروتئینهای مربوط به زوال عقل گرفته شود اما این معمولاً به عنوان آزمایشی برای زوال عقل استفاده نمیشود و بیشتر برای اهداف تحقیقاتی کاربرد دارد.
درمان آلزایمر چیست؟
در حال حاضر هیچ درمانی برای بیماری آلزایمر وجود ندارد. اما داروهایی در دسترس هستند که به طور موقت علائم را کاهش میدهند و برخی دیگر از داروها که در مراحل ابتدایی آلزایمر میتوانند تا حدودی پیشرفت بیماری را به تأخیر بیندازند. همچنین درمانهای شناختی و کارورزی به افزایش توان فیزیکی بیمار کمک میکنند.
داروی آلزایمر چیست؟
بازدارندههای استیل کولین استراز (AChE) سطح استیل کولین را افزایش میدهند، مادهای در مغز که به سلولهای عصبی کمک میکند تا با یکدیگر ارتباط برقرار کنند. در حال حاضر فقط توسط متخصصانی مانند روانپزشکان یا متخصص مغز و اعصاب تجویز میشود. این موارد ممکن است توسط پزشک عمومی شما به توصیه یک متخصص یا پزشکانی که در استفاده از آنها تخصص خاصی دارند، تجویز شوند. داروی دونپزیل، گالانتامین و ریواستیگمین میتواند برای افراد مبتلا به بیماری آلزایمر در مراحل اولیه تا میانی تجویز شود.
آخرین دستورالعملها توصیه میکنند که این داروها باید در مراحل بعدی، شدید بیماری ادامه یابد. هیچ تفاوتی در میزان کارایی هر 3 مهارکننده مختلف AChE وجود ندارد، اگرچه برخی از افراد به انواع خاصی واکنش بهتری نشان میدهند یا عوارض جانبی کمتری دارند که میتواند شامل حالت تهوع، استفراغ و از دست دادن اشتها باشد. عوارض جانبی معمولاً پس از 2 هفته از مصرف دارو بهتر میشوند.
ممانتین (Memantine) یک مهار کننده AChE نیست. این ماده با جلوگیری از تأثیر مقدار زیادی ماده شیمیایی در مغز به نام گلوتامات کار میکند. ممانتین برای بیماری آلزایمر متوسط یا شدید استفاده میشود. برای کسانی که نمیتوانند مهارکنندههای AChE را تحمل کنند یا قادر به تحمل نیستند مناسب است. همچنین برای افراد مبتلا به بیماری آلزایمر شدید که قبلاً از یک مهارکننده AChE استفاده میکنند، مناسب است. عوارض جانبی میتواند شامل سردرد، سرگیجه و یبوست باشد اما این موارد معمولاً موقتی هستند.
درمان مشکلات رفتاری آلزایمر
در مراحل بعدی زوال عقل، تعداد قابل توجهی از افراد مبتلا به علائم رفتاری و روانی زوال عقل (BPSD) میشوند. علائم BPSD میتواند شامل موارد زیر باشد:
- افزایش تحریک
- اضطراب
- سرگردانی
- پرخاشگری
- توهم و هذیان
این تغییرات رفتاری میتواند هم برای فرد مبتلا به بیماری آلزایمر و هم برای مراقب او بسیار آزاردهنده باشد. اگر راهکارهای مقابلهای مؤثر واقع نشوند، یک روانپزشک مشاور میتواند داروهای ضد روان پریشی را برای ریسپریدون یا هالوپریدول، برای کسانی که پرخاشگری مداوم یا پریشانی شدید دارند، تجویز کند. اینها تنها داروهایی هستند که برای افراد مبتلا به بیماری آلزایمر متوسط تا شدید مجاز هستند که خطر صدمه به خود یا دیگران وجود دارد.
ریسپریدون باید در کمترین دوز و برای کمترین زمان ممکن استفاده شود زیرا دارای عوارض جانبی جدی است. هالوپریدول فقط در مواردی استفاده میشود که درمانهای دیگر کمکی نکرده باشند. اگر افسردگی به عنوان دلیل اصلی اضطراب مشکوک باشد، ممکن است گاهی داروهای ضد افسردگی تجویز شود. بعضی اوقات ممکن است داروهای دیگری برای درمان علائم خاص در BPSD توصیه شوند اما این داروها بدون برچسب تجویز میشوند (به طور خاص برای BPSD مجوز ندارند). انجام چنین کاری برای پزشک قابل قبول است اما آنها باید در این شرایط دلیل استفاده از این داروها را ارائه دهند.
بی خوابی ناشی از آلزایمر
بسیاری ازا فراد با افزایش سن دچار اختلالت خواب میشوند خصوصا اگر مشکلاتی مانند استرس و اضطراب نیز داشته باشند. اما در افراد مبتلا به آلزایمر بیخوابی شدت، تکرار و تداوم بالاتری دارد و به راحتی قابل کنترل نیست. همانند تغییرات حافظه و رفتار، تغییرات خواب هم به نوعی ناشی از تأثیر آلزایمر بر ساختار و سیناپسهای مغزی است. برای کنترل تغییرات خواب، همیشه باید ابتدا راهکارهای غیر دارویی بررسی شوند.
بسیاری از مبتلایان به آلزایمر بیشتر اوقات شبها بیدار میشوند و قادر به دوباره خوابیدن نیستند، ممکن است سرگردان شوند حتی نتوانند دراز بکشند یا فریاد بزنند. مطالعات موج مغزی نشان میدهند که هر دو مرحله خواب یعنی فاز رویا ندیدن و فاز رویا کاهش مییابند. چرت زدن در روز و تغییرات دیگر در چرخه خواب و بیداری نوع دیگری از اختلالات خواب ناشی از آلزایمر است. افراد ممکن است در طول روز احساس خواب آلودگی زیادی داشته باشند و سپس نتوانند شب بخوابند.
ممکن است در اواخر بعد از ظهر یا اوایل غروب بی قرار یا آشفته شوند. کارشناسان تخمین میزنند که در مراحل آخر آلزایمر، افراد حدود 40 درصد از وقت خود را در شب بیداری و بخش قابل توجهی از روز را در خواب میگذرانند. در موارد شدید، افراد ممکن است الگوی معمول بیداری شبانه و خواب شب، کاملا معکوس شوند. فردی که اختلالات خواب را تجربه میکند باید یک معاینه پزشکی کامل داشته باشد تا بیماریهای قابل درمان را که ممکن است در این مشکل نقش داشته باشد شناسایی کند.
به طور مثال افسردگی و اضطراب بالا، سندرم پای بیقرار که فرد مبتلا باید مرتبا پاهای خود را تکان بدهد، آپنآی خواب که ناشی از اختلال در الگوی تنفس هنگام خواب است و فرد متناوبا دچار قطع تنفش میسوند، همگی منجر به اختلالات خواب میشوند.

درمان بی خوابی ناشی از آلزایمر
برای تغییرات خواب ناشی از آلزایمر، روشهای غیر دارویی و دارویی وجود دارند. اکثر کارشناسان و مؤسسات ملی بهداشت (NIH) استفاده از اقدامات غیر دارویی را به جای استفاده از دارو توصیه میکنند. مطالعات نشان دادهاند که داروهای خوابآور به طور کلی کیفیت خواب افراد مسن را بهبود نمیبخشند. استفاده از داروهای خوابآور احتمال سقوط و سایر خطرات ناشی از اثرات آرامبخش را بیشتر میکنند.
درمان غیر دارویی
درمانهای غیر دارویی با هدف بهبود روال و محیط خواب شبانه و کاهش خو.اب در روز انجام میشوند. استراتژیهای مقابله با غیر دارویی باید همیشه قبل از داروها امتحان شود، زیرا برخی از داروهای خواب میتوانند عوارض جانبی جدی ایجاد کنند. برای ایجاد یک فضای خوابآور و تقویت استراحت برای فرد مبتلا به آلزایمر موارد زیر توصیه میشوند:
- خوردن غذا و خوابیدن در زمانهای ثابت و منظم انجام شوند.
- قرار گرفتن در معرض نور هنگام صبح
- انجام ورزش روزانه کمتر از ۴ ساعت در روز
- عدم مصرف الکل، کافئین و نیکوتین
- درمان دردهای جسمی
- اگر فرد از مهارکنندههای کولین استراز (تاکرین، دونپزیل، ریواستیگمین یا گالانتامین) استفاده میکند، از دادن دارو قبل از خواب خودداری کنید.
- تهویه و دمای مناسب اتاق خواب
- وجود چراغ و روشنایی در مسیر رفتن به سرویس بهداشتی هنگام شب
- اگر فرد از خواب بیدار شد، او را به نشستن و ماندن در رختخواب تشویق کنید.
- محل خواب فرد ثابت باشد.
- قبل یا هنگام خواب از روشن بودن تلویزیون خودداری کنید.
درمان دارویی
در بعضی موارد، رویکردهای غیر دارویی مفید نیستند یا تغییرات خواب با رفتارهای مخرب شبانه همراه است. برای افرادی که به دارو احتیاج دارند، متخصصان توصیه میکنند که درمان با دوز کم دارو و آهسته آغاز شود. خطرات داروهای خواباور برای افراد مسن که از نظر دچار اختلالات شناختی هستند، قابل توجه و شامل افزایش خطر سقوط و شکستگی، گیجی و کاهش توانایی مراقبت از خود هستند. مصرف داروهای خوابآور، باید پس از ایجاد الگوی خواب منظم، زیر نظر متخصص و به آرامی قطع شود.
نوع داروی تجویز شده توسط پزشک اغلب تحت تأثیر رفتارهایی است که ممکن است همراه با تغییرات خواب باشد. تصمیم به استفاده از داروی ضد روان پریشی باید با احتیاط فراوان در نظر گرفته شود. تحقیقات نشان دادهاند که این داروها در افراد مسن مبتلا به زوال عقل با افزایش خطر سکته و مرگ همراه هستند. سازمان غذا و داروی ایالات متحده (FDA) به تولیدکنندگان دستور داده است که چنین داروهایی را با هشدار جعبه سیاه در مورد خطرات آنها و یادآوری عدم تایید آنها برای درمان علائم زوال عقل، برچسبگذاری کنند.
نمونههایی از داروها برای درمان تغییرات خواب استفاده میشوند شامل داروهای ضد افسردگی سه حلقهای مانند نورتریپتیلین، بنزودیازپینها مانند لورازپام، اگزازپام و تمازپام، قرصهای خوابآور مانند زولپیدم، زالپلون و هیدرات کلرال، داروهای ضد روانپریشی غیررایج مانند ریسپریدون، آنلانزاپین و کوئیتاپین، داروهای ضد روانپریشی کلاسیک قدیمی مانند هالوپریدول هستند.
FDA مصرف داروی Belsomra را برای رفع بیخوابی در افراد مبتلا به آلزایمر خفیف تا متوسط تصویب کرده است. تصور میشود که بلسومرا از فعالیت اورکسین، نوعی انتقالدهنده عصبی که در چرخه خواب و بیداری دخیل است، جلوگیری میکند. عوارض جانبی احتمالی این دارو خطر اختلال در هوشیاری و هماهنگی حرکتی (مثلا اختلال در رانندگی)، بدتر شدن افسردگی یا تفکر خودکشی، رفتارهای پیچیده خواب (مانند خواب قدم زدن و خوابیدن)، فلج خواب و اختلال در عملکرد تنفسی هستند.
هر زمان که داروی جدیدی تجویز شد، حتماً باید از متخصص یا داروساز در باره مزایا، خطرات، عوارض، گزینههای جایگزین و روش مصرف دارو در سفر سوال کنید. اطمینان حاصل کنید که همزمان با برنامه درمانی خود، همه گزینههای موجود و مزایا و خطرات هر انتخاب را به خوبی بررسی کردهاید.
رواندرمانی آلزایمر
داروهای علائم بیماری آلزایمر فقط بخشی از مراقبت از فرد مبتلا به زوال عقل است. سایر درمانها، فعالیتها و پشتیبانی (برای مراقب نیز) به همان اندازه در کمک به افراد با زندگی خوب با زوال عقل بسیار مهم است. درمان تحریک شناختی درمان تحریک شناختی (CST) شامل شرکت در فعالیتهای گروهی و تمریناتی است که برای بهبود حافظه و مهارتهای حل مسئله طراحی شده است.
توانبخشی شناختی این تکنیک شامل کار با یک متخصص آموزش دیده مانند یک کاردرمانگر و یکی از اقوام یا دوستان برای رسیدن به هدف شخصی مانند یادگیری استفاده از تلفن همراه یا سایر کارهای روزمره است. توانبخشی شناختی با وادار کردن به استفاده از قسمتهایی از مغز که برای کمک به قسمتهایی که نیستند کار میکند.
خاطرهگویی و داستان زندگی کار میکند کار خاطرهگویی شامل صحبت کردن در مورد اتفاقات گذشته شامل استفاده از وسایل جانبی مانند عکس، دارایی مورد علاقه یا موسیقی هستند. کار داستان زندگی شامل مجموعهای از عکسها، یادداشتها و یادگاریهایی از دوران کودکی تا امروز است. این میتواند یک کتاب فیزیکی یا یک نسخه دیجیتالی باشد. این رویکردها گاهی اوقات با هم ترکیب میشوند. شواهد نشان میدهند که مجموع این درمانها میتوانند روحیه و سلامتی را بهبود بخشند.

راه های پیشگیری از آلزایمر
از آنجا که علت دقیق بیماری آلزایمر هنوز ناشناخته است، هیچ روش خاصی برای جلوگیری از این بیماری وجود ندارد اما یک سبک زندگی سالم میتواند به کاهش خطر شما کمک کند. کاهش خطر ابتلا به بیماریهای قلبی عروقی بیماریهای قلبی عروقی با افزایش خطر ابتلا به بیماری آلزایمر و زوال عقل عروقی در ارتباط است. عوامل خطر قلبی عروقی، مانند کلسترول بالا، فشار خون بالا، دیابت و سیگار کشیدن، با خطر ابتلا و بدتر شدن بیماری آلزایمر مرتبط هستند. داروهای فشار خون ممکن است خطر را کاهش دهند.
یک بررسی نشان داد که استفاده از استاتینها، که کلسترول را کاهش میدهد، ممکن است در آلزایمر و سایر زوال عقل مفید باشد، اما در زوال عقل عروقی مفید نیست. همچنین تصور میشد که استفاده طولانی مدت از داروهای ضد التهابی غیر استروئیدی (NSAIDs) در سال 2007 با کاهش احتمال ابتلا به آلزایمر مرتبط است. شواهد همچنین تصور می کردند که NSAIDها میتوانند التهاب مربوط به پلاکهای آمیلوئید را کاهش دهند، اما آزمایشات به دلیل عوارض جانبی زیاد متوقف شد. هیچ آزمایش پیشگیری تکمیل نشده است.
به نظر نمیرسد که آنها به عنوان یک درمان مفید باشند، اما از سال 2011 تصور میشد که به عنوان پیشگیریکنندههای پیش از علامت نامزد هستند. درمان جایگزینی هورمونی در یائسگی، اگرچه قبلاً استفاده میشد، ممکن است خطر ابتلا به زوال عقل را افزایش دهد. انجام برخی اقدامات در جهت بهبود سلامت قلب و عروق، خطر ابتلا به آلزایمر و همچنین سایر مشکلات جدی مانند سکته و حملات قلبی کاهش یابند:
- قطع مصرف سیگار و الکل
- رژیم غذایی سالم و متعادل، مصرف روزانه حداقل 5 قسمت میوه و سبزیجات
- هر هفته حداقل 150 دقیقه ورزش و انجام فعالیت هوازی با شدت متوسط (مانند دوچرخه سواری یا پیادهروی سریع)
- کنترل قند خون و دیابت
- مطالعه
- یادگیری زبانهای دیگر
- نواختن آلات موسیقی
- انجام کارهای داوطلبانه
- شرکت در ورزشهای گروهی
- انجام فعالیتها یا سرگرمیهای جدید
- زندگی اجتماعی فعال

شواهد نشان میدهد که تحصیلات عالی و پیشرفت شغلی و مشارکت در فعالیتهای تفریحی خطر کاهش آلزایمر یا تاخیر در شروع علائم را نشان میدهد. این با نظریه ذخیره شناختی سازگار است، که بیان میکند که برخی از تجربیات زندگی منجر به عملکرد عصبی کارآمدتری میشود و به فرد یک ذخیره شناختی میدهد که شروع تظاهرات زوال عقل را به تأخیر میاندازد. آموزش، باعث دیرتر آغاز شدن شروع سندرم بیماری آلزایمر را بدون تغییر مدت بیماری، میشود.
همچنین به نظر میرسد یادگیری زبان دوم حتی در اواخر زندگی، شروع بیماری آلزایمر را به تأخیر میاندازد. ورزش بدنی با کاهش میزان زوال عقل همراه است. تمرینات بدنی همچنین در کاهش شدت علائم در مبتلایان به بیماری آلزایمر مؤثر است.
رژیم غذایی یک عامل خطر قابل اصلاح در ایجاد زوال عقل است. رژیم مدیترانهای و رژیم غذایی DASH هر دو با کاهش شناختی کمتر مرتبط هستند. یک رویکرد متفاوت این بود که عناصر هر دوی این رژیمها را در رژیم غذایی MIND گنجانید. این رژیمها به طور کلی دارای چربیهای اشباع کم هستند در حالی که منبع خوبی از کربوهیدراتها هستند، عمدتا آنهایی که به تثبیت سطح قند خون و انسولین کمک میکنند. کسانی که رژیم غذایی سرشار از چربیهای اشباع شده و کربوهیدراتهای ساده (مونو ساکارید و دی ساکارید) دارند، بیشتر در معرض خطر هستند.
افزایش سطح قند خون در طولانی مدت، میتواند به اعصاب آسیب برساند و در صورت عدم مدیریت مشکلات حافظه ایجاد کند. عوامل تغذیهای مرتبط با رژیمهای غذایی پیشنهادی برای کاهش خطر زوال عقل شامل اسیدهای چرب اشباع نشده، آنتیاکسیدانها ویتامین E، ویتامین C و فلاونوئیدها، ویتامین B و ویتامین D است. رژیم MIND ممکن است محافظت کنندهتر باشد، اما مطالعات بیشتری مورد نیاز است. به نظر میرسد رژیم مدیترانه ای بیشتر از DASH در برابر آلزایمر محافظت میکند، اما به طور کلی یافتههای ثابتی در برابر زوال عقل وجود ندارد.
نقش روغن زیتون نیاز به مطالعه بیشتری دارد زیرا ممکن است یکی از مهمترین اجزا در کاهش خطر زوال شناختی و زوال عقل باشد. در مبتلایان به بیماری سلیاک یا حساسیت به گلوتن غیر سلیاک، رژیم سخت بدون گلوتن ممکن است علائم ناشی از اختلال شناختی خفیف را تسکین دهد. هنگامی که زوال عقل پیشرفت کرد، هیچ مدرکی مبنی بر مفید بودن رژیم فاقد گلوتن مفید نیست. نتیجهگیری در مورد اجزای رژیم غذایی دشوار است زیرا نتایج بین مطالعات مبتنی بر جمعیت و کارآزماییهای تصادفی کنترل شده متفاوت است.
شواهد محدودی وجود دارند که نشان میدهند مصرف سبک تا متوسط الکل، به ویژه شراب قرمز، با خطر کمتر بیماری آلزایمر مرتبط است. شواهد احتمالی وجود دارد که کافئین ممکن است محافظ باشد. تعدادی از غذاهای سرشار از فلاونوئیدها مانند کاکائو، شراب قرمز و چای ممکن است خطر ابتلا به آلزایمر را کاهش دهند. تعدادی از مطالعات نقش احتمالی مواد معدنی مانند سلنیوم، روی و مس را بررسی کردهاند. به نظر نمیرسد مکملهای اسید چرب امگا 3 از گیاهان و ماهی و اسید دوکوزاهگزانوئیک (DHA) برای افرادی که مبتلا به بیماری آلزایمر خفیف تا متوسط هستند مفید باشد.

کورکومین تا سال 2010 هیچ اثری در ابتلا به آلزایمر در انسان نشان نداده بود، هرچند شواهد احتمالی در حیوانات وجود داشت. شواهد فزایندهای وجود دارد (2020) برای محافظت عصبی که با استفاده از کانابینوئیدها در آلزایمر و سایر اختلالات عصبی تخریب کننده ارائه میشود. با این حال، مطالعات بیشتر جمعیت توصیه میشود که این استفاده فراتر از آزمایش باشد.
ویروس هرپس سیمپلکس HSV-1 در همان نواحی پلاکهای آمیلوئید یافت شده است. این احتمال را میدهد که بیماری آلزایمر با داروهای ضد ویروسی درمان یا پیشگیری شود. مطالعات ضد ویروسی در کشت سلولی نتایج امیدوار کننده ای را نشان داده است. مطالعهای در سال 2021 بر روی 265،172 فرد در سوئد در یک دوره 12 ساله نشان داد که بیماران مبتلا به تبخال که تحت درمان با داروهای ضد ویروسی قرار نگرفته بودند، 50٪ بیشتر از دیگران در معرض خطر ابتلا به زوال عقل قرار داشتند، اما درمان با داروهای ضد ویروسی میزان بروز را تا 25٪ کاهش داد.
عفونت قارچی مغز بیماری آلزایمر نیز شرح داده شده است. این فرضیه توسط میکروبیولوژیست L. Carrasco هنگامی که گروه وی ارتباط آماری بین میکوزهای منتشر شده و بیماری آلزایمر را پیدا کرد، ارائه شد. کارهای بیشتر نشان داد که عفونت قارچی در مناطق مختلف مغز بیماران آلزایمر وجود دارد اما در افراد کنترل وجود ندارد. عفونت قارچی علائم مشاهده شده در بیماران مبتلا به آلزایمر را توضیح میدهد. پیشرفت آهسته بیماری آلزایمر با ماهیت مزمن برخی از عفونتهای قارچی سیستمیک مطابقت دارد که میتواند بدون علامت باشد و بنابراین بدون توجه مانده و درمان نشود.
فرضیههای قارچی نیز با برخی دیگر از فرضیه های بیماری آلزایمر مانند فرضیه آمیلوئید سازگار است که میتواند به عنوان پاسخ سیستم ایمنی بدن به عفونت در سیستم عصبی مرکزی توضیح داده شود مانند آنچه توسط R. Tanzi و R. Moir در مدلهای موشی و کرمی بیماری آلزایمر مشاهده شده است.
مراقبت از افراد مبتلا به آلزایمر
با افزایش سن، مراقبت از افراد مبتلا به زوال عقل رایج شده است. مراقبت از سالمندان ممکن است شامل مراقبتهای رسمی و مراقبتهای غیر رسمی باشد. مراقبتهای رسمی شامل خدمات جامعه و شرکای پزشکی است، در حالی که مراقبت غیر رسمی شامل حمایت خانواده، دوستان و جوامع محلی است، اما بیشتر از طرف همسر، فرزندان بزرگسال و سایر بستگان. در اکثر موارد خفیف تا متوسط زوال عقل، مراقب یکی از اعضای خانواده است، معمولاً همسر یا فرزند بزرگسال است. با گذشت زمان ممکن است مراقبتهای حرفهای بیشتری در قالب پرستاری و سایر مراقبتهای حمایتی چه در خانه و چه در مراکز مراقبت طولانی مدت، مورد نیاز باشند.
شواهدی وجود دارند که نشان میدهند مدیریت مورد میتواند مراقبت از افراد مبتلا به زوال عقل و تجربه مراقبین آنها را بهبود بخشد. علاوه بر این، مدیریت پرونده ممکن است هزینه کلی و مراقبتهای نهادی را در میان مدت کاهش دهد. نقش مراقبان خانواده شایع تر شده است. مراقبت در محیط آشنا خانه میتواند بروز برخی علائم را به تأخیر اندازد و نیاز به سطوح مراقبت حرفه ای و پرهزینه را به تعویق بیندازد یا از بین ببرد. مراقبتهای خانگی ممکن است هزینه های هنگفت اقتصادی و احساسی نیز به همراه داشته باشد.
پرستاران خانواده اغلب وقت خود را از دست میدهند و دستمزد خود را کنار می گذارند تا به طور متوسط 47 ساعت در هفته را با یکی از عزیزان مبتلا، که اغلب نمیتواند تنها بماند، بگذرانند. در یک نظرسنجی از بیماران مبتلا به بیمه مراقبت طولانی مدت در سال 2006، هزینه های مستقیم و غیر مستقیم مراقبت از بیمار مبتلا به آلزایمر به طور متوسط 77.500 دلار در سال در ایالات متحده بود. مراقبان خود در معرض افزایش افسردگی، اضطراب و در برخی موارد، مسائل مربوط به سلامت جسمانی هستند.
شولز و همکاران در مطالعه ای در ایالات متحده نتیجه گرفت که انتقال به مراقبتهای نهادی برای همسران بسیار دشوار است، تقریباً نیمی از آنها روزانه به بیمار مراجعه میکنند و در حین ویزیت خود به مراقبتهای جسمانی کمک میکنند. مداخلات بالینی که مراقبت کننده را برای انتقال محل و آماده سازی بهتر آماده میکند. درمان افسردگی و اضطراب آنها پس از قرار دادن ممکن است برای این افراد سودمند باشد. در یک مطالعه نروژی مشخص شد که شایعترین عوامل استرسزا گزارش شده عبارتند از:
- بینظمی در کارهای روزمره خانه
- مشکل در تعطیلات
- محدودیت در زندگی اجتماعی
- اختلالات خواب که در مراقبین زوال عقل، سکته مغزی و بیماران پارکینسون رایج است.
در یک مطالعه ژاپنی، هیرونو و همکاران. ارزیابی کرد که اختلالات عملکردی و عصبی روانی بیماران عوامل اصلی بیمار بودند که بار مراقب را افزایش می داد. یک مطالعه ایتالیایی توسط مارواردی و همکاران. دریافتند که اختلالات رفتاری و ناتوانی بیماران پیشبینیکننده اصلی بار وابسته به زمان هستند ؛ بار روانی و فیزیکی عمدتا توسط اضطراب و افسردگی مراقب توضیح داده شد. مراقبین ممکن است اندوه پیشبینیکننده و از دست دادن مبهم را تجربه کنند.
مراقبت از فرد مبتلا به زوال عقل با چالشهای عاطفی و جسمی زیادی همراه است. مراقبت از استراحت به منظور استراحت یا تسکین مراقبت کنندگان طراحی شده است. یک مطالعه در سال 2014 هیچ گونه مزایا یا اثرات مضر ناشی از استفاده از این مداخلات را گزارش نکرد. با این حال، این نتایج ممکن است به دلیل فقدان مطالعات با کیفیت بالا در این زمینه باشد. در حال حاضر از یک مرور سیستماتیک از سال 2016، اطلاعاتی ارائه شده است که خدمات استراحت ارائه شده به خانوادههای مبتلا به زوال عقل حمایت مثبت میکند و به کاهش استرس کمک میکند.
مشخص شده است که کسانی که از خدمات مهلت ارائه شده توسط خانه سالمندان یا سایر مراکز استفاده میکنند، این احتمال را دارند که اعضای خانواده مبتلا به زوال عقل زودتر از کسانی که از این خدمات استفاده نمیکنند به یکی از این مکانها منتقل شوند، استفاده از خدمات کمک در خانه ممکن است نهادینه شدن را به تأخیر بیندازد. استراحت مراقبت از مراقبتی به شیوههایی مانند فراهم آوردن زمان برای آرامش، معاشرت با دیگران و مراقبت از وظایف شخصی سود میبرد. مراقبان برای خود نیاز به زمان دارند، بنابراین دچار فرسودگی شغلی نمیشوند.
همچنین به استرس مراقبتی و حافظه و افزایش سن مراجعه کنید. بسته به نیاز افراد درگیر، مراقبت از استراحت میتواند در بسیاری از محیطهای مختلف انجام شود. این کار را میتوان در مهد کودک بزرگسالان یا در خانههای سالمندان که خدمات استراحت ارائه میدهند، انجام داد. اغلب اوقات یکی دیگر از اعضای خانواده نیز میتواند به خانه بیاید. یک مرور 2010 به طور خلاصه آنچه در مورد بهترین شیوه ها برای محیط های ایمن و محرک برای زوال عقل شناخته شده است. معماران در طراحی برای پیری در محل میتوانند رابطه محیط ساخته شده با عملکرد و رفاه سالمندان را در نظر بگیرند.
محیطی که فرد مبتلا به زوال عقل در آن زندگی میکند بسیار مهم است. این باید برای آرامش، تحریک کننده و جذاب باشد. محیطی که مبتلایان به زوال عقل در آن زندگی میکنند باید توانایی خود را برای مشارکت و نه فقط یک ناظر در زندگی خود تقویت کنند و شامل فرصت هایی برای استقلال شوند. محیط آنها باید به آنها اجازه دهد هویت خود را حفظ کنند. از جمله مواردی که برای آنها شخصی است و به عنوان یادآور هویت آنها عمل میکند مهم و معنی دار است. این محیط شخصی همچنین باید مکانی باشد که در صورت نیاز بتوانند از حریم خصوصی برخوردار شوند.
مناطق نیز باید به خوبی با حداقل وسایل روی زمین روشن شوند تا خطرات زمین خوردن یا جراحت کاهش یابد. محیطی که افراد مبتلا به زوال عقل وعده های غذایی خود را می خورند باید محرک و تقویت کننده گفتگو و معاشرت باشد. مواردی که به طور خاص برای کمک به افراد مبتلا به زوال عقل طراحی شدهاند نیز میتوانند مفید باشند، مانند ظروف غذاخوری Sha Yao که طراح صنعتی است و هم دارای طراحی رنگارنگ و منحصر به فرد است که افراد مبتلا به زوال عقل را تحریک میکند و هم ویژگیهای دیگری دارد که به نقایص شناختی، حرکتی و جسمی که اغلب بوجود میآید، میپردازد.
مراقبت از افراد مبتلا به زوال عقل به دلیل این واقعیت که بیماران مبتلا به زوال عقل به زودی توانایی صحبت کردن یا برقراری ارتباط دیگر را از دست میدهند و به نظر می رسد قادر به درک آنچه به آنها گفته میشود، بسیار چالش برانگیز است. رویکردهای مراقبتی که به طور متفاوتی تحت عنوان مراقبت بیمارمحور یا مراقبت آسایش محور شناخته میشوند تلاش میکنند تا مشکلات ارتباط بین مراقب و بیمار را برطرف کنند. این اصطلاحات در ارتباط با همه بیماران، نه فقط بیماران مبتلا به زوال عقل، استفاده میشود.
برای برقراری ارتباط با بیماران مبتلا به زوال عقل که توانایی خود را در برقراری ارتباط سنتی از دست داده اند، از روشهای غیر سنتی ارتباطات استفاده میشود. توجه به حرکات چشم، حالات صورت و حرکات بدن میتواند به مراقبین کمک کند تا آنها را بهتر درک کنند. در مطالعه الیس و استل مشخص شد که همانطور که محققان از صداها و زبان بدن بیماران مبتلا به زوال عقل تقلید میکردند، حتی بیشتر با محقق در ارتباط بودند. با توجه به اینکه هر فرد به طور متفاوتی تحت تأثیر زوال عقل قرار میگیرد، ممکن است نیاز به برقراری ارتباط منحصر به فرد باشد. حتی اگر آنها ممکن است غیر کلامی باشند اما همیشه به این نتیجه نمی رسند که دیگر تمایلی به مشارکت در دنیای اطراف خود ندارند.
برخی از مطالعات افزایش حافظه عاطفی را در بیماران آلزایمری نشان دادهاند که تقویت حافظه احساسی ممکن است در مدیریت روزانه بیماران آلزایمر مورد استفاده قرار گیرد. یک مطالعه نشان داد که اشیاء به طور قابل توجهی در بیماران آلزایمر به یاد میآیند اگر به عنوان هدیه تولد به بیماران AD ارائه شوند. یک مرور کاکرین 2017 عدم وجود شواهد با کیفیت بالا را برای تعیین اینکه آیا فناوری کمکی به طور مؤثر از افراد مبتلا به زوال عقل برای مدیریت مسائل مربوط به حافظه پشتیبانی میکند، برجسته کرد. بنابراین، در حال حاضر مطمئن نیستیم که آیا فناوری کمکی برای مشکلات حافظه مفید است یا خیر.

در شرایط مراقبتهای حاد تعداد قابل توجهی از افراد مبتلا به زوال عقل از شکستگی لگن رنج میبرند. به همین دلیل، پرستاران تقاضای زیادی برای مراقبت از این جمعیت دارند. هنگام مراقبت از سالمندانی که دارای اختلال شناختی هستند، ارزیابی اینکه آیا فرد دچار درد است، چالش برانگیز است. درد معمولاً به عنوان یک احساس ذهنی تعریف میشود که برای بیمار قابل درکتر است. به همین دلیل، پرستاران تمایل دارند به اظهارات شفاهی بیماران تکیه کنند تا تشخیص دهند که آیا کسی آسیب می بیند یا خیر.
به دلیل کاهش مهارتهای کلامی در این جمعیت، میتواند خطر ارزیابی ناکافی نیازهای افراد، از جمله در صورت درد را افزایش دهد. تحقیقات نشان داده است که بیماران نمیتوانند خود را بیان کنند، مانع شماره یک در مورد مراقبت از سالمندان است. با افزایش سن جمعیت، تعداد بیماران بستری در بیمارستان با زوال عقل به احتمال زیاد افزایش مییابد. برای جلوگیری از عدم تشخیص کافی افراد مسن مبتلا به زوال عقل، پرستاران باید از عقل سلیم برای کمک به ارزیابی استفاده کنند. تفسیر زبان بدن در رفع ناراحتی مؤثر بوده است.
راه دیگر برای بهبود درک درد، شناخت بهتر بیمار از طریق چشم اعضای خانواده است. کسب اطلاعات بیشتر در مورد بیمار از اعضای خانواده به ایجاد ارتباط با رفتارهای عادی کمک میکند. اگرچه برخی از این استراتژیها مفید هستند، اما هنوز هیچ تحقیقی بر روی بیماران مبتلا به زوال عقل در مراقبتهای حاد متمرکز نشده است. در نتیجه، این امر باعث افزایش فشار بر پرستاران و بیماران میشود.
میزان شیوع آلزایمر
دو معیار اصلی در مطالعات اپیدمیولوژیک استفاده میشود انتشار (Incidence) و شیوع (Prevalence) هستند. انتشار عبارت است از تعداد موارد جدید در واحد زمان فرد در معرض خطر (معمولاً تعداد موارد جدید در هزار نفر در سال). در حالی که شیوع تعداد کل موارد بیماری در جمعیت در هر زمان معین است.
از نظر بروز، مطالعات طولی کوهورت (مطالعاتی که طی آن سال ها جمعیتی بدون بیماری دنبال میشود) نرخ هایی بین 10 تا 15 در هزار نفر در سال برای همه زوال عقل و 5 تا 8 برای بیماری آلزایمر ارائه می دهد که به این معنی است که نیمی از موارد جدید زوال عقل در هر سال بیماری آلزایمر است.
افزایش سن یک عامل خطر اصلی بیماری است و میزان بروز برای همه سنین برابر نیست، هر پنج سال پس از 65 سالگی، احتمال ابتلا به این بیماری تقریباً دو برابر میشود و از 3 به 69 در هزار نفر در سال افزایش مییابد. همچنین تفاوتهای جنسیتی در میزان بروز اثر دارند. زنان به ویژه در سنین بالای 85 سال بیشتر در معرض ابتلا به بیماری آلزایمر هستند. در ایالات متحده، خطر مرگ ناشی از بیماری آلزایمر در میان سفیدپوستان غیر اسپانیایی 26 درصد بیشتر از جمعیت سیاهپوست غیر اسپانیایی و خطر در اسپانیاییتباران 30 درصد کمتر از سفیدپوستان غیر اسپانیایی است.
شیوع بیماری آلزایمر در جمعیت به عوامل مختلفی از جمله بروز و بقا بستگی دارد. از آنجا که شیوع بیماری آلزایمر با افزایش سن افزایش می یابد، مهم است که میانگین سنی افراد مورد علاقه را در نظر بگیریم. در ایالات متحده، شیوع آلزایمر در سال 2000 به طور کلی 1/6 و در گروه سنی 65 تا 74 تخمین زده شده بود، این میزان در گروه 75 تا 84 به 19 و در گروههای بزرگتر از 84 به 42 افزایش یافته است. میزان شیوع در مناطق کمتر توسعه یافته کمتر است. سازمان بهداشت جهانی تخمین زده است که در سال 2005، 0/379 از مردم جهان مبتلا به زوال عقل بودهاند و شیوع آن در سال 2015 به 0/441 و در سال 2030 به 0/556 افزایش مییابد.
سایر مطالعات به نتایج مشابهی رسیدهاند. مطالعه دیگری تخمین زده است که در سال 2006، 0/40 از جمعیت جهان (محدوده 0/17 تا 0/89، تعداد مطلق 26/6 میلیون، محدوده 11/4 تا 59/4 میلیون نفر) مبتلا به بیماری آلزایمر بودهاند و میزان شیوع آن تا سال ۲۰۵۰ سه برابر و تعداد مطلق آن چهار برابر میشود.












مطلب بی نظیر و کاملی بود خانم بصیری به جواب رسیدم مرسی
سلام مطلب بسیار عالی و جامع ممنون