تخمدان چیست؟ – به زبان ساده
این مقاله در مورد یکی از ارگانهای سیستم تولید مثل در زنان به نام «تخمدان» (Ovary)، ساختار، علمکرد، هورمونها و بیماریهای مرتبط با تخمدان است.

تخمدان چیست؟
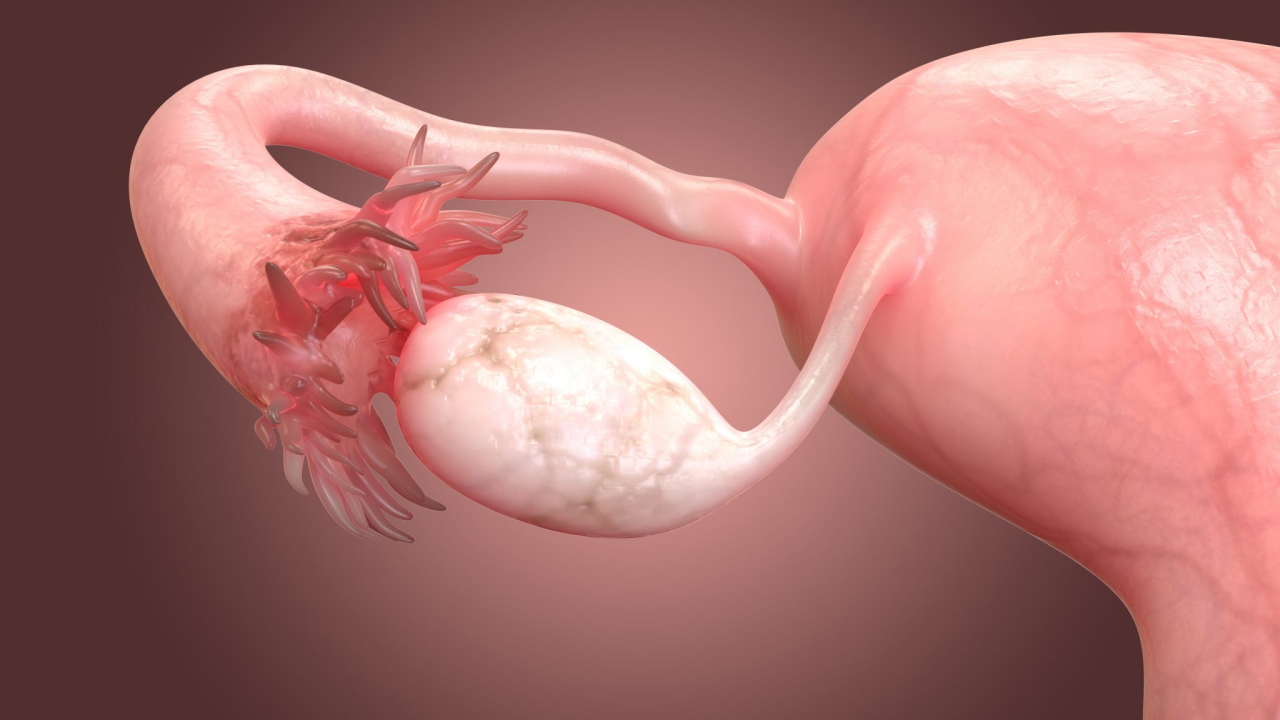
تخمدان عضوی است که در سیستم تولید مثل زنان وجود دارد و وظایف متعددی مانند تولید هورمونها و تولید و نگهداری از تخمکها را بر عهده دارد. وقتی تخمک آزاد میشود، از لوله رحمی به سمت رحم حرکت میکند، جایی که ممکن است توسط اسپرم بارور شود. در هر طرف بدن یک تخمدان وجود دارد.
تخمدانها همچنین هورمونهایی ترشح میکنند که در چرخه قاعدگی و باروری نقش دارند بنابراین یکی از اجزای غدد درونریز نیز محسوب میشود. تخمدان، طی مراحلی که در دوران جنینی آغاز میشوند شروع به تکوین و تولید تخمک میکند.
تخمدان کجاست؟
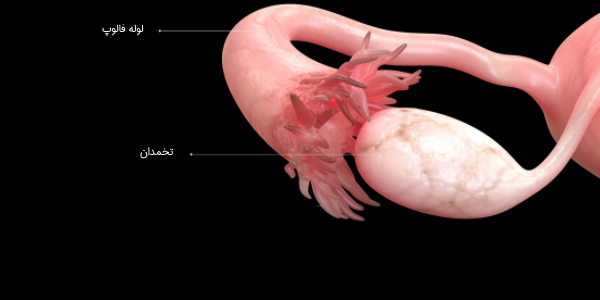
زنان دارای یک جفت تخمدان هستند که توسط رباط پهن، زیر لولههای رحمی (فالوپ)، کنار رحم، در دو طرف و پایین شکم قرار گرفتهاند.
ساختار تخمدان در زنان چگونه است؟
رنگ تخمدانها مایل به سفید است و در کنار دیواره جانبی رحم در منطقهای به نام حفره تخمدانی قرار دارند. حفره تخمدانی ناحیهای است که توسط شریان ایلیاک خارجی و در مقابل حالب و شریان ایلیاک داخلی محدود میشود. اندازه این قسمت طولی 4 سانتیمتر، عرض 3 سانتیمتر و ضخامت 2 سانتیمتری دارد. تخمدانها توسط یک کپسول احاطه شدهاند و دارای یک قشر خارجی و یک مدولای داخلی هستند.
کپسول تخمدان، از بافت همبند متراکم ساخته شده است و به عنوان غشای مهبلی یا «پوشش واژینالیس» (Tunica Vaginalis) شناخته میشود. معمولاً تخمکگذاری در یکی از دو تخمدان انجام میشود که در هر چرخه قاعدگی تخمک آزاد میکند. سمتی از تخمدان که به لوله رحمی نزدیکتر است توسط رباط «Infundibulopelvic» به آن متصل میشود و طرف دیگر به سمت پایین، از طریق رباط تخمدان به رحم متصل میشود. از ساختارها و بافتهای دیگر تخمدان ها میتوان به «هیلوم» (Hilum Ovari) اشاره کرد. هیلوم تخمدان، یک فرورفتگی در امتداد و حاشیه ناحیهای است که عروق و اعصاب وارد تخمدان یا از آن خارج میشوند.
- خونرسانی تخمدان: منبع اصلی خونرسانی به تخمدان از طریق یک جفت شریان تخمدانی انجام میشود. این شریانها مستقیماً از آئورت شکمی (شریانهای تحتانی کلیه) به وجود میآیند. همچنین شریانهای رحم نیز در خونرسانی به تخمدان نقش دارند. تخلیه وریدی یا سیاهرگی خون از تخمدان نیز توسط یک جفت ورید تخمدانی انجام میگیرد. ورید تخمدان چپ به ورید کلیوی چپ و ورید تخمدان راست مستقیماً به «ورید وناکاوای تحتانی» (Inferior Vena Cava) تخلیه میشوند.
- اعصاب تخمدان: تخمدانها عصبهای تخمدان و رحم (لگن) را به ترتیب از عصب سمپاتیک و پاراسمپاتیک دریافت میکنند. این عصبها از طریق رباط معلق تخمدان و از ناحیه هیلوم وارد تخمدان میشوند.
- لنف در تخمدان: مایع لنفاوی تخمدانها به گرههای لنفاوی پارا-آئورتی تخلیه میشود.
- رباطهای تخمدان: تخمدانها در داخل حفره صفاق، در دو طرف رحم قرار دارند، که از طریق طناب فیبری به نام رباط تخمدان، به آن متصل میشوند. تخمدانها در حفره صفاقی کشف می شوند اما از طریق رباط تعلیقی تخمدان که یک کشش خلفی رباط پهن رحم است، به دیواره بدن متصل میشوند. بخشی از رباط پهن رحم که تخمدان را میپوشاند، به مزواریوم معروف است. پدیکل تخمدان، بخشی از لوله فالوپ، مزواریوم، رباط تخمدان و عروق خونی تخمدان است.
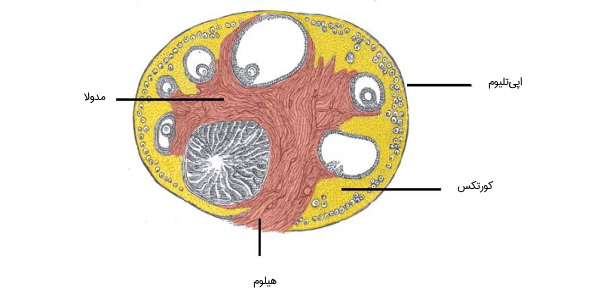
تخمدان چه لایه هایی دارد؟
در برش عرضی تخمدان، بخشهای زیر قابل مشاهده هستند:
- کورتکس: حاوی فولیکولها است.
- اپی تلیوم: سطحیترین و بیرونیترین لایه سلولی تخمدان
- مدولا: حاوی شریانها و اعصاب تخمدان
- هیلوم: حاشیه نواحی ورود و خروج عروق و اعصاب
میکرو آناتومی تخمدان
سطح تخمدانها با غشایی پوشیده شده که از پوشش ساده مزوتلیوم به شکل مکعب و ستونی، تشکیل شده است که اپیتلیوم جوانهای نامیده دارد. لایه خارجی یا قشر تخمدان، از فولیکول تخمدان و استرومای بین آنها تشکیل شده است. در فولیکولها میتوان به تودههای اوفوروس، غشای گرانولوزا (و سلولهای گرانولوزای داخل آن)، تاج رادیا، زونا پلوسیدا و تخمک اولیه اشاره کرد. تکا فولیکول و آنتروم در فولیکول وجود دارند.
همچنین در قشر تخمدان، جسم زرد وجود دارد که از فولیکولها ساخته میشود. داخلیترین لایه، مدولای تخمدان است. تشخیص بین قشر و مدولا دشوار است اما فولیکولها معمولاً در مدولا یافت نمیشوند. سلولهای فولیکولار سلولهای اپیتلیال مسطحی هستند که از اپیتلیوم سطحی پوششدهنده تخمدان نشأت میگیرند، توسط سلولهای گرانولوزا احاطه شدهاند و از سلولهای مسطح به مکعبی تبدیل شده، تکثیر یافته و یک اپیتلیوم طبقهبندی شده را تولید میکنند. تخمدان همچنین حاوی رگهای خونی و لنفاوی است.
عملکرد تخمدان چگونه است؟
در سن بلوغ، ترشح و تولید هورمونهای تخمدان افزایش پیدا میکنند و خصوصیات جنسی ثانویه مانند تغییر ویژگیهای فیزیکی، در پاسخ به هورمونها آغاز خواهند شد. تخمدان از زمان بلوغ تغییر ساختار و عملکرد میدهد. همانطور که گفته شد، از آنجا که تخمدانها قادر به تنظیم هورمونها هستند، در بارداری و باروری نیز نقش مهمی دارند.
هنگامی که سلولهای تخمک (تخمک) از لوله فالوپ آزاد می شوند، انواع مکانیسمهای بازخورد سیستم غدد درون ریز را تحریک میکنند که باعث تغییر سطح هورمونها خواهند شد. این مکانیسمهای بازخوردی، توسط هیپوتالاموس و غده هیپوفیز کنترل و پیامهای هیپوتالاموس به غده هیپوفیز ارسال میشوند. غده هیپوفیز هورمونهایی را تولید و ترشح میکند که روی تخمدان اثر میگذارند و تخمدان نیز هورمونهای خاص خود را آزاد میکنند.
گامت زایی در تخمدان
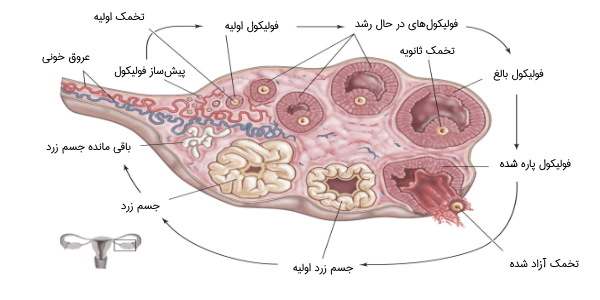
تخمدانها محل گامتزایی، تولید و آزادسازی سلولهای تخمک یعنی گامتهای ماده هستند. در تخمدانها، سلولهای تخم در حال تکوین یا اووسیتها درون فولیکولهای پر از مایع، بالغ میشوند. به طور معمول، فقط یک تخمک در یک دوره تکوین مییابد اما دیگر تخمکها نیز ممکن است به صورت تصادفی بالغ شوند. فولیکولها بر اساس مرحله بلوغ خود، تعداد و انواع سلولهای مختلفی دارند و اندازه آنها نشاندهنده مرحله تکوین تخمک درون آنها است.
وقتی بلوغ تخمک در تخمدان به پایان میرسد، افزایش ترشح هورمون لوتئینیزه توسط غده هیپوفیز، سبب آزاد شدن تخمک از طریق پارگی فولیکول میشود، فرآیندی که تخمک گذاری نام دارد. ٰفولیکول فعال باقی میماند و به جسم زرد تبدیل میشود که پروژسترون ترشح میکند تا رحم برای لانهگزینی نهایی جنین آماده شود.
فولیکول چیست؟
فولیکول تخمدان (Ovarian Follicle) تودهای کروی شکل در تخمدان زنان است. طی دوره قاعدگی، یک یا چند فولیکول رشد میکنند، سپس سوراخی در آنها ایجاد و از آن تخمک به بیرون رها میشود. در هر فولیکول یک تخمک وجود دارد که توسط سلولهای بافت تخمدانی احاطه شده است. لایههای تشکیلدهنده فولیکول عبارتند از:
- «لایه فیبرو وسکولار» (Fibrovascular Coat): کپسولی که اطراف فولیکول را میپوشاند و از طریق عروق خونی اطراف خود با لایه استرومای تخمدان در ارتباط است.
- تخمک: سلول جنسی
- «لایه گرانولوزا» (Granulosa Membrana): چندین لایه سلولی که در داخلیترین بخش دیواره فولیکول قرار دارند و از بافت اپیتلیالی (بافت پوششی) تخمدان منشأ گرفتهاند.
- «لایه تکا» (Theca): دارای دو لایه خارجی و داخلی است.
در هر تخمدان نوزاد دختر هنگام تولد، ۴۰۰ هزار فولیکول وجود دارد.
تخمدان چه هورمون هایی ترشح می کند؟
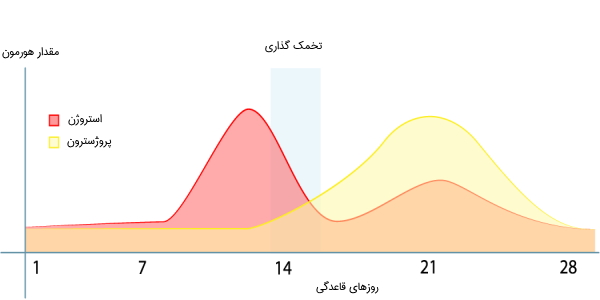
در زمان بلوغ، تخمدانها استروژن، آندروژن، اینهیبین و پروژسترون ترشح میکنند. قبل از یائسگی، ۵۰ درصد از تستوسترون توسط تخمک تولید و مستقیما به درون خون ترشح میشود و ۵۰ درصد باقی مانده نیز از تبدیل پیشسازهای آندروژنی (DHEA و آندروستندیون) که در سایر اندامهای بدن تولید میشوند، به تستوسترون تبدیل خواهند شد. استروژن مسئول بروز خصوصیات جنسی ثانویه در زنان هنگام بلوغ و حفظ بلوغ اندامهای تولید مثلی آنها است. پروژسترون رحم را برای بارداری و غدد پستانی را برای شیردهی آماده میکند. پروژسترون و استروژن همراه با هم، تغییرات اندومتر رحم را در طول چرخه قاعدگی ایجاد میکنند.
استروژن چیست؟
تخمدانها دو گروه از هورمونهای جنسی به نام پروژسترون و استروژن را تولید و آزاد میکنند. در واقع سه استروژن عمده به نامهای استرادیول، استرون و استریول وجود دارند. این هورمونها برای کمک به تکوین و پیشبرد خصوصیات جنسی زن در دوران بلوغ و باروری، همگام با هم کار میکنند. استروژن (به طور خاص استرادیول) در رشد پستان، توزیع چربی در باسن، پاها و پستانها و رشد اندامهای تولید مثل بسیار موثر است. تخمدانها، قبل از زایمان هورمون ریلکسین را آزاد میکنند. هورمون دیگر «اینهیبین» (Inhibin) است که به مقدار کمتری ترشح میشود و در سیگنالینگ هیپوفیز، جهت مهار ترشح هورمون تحریککننده فولیکول اهمیت دارد.
پروژسترون چیست؟
پس از تخمکگذاری، پروژسترون آندومتر را برای بارداری آماده میکند و باعث ضخیم شدن لایه داخلی برای پذیرش تخمک بارور میشود. این هورمون از انقباضات عضلانی رحم را که باعث دفع تخم جلوگیری میکند. اگر مقادیر زیادی پروژسترون تولید شود، تخمک گذاری نخواهد شد. در صورت عدم لقاح، جسم زرد پاره میشود و سطح پروژسترون در کاهش مییابد و خونریزی قاعدگی آغاز میشود. اگر لقاح و بارداری رخ دهد، پروژسترون جریان خون و هدایت آن به عروق آندومتر را برای تغذیه جنین، افزایش میدهد.
این هورمون همچنین آمادگی رحم را برای جایگزینی تخمک لقاح یافته بیشتر میکند. پس از تشکیل جفت، ترشح پروژسترون و پشتیبانی از جسم زرد افزایش مییابد. این وقایع باعث بالا ماندن هورمونها طی بارداری و عدم تخمکگذاری میشوند و همچنین به تولید شیر کمک میکنند.
عملکرد پروژسترون و استروژن
پروژسترون و استروژن برای آمادهسازی رحم برای قاعدگی ضروری هستند و ترشح آنها توسط هیپوتالاموس انجام میشود. همانطور که گفته شد، پس از بلوغ، تخمدانها هر ماه یک تخمک آزاد میکنند. هیپوتالاموس سیگنالی را به غده هیپوفیز ارسال میکند تا مواد گنادوتروفیک (هورمون محرک فولیکول و هورمون لوتئینساز) آزاد شود. این هورمونها برای عملکرد طبیعی باروری از جمله تنظیم چرخه قاعدگی ضروری هستند.
با مهاجرت تخمک به پایین لوله رحمی، پروژسترون آزاد میشود. ترشح پروژسترون توسط غده موقتی به نام جسم زرد است که پس از تخمک گذاری درون تخمدان تشکیل خواهد شد. پروژسترون با ضخیم شدن لایه درونی رحم، بدن را برای بارداری و جایگزینی تخم آماده میکند. اگر لقاح اتفاق نیفتد و تخم تشکیل نشود، جسم زرد از بین خواهد رفت. اگر زنی باردار باشد، حاملگی باعث شروع ترشح مقدار زیادی استروژن و پروژسترون میشود که از بلوغ بیشتر تخمکها جلوگیری میکند.
پروژسترون برای جلوگیری از انقباضات رحمی ترشح میشود که ممکن است رشد جنین را مختل کند. این هورمون همچنین فرد را برای شیردهی آماده میکند. افزایش سطح استروژن در اواخر حاملگی، غده هیپوفیز را برای ترشح اکسی توسین که باعث انقباضات رحمی است، آماده میکند. قبل از زایمان، تخمدانها ریلکسین ترشح میکنند که همانطور که از نامش پیداست، رباطهای لگن را برای زایمان آمادهسازی و ریلکس میکنند. در طول بارداری بیش از هر زمان دیگری هورمون ترشح می شود اما در دوران یائسگی، سطح استروژن به سرعت کاهش مییابد که باعوارض و علائمی همراه است.
یائسگی چیست؟
یائسگی زمانی است که خونریزی ماهانه و در زنان متوقف میشود. یائسگی به دلیل کاهش شدید و قطع تولید هورمونهای استروژن و پروژسترون اتفاق میافتد. یائسگی کامل زمانی است که یک سال کامل خونریزی ماهانه صورت نگیرد ولی علائم آن معمولا چند سال زودتر بروز میکنند مانند موارد زیر:
- اختلالات خواب
- نوسانات خلقی
- مشکل در تمرکز
- ریزش موهای سر
- تعریق شبانه همراه با لرز
- بروز لکههای قرمز روی سینه و بازوها
- افزایش میزان و ضخامت موهای زائد خصوصا در صورت
- گرگرفتگی خصوصا در صورت و گردن که معمولا بین ۳۰ ثانیه تا ۱۰ دقیقه طول میکشد.
- خشکی واژن که میتواند به افزایش درد هنگام رابطه جنسی، افزایش عفونت واژن و مجاری ادراری منجر شود.
پس از یائسگی ریسک بیماریهای قلبی و عروقی نیز در زنان افزایش پیدا میکند.

پیری تخمدان
با افزایش سن زنان، کاهش فعالیت سیستم تولید مثلی منجر به یائسگی میشود. طی یائسگی تعداد فولیکولها کاهش مییابند. اگرچه یک میلیون تخمک هنگام تولد نوزاد دختر در هر تخمدان او وجود دارند، فقط ۵۰۰ عدد از آنها یعنی تنها ۰/۰۵ درصد، طی تخمک گذاری در سنین باروری رها میشوند و باقی از بین میروند. این زوال در فعالیت تخمدان با افزایش سن به صورت مداوم بیشتر میشود تا نهایتا و به طور میانگین در ۵۲ سالگی، کاملا متوقف خواهد شد. البته سن یائسگی بر اساس عوامل ژنتیکی و محیطی ممکن است در برخی زنان زودتر یا دیرتر از این سن رخ بدهد.
با افزایش سن و کاهش فعالیت تخمدانها و تولید و ترشح هورمون، احتمال ناباروری، سقط جنین، مرده زایی، و جهشهای ژنتیکی نیز افزایش پیدا میکنند. بهترین سن برای باروری و فعالیت تخمدان بین ۲۰ تا ۳۰ سالگی است. در حدود سن ۴۵ سالگی، چرخه قاعدگی دچار تغییراتی می شود و ذخیره فولیکولی به طور قابل توجهی کاهش مییابد. وقایعی که منجر به پیری تخمدان میشوند همچنان نامشخص هستند. پیری میتواند تحت تأثیر دلایل مختلف و متعددی مانند عوامل محیطی، سبک زندگی یا عوامل ژنتیکی باشد.
زنان دارای جهش در ژن BRCA1، دچار یائسگی زودرس میشوند که میتوان نشان دهد آسیب به DNA در تخمک این افراد، قدرت ترمیمی کمتری دارند و این ناکارامدی منجر به ناباروری زودهنگام در این افرد خواهد شد. پروتئین BRCA1 نقشی اساسی در نوعی از فرایند ترمیمی DNA دارد که «سیستم نوترکیبی همولوگ» (Homologous Recombination Repair) نامیده میشود و تنها فرایند سلولی شناخته شده است که شکافهای دو رشته DNA را به طور دقیق ترمیم میکند. طبق پژوهش که توسط تیتوس و همکارانش انجام شد، شکافهای دو رشتهای DNA با افزایش سن در انسان و موش در فولیکولهای اولیه تجمع می یابند.
فولیکولهای اولیه دارای تخمکهایی هستند که در مرحله پروفاز I تقسیم میوز قرار دارند. میوز یک فرایند عمومی در یوکاریوتها است که طی آن سلولهای زایا یا گامتها تشکیل میشوند و این احتمالاً یک سازگاری برای از بین بردن آسیبهای DNA، به ویژه شکافهای دو رشتهای در DNA سلولهای گامتزا است. سیستم نوترکیبی همولوگ به ویژه در هنگام میوز فعال میشود.
تیتوس و همکارانش، همچنین دریافتند که بیان 4 ژن ضروری برای ترمیم همولوگ شکستهای DNA دو رشتهای (BRCA1 ،MRE11 ،RAD51 ،ATM)، با افزایش سن تخمکهای انسان و موش کاهش مییابد. تئوری آنها این بود که شکست DNA دو رشتهای، برای حفظ تخمک ضروری است و کاهش قدرت ترمیم با افزایش سن نقش اساسی در پیری تخمدان ایفا میکند. آزمایشات مختلفی برای تعیین میزان باروری بر اساس سن مادر وجود دارند. در بسیاری از این آزمایشات سطح هورمونهای GnRH و FSH اندازهگیری میشوند. با روشهای مانند اندازهگیری سطح هورمون AMH (هورمون ضد مولرین) و AFC (تعداد فولیکول آنترال) میتوان پیری تخمدان را پیشبینی نمود. میزان AMH به عنوان یک عامل محرک در پیری تخمدان عمل میکند زیرا کیفیت فولیکولهای تخمدان بآ آن مرتبط است.
مشکلات و بیماری های تخمدان
بیماریهای تخمدان را میتوان به عنوان اختلالات غدد درون ریز یا به عنوان اختلالات سیستم تولید مثل طبقهبندی کرد. اگر تخمک نتواند از فولیکول تخمدان آزاد شود، کیست تخمدان ایجاد خواهد شد که انواع کوچک آن در زنان سالم هم شایع هستند. تعداد فولیکولها در بعضی از زنان، بیشتر از حد معمول است که منجر به اختلالی به نام سندرم تخمدان پلی کیستیک میشود. این اختلال از رشد طبیعی فولیکولها جلوگیری میکند و باعث عوارضی مانند افزایش رشد و ضخامت موهای زائد، ریزش موی سر با الگوی مردانه، بینظمی چرخه قاعدگی و مشکلات ناباروری خواهد شد. در ادامه برخی از شایعترین مشکلات مربوط به تخمدان آورده شدهاند.
- تومورهای تخمدان: تودههای سرطانی که دممکن است در هرک از بافتهای تخمدان ایجاد شوند، برخی انواع تومور تخمدان عبارتند از:
- تراتوما: نوعی تومور سلول زایا در موقعیت خارج تخمدانی و بسیار نادر است و اغلب در نوزادان تازه متولد شده دیده میشود.
- «دیس ژرمینوم» (Dysgerminoma): رایجترین نوع تومور سلولهای زایای تخمدان است و به طور معمول در سنین 10-30 سالگی ایجاد میشود.
- «کوریوکارسینوما» (Choriocarcinoma): این نوع تومور، معمولا از یک تومور غیرسرطانی جفتی منشأ دارد. کوریوکارسینوما ممکن است پس از حاملگی خارج از رحم ایجاد شود و گاهی بدون علائم است.
- تومور سلول زایا: مانند تومور سینوس آندودرمال و تراتوم که اغلب در زنان جوان یا دختران نوجوان دیده میشود.
- تومور لوتئوما: لوتئوما تودهای خوشخیم روی تخمدان است که فقط در طول بارداری ایجاد میشود.
- تومور در حال سوختن: این تومور خوشخیم اغلب در زنان یائسه دیده میشود.
- تومور سلول گرانول: نادر است و سطح استروژن را افزایش میدهد.
- تومور کروکنبرگ: متاستاتیک است و از معده نشأت میگیرد.
- سرطان تخمدان: قسمتهای مختلف تخمدان مانند بافت اپیتلیال، ممکن است در اثر تکثیر کنترلنشده سلولها دچار سرطان شوند.
- التهاب تخمدان: گاهی در اثر انتشار عفونت لگن، ضمائم تخمدان دچار التهاب میشوند که با درد شدید همراه است.
- سندرم باقیمانده تخمدان: گاهی پس از جراحی برداشت تخمدان، بخشی از بافت به دلیل چسبندگی لگن یا روش نامناسب جراحی باقی میماند.
- اندومتریوز: در اثر رشد بیرویه بافت اندومتریوم رحم به وجود میآید و گاهی به اطراف تخمدان نیز منتشر میشود.
- هیپوگنادیسم: به دو شکل مرکزی و اولیه وجود دارد که در نتیجه عدم تولید مقدار کافی هورمون جنسی و اختلال در عملکرد تخمدان ایجاد میشود. هیپوگنادیسم مرکزی ناشی از عملکرد نامناسب هیپوتالاموس و غده هیپوفیز است.
- پیچخوردگی تخمدان: در موارد نادری، تخمدان در اثر عواملی مانند فشار به شکم، پیچ میخورد و خونرسانی به آن مختل میشود.
- آپوپلکسی تخمدان (پارگی): اغلب ناشی از بزرگ شدن یا ضربه خوردن به کیست تخمدان است که گاهی میتواند باعث خونریزی و مرگ شود.
- نارسایی زودرس تخمدان: در این اختلال رشد فولیکول و تخمکگذاری مختل میشود که با شرایط ژنتیکی، محیطی و اختلالات خودایمنی مرتبط است.
- سندرم تخمدان پلی کیستیک: کیستهای کوچک بسیاری در تخمدان وجود دارند که به دلیل آزاد نشدن تخمک از فولیکول، ایجاد شدهاند.
- عدم تخمکگذاری: در اثر شرایط مختلفی ممکن است تخمک از فولیکول آزاد نشود و تخمکگذاری اتفاق نیفتد که منجر به ناباروری میشود.
- انواع کیست در تخمدان: مانند موارد زیر:
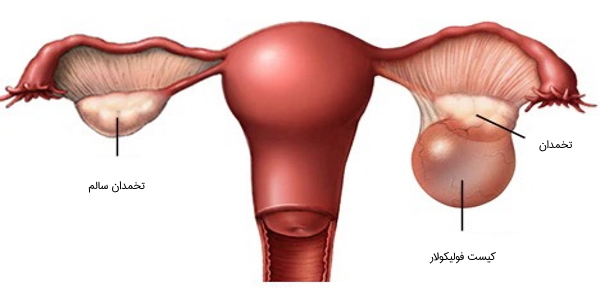
- کیست فولیکولی تخمدان: پس از یائسگی یا طی سالهای باروری در برخی افراد، تخمک در چرخه قاعدگی از فولیکول آزاد نمیشود و در اثر تجمع مایع درون فولیکول، کیست به وجود میآید.
- کیست لوتئین تکا: به طور معمول پس از زایمان به وجود میآید.
- کیست شکلاتی: وجود این نوع کیست، شاخص آندومتریوز است.
- سیستآدنوم سروز تخمدان: کیست آدنوما نوعی تومور خوشخیم در تخمدان است که معمولاً خانمهایی با سن بین ۳۰ تا ۴۰ سال را درگیر میکند و خوشخیم هستند.
- سیستآدنو کارسینومای سروز: کیستهای سرطانی که درون آنها ماده مایع وجود دارد و بدخیم هستند.
- سیستآدنو کارسینومای مخاطی: این نوع کیست بدخیم سرطانی، از بافت مخاطی منشأ گرفته است.
انجماد تخمک چیست و چگونه انجام میشود؟
«انجماد بافت تخمک» (Cryopreservation) برای خانمهایی که میخواهند تا سنین بالاتری تخمکهای سن باروری خود را حفظ کنند یا افراد مبتلا به سرطان و تحت شیمی درمانی یا پرتودرمانی هستند و کسانی که تحت جراحی برداشتن رحم و تخمدان قرار میگیرند و در آینده قصد بارداری با رحم اجارهای را دارند استفاده میشود. در این روش، بخشی از تخمدان دارای فولیکول توسط جراحی برداشته شده و در نیتروژن مایع منجمد و نگهداری میشود. در آینده میتوان این بافت را به دو طریق زیر در نزدیکی لوله فالوپ کاشت تا شروع به تولید تخمکهای جدید کند:
- ارتوتوپیک (در محل طبیعی)
- هتروتوپیک (در دیواره شکم)
مطالعه بر روی 60 روش نشان داد که برداشت بافت تخمدان در این روش، بیخطر است.