زگیل تناسلی چیست؟ – انواع، علل، علائم، تشخیص و درمان
زگیل تناسلی نوعی عفونت ناشی از رشد و تکثیر ویروس HPV است که از طریق ارتباط جنسی منتقل میشود و توسط انواع خاصی از ویروس پاپیلومای انسانی انتقال مییابد. در این مطلب به انواع زگیل تناسلی، علائم زگیل تناسلی، راههای تشخیص و درمان زگیل تناسلی پرداختهایم.

زگیل تناسلی چیست؟
زگیل تناسلی معمولا یک الی هشت ماه پس از قرارگیری فرد در معرض ویروس بروز میکند. زگیلها اغلب به آسانی و با علائم عفونت تناسلی HPV قابل تشخیص هستند. حدود ۱ درصد از مردم در کشوری مانند آمریکا& مبتلا به زگیل تناسلی میشوند. HPV معمولا خود به خود بهبود پیدا میکند اما برخی انواع آن باعث ایجاد زگیل تناسلی یا سرطان دهانه رحم، سرطان مقعد یا سرطان بیضه در مردان خواهند شد.
ویروس HPV چیست؟
HPV مخفف نام انگلیسی «Human Papiloma Virus» به معنای ویروس پاپیلومای انسانی و شایعترین ویروس ایجاد کننده بیماریهای مقاربتی در انسان است. HPV یک ویروس کوچک حلقوی، دارای دو رشته DNA و تقریباً 8000 جفت باز است. چرخه زندگی HPV دقیقاً از چرخه سلولی کراتینوسیتهای میزبان (سلولهای اپیتلیالی) پیروی میکنند. این ویروس نمیتواند به بافت سلولی متصل شود، اما از طریق خراشهای کوچک و سطحی، به غشای پایه سلولهای اپیتلیال میچسبد و تکثیر میشود.
روند عفونت ناشی از ویروس HPV آهسته است و برای شروع رونویسی از ژنوم خود، 12 تا 24 ساعت زمان لازم دارد. اعتقاد بر این است که آنتیبادیها، نقش مهمی در ممانعت از رونویسی و تکثیر ویروس دارند. تصور بر این است که حضور و فعالیت آنتیبادیها برای مقابله با HPV، در زمانی که ویروسها هنوز روی سطح سلولها قرار دارند بسیار مهم است.
ضایعات HPV از تکثیر کراتینوسیتهای پایهایِ آلوده ناشی میشوند. عفونت معمولاً هنگامی اتفاق میافتد که سلولهای بافت پایه (بازال) در بدن میزبان، به دلیل یک آسیب در سد اپیتلیالی و از بین رفتن تمامیت سلولی در این لایه، مثلا در اثر زخم و خراش، در معرض ویروس قرار بگیرند. HPV میتواند ماهها در دمای پایین و بدون میزبان زنده بماند. بنابراین یک فرد مبتلا به زگیل کف پا، میتواند با پابرهنه راه رفتن، به آسانی ویروس را منتشر کند.
در این مرحله، ژنوم ویروس با مکانیسمهای ناشناخته به هسته سلول میزبان، منتقل میشود و در هر سلول تا ۲۰۰ بار تکثیر خواهد شد. مطالعات نشان میدهند که HPV دارای پنج شاخه اصلی است که در قومیتها و نژادهای مختلف انسانی، طی تکامل به وجود آمدهاند. به طور مثال، محققان دو نوع عمده HPV16، به نام انواع اروپایی (HPV16-E) و غیر اروپایی (HPV16-NE) را شناسایی کردهاند.
تفاوت زگیل تناسلی و تبخال تناسلی
این دو واژه اغلب در عموم مردم به جای یکدیگر استفاده میشوند. اگرچه عامل هردوی آنها ویروس است و ضایعات ناشی از آنها نیز شبیه به یکدیگر هستند، اما ویروسهای مختلفی باعث ایجاد آنها میشوند. عامل تبخال تناسلی ویروسی به نام هرپس با نام مخفف HSV است که همانند ویروس پاپیلومای انسانی، سویههای مختلفی دارد. شباهتهای این دو بیماری عبارتند از:
- ایجاد شایعات برآمده و لامپ مانند روی پوست
- ایجاد راشهای پوستی
- ایجاد زخم
- غیر قابل درمان بودن
- هر دو ناقل بیماریهای مقاربتی هستند و راه انتقال آنها ارتباط جنسی است.
از جمله تفاوتهای این دو ویروس نیز میتوان به موارد زیر اشاره کرد:
- هرپس باعث زخم در دهان و نواحی تناسلی میشود، در حالی که HPV معمولا علامتی ندارد.
- برخی انواع HPV عامل سرطان هستند اما هرپس هیچ گونه سرطانزایی ندارد.
- اگرچه راه اصلی انتقال هر دو ویروس، ارتباط جنسی است اما HPV از طریق تماس پوست با پوست (در صورت وجود خراش) میتواند منتقل شود.
انواع ویروس HPV
ویروس پاپیلومای انسانی انواع مختلفی دارد که هریک با یک شماره مشخص میشوند. کلمه پاپیلوما به نوع خاصی از زگیل اشاره دارد که ناشی از برخی انواع ویروس HPV است. ویروس HPV پس از ورود به بدن در سلولهای باریک و تختی به نام سلولهای اپیتلیال زندگی میکند که در مناطق زیر دیده میشوند:
- سطح پوست
- سطح واژن
- مقعد
- دهانه مجرای ادراری
- دهانه رحم
- انتهای اندام تناسلی مردان
- داخل دهان و گلو
HPV، صد نوع مختلف دارد که حدود ۶۰ نوع آن میتوانند باعث ایجاد زگیل روی نواحی مانند دست و پاها شوند. ۴۰ نوع دیگر در اثر ارتباط جنسی به درون بدن راه پیدا میکنند و در غشاهای مخاطی مانند نواحی مرطوب اطراف اندامهای تناسلی و مقعد ساکن میشوند. البته همه این ۴۰ نوع ویروس، به ایجاد بیماریهای خطرناک منجر نخواهند شد.
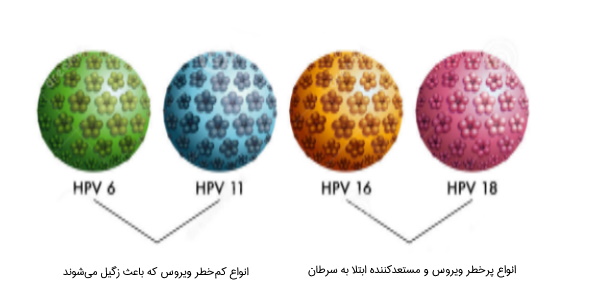
انواع خطرناک ویروس HPV
گونههای خطرناک این ویروس، شامل انواع ۱۶ و ۱۸ هستند که در حدود ۷۰٪ موارد باعث سرطان دهانه رحم میشوند. دیگر گونههای خطرناک ویروس پاپیلومای انسانی عبارتند از نوع ۳۱، ۳۳، ۴۵، ۵۲، ۵۸ و برخی تعداد اندک دیگر.
انواع کم خطر ویروس HPV
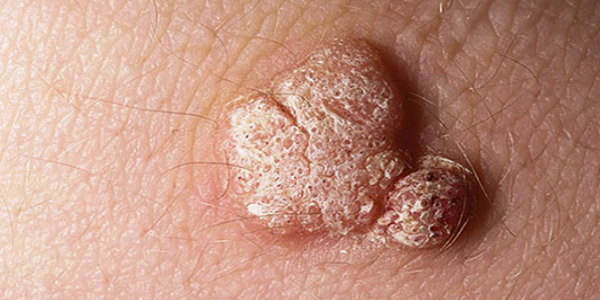
سویههای ۶ و ۱۱ عامل ۹۰٪ از زگیلهای تناسلی در زنان هستند اما به ندرت به سرطان منجر میشوند. شکل زگیل ناشی از این ویروسها لامپ مانند و گاهی شبیه به گل کلم است. گاهی ماهها یا هفتهها پس از انتقال ویروس به بدن فرد، طول خواهد کشید تا زگیل ایجاد شود. تشخیص این نوع پاپیلوما معمولا بر اساس علائم ظاهری، صورت میگیرد و با بیوپسی میتوان به طور قطع ابتلا به آن را تایید کرد خصوصا در بسیاری از مبتلایان که هیچ نشانهای ندارند.
علائم زگیل تناسلی
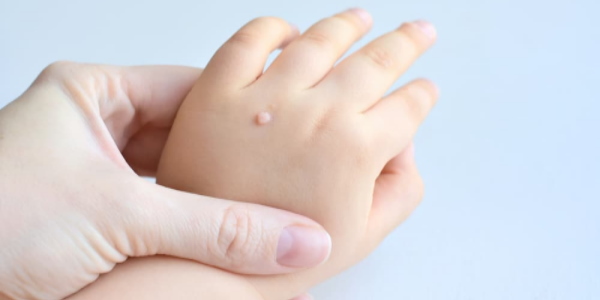
زگیلهای تناسلی ممکن است در نواحی مختلفی مانند سطوح اطراف مقعد یا اندام تناسلی و یا حتی قسمتهای داخلیتر مانند مجاری ادراری و درون دهانه رحم دیده شوند. اندازه زگیل تناسلی ممکن است خیلی کوچک و بین ۱ الی ۵ میلیمتر باشد اما گاهی رشد میکند و به نواحی اطراف هم انتشار مییابد. در برخی موارد زگیلها به صورت یک زنجیره آویزان از پوست در میآیند. زگیلها ممکن است سفت یا نرم باشند، رنگ آنها متنوع است و گاهی دچار خونریزی میشوند. در بیشتر موارد هیچ علامتی از عفونت HPV به جز خود زگیلها مشاهده نمیشود. گاهی هم زگیلها باعث نشانههای زیر میشوند:
- خارش
- قرمزی
- احساس ناراحتی در ناحیه مبتلا
- التهاب
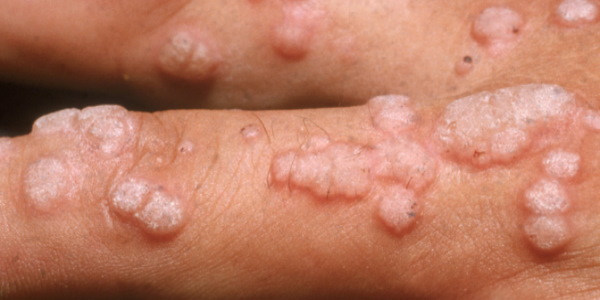
تشخیص HPV
بیش از 170 نوع HPV شناسایی شده است که با اختصاص یک شماره به هریک، نوع آنها تعیین میشود. تشخیص زگیلهای تناسلی به طور معمول با معاینه بالینی و مشاهده نواحی مبتلا انجام میشود اما گاهی برای تشخیص دقیق نیاز به بیوپسی (نمونهبرداری) از ضایعه و انجام آزمایش پاتولوژی است. گاهی زگیلهای کوچک پاپیلوما با «مولوسکوم کانتوژیوزوم» (Molluscum Contagiosum) یا «زگیل آبکی» اشتباه گرفته میشوند.
زگیلهای تناسلی روی ناحیه سطحی پوست و در اثر رشد پاپیلاهای سلولهای سطحی پوست به وجود میآیند. در این سلولهای عفونی شده، پاراکراتوزیس (Parakeratosis) و بزرگ شدن هسته، به دلیل تکثیر ویروس در سلول، قابل مشاهده هستند.
پاراکراتوزیس: در این بیماری کراتین لایه سطحی پوست افزایش پیدا میکند و پوست ظاهر ضخیمتری دارد.
تشخیص زگیل تناسلی با آزمایش DNA
آزمایش DNA برای تشخیص انواع خطرناک و سرطانزای HPV قابل انجام هستند. به دلیل اینکه زگیلهای تناسلی در اثر انواع کمخطر HPV ایجاد میشوند، تست DNA برای تشخیص آنها کاربردی ندارد.
تشخیص زگیل تناسلی با استیک اسید
برخی از پزشکان از محلول استیک اسید برای تشخیص زگیلهای کوچکتر استفاده میکنند. اما این کار جای بحث دارد چون تشخیص با استفاده از اسید استیک روند بیماری را تحت تأثیر قرار نمیدهد و با آزمایش اختصاصیتر قابل تأیید نیست، دستورالعملهای تشخیصی در برخی کشورها انجام این روش را توصیه نمیکنند.
آزمایش دهانه رحم
دستورالعملهای انجمن سرطان آمریکا، انجام منظم غربالگری سرطان دهانه رحم را بر اساس سن، سابقه غربالگری، عوامل خطر و آزمایشات موجود توصیه میکنند. به دلیل ارتباط بین HPV و سرطان دهانه رحم، ACS در حال حاضر تشخیص سریع سرطان دهانه رحم در بزرگسالان بدون علامت با خطر متوسط را در درجه اول با سیتولوژی دهانه رحم توسط پاپ اسمیر، بدون در نظر گرفتن وضعیت واکسیناسیون HPV، توصیه میکند. زنان 30 الی 65 ساله، باید هر 5 سال آزمایش HPV و تست پاپ اسمیر انجام دهند.
در سایر گروههای سنی، آزمایش پاپ اسمیر به تنهایی کافی است مگر اینکه سلولهای سنگفرشی غیرمعمول در بررسیهای پاتولوژیک مشاهده شوند. معمولا انجام همزمان پاپ اسمیر و تست HPV توصیه میشود چون احتمال پاسخ منفی کاذب کاهش خواهد یافت. طبق اظهارات انستیتوی ملی سرطان، آزمایش DNA، میتواند انواع HPV پرخطر را از یکدیگر افتراق دهد، اما قادر به تشخیص تعداد انواع HPV موجود در نمونه نیست. آزمایش اختصاصی دیگری مختص DNA مربوط به HPV نوع 16 و 18 است که از انواع پرخطر و سرطانزا هستند.
آزمایش سوم، میتواند DNA ویروس را از چندین نوع HPV پرخطر تشخیص دهد و وجود HPV-16 یا HPV-18 را مشخص کند. آزمایش چهارم RNA مربوط به شایعترین انواع پر خطر HPV را تشخیص میدهد. این آزمایشات میتوانند عفونت HPV را قبل از بروز ناهنجاریهای سلولی، ارزیابی کنند. از لحاظ تئوری، آزمایش DNA و RNA مربوط به HPV، میتوانند برای شناسایی عفونتهای HPV در سلولهای گرفته شده از هر قسمت از بدن استفاده شوند. با این حال، FDA فقط دو نوع از این آزمایشات را تأیید میکند:
- آزمایش در زنانی که پاپ اسمیر غیرطبیعی دارند.
- غربالگری سرطان دهانه رحم همراه با آزمایش پاپ اسمیر در زنان بالای 30 سال

تست دهانی HPV
گروه ویژه خدمات پیشگیری و انجمن دندانپزشکی آمریکا، برای غربالگری سرطان دهان، معاینه معمولی را پیشنهاد میکند، اما از آنجا که گاهی تشخیص و حتی مشاهده زگیل خصوصا در برخی قسمتهای دهان و لثه و حلق سخت است، این سرطان اغلب فقط در مراحل پیشرفتهتر تشخیص داده میشود. تشخیص سرطان دهانه حلق توسط بیوپسی از سلولها یا بافتها، دقیقتر خواهد بود. شبکه ملی آسیبشناسان در آمریکا، آزمایش HPV را برای غربالگری سرطان حفره حلق توصیه میکنند. با این حال، آزمایشی ویژه و تخصصی برای افتراق تودههای ناشی از HPV از دیگر تومورهای دهانی وجود ندارد.
از آنجا که HPV نوع 16، متداولترین عامل ایجاد سرطان دهانه حلق است، ایمونوهیستوشیمی p16 یکی از گزینههای آزمایشی است که برای وجود HPV استفاده میشود و میتواند به تعیین روش و دوره درمان کمک کند. چون تومورهایی که از نظر p16 منفی هستند، نتایج درمانی بهتری نشان میدهند. گزینه قابل اطمینان دیگر برای تشخیص HPV دهانی، «هیبریدیزاسیون DNA HPV در آزمایشگاه» (HPV DNA Hybridization In Situ) است. در این روش، تکثیر بخشهایی از ژنوم HPV، تایید حضور آن در نمونه خواهد بود.
ایمونوهیستوشیمی (Immunohistochemistry): فرایندی برای تعیین محل پروتئینها در یاختههای یک بافت است. در این روش با استفاده از پادتن (آنتیبادی) اختصاصی، آنتیژنهای سطح سلول، به طور مثال یک ویروس، شناسایی و حضور آن ویروس تایید میشود.
زگیل تناسلی در کودکان
ابتلای مادر به زگیل در ناحیه واژن یا مقعد، میتواند عامل انتقال ویروس به نوزاد هنگام عبور از کانال رحمی و تولد باشد، در غیر این صورت میتواند یک نشانه از تجاوز جنسی نیز در نظر گرفته شود. گاهی ایجاد زگیلهای تناسلی به دلیل انتشار زگیل از سایر نواحی بدن مانند دست به ناحیه تناسلی هستند. همچنین گزارش شده است که استفاده از لباس شنا، لباس زیر یا حوله مشترک و تماس غیر جنسی با کودک یا نوزاد هنگام مراقبتهای معمول مانند تعویض پوشک نیز احتمال انتقال HPV به کودک را ایجاد میکنند.
ابتلا به زگیل تناسلی نوع ۶ و ۱۱ در کودکان، کمتر از بزرگسالان است و عامل آن بیشتر انواعی از HPV هستند که در نقاط دیگری به غیر از نواحی تناسلی زگیل ایجاد میکنند. بین متخصصان اطفال که در زمینه تشخیص کودکآزاری کار میکنند، در مورد اینکه آیا وجود زگیل تناسلی در کودکان زیر ۴ سال، یکی از شاخصههای کودک آزاری و سو استفاده جنسی است یا خیر، توافق نظر وجود ندارد.
دوران نهفتگی تبخال تناسلی
هنگامی که ویروسی HPV به سلول حمله کند و در آن تکثیر شود، عفونت فعال ایجاد خواهد شد. گاهی ماهها تا سالها طول میکشد تا ضایعات اپیتلیالی به وجود بیایند و از نظر بالینی قابل تشخیص باشند. به همین دلیل اغلب، عامل انتقالدهنده ویروس ناشناخته میماند.
پاکسازی از ویروس HPV
بیشتر عفونتهای HPV بدون اقدامات پزشکی یا مراقبت خاصی، خود به خود از بین میروند. پاک شدن بدن از ویروس، به معنای ایجاد ایمنی و مقاومت در مقابل آن نیست. یک مطالعه در سال ۲۰۰۵ بر روی 25 مورد از زوجین مبتلا به HPV نشان داد که تعدادی از آنها پس از پاکسازی از ویروس، در اثر انتقال مجدد از همسر خود، دچار عفونت شدهاند. در جدول زیر اطلاعاتی در مورد انواع پرخطر ویروس، به طور مثال ویروسهای عامل سرطان ارائه شدهاند.
| ماه پس از مثبت شدن تست HPV | ۸ ماه | ۱۲ ماه | ۱۸ ماه |
| درصد مردانی که تست آنها منفی بوده است | ۷۰٪ | ۸۰٪ | ۱۰۰٪ |
عود زگیل تناسلی
همارنطور که گفته شد، اگرچه 90 درصد از عفونتهای HPV طی دو سال پس از عفونت توسط بدن خود به خود از بین میروند، اما ممکن است سلولهای آلوده، یک دوره نهفتگی و بدون علامت داشته باشند. HPV نهفته، حتی بدون علائم ظاهری، قابلیت انتقال از طریق تماس پوست یا جنسی را دارد. در صورت رابطه جنسی محافظت نشده با فرد آلوده، احتمال انتقال ویروس ۷۰ درصد خواهد بود. گاهی در افرادی با سابقه عفونت HPV، زگیلهای جدید ایجاد میشود و یك سوم افراد مبتلا به زگیل، عود مجدد آن را تجربه میكنند.
انتقال زگیل تناسلی
HPV معمولاً از طریق رابطه جنسی کامل منتقل میشود اگرچه تنها تماس پوستی در ناحیه تناسلی با فرد آلوده هم میتواند عامل انتقال ویروس باشد. شواهد متناقضی در مورد تأثیر کاندوم بر انتقال HPV کم خطر وجود دارند. تأثیر استفاده از کاندوم هنگام رابطه جنسی بر انتقال HPV، ممکن است به جنسیت وابسته باشد. شواهدی وجود دارد که نشان میدهند کاندوم در جلوگیری از انتقال عفونت از مردان، موثرتر از انتقال از زنان است. انواع HPV عامل زگیل، قابلیت انتقالی بالایی دارند. مانند تمام بیماریهای مقاربتی، زگیل تناسلی نیز فقط از طریق ارتباط جنسی منتقل میشود و بر خلاف باور عموم از راه استخر یا توالت فرنگی به بدن انتقال پیدا نمیکند.
پیشگیری از زگیل تناسلی
غربالگری سرطان دهانه رحم، مانند آزمایش «پاپ اسمیر» (Papanicolaou) یا معاینه بالینی دهانه رحم، پس از استفاده از اسید استیک، میتواند به تشخیص سرطان ناشی از HPV در مراحل اولیه یا وجود سلولهای غیرطبیعی که ممکن است سرطانی شوند، کمک کند. تشخیص زودهنگام احتمال موفقیت در درمان سرطان را افزایش میدهد. در کشورهای پیشرفته به دلیل واکسیناسیون و غربالگری منظم، تعداد مبتلایان و مرگ و میر ناشی از سرطان دهانه رحم، کمتر از کشورهای در حال توسعه است. رابطه جنسی محافظت شده و با فرد سالم، عدم ارتباط با شرکای جنسی متعدد، اساس راههای پیشگیری از ابتلا به این ویروس هستند.
واکسن زگیل تناسلی
واکسنهای موجود برای HPV مانند «گارداسیل» (ٰGardasil)، میتوانند از رایجترین انواع عفونت پاپیلومای انسانی جلوگیری کنند. لازم است که از واکسن به عنوان پیشگیری و قبل از عفونت با HPV استفاده شود و تزریق آن در افراد مبتلا خطرناک خواهد بود. در برخی کشورها تزریق واکسن HPV در سنین نه تا سیزده سالگی اجباری است.
درمان زگیل تناسلی
همانطور که گفتیم در بسیاری از افراد این ویروس خود به خود و بدون درمان خاصی از بدن پاکسازی میشود. اما ابتلا به عفونتهای مزمن یا انواع خطرناک پاپیلوما، درمان ندارد ولی با برخی داروها میتوان علائم و عوارض ناشی از آن را کنترل کرد. همچنین آزمایشات و غربالگریهای منظم به درمان زودهنگام سرطان یا دیگر تغییرات بدخیم سلولی ناشی از این ویروس کمک میکنند. گاهی حتی تغییرات بدخیم سلولی مانند «دیسپلازی دهانه رحم» (Cervical Dysplasia)، تغییرات سلولی پیشسرطانی یا نئوپلازی اپیتلیال دهانه رحم، خود به خود بهبود مییابند. اما در صورت تغییر و پیشرفت در رشد و انتشار سلولهای عفونی، ممکن است یکی از روشهای درمانی زیر تجویز شوند:
- «کرایوتراپی» (Cryotherapy) یا سرما درمانی: با فریز کردن سلولهای غیرطبیعی توسط نیتروژن مایع یا کربندی اکسید انجام میشود.
- «کونیزاسیون» (Conization) یا مخروط برداری: در این روش بافتهای آسیب دیده دهانه و گردن رحم برداشته میشوند که معمولا به صورت سرپایی و تحت بیحسی انجام میگیرد. این روش برای بیوپسی هم کاربرد دارد.
- لیزر درمانی: از لیزر برای سوزاندن ضایعات استفاده میشود.
- برش الکتروسرجیکال (LEEP): سلولهای غیر طبیعی با جریان الکتریکی برداشته میشوند. هدف، از بین بردن تمام سلولهای غیر طبیعی، از جمله بیشتر یا تمام سلولهای دارای ویروس HPV است.
- اسید تری کلرواستیک: یک ماده شیمیایی است که روی سطح زگیل قرار داده میشود.
- جراحی با اسکالپ: اسکالپ یک وسیله با لبههای تیز است که سایزهای مختلفی دارد و معمولا دایرهای شکل است و ضایعه با آن برش داده و برداشته میشود.
لیزر درمانی معمولا در یک جلسه تمام زگیلها را از بین میبرد اما روشهای دیگر بین ۸۰ تا ۹۰ درصد جواب میدهند. زگیلهایی که روی بافت مرطوب مثل بافت مخاطی هستند پاسخ بهتری به درمان دارند.