انسولین چیست؟ – همه چیز درباره هورمون انسولین
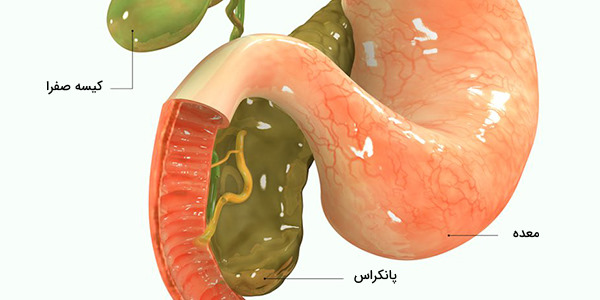
انسولین هورمونی است که در سلولهای پانکراس (لوزالمعده) بدن انسان ساخته میشود، اندامی که زیر معده قرار گرفته است. انسولین به جذب قند توسط سلولها و استفاده از انرژی آن کمک میکند. بعد از مصرف غذا، سیستم گوارشی بدن با استفاده از آنزیمها، کربوهیدراتها (قندهای پیچیده) به واحدهای سازنده خود که سادهترین آنها گلوکز است، تبدیل میشوند و سپس این مولکولها از طریق دیواره روده کوچک، وارد خون خواهند شد. در این مطلب به ساختار، عملکرد و انواع هورمون انسولین و بیماریهای مرتبط با اختلال تولید و متابولیسم آن در بدن میپردازیم.

مفاهیم و تعاریف
توضیح و تعریف برخی اصطلاحات استفاده شده در این مطلب در ادامه آورده شدهاند:
- «گلیکوژنز» (Glycogenesis): فرایند تولید گلیکوژن که فرم ذخیرهای گلوکز است و در بافتها ماهیچه و کبد ذخیره میشود. تشکیل گلیکوژن، میزان گلوکز آزاد در خون را کم میکند.
- «گلیکوژنولیز» (Glycogenolysis): تجزیه ماکرومولکول گلیکوژن به واحدهای سازنده آن، گلیکوژنولیز نام دارد و حاصل آن ورود گلوکز به خون است.
- «لیپولیز» (Lipolysis): تجزیه چربیها به واحدهای سازنده خود را لیپولیز مینامند.
- «لیپوژنز» (Lipogenesis): به فرایند تولید اسیدهای چرب از پروتئین یا گلوکز گفته میشود.
- شاخص گلیسمی (Glycemic Index): معیاری برای اندازهگیری ظرفیت غذاهای مختلف در افزایش قند خون است.
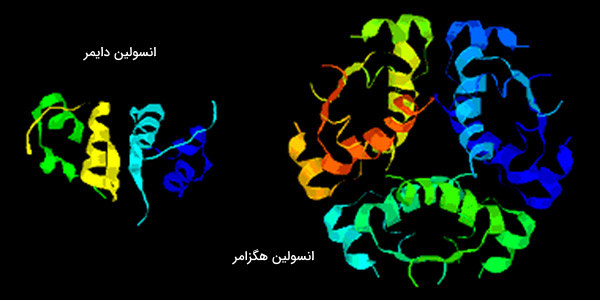
فرمول مولکولی انسولین چیست؟
فرمول مولکولی هورمون انسولین و وزن مولکولی آن 5808 دالتون است. این پروتئین دو زنجیره پپتیدی دارد:
- زنجیره A
- زنجیره B
این زنجیرهها با دو پیوند دیسولفیدی به یکدیگر متصل شدهاند. یک پیوند دیسولفیدی دیگر نیز بین دو اسیدآمینه در درون خود زنجیره A وجود دارد. در بیشتر گونهها، زنجیره A دارای ۲۱ اسیدآمینه و زنجیره B دارای ۳۰ اسیدآمینه هستند. اگرچه توالی آمینواسیدی در گونههای مختلف جانوران تفاوت دارد، برخی از قسمتهای این هورمون در طول تکامل تغییری نکردهاند. قسمتهای حفاظت شده انسولین عبارتند از:
- محل سه پیوند دیسولفیدی
- انتهای هر دو زنجیره A و B
- رزیدوهای آمینواسیدی انتهای کربوکسیلی زنجیره B

به دلیل شباهت توالی آمینواسیدی انسولین در بین گونههای مختلف، ساختار سهبعدی ایجاد شده از آن نیز بین تمام جانداران شباهت فراوانی دارد. بنابراین انسولین موجود در بدن یک گونه جانور با احتمال قوی در بدن موجودات دیگر نیز فعال خواهد بود. به همین دلیل است که به طور مثال از انسولین حیوانی، در درمان دیابت انسانها استفاده میشود.
وجود پیوندهای هیدروژنی بین انتهای کربوکسیلی زنجیرههای B، عامل تمایل مولکولهای انسولین برای تشکیل دیمر (مولکول دوتایی) در محلولها است. در حضور یونهای زینک (روی) دایمرهای انسولین به هگزامر تبدیل میشوند (ترکیب سه دایمر انسولین). این میانکنشها اهمیت بالینی فراوانی دارند. مونومرها و دیمرها درون خون منتشر میشوند، در حالیکه هگزامرهای انسولین، انتشار کمی در خون دارند. بنابراین جذب انسولین آماده شده که مقادیر بالایی هگزامر دارد به کندی انجام میشود.
این پدیده در اثر تکاملِ تعدادی از آنالوگهای انسولینی نوترکیب به وجود آمده است. اولین نوع تجاری این مولکولهای نوترکیب، انسولین لیسپرو است. در طراحی این انسولین، آمینو اسیدهای لایزین و پرولین موجود در انتهای کربوکسیلی زنجیره B، حفاظت شده هستند. این تغییر، تأثیری بر اتصال به لیگاند یا گیرنده ندارد اما تمایل مولکول به تشکیل دایمر یا هگزامر را کم کرده است.
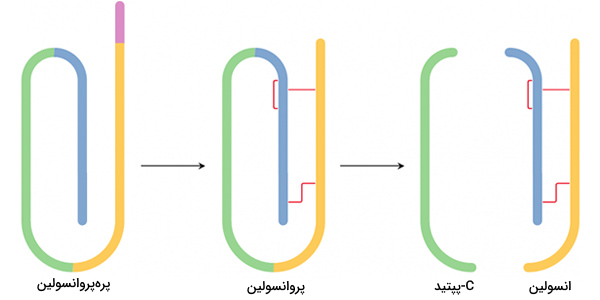
ساخت انسولین
انسولین، در سلولهای بتای جزایر لانگرهانس پانکراس ساخته میشود. ابتدا mRNA یا رونوشت ژن انسولین، به یک زنجیره پیشساز به نام «پرهپروانسولین» (Preproinsulin) ترجمه میشود. این زنجیره در انتهای آمینی خود دارای یک توالی سیگنال است که طی تولید در شبکه آندوپلاسمی زبر ساخته میشود. حذف این قطعه «پروانسولین» (Proinsulin) را میسازد.
در شبکه آندوپلاسمی، آنزیم اندوپپتیداز، یک پپتید اتصالی به نام «C پپتید» (C-peptid) را برش میدهد که زنجیرههای A و B را به هم متصل میکرد. این برش، زنجیره را به دو قطعه A و B تبدیل میکند که با دو پل دی-سولفیدیِ بین زنجیرهای به یکدیگر متصل میمانند. این مراحل انسولین بالغ را به وجود میآورد. سپس مقادیر یکسانی انسولین و پپتید C در دستگاه گلژی درون وزیکولها بستهبندی و در سیتوپلاسم ذخیره میشوند.
ترشح انسولین
افزایش غلظت گلوکز در مایع خارج سلولی (ECF)، محرک ترشح هورمون انسولین است. گلوکز با انتشار تسهیل شده از طریق کانالهای GLUT2 وارد سلولهای بتا میشود و کانالهای پتاسیمی حساس به ATP را در غشای سلولی، دپلاریزه میکند. در نهایت کانالهای کلسیمی فعال میشوند و غلظت این یون در داخل سلول افزایش مییابد. ترشح انسولین، با افزایش غلظت داخل سلولی یون کلسیم و از طریق دو مرحله تحریک میشود:
- مهاجرت: فرایندی که طی آن وزیکولهای حاوی انسولین، به سطح سلول میروند.
- اگزوسیتوز: اتصال غشای وزیکول حاوی انسولین به غشای پلاسمایی، به رهاسازی این هورمونها در فضای خارج سلول منجر می شود.
ترشح انسولین، فرایندی با دوفاز است:
- ترشح منقطع (ناگهانی): برای کنترل گلوکز خون در مدت زمانی کوتاه که پس از خوردن غذا برای جذب قند اضافی از خون اتفاق میافتد.
- ترشح متوالی (طولانی مدت): ترشح بلند مدت انسولین، برای ذخیره گلوکز طی مدت زمانی طولانی است که صرف رشد و تقسیم سلول، تولید پروتئین و رونویسی از DNA میشود.
مکانیسم عمل انسولین چیست؟
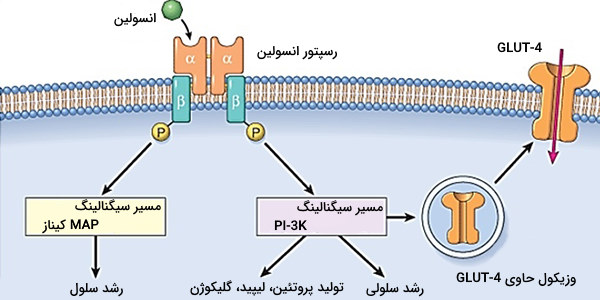
انسولین، به یک گیرنده (رسپتور) بسیار اختصاصی روی سطح سلول متصل میشود. ساختار این رسپتور دیمر و متشکل از دو زیرواحد یکسان و گذرنده از غشا است که با یک پیوند دی-سولفیدی به یکدیگر متصل شدهاند. این دو زیرواحد عبارتند از:
- زنجیره آلفا: در بخش خارجی غشای پلاسمایی قرار دارد.
- زنجیره بتا: یک قطعه درون غشایی است.
وقتی انسولین با بخش خارج غشایی این گیرنده برخورد میکند، دو زنجیره آلفا به یکدیگر نزدیک و یک باند تشکیل میدهند و انسولین را در بر میگیرند. این تغییر ساختار، موجب حرکت زنجیرههای بتا میشود که در کنار یکدیگر بخش تیروزینکینازی را ایجاد میکنند. فعالیت تیروزینکینازی، واکنشهای فسفریلاسیون متوالی را در سلول به راه میاندازد که در نهایت منجر به افزایش بیان ژن GLUT-4 می شوند. پروتئین حاصل از بیان این ژن، کانال ورودی گلوکز به داخل سلول را تولید میکند. بنابراین میزان گلوکز داخل سلول زیاد میشود.
اثر انسولین در بدن چیست؟
انسولین را میتوان یک هورمون آنابولیک در نظر گرفت چون در فرایندهای ساخت و ذخیره و برعکس، آزادسازی ترکیبات لازم جهت متابولیسم قند نقش دارد و همچنین بر روی عملکرد سایر هورمونها نیز اثر میگذارد. بدون وجود انسولین، سلولها قادر به استفاده از گلوکر خون نیستند و باید از مولکول دیگری برای تأمین انرژی خود استفاده کنند. از نمونههای اثر انسولین در بدن، میتوان موارد زیر را نام برد:
پیش از آن میتوانید با تماشای ویدئوی آموزشی زیر از فرادرس، نقش هورمون انسولین در تنظیم قند خون را به خوبی یاد بگیرید.
- افزایش گلیکوژنز و کاهش گلیکوژنولیز در ماهیچه و کبد
- کاهش گلیکوژنز در کبد
- افزایش گلیکولیز در کبد و بافت چربی
- کاهش تخریب اسیدآمینهها در کبد
- افزایش ورود گلوکز به سلولها و سنتز پروتئین در عضلات، کبد و بافت چربی
- کاهش لیپولیز
- افزایش لیپوژنزیز و استری شدن اسیدهای چرب در کبد و بافت چربی
- تنظیم تولید میزان کافی سروتونین
تنظیم تولید انسولین در بدن
تحریک تولید و ترشح انسولین و یا مهار آن، با تأثیر برخی هورمونها بر سلولهای بتای پانکراس کنترل میشوند که در جدول زیر آورده شدهاند.
| مهارکننده ترشح انسولین | تحریککننده ترشح انسولین |
| آدرنالین | هورمونهای دستگاه گوارش |
| نورآدرنالین | استیلکولین |
منابع تولید داروی انسولین
انسولین بر اساس منبعی که از آن به دست میآید یا تولید میشود شامل انواع زیر است:
- انسولین آنالوگ (Analogue Insulin): نوعی انسولین انسانی است که آن را در آزمایشگاه با تکثیر پروتئین انسولین در باکتری اشرشیا کولی میسازند. اثر آن بلافاصله پس از تزریق آغاز خواهد شد.
- انسولین حیوانی: معمولا از خوک یا گاو گرفته میشود.
- انسولین انسانی: ساخت این نوع انسولین، در حقیقت در آزمایشگاه و با استفاده از تکنیکهای نوترکیب است.
مقاومت به انسولین چیست؟
گاهی انسولین، به میزان کافی در بدن ترشح میشود اما سلولها پاسخ مناسبی به آن نشان نمیدهند که به این شرایط «مقاومت به انسولین» گفته میشود. پانکراس در پاسخ به این اختلال، میزان بیشتری انسولین تولید میکند تا قند خون را کاهش دهد که در نهایت به افزایش شدید انسولینِ خون میانجامد. به دنبال افزایش تولید انسولین، به مرور زمان مقاومت سلولها نسبت به انسولین، افزایش خواهد یافت و به دلیل فعالیت بیش از اندازه، پانکراس نیز آسیب میبیند. مقاومت به انسولین، یکی از علل و علائم اصلی ابتلا به برخی بیماریها مانند دیابت نوع دو است.
علل مقاومت به انسولین
بر اساس مشاهدات و تحقیقات، دلایل مختلفی برای این اختلال وجود دارند که برخی از آنها در ادامه توضیح داده شدهاند.
اسید چرب زیاد در خون
بالا بودن اسیدهای چرب در خون، پاسخدهی سلولها به انسولین را تحت تأثیر قرار میدهد. علاوه بر این افزایش چربی خون باعث بزرگ شدن سلولهای چربی، ترشح هورمون گرسنگی از این سلولها و افزایش توده چربی بدن میشود که همگی از عوامل مقاومت به انسولین هستند.
هرچه چربی احشایی (چربی که اطراف اندامهای داخلش شکم را پوشانده است) بالاتر باشد، میزان بیشتری اسید چرب وارد خون میشود. اثر دیگر بالا بودن چربی احشایی، ترشح بیشتر هورمونهای ضد التهابی است که مقاومت به انسولین را تقویت میکنند. البته افراد بدون اضافه وزن یا لاغر هم امکان ابتلا به این اختلال را دارند.
بالا بودن فروکتوز خون
مصرف زیاد فروکتوز با ابتلا به مقاومت به انسولین، در انسان مرتبط است چون فروکتوز میتواند طی فرایند گوکونئوژنز، به گلوکز تبدیل شود.
التهاب و بیماری های التهابی
اکسیداتیو استرس و وجود التهاب در بدن که میتواند ناشی از اضطراب بالا یا ابتلا به بیماریهای عفونی و التهابی همچون آرتریت روماتوئید باشد، باعث افزایش تولید هورمون کورتیزول میشود که به نوبه خود، میزان ترشح این هورمون را افزایش میدهد.
میزان فاکتورهایی همچون پروتئین C-فعال، اوریک اسید، گلبول سفید و فیبرینوژن که به دلیل وجود التهاب افزایش پیدا میکنند، در مبتلایان به سندرم متابولیک یا مقاومت به انسولین، بالاتر است. طبق برخی شواهد، بالا بودن فریتین سرم هم با مقاومت به این هورمون در زنان ارتباط دارد اما این نتیجهگیری نیازمند تحقیقات وسیعتری است.
اختلال در فلور میکروبی روده
فلور میکروبی روده، شامل باکتریهایی است که در روده انسان به صورت همزیست زندگی و برخی ویتامینها را تولید و با رقابت تغذیهای، از تکثیر باکتریهای بیماریزا در روده و عفونت جلوگیری میکنند. به هم خوردن تعادل این میکروارگانیسمها، فاکتور مهمی در ایجاد التهاب، مقاومت به انسولین و برخی دیگر از بیماریهای متابولیک است.
مصرف برخی داروها
مصرف دوز بالای استروئیدها در طولانی مدت، باعث مقاومت به انسولین میشود.
ریسک فاکتورهای مقاومت به انسولین
این ریسکفاکتورها، احتمال اختلال در تنظیم این هورمون و کاهش حساسیت به آن را بیشتر میکنند:
- مصرف الکل
- مصرف نیکوتین
- کمخوابی یا خواب نامنظم
- مصرف زیاد و منظم کافئین
- استفاده زودهنگام از شیر گاو در کودکان، به دلیل تولید آنتیبادی علیه پروتئین گاوی که در ابتلا به دیابت نوع یک نیز نقش دارد.
- مصرف غذاهای حاوی گلوتن در نوزادان زیر سه ماه
بیماری های مرتبط با مقاومت به انسولین
عدم تنظیم قند خون و میزان انسولین، عوارض مختلفی بر جای میگذارد. به طور مثال قند خون بالا ناشی از مقاومت به انسولین، باعث افزایش رشد و تکثیر سلولهای سرطانی میشود. از جمله بیماریهایی که در اثر مقاومت به انسولین، شانس ابتلای به آنها بیشتر است عبارتند از:
- آلزایمر
- کبد چرب غیر الکلی (NAFLD)
- سندرم تخمدان پلیکیستیک (PCOS)
- ایجاد یا پیشرفت سرطانهای سینه، مثانه، کولن، سرویکس، پانکراس، پروستات و رحم
- بیماریهای قلبی و عروقی: مقاومت به انسولین، ریسک بیماریهای قلبی را ۹۳٪ افزایش میدهد.
علائم مقاومت به انسولین چه هستند؟
علائم رایج مقاومت به انسولین، عبارتند از:
- خستگی مفرط
- عدم تمرکز یا مه مغزی
- افزایش وزن خصوصا در ناحیه شکم
- حس گرسنگی دائمی
- افزایش میل به خوردن شیرینی
- افزایش فشار خون
آزمایش مقاومت به انسولین
در کنار معاینات بالینی، شرح حال و علائم بیمار، انجام آزمایشات خاصی نیز میتوانند به تشخیص این بیماری کمک کنند:
- انسولین ناشتا: بالا بودن انسولین ناشتا در خون، دلیل محکمی برای ابتلا به این بیماری است.
- آزمایش قند خون: قند خون ناشتا اولین و سادهترین تست برای سنجش اثر انسولین در بدن است. گرچه نشان نمیدهد که علت بالا بودن قند مقاومت به انسولین است یا بدن میزان کافی انسولین تولید نمیکند.
- آزمایش HOMA-IR: با توجه به نسبت انسولین و قند خون ابتلا به مقاومت به انسولین را نشان می دهد اما زیاد اختصاصی و دقیق نیست.
- بیماری آکانتوزیس نیگریکانس (Acanthosis Nigricans): نوعی بیماری پوستی که باعث لکههای تیره روی پوست خصوصا پشت گردن و زیر گلو میشود.
- مقدار HDL و تریگلیسیرید: کاهش HDL یا به اصطلاح کلسترول خوب و بالا بودن تریگلیسیرید در خون دو نشانه این اختلال هستند.
راه های کاهش ترشح انسولین چه هستند؟
کاهش ترشح انسولین، از مقاومت به این هورمون جلوگیری میکند. از آنجایی که میزان انسولین در خون به عوامل متعددی خصوصا نوع تغذیه، بستگی دارد، روشهای پیشنهای زیر به کاهش میزان انسولین خون کمک میکنند.
رژیم کم کربوهیدرات
با محتوای پروتئین و چربی بیشتر بدن را مجبور به سوخت و ساز ذخایر قندی میکند و همچنین، میزان قند مصرفی در وعدههای روزانه هم به سرعت متابولیزه میشود. هرچه مصرف کربوهیدرات بالاتر باشد، بدن باید انسولینِ بیشتری تولید کند که احتمال ابتلا به بیماریهایی همچون مقاومت به انسولین، سندرم متابولیک و دیابت در چنین شرایطی افزایش پیدا میکند.
کاهش کالری مصرفی
هرچه میزان مصرف کالری در روز بالاتر باشد، حتی در صورت پایین بودن مقادیر کربوهیدرات، مقداری از چربی موجود به صورت قند ذخیره میشود. بنابراین شمارش و کنترل کالری و ماکرومولکولها علاوه بر کربوهیدرات (چربی و پروتئین) فاکتورهای مهمی در کنترل قند خون هستند.
کاهش وزن
بافت چربی در افراد مبتلا به چاقی یا اضافه وزن بالاتر است. سلولهای چربی با ترشح برخی هورمونها موجب تحریک حس گرسنگی و ولع برای خوردن غذا و شیرینی میشوند. بنابراین هرچه توده چربی در بدن کمتر باشد، شانس ابتلا به دیابت و مقاومت به انسولین کمتر میشود.

مصرف سرکه سیب بعد از غذا
مصرف سرکه سیب بعد از وعده غذایی راهی برای مصرف زیاد کربوهیدرات نیست. اما اگر تصادفا در یک وعده کربوهیدرات بیشتری استفاده شود، میتوان از دو قاشق غذاخوری سرکه سیب به عنوان عامل کاهش ترشح انسولین استفاده کرد. محققان معتقدند که این اثر سرکه سفید، به دلیل کند کردن تخلیه معده و جذب آرام قند به خون است.
ورزش و تحرک منظم
انجام ورزشهای هوازی یا ترکیب آنها با ورزشهای قدرتی، تاثیر فراوانی بر افزایش حساسیت سلولها به این هورمون و کاهش خطر ابتلا به مقاومت به انسولین، مشکلات متابولیک و دیابت دارند.
پرهیز از مصرف کربوهیدرات تصفیه شده
مصرف این نوع کربوهیدارتها با اضافه وزن و افزایش ترشح انسولین، ارتباط دارد زیرا شاخص گلیسمی بالایی دارند. این غذاها به سرعت هضم و جذب میشوند. مقدار ترشح این هورمون را بالا میبرند.
روزه متناوب
«روزه» (Fast) متناوب، نوعی رژیم غذایی با روشهای مختلفی همچون ۵:۲ است که فرد باید ۵ روز کالری لازم برای تثبیت وزن و ۲ روز در هفته فقط ۵۰۰ کیلوکالری مصرف کند. در این نوع رژیم ۳۶ ساعت گرسنگی وجود دارد و فقط مصرف مایعات بدون کالری مجاز است.
نوع دیگر این رژیم، کاهش کربوهیدرات خالص به زیر ۳۰ گرم در روز و به صورت یک روز در میان است. اگرچه این روش برای کاهش وزن و کاهش ترشح انسولین، در بسیاری از افراد جوابگو است اما به معنای مفید بودن برای همه نیست. بنابراین قبل از انجام هرگونه روش غذایی خاص با متخصص تغذیه مشورت کنید.
افزایش مصرف فیبر
فیبر که در گیاهان، میوهها و برخی دانهها همچون چیا (Chia Seeds) به وفور یافت میشود، با جذب آب به شکل ژل درمیآید و حرکات گوارشی را کند میکند و به همین دلیل سبب حس سیری میشود. خوردن فیبرها از بالا رفتن سریع قند خون پس از خوردن غذا و افزایش ترشح انسولین، جلوگیری میکنند.
کاهش چربی شکمی
چربی شکمی یا احشایی، با بسیاری از بیماریها و مشکلات مانند افزایش التهاب و مقاومت به انسولین، مرتبط است. در مبتلایان به مقاومت به انسولین، کاهش این چربی کار آسانی نیست. مصرف چربی در رژیم غذای باید بین ۲۰ تا ۲۵ درصد باشد و با خوردن چربیهای مفید مانند چربی موجود در دانهها، ماهی، آووکادو و زیتون تأمین شود.
افزایش مصرف پروتئین در رژیم غذایی
طبق تحقیقات ثابت شده است که به طور مثال، میزان ترشح انسولین، پس از خوردن یک صبحانه با پروتئین بالا نسبت به صبحانهای با کربوهیدرات، بیشتر بوده است. علاوه بر این، به نظر میرسد برخی انواع پروتئین، تولید این هورمون را تحریک میکنند. به طور مثال در افراد سالم، «پروتئین وی» (Whey Protein) و پروتئین کازئین موجود در لبنیات، حتی نسبت به مصرف نان، باعث افزایش قابل توجهی در میزان هورمون انسولین میشوند.
مصرف ویتامین ها
اثبات شده است که کمبود برخی ویتامینها باعث افزایش تولید هورمون انسولین میشود. ویتامین D، منیزیم، اُمگا-۳، کرومیوم پیکولینات و آلفالیپوئیک اسیدها از جمله ترکیبات مؤثر در تنظیم تولید این هورمون یا افزایش جذب گلوکز توسط سلولها هستند و در نهایت به تنظیم قند خون کمک میکنند.

افزایش کتون در خون
وقتی در اثر اختلال ترشح یا مصرف انسولین، قند خون برای سلولها قابل جذب و استفاده نیست، بدن به جای گلوکز از منابع چربی برای تأمین انرژی خود استفاده میکند. یکی از محصولات جانبی سوختن چربیها در بدن، تولید مولکولهایی به نام کتون است. تجمع کتونها در اندامها بسیار خطرناک خواهد بود. بدن برای کاهش آن کتون اضافی را در ادرار دفع میکند اما گاهی میزان کتون بسیار بالا است و منجر به کتواسیدوز میشود. بوی شیرین مانند تنفس، خشکی دهان، تهوع و استفراغ از نشانههای کتواسیدوز هستند.
انواع داروهای انسولین چه هستند؟
همه انواع داروهای انسولین، اثر مشابهی با کاهش و افزایش هورمون تولیدشده در بدن دارند. از نظر مدت زمان شروع و تداوم تأثیر انسولین، انواع مختلفی از آن برای درمان دیابت تولید میشوند که عبارتند از:
- انسولین سریع الاثر: تأثیر آن حدود ۱۵ دقیقه پس از تزریق آغاز میشود و یک ساعت بعد به بالاترین میزان اثر خود میرسد و تا ۲ الی ۴ ساعت بر بدن اثر دارد.این نوع انسولین، معمولا قبل از غذا و همراه با انسولین بلند مدت استفاده میشود.
- انسولین کوتاه اثر: اثر آن حدود ۳۰ دقیقه بعد از استفاده آغاز میشود، ۲ الی ۳ ساعت بعد به حداکثر میزان خود میرسد و ۳ الی ۶ ساعت فعال است. قبل از غذا و همراه با انسولینِ با اثر طولانی تزریق میشود.
- انسولین با عملکرد متوسط: ۲ الی ۴ ساعت پس از مصرف آغاز به فعالیت میکند که ۴ تا ۱۲ ساعت به نقطه اوج خود میرسد و اثر آن از ۱۲ تا ۱۸ ساعت ادامه پیدا میکند. اغلب از این نوع انسولین، دو بار دو روز و همراه با انسولین سریعالاثر استفاده میود.
- انسولین با اثر طولانی: اثرگذاری آن چند ساعت پس از تزریق شروع میشود و تا حدود ۲۴ ساعت ادامه دارد. در صورت لزوم همراه با نوع سریعالاثر یا کوتاهمدت مصرف میشود.
انسولین NPH
انسولین NPH که به نام ایزوفان هم نام دارد، سرعت عملکرد متوسطی دارد و معمولا یک یا دو بار در روز تزریق میشود. شروع اثر اغلب ۹۰ دقیقه پس از تزریق آغاز خواهد شد، بیشترین تأثیر آن ۶ تا ۱۰ ساعت پس از تزریق است و تا 16 ساعت ادامه دارد. انسولین NPH معمولا همراه با نوعی داروی سریعالاثر تجویز میشود. اثرات جانبی رایج این دارو عبارتند از:
- کاهش قند خون
- درد یا تغییرات پوست در محل تزریق
- کاهش پتاسیم خون
- واکنشهای آلرژیک
استفاده از این دارو در دوران بارداری، برای جنین زیاد مضر نیست. انسولین NPH دو نوع انسانی و خوکی دارد.
انسولین رگولار
«انسولین رگولار» (Regular Insulin)، اسامی دیگری مانند انسولینِ طبیعی و انسولینِ محلول هم دارد. این نوع انسولین در درمان مشکلات نامبرده کاربرد دارد:
- دیابت ملیتوس نوع ۱ و نوع ۲
- دیابت بارداری
- عوارض ناشی از دیابت مانند کتواسیدوز دیابتی و «سندرم هایپراسمولار هیپرگلایسمیک» (Hyperosmolar Hyperglycemic States)
- همراه با گلوکز برای درمان افزایش سطح پتاسیم خون
معمولا به صورت تزریق زیرپوستی و گاهی با تزریق درون رگی یا عضلانی استفاده میشود. اثر آن پس از ۳۰ دقیقه قابل مشاهده است و تا ۸ ساعت ادامه پیدا میکند. مصرف آن در بارداری، تقریبا عارضهای به دنبال ندارد. از گاو، خوک، انسان و یا روشهای نوترکیب تولید میشود. عوارض انسولین رگولار مشابه نوع NPH است.
انسولین نوورپید
«نوورپید» (Novorapid)، برای درمان دیابت نوع ۱ تجویز میشود. تزریق معمولا به صورت زیر جلدی در نواحی شکم، ران، بالای دست، شانه یا باسن تزریق است. محل تزریق باید هر بار تغییر کند. نوورپید معمولا دقیقا قبل از صرف غذا و کمتر پس از آن مصرف میشود. این دارو عموما در کنار یک انسولین با سرعت اثر متوسط یا طولانی کاربرد دارد. نوورپید بسیار شبیه به انسولینِ تولیدی بدن، اما سریعتر از آن عمل میکند. شایعترین عارضه نوورپید افت قند خون است.

انسولین لانتوس
«لانتوس» (Lantus)، انسولینی از نوع آنالوگ، انسانی و با اثر طولانی است که معمولا روزی یکبار و هنگام خواب تزریق میشود، اما برخی بیماران تزریق را صبح انجام میدهند. این دارو معمولا فاقد یک بازه اوج یا پیک اثر است و طی ۲۴ ساعت پس از تزریق، تأثیری پایدار دارد.
انسولین نوومیکس
«انسولین نوومیکس» (Novomix Insulin)، به صورت زیرجلدی در نواحی شکم، ران، کتف یا زیر گردن تزریق میشود. نوومیکس ترکیبی از دو نوع انسولین زیر است:
- انسولین آسپارت، محلول و سریعالاثر
- پروتامین کریستالیزه با سرعت اثر متوسط
نسبت این دو جزء به یکدیگر سه نوع نوومیکس را میسازد که موارد استفاده از آنها عبارتند از:
- نوومیکس ۳۰: قابل استفاده در بیماران بالای ۱۰ سال.
- نوومیکس ۵۰: فقط در افراد بالای ۱۸ سال مجاز است.
- نوومیکس ۷۰: مانند دوز ۵۰، برای بیماران بالای ۱۸ سال مصرف میشود.
انسولین لومیر
«لومیر» (Levemir)، نوعی انسولین آنالوگ، بلنداثر و انسانی است که معمولا دو بار در روز تزریق میشود. اثر آن بلافاصله پس از تزریق شروع خواهد شد و تا ۲۴ ساعت ادامه مییابد. عوارض رایج مصرف لومیر عبارتند از:
- حساسیت پوستی
- افت قند خون
- لیپودیستروفی (Lipodystrophy)، سندرمی که بدن فرد مبتلا به آن قادر به تولید و ذخیره بافت چربی نیست.
- راش پوستی
- خارش پوست
روش مصرف انسولین چگونه است؟
دو راه عمده برای استفاده از انسولین، روش تنفسی و تزریقی هستند که با ابزارهای مختلفی انجام میشوند:
- سرنگ: سرنگهای انسولین، در سه سایز ۰/۳، ۰/۵ و ۱ میلیلیتری تولید میشوند. طول سرنگ بین ۶ تا ۸ میلیمتر است و اندازه مناسب آن را پزشک معالج تجویز خواهد کرد. استفاده از این سرنگها در گذشته رایجتر بود.
- قلم: قلم نسبت به سرنگ کاربرد سادهتر و بیشتری دارد و در دو نوع یکبار مصرف و چندبار مصرف تولید میشود. نوع یکبار مصرف از قبل دارای میزان مشخصی از دارو است. بنابراین در صورت عدم استفاده تا یک ماه، باید حتما در یخچال نگهداری شود. طول این قلمها بین ۴ تا ۱۲/۷ میلیمتر است و معمولا استفاده از سرنگهایی با اندازه ۴ تا ۵ میلیمتر توصیه میشود.
- پمپ: یک دستگاه کوچک و قابل برنامهریزی است که بیرون از بدن و معمولا روی شکم قرار میگیرد. پمپ انسولین، طوری برنامهریزی شده است که این دارو را از طریق یک تیوب (لوله باریک) پلاستیکی وارد بافت چربی (معمولا شکم) کند. فقط انسولینِ سریعالاثر با این دستگاه استفاده میشود. پمپ، سنسوری دارد که با اندازهگیری متناوب قند خون، دوز مناسب دارو را وارد بدن میکند. استفاده از این روش برای همه مبتلایان به دیابت مناسب نیست. دستگاه دارای یک سرنگ یا کانولا است که برای تزریق انسولین، زیر پوست قرار میگیرد و هر دو یا سه روز یک بار تعویض میشود.
- انسولین استنشاقی: از انواع انسولینِ سریعالاثر است که با استفاده از اسپری و تنفس عمیق، به سمت ریه کشیده میشود. استفاده از انسولینِ استنشاقی جدیدترین روش مصرف این دارو است و هنوز میزان اثر و عوارض آن به خوبی شناخته نشدهاند.

عوارض انسولین چیست؟
شایعترین عوارض ناشی از مصرف انسولین، عبارتند از:
- افت شدید قند خون
- افزایش وزن در ابتدای مصرف
- تشکیل اسکار یا بافت گوشتی در محل تزریقهای متوالی
- راش پوستی در محل تزریق یا در موارد نادر روی کل بدن
- سفت شدن ناگهانی گلو در افراد مبتلا به آسم یا بیماریهای ریوی که انسولینِ استنشاقی مصرف میکنند.












درود بر شما انسانهای بزرگوار من مدت ۴۵ ساله دیابتیکم در این مدت مدت بجز مقدار کمی دفع پروتهین از طریق ادرار نداشته ام ولی مدتیست قندم بدون تغییر در رژیم مقدار زیادی بالا میاره که مجبورم تغیراتی درتزریق انسولینم بدهم تا متعادل شود علت چیست وچکار کنم ممنون
سلام. تشکر بابت مطلب . من بعد از خوردن بیش از نصف لیوان ، آب سیب یا آناناس، دچار درد و گرفتگی در قسمت شانه ها و گردن و دهان میشم . با مقدار کمتر مشکلی پیش نمیاد. دوست دارم دلیلشو پیدا کنم
خیلی خوب و کامل
ممنونم تشکر
عالی – جامع