پلاکت چیست؟ – به زبان ساده
پلاکت ها کوچکترین سلولهای خون هستند. این سلولهای کروی و بیضی شکل با قطری برابر با 2 تا 4 میکرومتر در فرایندهای انعقادی وظایف مهمی بر عهده دارند. پلاکتها اولین سلولهایی هستند که در محل بریدگی و جراحت حاضر شده و به لخته شدن خون و بسته شدن زخم کمک میکنند.
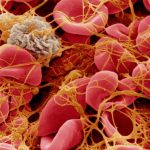

انواع سلولهای خونی و ویژگیهای آنها
در خون سه نوع سلول وجود دارد که هر یک عملکردها و ویژگیهای متفاوتی دارند. تعداد و اندازه هر یک از این سلولها در خون مشخص است. این سلولها در بستری از پلاسما در جریان هستند.
- «پلاکتها» (Platelets): این سلولها قطری در حدود 20 درصد قطر گلبولهای قرمز خون دارند. در شرایط عادی تعداد پلاکتها در هر میکرولیتر خون 150،000-350،000 محاسبه میشود، اما از آنجا که اندازه پلاکتها بسیار کوچک است، آنها فقط بخش کوچکی از حجم خون را تشکیل میدهند. عملکرد اصلی پلاکتها جلوگیری از خونریزی است.
- «گلبولهای قرمز» (Red Blood Cell): این سلولها بیشترین تعداد را در بین سلولهای خونی دارند و تقریبا در هر میکرولیتر خون در حدود 5،000،000 گلبول قرمز وجود دارد. این گلبولها تقریبا 40٪ از کل حجم خون ما را تشکیل میدهند، درصد گلبولهای قرمز خون «هماتوکریت» (Hematocrit) نام دارد. رنگ گلبولهای قرمز به دلیل وجود «هموگلوبین» (Hemoglobin) در آنها ایجاد میشود که تقریباً تمام حجم گلبولهای قرمز را به خود اختصاص میدهد.
برای آشنایی با پلاکت خون و یادگیری همه نکات آن پیشنهاد میکنیم فیلم آموزش رایگان پلاکت خون و اختلالات و بیماریهای مرتبط به آن در فرادرس را تماشا کنید. این آموزش را در همین بخش آوردهایم.
هموگلوبین پروتئین مهمی است که اکسیژن را از ریهها به بافتها منتقل میکند. سلولهای قرمز به طور معمول به صورت دیسکهای گردی هستند که در مشاهدات میکروسکوپی، مانند یک لاستیک قرمز یا نارنجی با یک مرکز نازک و تقریبا شفاف به نظر میرسند.
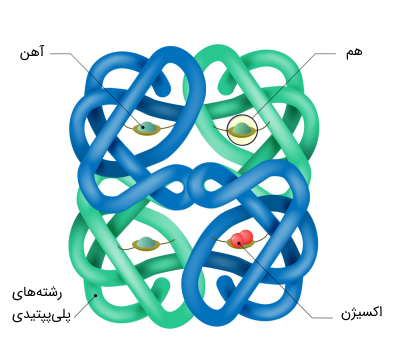
- «گلبولهای سفید» (White Blood Cell): این سلولها بزرگترین سلولهای خون و همچنین کمترین آنها هستند. در هر میکرولیتر خون فقط 5000 تا 10٫000 گلبول سفید وجود دارد. سلولهای سفید خون انواع مختلف دارند که همه آنها در واکنشهای سیستم ایمنی و مبارزه با عفونت نقش دارند.
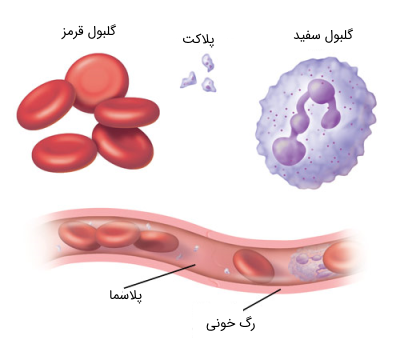
تولید پلاکت
پلاکتها همانند گلبولهای قرمز و بیشتر سلولهای سفید خون در «مغز استخوان» (Bone Marrow) تولید میشوند. پلاکتها از سلولهای مغز استخوان بسیار بزرگ به نام «مگاکاریوسیتها» (Mega Karyocytes) ساخته میشوند. ابتدا با افزایش حجم، مگاکاریوسیتها به سلولهای غول پیکری تبدیل میشوند سپس آنها فرایندی از «قطعه قطعه شدن» (Fragmentation) را تجربه میکنند که منجر به آزادسازی بیش از 1000 پلاکت از هر مگاکاریوسیت میشود. هورمون غالب کنترل رشد مگاکاریوسیتها، ترومبوپویتین (به اختصار TPO نامیده میشود) است.
ساختار پلاکت
پلاکتها در حقیقت سلولهای واقعی نیستند بلکه فقط قطعات سلولی هستند که در گردش خون وجود دارند، اما شامل بسیاری از ساختارهای مهم برای متوقف کردن خونریزی هستند. پلاکتها پروتئینهایی در سطح خود دارند که به آنها اجازه میدهد تا به شکستگی یا بریدگی در دیواره رگهای خونی چسبیده و همچنین به یکدیگر نیز متصل شوند. آنها حاوی گرانولهایی هستند که میتوانند پروتئینهای دیگر مورد نیاز برای ایجاد یک پلاک محکم را جهت پلمپ کردن رگهای خونی ترشح کنند. علاوه بر این، پلاکتها پروتئینهایی مشابه پروتئینهای ماهیچهای دارند که به آنها اجازه میدهند، هنگام چسبندگی شکل خود را تغییر دهند.
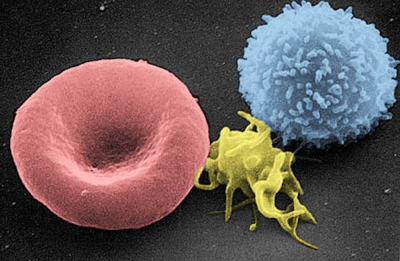
تصویر زیر (شکل ۳) پلاکتها را در شرایط عادی درون رگهای خونی نشان میدهد. همان طور که در شکل مشخص است، پلاکتها در رگها به شکل صفحهای (مانند نامشان) دیده میشوند. هنگامی که پلاکتها با شکستن دیواره رگهای خونی تحریک میشوند، همان طور که در عکس بعدی (شکل ۴) نشان داده شده است، شکل آنها تغییر میکند. ابتدا آنها دور هم جمع شده و سپس رشتههای طویلی را ایجاد میکنند. پلاکتها گاهی ممکن است ساختاری مانند یک هشتپا به خود بگیرند، که در این حالت شاخکهای بلند برای برقراری ارتباط با دیواره رگهای خونی یا سایر پلاکتها ایجاد میکنند. با استفاده از این رشتههای طولانی، پلاکتها قادر به ساخت پلاکهایی برای ترمیم رگهای خونی آسیب دیده میشوند.
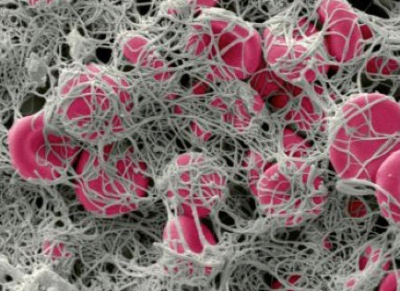
عملکرد پلاکت
پلاکتها علاوه بر این که کوچکترین سلول خونی هستند، به عنوان سبکترین سلول خونی نیز شناخته میشوند. بنابراین آنها از مرکز جریان خون به دیواره رگها منتقل میشوند، در آن جا، پلاکتها در امتداد سطح دیواره رگ به گردش در میآیند که توسط سلولهایی به نام اندوتلیال پوشیده شده است. اندوتلیال یک سطح بسیار ویژه مانند تفلون است که مانع چسبیدن هر چیزی به آن میشود. اما اگر جراحت یا بریدگی وجود داشته باشد و لایه اندوتلیال شکسته شود، الیاف سفت و محکم که رگهای خونی را احاطه کردهاند در معرض جریان خون قرار میگیرند.
پلاکتها در زمان جراحت اولین سلولهایی هستند که واکنش نشان میدهند. الیاف محکم اطراف دیواره رگ، مانند یک آهنربا، پلاکتها را به خود جذب میکنند و باعث ایجاد تغییر شکل در آنها میشوند. در این حالت، پلاکتها بر روی این الیاف تجمع یافته و اولین واکنشهای انعقادی را شروع میکنند و از نشت پلاسما و گلبولهای قرمز از درون رگهای خونی جلوگیری به عمل میآورند.
عکس رنگی زیر یک تصویر میکروسکوپی از قطره خون است که بر روی یک اسلاید شیشهای پخش شده است. بزرگنمایی این تصویر به اندازه تصاویر بالا نیست، بنابراین پلاکتها بسیار کوچک به نظر میرسند. همان طور که در شکل مشخص است زمانی که پلاکتها با شیشه اسلاید در تماس قرار میگیرند به یکدیگر میچسبند و رشتههای طولانی را تشکیل میدهند. در واقع این تصویر عمل واقعی پلاکتها را نشان میدهد که زمانی که با هر سطحی تماس پیدا کنند به آن اتصال یافته و به یکدیگر نیز میچسبند. گلبولهای قرمز موجود در این تصویر با شکل گرد و مرکز نازک قابل مشاهده هستند.
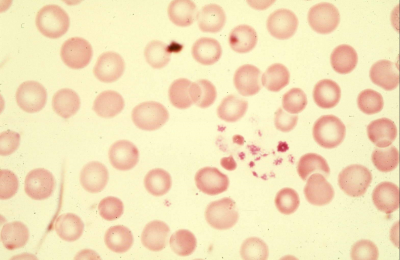
مکانیسم عملکرد پلاکتها در جراحتهای بدن
زمانی که پوست دچار جراحت میشود، عوامل لخته کننده خون از سلولهای آسیب دیده و پلاکتها به محیط اطراف رها میشوند. عوامل لخته کننده، پلاکتها را در ناحیه آسیب دیده در کنار هم جمع کرده و آنها را به یکدیگر متصل میکنند که در نهایت یک پلاک جامد ایجاد میشود که روی ناحیه آسیب دیده یا زخم را میبندند.
عوامل لخته کننده همچنین انقباض رگها را در ناحیه زخم تحریک کرده و جریان خون به این بخش را کاهش میدهند. در طول مکانیسم لخته شدن، پروتئین «پروترومبین» (Prothrombin) طی واکنش فعال سازی به شکل آنزیم «ترومبین» (Thrombin) فعال در میآید. ترومبین واکنش تبدیل «فیبرینوژن» (Fibrinogen) محلول را به فیبرهای نامحلول «فیبرین» (Fibrin) کاتالیز میکند.
فیبرین در اطراف زخم حالتی شبیه توری ایجاد میکند و سلولهای خونی را در آن به دام میاندازد و به این صورت لخته ایجاد میشود. این فرایند از ناحیه آسیب دیده محافظت کرده و امکان بهبود و ترمیم سریعتر آن را فراهم می کند.
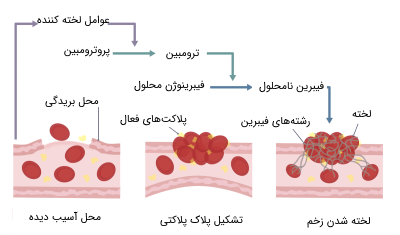
اختلالات در عملکرد پلاکت
شایع ترین اختلال در عملکرد پلاکتها توسط داروی آسپرین ایجاد می شود. آسپرین یکی از مراحل مورد نیاز برای بهم چسبیدن پلاکتها را متوقف میکند. این اثر آسپیرین همان چیزی است که باعث میشود برای بیمارانی که اختلالات لخته شدن خون یا ترومبوز دارند، درمانی مؤثر باشد. به عنوان مثال، اغلب به فردی که با درد شدید قفسه سینه و مشکوک قلبی به اورژانس مراجعه میکند، بلافاصله آسپرین داده میشود. این دارو از تجمع پلاکتها که میتواند جریان خون به قلب را مختل کند، ممانعت به عمل میآورد. آسپرین یک داروی مؤثر برای جلوگیری از این لختهها است، اما نمیتواند پلاکتها را کاملاً فلج کند.
بنابراین بسیاری از افرادی که روزانه آسپرین مصرف میکنند از نظر انعقاد خون مشکلی ندارند. با این حال آسپیرین میتواند به طور بالقوه در بیمارانی که احتمال خونریزی دارند، خطرناک باشد، مانند پسران مبتلا به بیماری هموفیلی یا بیمارانی که سطح پلاکت خون بسیار کمی دارند و به عملکرد کامل پلاکتها وابسته هستند.
اختلالات در تعداد پلاکتها
در میان اختلالات مهم پلاکتها، اختلال در تعداد آنها از اهمیت ویژهای برخوردار است. به این اختلال «ترمبوسیتوپنی» (Thrombocytopenia) نیز میگویند. همان طور که در بالا اشاره شد، تعداد پلاکتها در هر میکرولیتر خون 150،000-350،000 است و زمانی که تعداد پلاکتها از این میزان کمتر یا بیشتر شود، در عملکرد پلاکتها و سلامتی فرد اختلال ایجاد میشود.
افزایش تعداد پلاکتها یا ترومبوسیتوز
شرایط خاصی منجر به تولید پلاکتهای زیادی در مغز استخوان میشود، تعداد پلاکتها گاهی اوقات به اندازه یک میلیون یا دو میلیون در هر میکرولیتر خون افزایش مییابد. این شرایط ممکن است در اثر عفونتهای شدید، مصرف برخی داروها و شیمی درمانی به وجود آید. در برخی از این بیماران خطرات زیادی برای لخته شدن خون وجود دارد، اما بسیاری از بیماران مبتلا به این اختلالات با مشکل خاصی مواجه نیستند. افزایش بیش از حد پلاکتهای خون موجب ایجاد لخته در رگهای خونی و گاهی حتی بروز سکته نیز میشود.

کاهش تعداد پلاکتها یا ترومبوسیتوپنی
به اختلالاتی که در آنها تعداد پلاکتها کاهش مییابد، ترومبوسیتوپنیا میگویند. ترومبوسیتوپنیا اصطلاحی که از ترومبوسیت، نام قدیمی پلاکتها به وجود آمده است. ترمبوسیت، پلاکتها را به عنوان سلولهایی توصیف میکند که به ترومبوز یا لخته شدن خون کمک میکنند.
ترومبوسیتوپنی ناشی از عدم توانایی مغز استخوان در تولید عادی پلاکتها است. نارسایی مغز استخوان دلایل مختلفی میتواند داشته باشد. داروهای شیمی درمانی، داروهای ضد التهابی و قرار گرفتن مکرر در برابر اشعههای یونیزه کننده از عوامل نارسایی مغز استخوان است. گاهی دلیل ایجاد ترومبوسیتوپنی، میتواند افزایش تخریب پلاکتها پس از تولید و رها شدن در خون باشد. در این مطلب به دلایل و انواع ترومبوسیتی یا اختلال کاهش پلاکتها در خون میپردازیم.
ایمنی ترومبوسیتوپنی (ITP)
این اختلال (Immune Thrombocytopenia) هم با افزایش تخریب پلاکتها و هم به دلیل کاهش تولید پلاکت توسط مغز استخوان ایجاد میشود. مشکلاتی که در این اختلال به وجود میآید ناشی از آنتیبادیها هستند. آنتیبادیها پروتئینهایی هستند که معمولاً توسط نوعی از گلبولهای سفید ساخته میشوند تا در برابر مواد خارجی واکنش نشان دهند و از بدن دفاع کنند. به عنوان مثال، آنتیبادیها به طور معمول در صورت مواجه با باکتریها و ویروسها توسط گروهی از گلبولهای سفید تشکیل میشوند و به روند بهبودی بدن کمک میکنند. آنتیبادیها اغلب با واکنشهای ایمنی و در پاسخ به واکسیناسیون تحریک میشوند.
این پروتئینها اغلب به پیوند اعضای بدن واکنش نشان میدهند و سعی در رد این پیوندها دارند. آنتیبادیهای خود ایمنی، غیر طبیعی هستند. این نوع از آنتیبادیها زمانی تشکیل میشوند که سلولهای تولید کننده آنتیبادی، سیگنالهای نادرست از محیط دریافت میکنند و یک بافت طبیعی بدن را به عنوان سلول بیگانه شناسایی کرده و سعی میکند آن را از بین ببرد. اصطلاح «آنتی بادی خود ایمنی» به معنای آنتی بادی است که نسبت به سلولهای خود فرد واکنش نشان میدهد. در ITP، پلاکتها توسط سیستم ایمنی بدن به عنوان سلول بیگانه شناخته شده و آنتیبادیهایی علیه آنها ساخته میشوند. آنتیبادیها، پلاکتها را پس از تولید سریعاً از بین میبرند. این آنتیبادیها همچنین با مگاکاریوسیتهای مغز استخوان واکنش نشان داده و تولید پلاکت را مهار میکنند.
ترومبوسیتوپنی بر اثر دارو (DITP)
تقریبا تمام داروها میتوانند واکنشهای آلرژیکی شدیدی را در افراد با سیستم ایمنی حساس ایجاد کنند اما این واکنشهای آلرژیک به ندرت ظاهر میشوند. به طور معمول، داروها باعث ایجاد واکنشهای پوستی مانند قرمزی یا خارش در افراد حساس میشوند. اما برخی از داروها واکنشهای جدی را در پلاکتها خون تولید میکنند. در این واکنشها داروها به سطح پلاکتها میچسبند و این ترکیبات (داروهای متصل شده به پلاکتها) توسط سیستم ایمنی به عنوان اجسام بیگانه شناخته شده و گلبولهای سفید علیه آنها آنتیبادی تولید میکنند. در این حالت بسیاری از پلاکتها از بین میروند. افرادی که نسبت به مصرف دارو این واکنشها را انشان میدهند دچار اختلال «ترمبوسیتوپنی بر اثر دارو» یا (Drug-induced thrombocytopenia) هستند.
زمانی که تمام داروها به همراه پلاکتها توسط سیستم ایمنی از بین رفت، با تولید دوباره پلاکتها، تعداد آنها به حالت طبیعی بر میگردد. این در حالی است که آنتیبادیهای تولید شده برای داروهای متصل به پلاکتها برای سالیان طولانی در بدن باقی میمانند.
بنابراین زمانی که بیمار دوباره دارو دریافت کند، آنتیبادیهای مربوطه به سرعت پلاکتهای متصل به داروها را از بین میبرند و دوباره تعداد پلاکتها کاهش مییابد. شناسایی و تجویز داروهایی که باعث ترومبوسیتی دارویی نشود در درمان بیماریها از اهمیت ویژهای برخوردار است.
کاهش پلاکتها در طول دوران بارداری
این اختلال که به «کمبود پلاکت بارداری» (Gestational thrombocytopenia) نیز معروف است، در واقع این یک اختلال نیست، دلیل این کاهش پلاکت ناشناخته است اما مشاهدات بالینی نشان میدهد که تعداد کمی از زنان (در حدود ۵ درصد) با بارداری معمولی ممکن است دچار کمبود پلاکت بارداری شوند.
در این نوع از کاهش پلاکت، تعداد پلاکتها خیلی افت نمیکند. ممکن است تعداد پلاکتها در این حالت برابر با ۱۰۰ تا ۱۵۰ هزار در هر میکرولیتر خون باشد که تنها کمی کمتر از میزان طبیعی آنها در خون است. برخی از محققان معتقدند که کاهش تعداد پلاکتهای خون در دوران بارداری برای تطبیق بدن با شرایط آن دوران است به همین دلیل است که در پایان این مدت و نزدیک به زمان زایمان این تعداد کاهش بیشتری دارند.
در زمان کاهش پلاکت بارداری حجم پلاسمای خون افزایش مییابد و غلظت پلاکتها در خون کمتر شده و حرکت آنها سادهتر میشود. به دلیل افزایش میزان پلاسما خون در دروان بارداری غلظت هموگلوبین نیز کمی کاهش مییابد. این اتفاقاتی که در طول دوران بارداری ممکن است رخ دهند در نظر پزشکان طبیعی بوده و نیاز به درمان دارویی خاصی ندارد.
کاهش پلاکت مویرگی یا میکروآنژیوپاتیهای ترومبوتیکی
اختلال کاهش پلاکت مویرگی یا (Thrombotic microangiopathy) که به اختصار به آن TMA نیز میگویند، به دلیل لخته شدن غیر طبیعی خون در مویرگهای (کوچکترین رگهای خونی) سراسر بدن اتفاق میافتد. این اختلال دلایل متفاوتی میتواند داشته باشد که تمام آنها در شرایط غیر طبیعی بدن رخ میدهند. بر همین اساس این اختلال انواع مختلفی دارد که از آن جمله میتوان به «پورپورا ترمبوتیک ترومبوسیتوپنیک» (Thrombotic Thrombocytopenic Purpura)، «سندرم همولیتیک اورمیک» (Hemolytic Uremic Syndrome)، TMA ناشی از دارو و TMA با واسطه مکمل اشاره کرد.

پورپورا ترومبوتیک ترومبوسیتوپنیک (TTP)
در این اختلال، پلاکتها در لختههای کوچکی که در رگهای خونی کوچک در سراسر بدن تشکیل میشوند، مورد استفاده قرار میگیرند. علت TTP نقص و کمبود در یک آنزیم خونی است که در جلوگیری از تجمع پلاکت و ایجاد لختههای کوچک خون کمک میکند.
این آنزیم «ADAMTS13» نام دارد. نقص و کمبود جزئی در آنزیم ADAMTS13 میتواند در بسیاری از بیماریهای مختلف رخ دهد و به نظر میرسد خطرات خاصی به همراه ندارد. اما کمبود شدید این آنزیم میتواند فرد را در معرض ابتلا به TTP قرار دهد. کمبود شدید ADAMTS13 به خودی خود باعث TTP نمیشود، زیرا بیمارانی هستند که این نقص را دارند اما سالها بدون مشکل به زندگی خود ادامه میدهند.
در این بیماران وقتی شرایط سلامتی تغییر کند مانند ایجاد عفونت در بدن، انجام جراحی و بارداری، علائم کمبود آنزیم ADAMTS13 آشکار میشود. در این حالت بیماری به صورت شدید و ناگهانی بروز میکند. کمبود ADAMTS13 در نتیجه یک جهش ژنی است که در نسلهای مختلف میتواند به ارث برسد. معمولا افرادی که این نقص ژنتیکی را دارند، عمر کوتاهی خواهند داشت. این کمبود آنزیمی اغلب طی واکنشهای خود ایمنی ایجاد می شود.
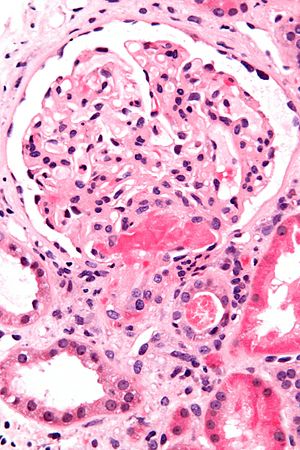
TMA ناشی از دارو (DITMA)
این بیماری درست مانند DITP، در اثر ایجاد آنتیبادی علیه برخی داروهای مصرفی ایجاد میشود. کوئینین شایعترین علت TMA ناشی از دارو است. TMA ناشی از کوئینین به طور معمول به صورت ناگهانی بروز میکند و آسیبهای شدید به کلیه فرد مبتلا وارد میکند.
DITMA گاهی میتواند ناشی از سمیت مستقیم دارو باشد. در مواردی که از داروهای شیمی درمانی برای سرطان یا داروهای سرکوب کننده سیستم ایمنی در بیماران پیوند اعضا استفاده شود، علائم این بیماری بروز میکند. در صورت مصرف برخی داروها یا مواد مخدر مانند اوپانا (Oxymorphone( نیز DITMA ایجاد میشود.
سندرم همولیتیک اورمیک (HUS)
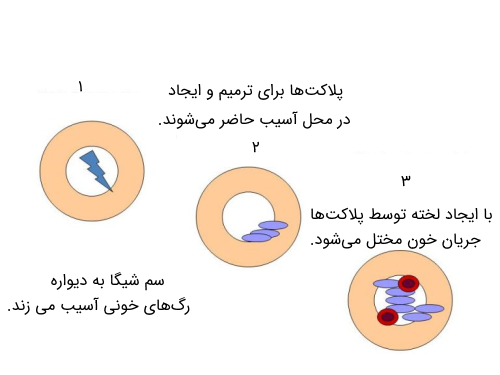
سندرم همولیتیک اورمیک در واقع نوعی از سندرم TMA است که در اثر عفونت روده به وسیله باکتریها ایجاد میشود. این باکتریها سم قوی و خطرناکی به نام Shiga را ترشح میکنند. شایعترین باکتریهای ایجاد کننده این عفونتها انواع خاصی از E.coli هستند و رایج ترین نوع E.coli که باعث این سندرم میشود با نام E. coli O157: H7 شناخته میشود.
این باکتری به صورت طبیعی در روده گاو زندگی میکند، از این رو در صورت مصرف گوشت پخته نشده گاو یا تماس با این حیوانات خطر ابتلا به HUS افزایش مییابد. میزان شیوع این سندرم بسیار کم است و معمولا افراد مبتلا به این سندرم به صورت پراکنده در یک جمعیت وجود دارند.
TMA با واسطه مکمل
عوامل و دلایل ایجاد این سندرم اخیرا شناسایی شدهاند. TMA با واسطه مکمل اغلب همراه با یک جهش ژنی ارثی رخ میدهد. این جهش موجب ایجاد اختلال در پروتئینهای مکمل در سیستم ایمنی فرد میشود. پروتئینهای مکمل، پروتئینهای طبیعی خون هستند که میتوانند سلولهای معیوب و آسیب دیده و همچنین سلولهای مرده و بیگانه را از بین ببرند.
اگر ژنی که مسئول تنظیم فعالیتهای این سیستم مکمل است، دچار جهش شود فعالیتهای پروتئینهای آن از کنترل خارج شده و در واقع فعالیت آنها بیش از حد افزایش مییابد. در این حالت سیستم مکمل میتواند به سلولهای سالم و طبیعی بدن نیز آسیب برساند. این چیزی است که در TMA با واسطه مکمل اتفاق میافتد. بیشترین آسیبی که در بیماران مبتلا به این سندرم مشاهده میشود، نارسایی و آسیبهای شدید کلیوی است.
اگر این مطلب برای شما مفید بوده است، مطالب و آموزشهای زیر نیز به شما پیشنهاد میشوند:
- مجموعه آموزشهای زیستشناسی
- آموزش زیستشناسی سلولی و مولکولی – مبانی و مفاهیم مقدماتی
- مجموعه آموزشهای علوم پزشکی
- لیپید چیست؟ -- به زبان ساده
- دستگاه گوارش انسان -- از صفر تا صد
- چرخه سلولی -- به زبان ساده
^^













در ازمایشات پلاکت خونم پایین اومده ایا رفع میشه یا نه