قارچ پوستی چیست ، چه علائمی دارد، چگونه ایجاد و درمان میشود؟
قارچهای بیماری زا باعث ایجاد بیماری در انسان یا موجودات دیگر میشوند. تقریباً 300 قارچ برای انسان بیماریزا شناخته شدهاند. اگرچه قارچها یوکاریوت هستند، بسیاری از قارچهای بیماریزا میکروارگانیسم محسوب میشوند. در این مطلب درباره دستهای از قارچهای بیماریزا که اختصاصا پوست را دچار مشکل میکنند، علائم بیماریهای پوستی ناشی از قارچ و درمان قارچ پوستی بحث کردهایم.

قارچ چیست؟
«قارچ» (Fungus) هر عضوی از گروه موجودات یوکاریوتی است که شامل میکروارگانیسمهایی مانند مخمرها و کپکها است. این ارگانیسمها، جدا از سایر فرمانروهای یوکاریوتی طبقهبندی میشوند. قارچها اغلب در خاک رشد میکنند و بعضی اوقات به گیاهانی مانند خزه شباهت دارند. اکنون قارچها به عنوان یک فرمانروی جداگانه در نظر گرفته میشوند که به نظر میرسد از حدود یک میلیارد سال پیش (تقریباً با شروع عصر نئوپروتروزوییک) از آن جدا شدهاند. برخی از ویژگیهای ریختشناسی، بیوشیمیایی و ژنتیکی قارچها با ارگانیسمهای دیگر مشترک است، در حالی که برخی دیگر منحصر به قارچها هستند.
یکی از مشخصههای قارچها وجود کیتین در دیواره سلولی آنها است. قارچها مانند حیوانات، هتروتروف هستند یعنی غذای خود را با جذب مولکولهای محلول، به طور معمول با ترشح آنزیمهای گوارشی در محیط خود به دست میآورند. قارچها فتوسنتز نمیکنند. رشد وسیله حرکتی آنها است، به جز اسپورها (تعداد کمی از آنها تاژکدار هستند) که ممکن است از طریق هوا یا آب عبور کنند. قارچها اصلیترین تجزیه کنندههای سیستمهای زیستمحیطی هستند.
قارچ پوستی چیست؟
قارچ بیماریزا نوعی میکروب است. آنها میتوانند به اندازه لکههای ریز و به سختی قابل مشاهده باشند که در هوا شناور هستند. بسیاری از قارچها در محیط زیست و حتی سطح بدن موجودات وجود دارند و معمولاً مشکلی ایجاد نمیکنند. با این حال گاهی اوقات میتوانند جا به جا شده و در مکانهایی مانند پوست، ناخن، بین انگشتان پا و ناحیه واژن که نباید قرار بگیرند، مستقر شوند و رشد کنند.
عفونت ناشی از قارچ پوستی حتی در افرادی که نسبتاً سالم هستند نیز ممکن است اتفاق بیفتد. بدن فردی که در حال مبارزه با سرطان یا شیمی درمانی است، سیستم ایمنی ضعیفی دارد، همچنین مناطقی از پوست مرطوب یا عرق کرده برای رشد کاندیدا ایدهآل است. بنابراین، در چین خوردگیهای پوست مانند کشاله ران و زیر بغل وجود دارند. همچنین میتواند روی پوست بین انگشتان دست و پا و گوشههای دهان رشد و ایجاد عفونت پوستی کنند.
قارچ پوستی کاندیدا
کاندیدا نوعی قارچ است که می تواند باعث ایجاد عفونت در پوست شما شود. در شرایط طبیعی، پوست ممکن است به صورت طبیعی میزبان مقدار کمی از این قارچ باشد. مشکلات زمانی بوجود میآیند که شروع به تکثیر کند و رشد بیش از حد ایجاد کند. براساس مراکز کنترل و پیشگیری بیماری (CDC)، بیش از 150 گونه کاندیدا وجود دارد و بیش از 40 گونه مختلف آن باعث ایجاد بیماری در انسان میشوند که کاندیدا آلبیکانس شایعترین آنها است. با این حال، بیشتر عفونتها توسط گونهای به نام «کاندیدا آلبیکانس» (Candida albicans) ایجاد میشوند. انواع عفونتهای پوستی ناشی از قارچ کاندیدا شامل موارد زیر هستند:
- برفک دهانی (Oral Thrush)
- عفونت قارچی واژن (Vaginal Yeast Infection)
- بثورات پوشک (Diaper Rash)
بر اساس CDC، هفتاد و پنج درصد از زنان بزرگسال در برخی موارد به عفونت ناشی از مخمر مبتلا میشوند. تحقیقات ایدز و ویروسهای خونی انسانی معتمد خاطرنشان میکند که 90 درصد از افراد مبتلا به ایدز در دهان دچار برفک دهانی یا کاندیدا میشوند. این مورد به ندرت در بزرگسالان دارای سیستم ایمنی سالم اتفاق میافتد. کاندیدیازیس تهاجمی هنگامی رخ میدهد که کاندیدا وارد جریان خون میشود.
عوامل ابتلا به قارچ کاندیدا چه هستند؟
عفونتهای پوستی کاندیدا میتوانند تقریباً در هر ناحیهای از بدن رخ دهند اما بیشتر در مناطق بین ریشه دیده میشوند. این جایی است که دو ناحیه پوستی با هم اصطکاک دارند. چنین مناطقی شامل زیر بغل، کشاله ران و چینهای پوستی و همچنین ناحیه بین انگشتان و انگشتان پا است. قارچ در شرایط گرم، مرطوب و سرشار از عرق رشد میکند.
به طور معمول، پوست به عنوان یک مانع موثر در برابر عفونت عمل میکند. با این حال، هرگونه بریدگی یا تجزیه در لایههای سطحی پوست ممکن است شرایط را برای عفونت قارچی فراهم کند. در صورت مساعد شدن شرایط تکثیر، کاندیدا بیماریزا میشود یا قادر به ایجاد بیماری است. آب و هوای گرم و مرطوب، بهداشت نامناسب یا لباس محدود ممکن است این شرایط را ایجاد کنند. اینها تنها عوامل خطر نیستند که باید در نظر گرفته شوند. عفونتهای کاندیدا در موارد زیر شیوع بیشتری دارند:
- نوزادان
- ابتلا به اضافه وزن و چاقی
- ابتلا به دیابتی
- افراد مبتلا به کم کاری تیروئید
- افراد مبتلا به اختلالات التهابی
- ضعف سیستم ایمنی
- کار در محیط مرطوب
- بارداری
- داروهای خاصی مانند کورتیکواستروئیدهای موضعی، قرص ضد بارداری و آنتیبیوتیکها
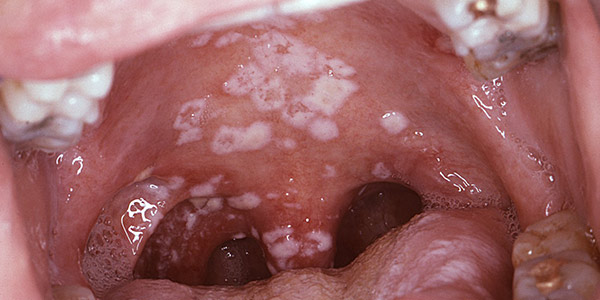
برفک دهانی چیست؟
برفک دهانی هنگامی اتفاق میافتد که مخمر داخل دهان تکثیر شده و عفونت ایجاد کند. این بیماری به عنوان کاندیدیازیس دهانی یا کاندیدیازیس حفره حلقی نیز شناخته میشود. برفک دهان اغلب در نوزادان و کودکان رخ میدهد و باعث ایجاد برجستگیهای سفید یا مایل به زرد روی قسمت داخلی گونه و زبان یا سقف دهان میشود. این برجستگیها معمولاً با درمان از بین میروند. عفونت ناشی از برفک دهانی به طور معمول خفیف است و به ندرت مشکلات جدی ایجاد میکند. اما در افرادی که سیستم ایمنی ضعیفی دارند، میتواند به سایر قسمتهای بدن گسترش یابد و عوارض جدی ایجاد کند.
در مراحل اولیه برفک دهانی ممکن است هیچ علائمی نداشته باشد اما با شدید شدن عفونت، یک یا چند مورد از علائم زیر ممکن است مشاهده شوند:
- لکههای سفید یا زرد برجسته در قسمت داخلی لپ، زبان، لوزهها، لثه یا لبها
- خونریزی در صورت کنده شدن برجستگیها
- درد یا سوزش در دهان
- حس پنبه مانند در دهان
- خشک و ترک پوستی در گوشههای دهان
- مشکل در بلع
- طعم بد دهان
- از دست دادن حس چشایی
برفک دهان میتواند مری را تحت تأثیر قرار دهد، هرچند غیر معمول است. وقتی سیستم ایمنی بدن به درستی کار میکند، باکتریهای مفید در بدن کمک میکنند تا C. albicans تحت کنترل باشد. اما ضعف سیستم ایمنی یا به هم خوردن تعادل میکروارگانیسمها در بدن باعث میشوند که رشد قارچ از کنترل خارج شود. برفک دهان یک عفونت فرصت طلب شایع در افراد مبتلا به ایدز است. دیابت، سرطان، شیمی درمانی، پیوند عضو و مصرف داروهای سرکوبکننده سیستم ایمنی، از جمله عوامل مستعد کننده ابتلا به برفک دهان هستند.
برفک دهان قابل انتقال به بخشهای دیگر بدن است و همچنین میتواند بین افراد سرایت کند. برفک دهانی، عفونت قارچی واژن یا عفونت قارچی اندام تناسلی، از طریق رابطه جنسی قابل انتقال هستند. همچنین ابتلا به این عفونت در بارداری احتمال ابتلای نوزاد حین زایمان طبیعی یا شیردهی را بالا میبرد. وقتی C. albicans از فردی به فرد دیگر منتقل میشود، لزوما برفک دهانی یا انواع دیگر عفونت مخمر را ایجاد نمیکند. همچنین، از آنجا که C. albicans در محیط بسیار رایج است، ایجاد عفونت مخمری به این معنا نیست که لزوماً از شخص دیگری انتقال یافته است.
در برخی موارد برای تأیید تشخیص، با برداشتن یک بخش کوچک از منطقه آسیب دیده نمونهبرداری و سپس نمونه برای آزمایش C. albicans به آزمایشگاه ارسال میشود. اگر پزشک مشکوک به برفک دهانی در مری باشد، ممکن است برای تأیید تشخیص از روش سواپ گلو یا آندوسکوپی استفاده کند. برای کشت سواپ گلو، پزشک با استفاده از سواپ پنبه نمونه بافتی را از پشت گلو میگیرد. برای انجام آندوسکوپی، پزشک یک لوله نازک با نور و دوربین متصل به آن را از طریق دهان و مری وارد و مخاط داخل آنها را بررسی میکند.
برای درمان برفک دهان، یک یا چند دارو تجویز میشوند:
- فلوکونازول (Diflucan)
- کلوتریمازول (Mycelex Troche)
- نیستاتین (Nystop، Nyata)، دهان شویه ضد قارچ
- ایتراکونازول (Sporanox) داروی ضد قارچ خوراکی است که برای برفک دهان مقاوم و افراد مبتلا به HIV
- آمفوتریسین B (AmBisome ،Fungizone)، برای درمان موارد شدید برفک دهان
با شروع درمان، برفک دهانی معمولاً طی دو هفته برطرف میشود اما در بعضی موارد عود میکند. برای بزرگسالانی که موارد عود برفک دهانی دارند و علت مشخصی ندارد، ارائه دهنده خدمات بهداشتی درمانی آنها را از نظر بیماریهای زمینهای که ممکن است در برفک موثر باشند، ارزیابی میکند. نوزادان ممکن است در سال اول زندگی خود چندین دوره برفک دهانی داشته باشند.
عفونت قارچی واژن چیست؟
عفونت قارچی در ناحیه واژینال که به نام کاندیدیازیس نیز شناخته میشود، یک بیماری شایع است. واژن به طور طبیعی حاوی باکتریها و برخی سلولهای مخمری است. اما وقتی تعادل باکتریها و مخمر تغییر میکند، تکثیر زیاد باعث ایجاد عفونت و اختلال در عملکرد پوست میشود. درمان عفونت مخمر واژن میتواند علائم را طی چند روز تسکین دهد. در موارد شدیدتر، ممکن است درمان 2 هفته طول بکشد. عفونتهای مخمر واژن عفونت مقاربتی (STI) در نظر گرفته نمیشوند، که معمولاً به عنوان بیماری مقاربتی (STD) شناخته میشود.
تماس جنسی میتواند آن را گسترش دهد اما زنانی که از نظر جنسی فعال نیستند نیز امکان ابتلا دارند. عفونتهای مخمر واژن دارای علائم مشترکی مانند خارش واژن، تورم اطراف واژن، سوزش هنگام ادرار یا رابطه جنسی دردناک، قرمزی پوست ناحیه، راش و ترشحات سفید مایل به خاکستری هستند. مدت زمان عدم رسیدگی و درمان عفونت قارچی واژن، تأثیر مستقیمی بر شدت علائم دارد. عوامل مختلفی میتوانند باعث ایجاد عفونت مخمر شوند از جمله:
- مصرف بیرویه یا طولانیمدت آنتیبیوتیکها که میزان لاکتوباسیلوس در واژن را کاهش میدهند.
- بارداری
- دیابت کنترل نشده
- سیستم ایمنی ضعیف
- عادات غذایی نامناسب از جمله مصرف زیاد کربوهیدرات
- عدم تعادل هورمونی نزدیک به چرخه قاعدگی
- کمبود خواب
این عفونت به راحتی قابل درمان است اما در صورت عود مداوم یا مقاومت عفونت قارچی واژن در مقال درمانهای متداول نیاز به آزمایش کشت برای تعیین دقیق گونه قارچی کاندیدا است.

قارچ پوستی تینه آ
تینه آ (Tinea) نام گروهی از بیماریها است که توسط درماتوفیتها ایجاد میشوند. این قارچها به کراتین موجود در ساختار مو، ناخن و پوست حمله میکنند. تینهآ خارش پا و خارش کشاله ران را شامل میشود. این عفونتها معمولاً خفیف اما آزاردهنده هستند. این قارچ با لمس فرد آلوده، از سطح مرطوب مانند کف و دوش حمام یا حتی از حیوان خانگی قابل انتقال است. انواع بیماریهایی که در این گروه قرار دارند عبارتند از موارد زیر:
- پای ورزشکار (Athlete’s Foot): قارچ «تینهآ پدیس» (Tinea pedis) ایجاد کننده این بیماری است.
- قارچ کشاله ران (Jock Itch): عامل ایجاد آن «قارچ تینهآ کروریس» (Tinea cruris) است.
- عفونت کرم حلقوی (Ringworm): عوامل ایجاد آن روی بدن «تینهآ کورپوریس» (Tinea corporis) و روی سر «تینهآ کاپیتیس» (Tinea capitis) هستند.
اسامی گونههای این قارچ بر اساس منطقه ایجاد عفونت هستند.
پای ورزشکار چیست؟
پای ورزشکار نیز یک عفونت قارچی مسری است که روی پوست پا تأثیر میگذارد. همچنین میتواند به ناخنهای پا و دستها گسترش یابد. به عفونت قارچی پای ورزشکار گفته میشود زیرا معمولاً در ورزشکاران دیده میشود. پای ورزشکار عفونت جدی نیست اما گاهی اوقات درمان سختی دارد خصوصا در افرادی که مبتلا به شرایط زمینهای مانند دیابت یا سیستم ایمنی ضعیف هستند. علائم پای ورزشکار عبارتند از:
- خارش، سوزش و سوزن سوزن شدن بین انگشتان پا یا کف پا
- تاول روی پا که خارش دارد
- ترک خوردن و پوستهریزی پوست بین انگشتان پا و کف پا
- خشکی پوست کف یا کنارههای پای
- پوست تازه روی پا
- بیرنگ، ضخیم و شکننده شدن ناخن پا
- جدا شدن ناخنهای پا از بستر (گوشت) ناخن
پای ورزشکار میتواند در برخی موارد منجر به عوارض شود. عوارض خفیف شامل واکنش آلرژیک به قارچ است که میتواند منجر به تاول پا یا دست شود. همچنین ممکن است عفونت قارچی پس از درمان برگردد. در صورت ایجاد عفونت باکتریایی ثانویه، عوارض شدیدتری مانند تورم، دردناکی و چرک در نواحی آلوده و علائم سیستمیک مانند تب وجود داشته باشند. همچنین ممکن است عفونت باکتریایی به سیستم لنفاوی گسترش یابد. داروهای ضد قارچ موضعی OTC بسیاری مانند موارد زیر، برای درمان این قارچ پوستی مفید هستند:
- میکونازول (دسنکس)
- تربینافین (Lamisil AT)
- کلوتریمازول (Lotrimin AF)
- بوتنافین (Lotrimin Ultra)
- تولنفتات (تیناکتین)
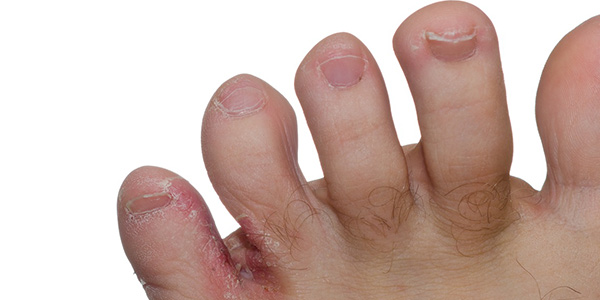
قارچ پوستی کشاله ران چیست؟
جک خارش، خارش جاک یا جاک ایچ یا قارچ پوستی در ناحیه کشاله ران، یک نوع عفونت ناشی از قارچ پوستی تینهآ کروزیس است که بیشتر در ناحیه کشاله ران و ران اتفاق میافتد و در مردان و پسران نوجوان شایع است. خارش جاک در درجه اول در کشاله ران دیده میشود اما ممکن است به رانهای داخلی، اندام تناسلی (از جمله آلت تناسلی، بیضه، لابیا و دهانه واژن) و مقعد گسترش یابد.
علائم و نشانههای خارش جک ممکن است از بین رفته و دوباره مشاهده شوند. علامت اصلی این عفونت پوستی بثورات قرمز خارشدار هستند که به طور معمول از ناحیه کشاله ران یا اطراف ران فوقانی ران شروع میشوند. بثورات ممکن است بعد از ورزش یا سایر فعالیتهای بدنی بدتر شده و به باسن و شکم گسترش یابند. ناحیه مبتلا ممکن است پوسته پوسته یا ترک خورده به نظر برسد. گاهی مرز خارجی بثورات کمی برجسته و تیره میشوند.
در برخی موارد، پزشک ممکن است از بین بردن سلولهای پوستی ناحیه مورد نظر را برای تشخیص بیماری استفاده کند. این امر همچنین ممکن است به رد سایر اختلالات پوستی مانند پسوریازیس کمک کند. مانند سایر عفونتهای تینهآ، خارش جک ناشی از قارچهای کپک مانند است که به عنوان درماتوفیت شناخته میشوند. این قارچهای میکروسکوپی روی پوست و همچنین موها و ناخنها زندگی میکنند. از علائم شایع آن قرمزی، درد و بوی بد ناحیه مبتلا هستند.
گرچه خارش جک ممکن است آزار دهنده باشد اما به طور معمول یک عفونت خفیف محسوب میشود و در بسیاری از موارد بدون هیچ درمانی برطرف می شود. اما درمان به موقع علائم را به حداقل میرساند و از گسترش عفونت جلوگیری میکند. اکثر افراد با استفاده از داروهای موضعی ضد قارچ و تمیز و خشک نگه داشتن ناحیه آسیب دیده بهبود مییابند. برای تخفیف علائم این نوع قارچ پوستی می توان روشهای زیر را امتحان کرد:
- کرم ضد قارچ بدون نسخه
- پودر یا اسپری خشک کننده و ضد تعریق و ضد حساسیت
- شستشو با شویندههایی با pH مناسب پوست
- رعایت بهداشت و خشک کردن بدن پس از استحمام و ورزش
- تعویض منظم لباس زیر و استفاده از لباسهایی با جنس نخی و خنک
قارچ کرم حلقوی چیست؟
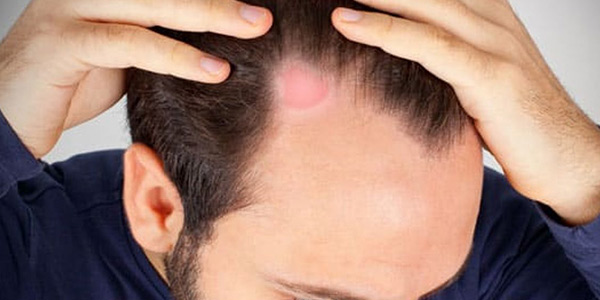
قارچ کرم حلقوی همچنین به نام درماتوفیتوز، عفونت درماتوفیت یا تینهآ نیز شناخته میشود. درماتوفیتوز عفونت پوستی ناشی از قارچی است که در بافتهای مرده مانند پوست، مو و ناخن زندگی میکند. عامل این نوع قارچ پوستی باعث خارش جاک و هم برای ایجاد پای ورزشکار نیز میشود. ضایعه ناشی از درماتوفیتوز معمولاً به دلیل شکلی که دارد به راحتی قابل مشاهده است. یک تکه قرمز که ممکن است خارش داشته باشد یا پوسته پوسته شود، با گذشت زمان اغلب به یک تکه پوست حلقهای شکل برجسته تبدیل خواهد شد و حتی ممکن است به چندین حلقه گسترش یابند.
قسمت بیرونی این حلقه قرمز است و ممکن است برجسته یا ناهموار به نظر برسد، در حالی که قسمت داخلی حلقه کاملاً تمیز باقی میماند یا پوسته پوسته میشود. درماتوفیتوز بسیار مسری است و میتواند از طریق تماس پوست به پوست یا از تماس با حیوانات خانگی مانند سگ منتقل شود. این قارچ همچنین ممکن است روی اشیا مانند حوله، لباس و برس زنده بماند و همچنین میتواند خاک و گل را آلوده کند. علائم سایر بیماریهای پوستی ممکن است مانند درماتوفیتوز باشند.
بنابراین پزشکان معمولاً برای تشخیص دقیق از پوست نمونهبرداری میکنند. پزشکان پس از تأیید تشخیص، بسته به شدت علائم، درمان را توصیه میکنند. کرمها و پمادهای دارویی اغلب برای درمان بسیاری از موارد درماتوفیتوز کافی هستند و ممکن است بدون نسخه باشند. درماتوفیتوز پوست سر یا درماتوفیتوز شدید ممکن است به داروهای تخصصیتر و نسخهای نیاز داشته باشند. تمیز و خشک نگه داشتن پوست، پوشیدن صندل در استخرهای عمومی و ورزشگاهها، عدم استفاده از وسایل و حولههای مشترک به جلوگیری از عفونت کمک میکنند.
عفونتهای قارچی در انسان شایع هستند و اگر به سرعت و به درستی درمان شود خیلی جدی نیست. هر کسی که دارای سیستم ایمنی ضعیف باشد ممکن است به احتمال زیاد به عفونت قارچی مبتلا شود و همچنین هرکسی که آنتیبیوتیک مصرف میکند. درمان سرطان و دیابت هم ممکن است فرد را مستعد عفونتهای قارچی کند. بیشتر عفونتهای قارچی پوستی با کرمهای بدون نسخه یا نسخه پزشک قابل درمان هستند. عفونتهای شدید ممکن است به روشهای اضافی نیاز داشته باشند.
اقدام پیشگیرانه میتواند تا حد زیادی به جلوگیری از عفونتهای قارچی پوست کمک کند. همیشه بهتر است در اولین علامت عفونت به پزشک اطلاع دهید تا از عوارض احتمالی جدی جلوگیری شود. با کار مستقیم با پزشک، بیشتر موارد عفونتهای قارچ پوستی به راحتی قابل درمان هستند. درماتوفیتهایی که باعث ایجاد درماتوفیتوز میشوند شایع و مسری هستند که پیشگیری را دشوار میکند. از آنجا که کودکان در برابر عفونت حساستر هستند، باید خطرات به اشتراکگذاری برس و سایر وسایل شخصی به کودکان آموزش داده شود.
رعایت نکات بهداشتی به جلوگیری از شیوع درماتوفیتوز کمک میکنند. تشخیص ابتلای حیوانات به این قارچ پوستی دشوار است اما علامت شایع عفونت کچلی سکهای است. از نوازش حیواناتی که لکههای پوستی مشکوک دارند، خودداری کنید. معاینات منظم را برای همه حیوانات خانگی انجام دهید و از دامپزشک بخواهید که ابتلا به این بیماری را بررسی کند.
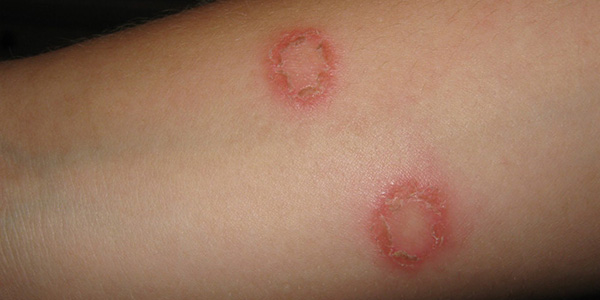
قارچ درماتوفیت چیست؟
درماتوفیت نوعی قارچ است که به لایه سطحی پوست، مو یا ناخن حمله میکند. سه جنس از این قارچ که معمولاً در عفونت پوستی درگیر هستند:
- تریکوفیتون (در عفونتهای پوست، ناخن و مو)
اپیدرموفیتون (عفونتهای پوستی و ناخن)
میکروسپوروم (عفونتهای پوستی و مویی)
عفونت درماتوفیتها معمولاً به نام کچلی سکهای شناخته میشود. همچنین میتواند به عنوان خارش جک در کشاله ران یا ران داخلی ظاهر شود. روی پوست سر و ساقههای شکننده مو ایجاد میشود که به راحتی میریزند.
پیتریازیس ورسیکالر یا قارچ رنگی بدن
«تینهآ ورسیکالر» (Tinea Versicolor) که به آن «پیتریازیس ورسیکلر» (Pityriasis Versicolor) نیز گفته میشود، قارچ پوستی شایعی است که در صورت افزایش تکثیر، ایجاد عفونت میکند. برخی از عوامل از جمله هوای گرم و مرطوب، پوست چرب، تغییرات هورمونی و سیستم ایمنی ضعیف میتوانند منجر به تکثیر زیاد این قارچ شوند که با رنگدانههای طبیعی پوست تداخل میکنند به صورت ضایعات پوستی با رنگ تیره یا روشنتر از رنگ طبیعی پوست هستند یا ممکن است قرمز، قهوهای یا صورتی باشند.
ممکن است این لکهها به مرور وسعت پیدا کنند و به یکدیگر نزدیکتر شوند و با به هم پیوستن، لکههای بسیار بزرگی روی سطح پوست ایجاد کنند. مناطقی که بیشتر تحت تأثیر پیتریازیس ورسیکالر قرار میگیرند شامل پشت، قفسه سینه، بازوها، گردن و شکم هستند. بیشتر در نوجوانان و بزرگسالان جوان رخ میدهد. قرار گرفتن در معرض آفتاب ممکن است تینهآ ورسی کالر را بیشتر نمایان کند. تینهآ ورسیکالر دردناک و مسری نیست.
استفاده از کرمها، لوسیونها یا شامپوهای ضد قارچ میتوانند به درمان تینهآ ورسیکالر کمک کنند اما حتی پس از درمان موفقیتآمیز، ممکن است رنگ پوست برای چندین هفته یا چند ماه ناهموار باشد. تینهآ ورسیکالر اغلب به خصوص در هوای گرم و مرطوب عود میکند. اگرچه این قارچ پوستی ممکن است ناخوشایند به نظر برسد و لکهها گاهی خارشدار باشند، پیتریازیس ورسیکالر بیضرر است اما فقط با درمان اختصاصی تحت نظر پزشک قابل درمان است.
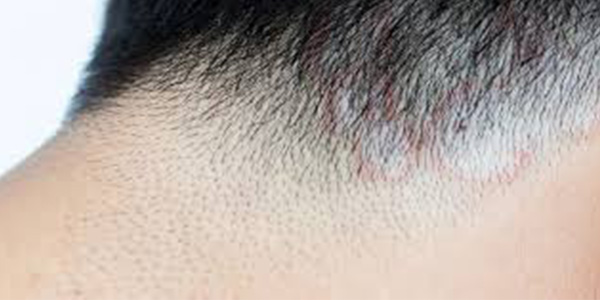
پیتریازیس ورسیکالر توسط نوعی مخمر به نام «مالسزیا» (Malassezia) ایجاد میشود. این مخمر روی پوست بیش از 90 درصد بزرگسالان یافت میشود بدون اینکه مشکلی ایجاد کند اما اگر این مخمر بیش از حد تکثیر کند، پیتریازیس ورسیکالر ایجاد میشود. فاکتورهای متعددی در افزایش استعداد فرد برای ابتلا به این قارچ پوستی موثر هستند:
- زندگی در محیط گرم و مرطوب
- تعریق بیش از حد
- استفاده از کرم، پانسمان یا لباسی که به پوست اجازه تنفس نمیدهد.
- سوء تغذیه
- داشتن سیستم ایمنی ضعیف
- سن زیر ۲۰ سال
ابتلا به پیتریازیس ورسیکالر مربوط به بهداشت ضعیف نیست. این بیماری نمیتواند از فردی به فرد دیگر منتقل شود و واگیردار نیست زیرا بیشتر افراد از قبل مخمر مالاسزیا را بر روی پوست خود دارند. پیتریازیس ورسیکالر با داروهای ضد قارچ قابل درمان است که به صورت شامپو، کرم و قرص موجود هستند. شامپوهای ضد قارچ (مانند شامپوی کتوکونازول یا سولفید سلنیوم) اغلب اولین درمانی هستند که برای این قارچ پوستی توصیه میشوند.
در اکثر موارد، داروهای موضعی باید قبل از شستشو، به مدت 5 تا 10 دقیقه روی پوست آسیبدیده بمانند. این کار معمولاً باید هر روز به مدت 5 تا 7 روز تکرار شود. هنگام استفاده از این شامپوها، به ویژه سولفید سلنیوم، ممکن است خشکی یا تحریک پوستی ایجاد شوند که در این صورت میتوان قبل از استفاده شامپو را با آب رقیق کرد.
اگر فقط مناطق کوچکی از پوست تحت تأثیر قرار گیرند، پزشک ممکن است کرم ضد قارچ تجویز کند که معمولاً یک یا دو بار در روز و به مدت چند هفته در ناحیه مبتلا مصرف میشوند. برخی از افراد هنگام استفاده از این کرمهای ضد قارچ احساس سوزش میکنند، اما این معمول نیست. اگر ناحیه وسیعی از پوست دچار عفونت شده باشد یا به سایر درمانها پاسخ نداده باشد، گزینه بعدی استفاده از داروی ضد قارچ خوراکی است که معمولا یک بار در روز و به مدت ۱ الی ۴ روز استفاده میشوند.
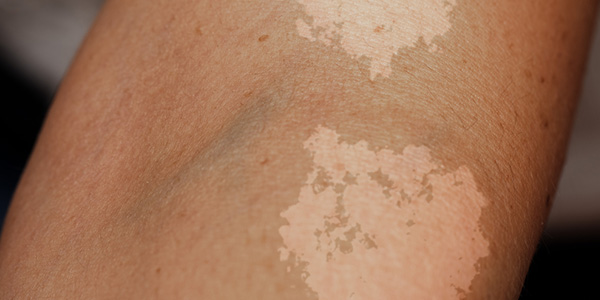
عوارض جانبی این قرصها غیرمعمول هستند، اگرچه برخی از افراد هنگام مصرف آنها مشکلاتی مانند بثورات، احساس بیماری و درد شکمی را تجربه میکنند. پیتریازیس ورسیکالر گاهی اوقات میتواند با ویتیلیگو اشتباه گرفته شود زیرا هر دو باعث تغییر رنگ پوست و لکه میشوند. برخی از تفاوتهای این دو نوع مشکل پوستی عبارتند از:
- ویتیلیگو اغلب در هر دو طرف بدن به طور همزمان ایجاد میشود، در حالی که پیتریازیس ورسیکالر ممکن است لزوما چنین الگویی نداشته باشد.
- پوست مبتلا به ویتیلیگو معمولاً دارای بافت طبیعی است، در حالی که مناطق تحت تأثیر پیتریازیس ورسیکلر معمولاً کمی پوسته پوسته هستند.
- ویتیلیگو بیشتر در اطراف دهان، چشمها، انگشتان، مچ، زیر بغل و کشاله ران دیده میشود، در حالی که پیتریازیس ورسیکالر بیشتر در پشت، قفسه سینه، بازوها، گردن و شکم ایجاد شود.
پیشگیری از قارچ پوستی
برای به حداقل رساندن خطر قارچ پوستی بهتر است موارد زیر رعایت شوند:
- مناطقی را که شیوع قارچ پوستی در آنها بالاتر است را همیشه تمیز و خشک نگه دارید.
- از لباس و ملحفههای نخی و خنک که هوا را عبور میدهند استفاده کنید.
- بهتر است لباسهای که مدت زمان زیادی بر تن دارید، سبک، گشاد و جاذب رطوبت بپوشید.
- اگر چاقی در ایجاد یا عود قارچ پوستی نقش دارد، کاهش وزن ممکن است کمک کند.
- از تماس طولانی مدت بدن با لباس مرطوب خودداری و پوشک یا پدهای بهداشتی را به محض خیس شدن عوض کنید.
- پس از ورزش تنها خشک کردن بدن کافی نیست، بهتر است بدن حتما با آب گرم و شوینده مناسب پوست بعد از تعریق شستشو شود.
- برای تقویت سیستم ایمنی و بهبود دیابت با پزشک مشورت کنید.
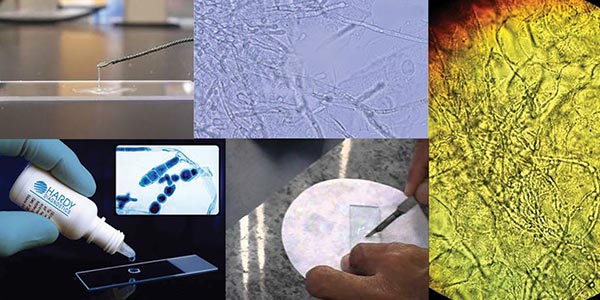
تست koh چیست؟
تست KOH برای کاندیدا آلبیکانس، همچنین به عنوان یک آمادهسازی هیدروکسید پتاسیم یا آمادگی KOH شناخته میشود، یک آزمایش سریع و ارزان قارچی برای تمایز علائم درماتوفیت و کاندیدا آلبیکانس از سایر اختلالات پوستی مانند پسوریازیس و اگزما است. عفونت مخمر کاندیدا با استفاده از خراش بافت دهان (برفک دهان)، واژن (واژینیت) و پوست (کاندیدیازیس) با آزمایش KOH قابل شناسایی هستند.
آزمایش KOH برای قارچ به صورت سرپایی انجام میشود و بیماران نیازی به آمادهسازی قبلی ندارند و نتیجه معمولاً همان روز یا ۲۴ ساعت بعد آماده است. آزمایش KOH ممکن است توسط پزشک، پرستار، همکار پزشک یا تکنسین آزمایشگاه پزشکی انجام شود. در صورت نياز به کشت قارچ، آزمايش در مراحل زیر و توسط متخصص ميکروبشناسی انجام میشود:
- نمونه پوست، ناخن یا مو از ناحیه آلوده بر روی بیمار جمع میشود. برای نمونههای پوستی، از چاقوی جراحی یا لبه لام شیشهای برای تراشیدن آرام پوستههای ناحیه آلوده استفاده میشود. برای نمونه مو، از فورسپس جهت از بین بردن ساقهها و فولیکولهای مو از محل آلوده استفاده میشود. مواد تراش داده شده در یک ظرف استریل درپوشدار قرار میگیرند.
- خراشها مستقیماً روی اسلاید میکروسکوپ قرار میگیرند و با 10 یا 20 درصد هیدروکسید پتاسیم پوشانده میشوند.
- برای حل شدن سلولهای پوستی، مو و بقایا، اسلاید تا زمان روشن شدن، به طور معمول بین پنج تا پانزده دقیقه، باقی میماند.
- برای افزایش پاکسازی میتو ان به اسلاید دی متیل سولفوکسید اضافه کرد. برای آسان تر دیدن قارچها میتوان لکه آبی پنبهای لاکتوفنول اضافه کرد.
- اسلاید به آرامی گرم می شود تا عملکرد KOH را تسریع کند.
- افزودن لکه سفید کالکو فلوئور به لام باعث فلورسنت شدن قارچها میشود و شناسایی آنها در زیر میکروسکوپ فلورسانس را آسان میکند.
- برای خواندن، اسلاید زیر میکروسکوپ قرار میگیرد.
درمان قارچ پوستی چیست؟
درمان عفونتهای ناشی از قارچ پوستی به طور کلی ساده است. طول دوره درمان بستگی به نوع عفونت قارچی، شدت عفونت و وضعیت سلامتی عمومی، قدرت سیستم ایمنی و داروهای مصرفی فرد دارد. درمان برخی از انواع قارچ پوستی مانند برفک واژن طی دوره کوتاهی به اندازه چند روز انجام میشود اما برخی دیگر مانند عفونت حلقوی پوست سر، نیاز به حدود ۸ هفته درمان دارند.
انواع مختلفی از داروهای ضد قارچ به صورت شامپو، صابون جامد، کرم، اسپری، محلول و داروهای خوراکی یا تزریقی طراحی شدهاند که بر اساس محل مبتلا و میزان عفونت کارایی دارند. مکانیسم عملکرد بیشتر داروهای ضد قارچ آسیب رساندن به دیواره سلولی قارچ است که باعث مرگ آن میشود. ضد قارچهای موضعی (کرم، محلول، لوسیون، پماد یا اسپری) برای درمان عفونتهای قارچی پوست قسمتهای مختلف بدن و ناخنها استفاده راحتتری دارند و از انواع آنها میتواند به موارد زیر اشاره کرد که با نامهای تجاری مختلفی عرضه میشوند:
- کلوتریمازول
- اکونازول
- کتوکونازول
- میکونازول
- تیوکونازول
- تربینافین
- آمورولفین
در صورت نیاز به دو عمل، یک کرم ضد قارچ پوستی با کرمهای دیگر ترکیب میشود. به عنوان مثال، یک کرم ضد قارچ اغلب با یک کرم استروئیدی ضعیف مانند هیدروکورتیزون برای درمان بثورات خاص استفاده میشود. کرم ضد قارچ عفونت را از بین میبرد و کرم استروئیدی التهاب ناشی از عفونت را کاهش میدهد. شامپوهای حاوی کتوکونازول گاهی برای کمک به درمان قارچ پوستی و برخی بیماریهای پوستی دیگر استفاده میشود.

برخی از داروهای ضد قارچ به عنوان پیشگیری برای درمان برفک واژن به ویژه کلوتریمازول، اکونازول، میکونازول و فنتیکونازول استفاده میشود. داروهای ضد قارچی که از راه دهان مصرف میشوند انواع مختلفی دارند مثلا میکونازول به صورت ژل خوراکی و نیستاتین به صورت مایع در دسترس هستند که برای درمان برفک دهان و گلو به دهان زده میشوند. تربینافین، ایتراکونازول، فلوکونازول، پوساکونازول و ووریکونازول به صورت قرص موجود هستند.
تربینافین معمولاً برای درمان عفونت ناخن استفاده میشود که معمولاً ناشی از قارچ tinea است. فلوکونازول معمولاً به عنوان جایگزین کرم ضد قارچ پوستی برای درمان برفک واژن کاربرد دارد. این دارو همچنین برای درمان و پیشگیری از عفونتهای قارچی خاص در بدن استفاده میشود. در این مجموعه دستهای از قارچها عامل عفونت پا، عفونت حلقوی سر و عفونت قارچی کشاله ران هستند.
تزریق ضد قارچ در صورت ابتلا به عفونت قارچی جدی در بدن این موارد ممکن است استفاده شوند. آمفوتريسين، فلوسيتوزين، ايتراكونازول، ووريكونازول، آنيدولافونگين، كاسپوفونژين و ميكافونگين داروهايي هستند كه گاهي به اين شكل مورد استفاده قرار میگيرند. انتخابی بستگی به نوع قارچ عامل عفونت دارد. این داروهای تخصصی برای افرادی که معمولاً در بیمارستان بستری و تحت کنترل هستند استفاده میشوند.
داروهای ضد قارچ پوستی با آنتیبیوتیکها (داروهای ضد باکتری) تفاوت دارند. مصرف زیاد آنتیبیوتیک نه تنها قارچ را درمان نمیکند بلکه با از بین بردن فلور طبیعی باکتریایی روی پوست و سطوح مخاطی، بدن را مستعد ابتلا به عفونتهای قارچی خواهد کرد. به عنوان مثال بسیاری از زنان پس از مصرف دورهای آنتیبیوتیک دچار برفک واژن میشوند.
داروهای ضد قارچ خوراکی
بیشترین کاربردها تربینافین برای عفونت ناخن، میکونازول و نیستاتین برای برفک دهان و فلوکونازول برای برفک واژن است. اینها معمولاً هیچ عارضه جانبی ایجاد نمیکنند. حتی میتوان فلوکونازول را بدون نسخه از داروخانه تهیه کرد، زیرا عوارض جانبی ناشی از آن نادر هستند.
برخی از داروهای ضد قارچ پوستی در تعداد کمی از افراد باعث مشکلات کبدی یا عوارض جانبی جدیتر میشوند. چند عارضه جانبی مشترک برخی از داروهای ضد قارچ که بیشتر مورد استفاده قرار میگیرند به شرح زیر هستند:
- تربینافین: دردهای شکمی، کاهش اشتها، احساس بیماری (حالت تهوع)، ناراحتیهای شکمی، اسهال، سردرد، بثورات پوستی، اختلال چشایی و دردهای عضلانی یا مفصلی
- فلوکونازول: حالت تهوع، درد در شکم، اسهال، نفخ، سردرد یا بثورات پوستی
- میکونازول: حالت تهوع، استفراغ یا بثورات پوستی
- نیستاتین: آسیب به بافت دهان
- ضد قارچ تزریقی: خطر ایجاد عوارض جانبی و گاهی اوقات مشکلات جدی دارند اما فقط برای درمان عفونتهای قارچی شدید استفاده میشوند.
طول درمان قارچ پوستی چقدر است؟
برای درمان عفونتهای قارچ پوستی مانند پای ورزشکار یا کرم حلقوی از کرم معمولاً حداقل به مدت دو هفته استفاده میشود. گاهی اوقات تا شش هفته به درمان با کرم نیاز است. عفونتهای قارچی ناخن در صورت مصرف قرص ضد قارچ مانند تربینافین، درمان معمولاً به مدت دو ماه انجام میشود.
عوارض جانبی داروهای ضد قارچ
برای داشتن لیست کاملی از نکات احتیاط و عوارض جانبی احتمالی، باید برگه راهنمای داروها را مطالعه کرد و از پزشک در مورد آنها سوال نمود. اینها معمولاً هیچ عارضه جانبی ایجاد نمیکنند و استفاده از آنها آسان است. گاهی اوقات برخی از افراد در جایی که از داروی ضد قارچ پوستی استفاده شده است، کمی دچار خارش، سوزش یا قرمزی میشوند. اگر این مورد شدید است، باید دیگر استفاده نکنید. گاهی اوقات، برخی از زنان پس از استفاده از محصولات ضد قارچی واژن، در اطراف واژن تحریک میشوند.
منع مصرف داروی ضد قارچ
به طور کلی همه افراد میتوانند از داروهای موضعی ضد قارچ پوستی بدون مشکل استفاده کنند. ضد قارچهای خوراکی به دلیل جذب شدن در خون قویتر از داروهای موضعی هستند اما در صورت استفاده از هر نوع داروی دیگر باید قبل از تجویز با پزشک مشورت کرد. همچنین، به صورت معمول کودکان خردسال نباید از قرصهای ضد قارچ استفاده کنند اما استفاده از کرمها مشکلی ندارند. افراد مسن باید قبل از استفاده از قرص ضد قارچ با پزشک خود مشورت کنند اما به طور کلی استفاده از کرمهای ضد قارچ خوب است و معمولاً به عموم توصیه میشود.












ضمنا داشتن خانم جوانی با این همه دانش و نوشتهها در این مرز و بوم مایه مباهات ماست. سپاسگزارم
با سپاس از زحمات شما، در خصوص قارچهایی که بیماران دیابتی به آن دچار میشوند توضیحی داده نشده. چه در خصوص علت پیدایش آن چه در درمان قارچ در بیماران دیابتی