اسکلت انسان – آناتومی، عملکرد و ناهنجاری ها
«اسکلت انسان» (Human Skeleton) چهارچوب داخلی بدن را میسازد. اسکلت انسان در بدو تولد از حدود 270 استخوان تشکیل شده و در بزرگسالی با همجوشی و اتصال برخی از این استخوانها به تعداد ۲۰۶ عدد کاهش مییابد. توده استخوان در اسکلت در حدود 21 سالگی به حداکثر تراکم خود میرسد. در این مطلب به آناتومی اسکلت انسان و عملکرد و برخی ناهنجاریهای رایج آن پرداختهایم.

انواع اسکلت بدن انسان
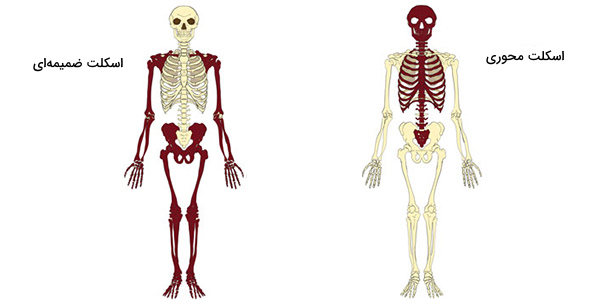
اسکلت انسان را میتوان به دو دسته اسکلت محوری و اسکلت ضمیمهای تقسیم کرد. اسکلت محوری شامل ستون مهرهها، دندهها، جمجمه و سایر استخوانهای مرتبط است. اسکلت ضمیمهای به اسکلت محوری اتصال دارد و از کمربند شانه، کمربند لگن و استخوانهای اندام فوقانی و تحتانی تشکیل میشود.
اسکلت محوری
«اسکلت محوری» (Axillary Skeleton) دارای 80 استخوان است و از اجزای زیر تشکیل میشود:
- ستون مهرهها: حدود ۳۲ تا ۲۴ استخوان ستون مهرهها را میسازند. تعداد مهرهها در انسانهای مختلف متفاوت است به عنوان مثال، 2 قسمت پایین، استخوان خاجی و استخوان دنبالچه ممکن است از نظر طول متفاوت باشند.
- بخشی از دندهها: 12 جفت دنده و جناغ
- جمجمه (Skull): شامل 22 استخوان و 7 استخوان همراه
وضعیت قائم انسان توسط اسکلت محوری حفظ میشود، که وزن را از سر، تنه و اندام فوقانی به اندامهای تحتانی در مفاصل ران منتقل میکند. استخوانهای ستون فقرات توسط بسیاری از رباطها پشتیبانی میشود. عضلات ستون فقرات نیز از این وضعیت حمایت کرده و برای تعادل مفید هستند.
وظایف اسکلت محوری عبارتند از:
ستون مهره ها
«ستون مهرهها» (Vertebral Column) یا «ستون فقرات» (Backbone) بخشی از اسکلت محوری و مشخصه مهرهداران است. طناب پشتی یا «نوتوکورد» (Notochord) در طنابداران که یک میله انعطافپذیر است، در انسان با ۳۳ قطعه استخوانی به نام مهره جایگزین شده است. ۲۴ مهره بالایی مفصلدار هستند و توسط دیسکهای بین مهرهای غضروفی از یکدیگر جدا میشوند که مانع از اصطکاک و آسیب مهرهها میشود.
۹ مهره پایینی در بزرگسالان، به صورت دو استخوان خاجی و دنبالچه به یکدیگر متصل شدهاند. مهرههای پشتی طوری روی یکدیگر قرار گرفتهاند که سوراخ روی بدنه آنها روی یکدیگر قرار گرفته است و نخاع درون مجرای ساخته شده قرار بگیرد. مهرههای مفصلدار با توجه به ناحیهای قرارگیری خود در ستون فقرات، نامگذاری میشوند و شامل ۵ دسته هستند:
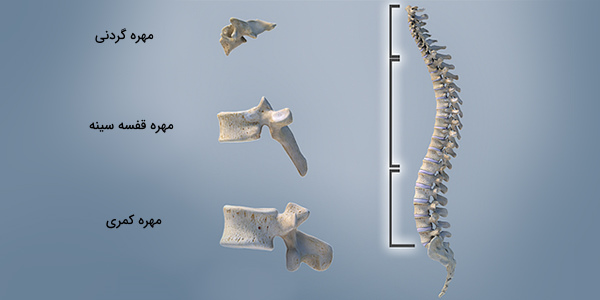
- ۷ مهره گردنی
- ۱۲ مهره قفسه سینه: هرکدام دو زائده عرضی دارند که به استثنای مهرههای 11 و 12، به دو دنده متصل میشوند.
- ۵ مهره کمری
- استخوان خاجی: حاصل اتصال ۵ مهره جنینی است.
- استخوان دنبالچه: از اتصال ۴ مهره جنینی به وجود آمده است.
تعداد مهرهها در یک ناحیه میتواند متغیر باشد اما به طور کلی این تعداد ثابت است. تعداد مهرههای ناحیه گردنی به ندرت ممکن است تغییر کند، در حالی که تفاوت تعداد مهرهها در ناحیه دنبالچه شایعتر است. رباطها همراستا با ستون مهرهها و در قسمت پشت و جلوی آن قرار گرفتهاند که به چرخش و حرکات عرضی مهرهها کمک میکنند.
ساختار مهره های اسکلت انسان
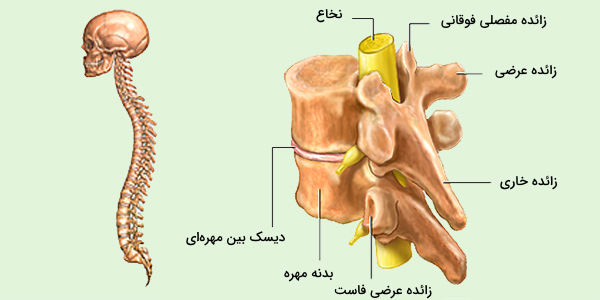
مهرهها در محل اتصال با یکدیگر دارای مفصل هستند تا به ستون فقرات قدرت، انعطاف و دامنه حرکت در جهتهای امکانپذیر را بدهند. مهرهها از نظر ساختاری بین گونههای مهرهداران یکسان هستند و بیشترین اختلاف بین حیوانات آبزی و سایر جانوران مهرهدار دیده میشود. هر مهره از دو قسمت تشکیل شده است:
- جسم مهره: یا تنه مهره، بخش جلویی مهره و یک توده استوانهای است. دیسکهای بین مهرهای در ستون فقرات روی جسم مهرهها قرار میگیرند و مهمترین وظیفه آنها، تحمل وزن بدن و کاهش آسیب ناشی از ضربه و حرکات به ستون مهرهها است.
- قوس: قوس مهره زاویه خلفی دارد، به این معنی که به سمت پشت قرار گرفته و دارای دو نیمقوس است. از اتصال دو انتهای این نیمقوسها به جسم مهره، سوراخی ایجاد میشود که در اتصال با یکدیگر مجرای نخاعی را به وجود میآورند. هر قوس مهرهای دارای هفت زائده است که عبارتند از:
- 1 زائده خاری
- 2 زائده عرضی
- 2 زائده مفصلی فوقانی
- 2 زائده مفصلی تحتانی
عملکرد مهره های ستون فقرات چیست؟
عملکرد مهرهها شامل موارد زیر است:
- حرکت
- حفاظت از نخاع
- پشتیبانی از عملکرد سیستم اسکلتی - عضلانی با تشکیل ستونی حمایتی
- تغذیه دیسکهای بین مهرهای از طریق صفحه رفلکس (رباط هیالین) که بدنه اسفنجی مهره را از هر دیسک جدا میکند.
اسکلت ضمیمه ای
«اسکلت ضمیمهای» (Appendicular Skeleton) دارای 126 استخوان و متشکل از اجزای زیر است:
- کمربندهای سینهای
- اندام فوقانی
- کمربند لگن یا لگن
- اندام تحتانی
وظیفه این بخش از اسکلت، امکان جابجایی و محافظت از ارگانهای دخیل در هضم، دفع و تولید مثل هستند. اسکلت ضمیمهای طی تکوین جنین، در فرآیند «استخوانسازی درونغضروفی» (Endochondral Ossification)، از غضروفها تشکیل میشود.
به دلیل تغییرات آناتومیک، وجود استخوانهای جانبی زیاد برای اسکلت انسان معمول است (استخوانهای جمجمه، دندههای گردن، دندههای کمر و حتی مهرههای اضافی کمر). بر خلاف اسکلت محوری، اسکلت ضمیمهای در بزرگسالی دچار همجوشی نمیشود و تعداد اجزای آن کاهش پیدا نمیکند که این مسئله، دامنه حرکتی بسیار بیشتری را در اسکلت ضمیمهای به وجود میآورد.
عملکرد اسکلت انسان چیست؟
اسکلت انسان ۶ عملکرد اصلی ایفا میکند:
- پشتیبانی: اسکلت انسان چهارچوبی برای پشتیبانی از تمام اندامهای داخلی و عضلات بدن است و شکل آن را حفظ میکند.رباطها و عضلات همراه، کف ساختمان لگن را به وجود میآورند. بدون دندهها، غضروفها و عضلات بین دندهای، ریهها فرو میریزند.
- حرکت: مفاصلی که استخوانها را به هم متصل کردهاند امکان حرکت را فراهم میکنند. برخی از این مفاصل دامنه حرکت بیشتری نسبت به بقیه دارند، به عنوان مثال مفصلهایی از نوع گوی و کاسه دامنه حرکتی بیشتری نسبت به مفصل محوریِ گردن دارند. حرکت توسط عضلات اسکلتی امکانپذیر میشود که در قسمتهای مختلف به استخوانها متصل میشوند.
عضلات، استخوانها و مفاصل مکانیک اصلی حرکت را فراهم میکنند. ارتباط بین استخوان و عضلات و کنترل حرکت نیز توسط سیستم عصبی انجام میگیرد. اعتقاد بر این است که کاهش تراکم استخوان انسان در دوران ما قبل تاریخ، باعث کاهش چابکی و مهارت حرکتی انسان و تغییر مسیر از شکار به کشاورزی، باعث کاهش قابل توجه تراکم استخوان انسان شدهاند.
- محافظت: اسکلت انسان به محافظت از بسیاری از اندامهای حیاتی داخلی در برابر آسیبها کمک میکند. به طور مثال جمجمه مانع از آسیب به مغز در اثر ضربه و حرکات شدید میشود. قفسه دندهها، ستون فقرات و جناغ از ریهها، قلب و عروق اصلی محافظت میکنند.
- تولید سلولهای خونی: استخوان محل خونسازی و تولید سلولهای خونی دیگر مانند گلبولهای سفید و پلاکتها است. در کودکان، خونسازى در درجه اول در مغز استخوانهاى بلند مانند استخوان ران و استخوان درشتنی رخ میدهد. در بزرگسالان، خونسازی عمدتا در لگن، جمجمه، مهرهها و جناغ انجام میشود.
- ذخیره مواد معدنی: ماتریکس استخوان میتواند کلسیم را ذخیره کند و همچنین در متابولیسم کلسیم نقش دارد. آهن به صورت فریتین در مغز استخوان ذخیره میشود بنابراین در متابولیسم آهن نقش دارد. با این حال، استخوانها به طور کامل از کلسیم ساخته نشدهاند، بلکه ساختار آنها مخلوطی از سولفات کندرویتین و هیدروکسی آپاتیت است که 70 درصد از استخوان را تشکیل میدهد.
- تنظیم غدد درونریز: سلولهای استخوانی هورمونی به نام استئوکلسین آزاد میکنند که در تنظیم قند خون (گلوکز) و رسوب چربی نقش دارد. استئوکلسین علاوه بر افزایش تعداد سلولهای تولیدکننده انسولین و کاهش ذخایر چربی، میزان ترشح و حساسیت به انسولین را نیز افزایش میدهد.
تفاوت اسکلت بدن زن و اسکلت بدن مرد چیست؟
اختلافات آناتومیک بین مردان و زنان در برخی قسمتهای بافت نرم بدن بسیار مشخص اما در این تفاوت در اسکلت انسان محدود است. اسکلت انسان به اندازه گونههای دیگر پستانداران، تحت تأثیر جنسیت نیست، اما تفاوتهای ظریف بین دو جنس در مورفولوژی جمجمه، دندان، استخوانهای بلند و لگن در انسان نیز دیده میشود.
به طور کلی، اجزای اسکلت بدن زن نسبت به اجزای متناظر خود در مردان، در یک جمعیت مشخص، کوچکتر هستند و مقاومت کمتری دارند. نمیتوان دقیق گفت که این تفاوت بین اسکلت انسان در دو جنس به دلایل ژنتیکی یا به علل محیطی است.
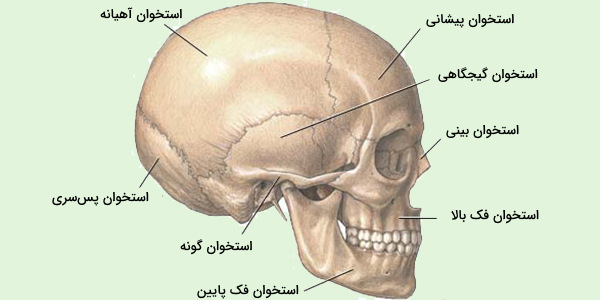
اسکلت جمجمه
جمجمه انسان از استخوانهای صورت تشکیل شده است. جمجمه، مغز را در فضای بزرگی به نام «Cranial Vault» محافظت میکند. جمجمه از ۸ استخوان به شکل صفحه تشکیل شده است که در مفاصل به یکدیگر اتصال دارند. علاوه بر این 14 استخوان صورت، قسمت جلویی و تحتانیِ جمجمه را تشکیل میدهند.
در جمجمه فضاهای اضافی و کوچکتری مانند حفرههای چشم، گوش داخلی، بینی و دهان را و همچنین سینوسها وجود دارند که حفرههایی خالی هستند. مهمترین استخوانهای صورت عبارتند از:
- استخوانهای فک بالا و پایین
- استخوان زیگوماتیک یا گونه
- استخوان بینی
تنوع صفات ریختشناسی جمجمه انسان، تفاوتهای این بخش از اسکلت را بین دو جنس نشان میدهد. از این تفاوتها میتوان به موارد زیر اشاره کرد:
- «خطوط پشت گردن» (Median Nuchal Line)
- «بخش پستانکی استخوان گیجگاهی» (Mastoid Part Of The Temporal Bone)
- «حاشیه فوقانی اندام» (Median Nuchal Line)
- «برجستگی بالای ابروها» (Supraorbital Ridge)
- «استخوان چانه» (Chin)
اسکلت دندانی
تغییر شکل دندان بین دو جنس در انسان در دندانهای نیش دیده میشود، اما به اندازه میمونهای تکامل یافته متفاوت نیست.
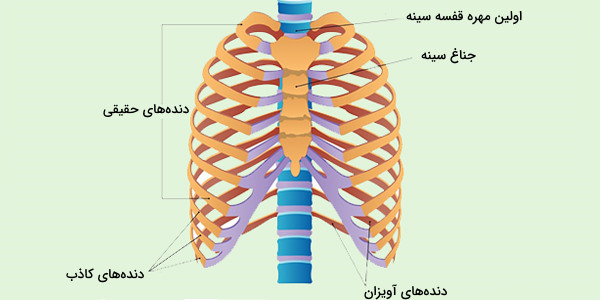
قفسه سینه
قفسه سینه از ۲۵ استخوان شامل 12 جفت دنده و جناغ تشکیل شده است. قفسه سینه از اندامهای حیاتی مانند قلب و ریه محافظت میکند. دندهها به شکل هلال هستند و یک انتهای آنها صاف و انتهای دیگر گرد است. انتهای گرد شده در مفاصل به مهره های قفسه سینه متصل میشوند و انتهای صاف هر دنده در محل جناغ و در جلوی قفسه سینه به یکدیگر میرسند.
هفت جفت دنده فوقانی با غضروفهای داخلی به جناغ متصل و به عنوان «دنده های حقیقی» (True Ribs) شناخته میشوند. دندههای ۸ تا ۱۰ «غضروف غیر جناغی» (Non-Costal Cartilage) دارند که آنها را به دندههای بالا متصل میکند و به همین دلیل به عنوان «دندههای کاذب» (False Ribs) شناخته میشوند. دو دنده آخر «دندههای شناور» نام دارند چون به جناغ یا دندههای دیگر اتصال ندارند و آویزان هستند.
طول دندهها از شماره ۱ به ۷ افزایش و سپس از آنجا تا جفت دنده شماره 12 کاهش مییابد. اولین دنده کوتاهترین، پهنترین، صافترین و منحنیترین است.
استخوان های دراز
به طور کلی، استخوانهای دراز در مردان بزرگتر از زنان هستند. محل اتصال عضلات روی استخوانهای بلند اغلب در مردان نسبت به زنان مقاومتر است و این نشاندهنده تفاوت توده عضلانی و رشد آن بین دو جنس است. تغییر شکل وابسته به جنس در استخوانهای بلند، به طور معمول با تجزیه و تحلیل های ریختشناسی مشخص میشود.
استخوان لگن
لگن انسان نسبت به استخوانهای دیگر، به ویژه در اندازه و شکل حفره لگن، ایلیا، بریدگیهای سیاتیک بیشتر و زاویه زیر شرمگاه، شکل جنسی بیشتری از خود نشان میدهد. از روش «Phenice» به طور معمول برای تعیین جنسیت اسکلت انسان، توسط انسانشناسان با دقت 96 تا 100 درصد در برخی از جمعیتها استفاده میشود.
لگن زنان در قسمت ورود و در ادامه پهنتر است تا امکان تولد نوزاد هنگام زایمان را فراهم کند. استخوان خاجی در لگن زنان به سمت داخل خم شده است تا به شکل یک «قیف» درآمده و برای عبور نوزاد از رحم به کانال زایمان فضای کافی داشته باشد.
ناهنجاری های اسکلتی
بسیاری از اختلالات به صورت مادرزادی، ارثی یا اکتسابی در اسکلت انسان به وجودمیآیند که دو مورد از رایجترین آنها پوکی استخوان و اسكولیوز هستند. در ادامه این مطلب ناهنجاریهای رایج و بیماریهای مربوط به اسکلت انسان و ستون فقرات را توضیح دادهایم.
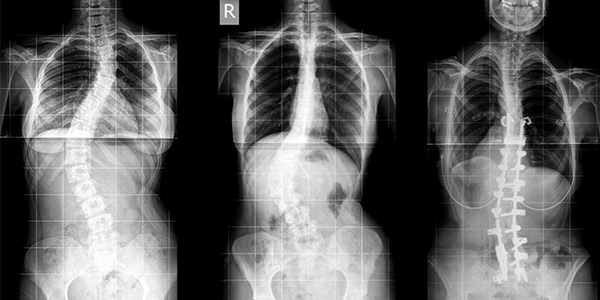
اسکولیوز ستون فقرات
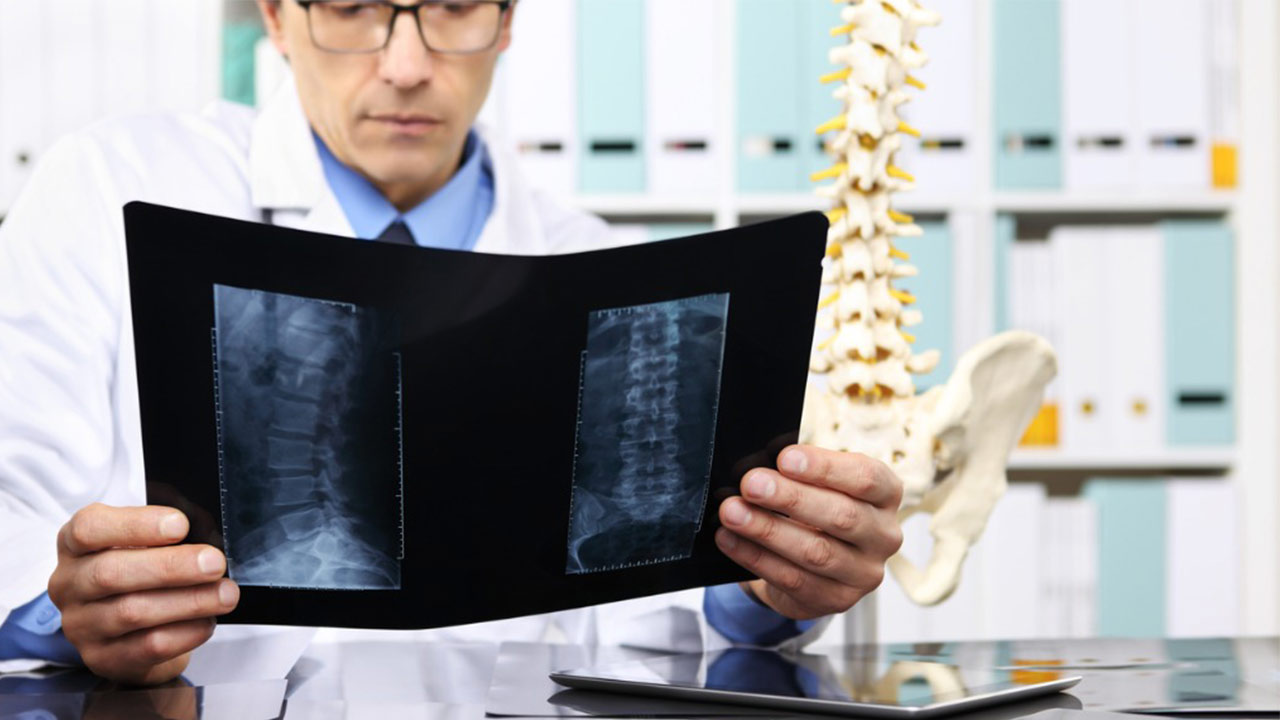
در بیماری «اسکولیوز» (Scoliosis) كمر به سمت پشت دچار یک انحنا میشود که در تصویر اشعه ایكس، محور ستون فقرات به شكل «C» یا «S» دیده میشود. این بیماری بیشتر در دوران بلوغ و در زنان شایع است.
آرتروز
آرتروز نوعی اختلال شامل التهاب یک یا چند مفصل است. در صورت ابتلا به آرتروز، مفصل یا مفاصل آسیب دیده ممکن است دچار درد شوند، در جهتهای غیرمعمول حرکت کنند یا به طور کامل بیحرکت باشند. آرتروز انواع مختلفی دارد که علائم مختلفی دارند.
انواع مختلف آرتروز، مفاصل بزرگ یا کوچک اسکلت انسان را تحت تأثیر قرار میدهند. غضروفِ مفاصل آسیب دیده تخریب، نرم و فرسوده میشود. این تغییرات در نهایت باعث کاهش تحرک مفاصل خواهند شد و فضای استخوانها در جایی که باید غضروف باشد کاهش مییابد.
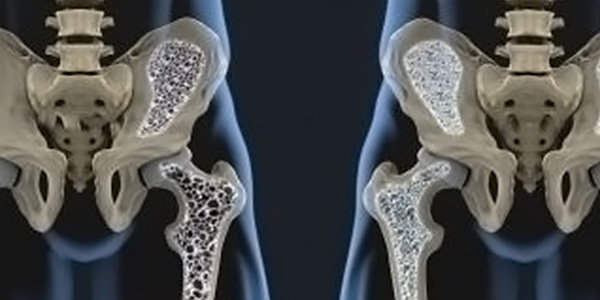
پوکی استخوان
«پوکی استخوان» (Osteoporosis) نوعی بیماری است که در آن تراکم مواد معدنی استخوان کاهش مییابد و احتمال آسیب به بافت استخوانها بیشتر خواهد شد. تعریف پوکی استخوان توسط سازمان بهداشت جهانی در زنان، به عنوان کاهش تراکم مواد معدنی استخوان به اندازه 2/5 انحراف معیار نسبت به تراکم طبیعی در سن و میانگین جنسیت مورد بررسی تعریف شده است.
- خانمهای بالای ۶۵ سال
- آقایان بالای سن ۷۰
- زنانی که یائسه شدهاند.
- ابتلا به دیابت نوع ۲ و مقاومت به انسولین
- افرادی که داروهای کورتیکواستروئیدی یا استروئیدی مصرف میکنند.
- افراد مبتلا به ناهنجاریهای ستون مهره
- بیماران دچار پرکاری غده پاراتیروئید
- در صورت داشتن سابقه شکستگی استخوان
- مبتلایان به بیماری آرتریت روماتوئید
- سابقه شکستگی مفصل ران در والدین
- افراد بسیار لاغر یا مبتلا به سوء تغذیه
- مبتلایان به سوء جذب مواد مغذی
- افرادی با سابقه کمبود کلسیم و کمبود ویتامین D
تراکم استخوان با میزان جذب انرژی دوگانه در عکسبرداری اشعه ایکس اندازهگیری میشود و اصطلاح «پوکی استخوان تثبیت شده»، نشاندهنده وجود ساختارهای شکننده در اسکلت انسان است.
پوکی استخوان در زنان بعد از یائسگی شایعتر است و به آن پوکی استخوان یائسه گفته میشود. اما پوکی استخوان ممکن است در زنان قبل از یائسگی و همچنین در مردان به دلیل وجود اختلالات خاص هورمونی یا سایر بیماریهای مزمن، مصرف سیگار و دخانیات یا استفاده از داروهای خاصی همچون گلوکوکورتیکوئیدها ایجاد شود.
سنجش پوکی استخوان
پوکی استخوان به طور معمول تا زمان ایجاد شکستگی هیچ علامت خاصی ندارد. بنابراین بهتر است افرادی که ریسک بالایی دارند در فواصل منظم آزمایشات پوکی استخوان و آزمایش خون لازم را انجام دهند. روشهای مختلفی جهت بررسی تراکم استخوانها وجود دارد مانند موارد زیر:
- «عکسبرداری جذبی اشعه ایکس» (X-Ray Absorptiometry): روشی غیر تهاجمی که روی استخوان لگن و ستون فقرات انجام میگیرد. هرچقدر میزان خلل و فرج استخوان بیشتر باشد، میزان جذب کمتر خواهد بود.
- اسکن Dual-Energy یا DEXA: اغلب در افرادی که یک یا چند عامل زمینهسازِ پوکی استخوان دارند، توصیه میشود.
- سنجش تراکم استخوان (Bone Mineral Densitometry) یا BMD: روشی متداول است اگرچه چگالی واقعی آن را نشان نمیدهد. در این روش، وزن مواد معدنی استخوان را در هر سانتیمتر مکعب از آن، اندازه میگیرند. اندازهگیری توسط دستگاه و اغلب در نقاطی مانند استخوانهای ران و جلوی بازو که احتمال شکستگی بالاتری دارند انجام میشود.

این روشها فقط در زمانی که پوکی استخوان ایجاد شده باشد کارایی دارند. اما امروزه روشهای مؤثر و قابل اعتمادی برای تشخیص زودهنگام تجزیه استخوان و پیشگیری از پوکی استخوان وجود دارند که با آزمایش خون و اندازهگیری فاکتورهای خاصی در آن انجام میشوند. در زنان این آزمایشات میتوانند ۲ تا ۵ سال پس از آخرین پریود انجام شوند تا معیاری از روند تجزیه استخوانها باشند. فاکتورهای خونی که اندازهگیری میشوند عبارتند از:
- کلسیم
- فسفات
- آلکالین فسفاتاز
- ( Crosslaps (CTX ( برای بیماران بدون تومور )
- (Pyridinium crooslinks (Pyridinoline,Deoxypyridinoline به تنهایی یا همراه با CTX، برای بیماران دارای تومور
نمونهگیری باید قبل از ساعت ۸:۳۰ صبح و در حالت ناشتا انجام شود.
درمان پوکی استخوان
درمان پوکی استخوان شامل اصلاح شیوه زندگی و رژیم غذایی و تغییر عاداتی همچون مصرف سیگار و الکل است. به طور کلی راههای کنترل و درمان پوکی استخوان عبارتند از:
- ورزش منظم
- رژیم غذایی سالم
- استفاده از مکملهای کلسیم و ویتامین D
- کنترل داروهای مصرفی و جایگزینی در صورت نیاز: داروهای هورمونی اغلب با داروهای دیگر جایگزین میشوند تا نرخ پوکی استخوان کاهش یابد.
- درمان بیماریهای زمینهای
- استفاده از داروها: به طور مثال، بیس-فسفوناتها و استرانسیوم رانلات، در درمان پوکی استخوان کاربرد دارد.
شکستگی استخوان
در دوران بهبود شکستگی استخوان، به طور معمول غضروف تشکیل میشود که به آن «پینه» (Callus) میگویند. در نهایت کل این غضروف طی فرآیند استخوانسازی درون غضروفی، به بافت استخوانی جدید تبدیل میشود.
اخیراً نشان داده شده است که استخوانهای زیستهمانندسازی شده یا «بیومیمتیک» (Biomimetics) مانند «آپاتیت» (Apatite) از طریق تحریک بیش از حد گیرنده کلسیم خارج سلولی (CaSR) در مسیر استخوانسازی درون غضروفی، موجب جلوگیری از تشکیل استخوان جدید خواهند شد.
آپاتیت: نام یکی از کانیهای فسفاتی است.
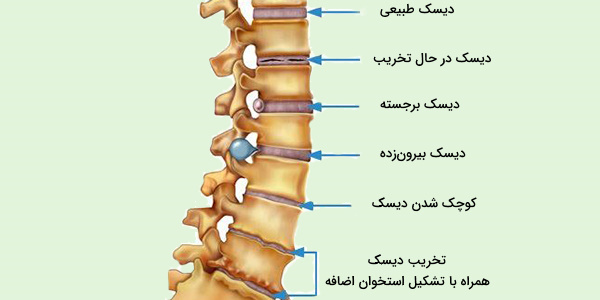
از بین رفتن دیسک بین مهره ای
با گذشت زمان، دیسکهای نخاعی اسکلت انسان سفتتر میشوند، انعطافپذیری خود را برای تحمل فشار و ضربهگیری از دست میدهند. اگرچه این یک روند طبیعی پیری است اما دیسکها در برخی افراد در سنین پایینتری به دلیل سبک غلط زندگی، حرکات ورزشی آسیبزا یا حوادث دچار تحلیل میشوند.
تخریب دیسک میتواند منجر به ناپایداریهای کوچک هنگام حرکت و التهاب مایع بین دیسکها شود که گاهی از فضای دیسک نشت میکند و سبب التهاب رشتههای عصبی دیسک و اطراف آن خواهد شد.
فتق دیسک بین مهره ای
«فتق دیسک بین مهرهای» (Intervertebral Disc Herniation)، به معنای آسیب به بالشتک و بافت همبند بین مهرهها است که به طور معمول در اثر اعمال فشار بیش از حد، کشیدگی، پیچ خوردن یا ضربه به ستون فقرات ایجاد میشود.
عصب در حال عبور به سطح بعدی، از یک نقطه ضعیف در فضای دیسکی عبور میکند، به همین دلیل در اثر فشار، در محل دیسکها بیرونزدگی رخ میدهد. بر اساس محل دیسکی که دچار بیرونزدگی شده است درد در پا، دست، کمر یا گردن به وجود میآید. قطعیترین روش تشخیص فتق دیسک، MRI است و گزینههای درمانی مصرف داروهای ضد التهاب و مسکن، فیزیوتراپی، استفاده از کمربندهای مخصوص یا جراحی هستند.
دیسک برجسته
آسیب و تحلیل رفتن استخوانها به دلیل افزایش سن، میتواند باعث عارضهای به نام «دیسک برجسته» (Bulging Disc) در اسکلت شود. با افزایش سن، دیسکها کم آب میشوند و علائم ساییدگی را نشان میدهند. سفت شدن هسته بیرونی دیسک باعث میشود که در اطراف محیط آن زائدهای ایجاد گردد که اطراف دیسک را نیز میپوشاند. با این حال، یک دیسک برجسته همیشه روی کل دیسک تأثیر نمیگذارد اما به طور معمول حداقل یک چهارم فضای دیسک درگیر میشود.
عوامل ایجاد دیسک برجسته عبارتند از:
- عادات نادرست راه رفتن، نشستن، ایستادن و خوابیدن
- بیماریهای دژنراتیو دیسک
- آسیب و حادثه
- روش زندگی
- شغل پر خطر
از علائم دیسک برجسته میتوان به موارد زیر اشاره کرد:
- سوزن سوزن شدن را در گردن، بازوها، دستها و حتی انگشتان
- درد قسمت بالای کمر که به قفسه سینه یا معده کشیده میشود.
- انقباض عضلات و درد قسمت پایین کمر
از CT-اسکن و MRI برای تشخیص دیسک برجسته اسفتاده میشود. درمان این ناهنجاری با روشهای زیر انجام میشود:
- داروهای ضد التهاب و مسکن
- فیزیوتراپی
- کایروپرکتی
- جراحی
اثر چاقی بر اسکلت انسان چیست؟
مطالعات نشان میدهند که چاقی میتواند منجر به کاهش تراکم استخوان و شکستگی شود. تحقیقات نشان دادهاند که نسبت تراکم استخوان به وزن بدن و همچنین احتمال شکستگی (حتی در افرادی با تراکم طبیعی) در افراد چاق کاهش مییابد.
اعمال وزن زیاد بر روی استخوانها میتواند منجر به مشکلاتی مانند انحراف ستون فقرات، تغییر زاویه ران نسبت به زانو و ایجاد پای پرانتزی یا ایکسی شود. دیابت نوع 2 و مقاومت به انسولین که از عوارض چاقی هستند نیز به نوبه خود خطر شکستگی استخوان و ناهنجاریهای اسکلت انسان را افزایش میدهند.













سلام ممنون بابت توضیحات مفیدتون
سلام.خسته نباشید میگم و تشکرمیکنم از زحمات خانم دکتر بصیری که مطالب علمی را در این سایت برای استفاده عموم میگذارید.لطفا درمورد عصب دهی ستون فقرات مطالب تخصصی تر بارگذاری نمایید.بینهایت ممنون.