شنوایی سنجی چیست؟ | هر آنچه باید بدانید به زبان ساده
شنوایی سنجی یا «Audiometery» برگفته از دو کلمه لاتین «audīre» به معنای شنیدن و کلمه «metria» به معنای اندازهگیری است و شاخهای از شنوایی شناسی و علم اندازهگیری حدت شنوایی، با استفاده از تکنیکهای مختلفی مانند تغییر در شدت و میزان صدا و از نظر خلوص تن صدا، شامل بررسی آستانهها و فرکانسهای مختلف است. حدود نیمی از موارد کاهش شنوایی در سطح جهان با اقدامات بهداشت عمومی قابل پیشگیری هستند. در این مطلب با انواع روشهای شنوایی سنجی و کاربرد آنها آشنا خواهید شد.


سیستم شنوایی چگونه کار می کند؟
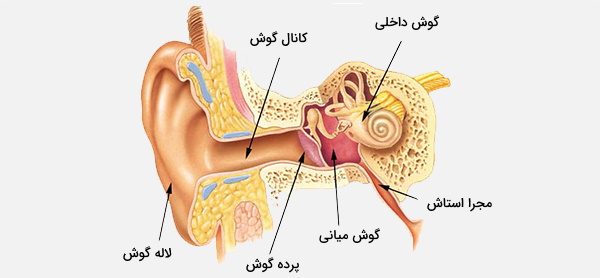
بهتر است برای درک بهتر روش شنوایی سنجی ابتدا با ساختار گوش، سیستم و مکانیسم شنوایی در انسان آشنا شوید. سیستم شنوایی از بافت پوششی یا اپیتلیال، استخوان شنوایی، شیپور شنوایی و بافتهای نئوکورتیکال تشکیل شده است. تقسیمات آناتومیک کانال گوش خارجی و غشای تمپانیک، گوش میانی، گوش داخلی، اعصاب شنوایی vii و نئوکورتکس بخشهای پردازش کننده شنوایی هستند.
اجزای سیستم شنوایی چه هستند؟
سه عامل اصلی در سیستم شنوایی انسان شامل گوش خارجی، گوش میانی و گوش داخلی هستند. این بخشها در ادامه توضیح داده شدهاند.
- گوش خارجی: گوش خارجی شامل«لاله گوش» (Pinna)، قسمت قابل مشاهده گوش و همچنین مجرای گوش است که در لاله گوش ختم می شود، پرده گوش (Tympanic Membrane) نیز نامیده میشود. لاله گوش در خدمت تمرکز امواج صوتی از طریق کانال گوش به سمت لاله گوش است. به دلیل ویژگی نامتقارن گوش خارجی اکثر پستانداران، بسته به محل منشأ آن، صدا در مسیر ورود به گوش متفاوت است.
این به این حیوانات توانایی محلیسازی صدا به صورت عمودی را میدهد. لاله گوش غشایی ضد هوایی است و وقتی امواج صوتی به آنجا می رسند، به دنبال شکل موج صدا باعث لرزش میشوند. سرومن (موم گوش) توسط غدد چربی و چربی در پوست کانال گوش انسان تولید میشود و از مجرای گوش و پرده صماخ در برابر آسیبهای جسمی و حمله میکروبی محافظت میکند. - گوش میانی: گوش میانی از یک محفظه کوچک پر از هوا تشکیل شده است که در قسمت داخلی لاله گوش قرار دارد. در داخل این محفظه سه کوچکترین استخوان در بدن وجود دارد که در مجموع به عنوان استخوانهایی شناخته میشوند که شامل موارد زیر هستند:
- استخوان رکابی (Stapes)
- استخوان چکشی (Malleus)
- جسم استخوان (Incus)
این اجزا به انتقال ارتعاشات از لاله گوش به گوش داخلی، حلزون گوش کمک میکنند. هدف از استخوانهای گوش میانی غلبه بر عدم تطابق امپدانس بین امواج هوا و امواج حلزون با ایجاد تطبیق امپدانس است. همچنین عضله استاپدیوس و عضله تنسور تمپانی در گوش میانی قرار دارند که از طریق رفلکس انقباضی از مکانیسم شنوایی محافظت میکنند. این نوارها امواج صوتی را از طریق پنجره بیضی شکل به گوش داخلی منتقل میکنند، یک غشای انعطافپذیر، گوش میانی پر از هوا را از گوش داخلی پر از مایع جدا میکند. غشای انعطافپذیر دیگری نیز، امکان جابجایی مایع گوش داخلی ناشی از ورود امواج صوتی را فراهم میکند.
- گوش داخلی: گوش داخلی از حلزون گوش تشکیل شده که یک لوله مارپیچ شکل و پر از مایع است. توسط اندام Corti که اصلیترین اندام تبدیل امواج مکانیکی به عصبی است، از نظر طولی تقسیم میشود. درون اندام کورتی غشای بازیلار وجود دارد، ساختاری که هنگام انتشار امواج از گوش میانی از طریق مایع حلزون (اندولنف) ارتعاش میکند. غشا پایه یک تنوتوپی است، به طوری که هر فرکانس، یک مکان تشدید مشخص را در امتداد خود دارد. فرکانسهای مشخص در ورودی پایه حلزون گوش، به سمت بالا و در راس به سمت پایین هستند.
حرکت غشای بازیلار باعث دپلاریزاسیون سلولهای مو، گیرندههای شنوایی تخصصی واقع در اندام کورتی میشود. در حالی که سلولهای مو، خود پتانسیلهای عملیاتی تولید نمیکنند، انتقالدهنده عصبی را در سیناپسها با فیبرهای عصب شنوایی آزاد میکنند که پتانسیلهای عملکردی ایجاد میکند. به این ترتیب، الگوهای نوسانات روی غشا پایه به الگوهای فضایی زمانی تبدیل به سیگنال میشوند که اطلاعات مربوط به صدا را به ساقه مغز منتقل میکنند.
فرآیند شنوایی چگونه است؟
امواج صدا وارد گوش خارجی میشوند و به درون کانال شنوایی خارجی میروند تا به غشای تمپانیک یا پرده گوش (پرده صماخ) برسند و منجر به لرزش استخوانهای حلزونی (Ossicles) گوش شوند. از آنجا سیگنالها به سمت Colliculus تحتانی در مغز میانی پیشروی میکنند. غضروف تحتانی ورودی شنوایی را با ورودی محدود از قسمتهای دیگر مغز ادغام میکند و در رفلکسهای ناخودآگاه مانند پاسخ شنوایی به اصوات ناگهانی نقش دارد.
صدا ابتدا در قشر شنوایی اولیه تجربه میشود. در اطراف قشر شنوایی اولیه ناحیه ورنیکه (Wernicke's area) نهفته است، یک منطقه قشر در تفسیر اصواتی که برای درک کلمات گفتاری ضروری است. اختلالات (مانند سکته یا ضربه) در هریک از این سطوح میتواند باعث مشکلات شنوایی شود به خصوص اگر این اختلال دو طرفه باشد در بعضی موارد میتواند منجر به توهم شنوایی یا مشکلات پیچیدهتری در درک صدا شود.
استاندارد شنوایی چیست؟
شنوایی انسان از فرکانس 20 تا 20000 هرتز و از 0 دسیبل تا 120 دسیبل (HL) یا بیشتر گسترش مییابد. صفر دسیبل فقدان صدا را نشان نمیدهد، بلکه نرمترین صدایی است که گوش انسان آسیب دیده به طور متوسط میتواند بشنود. برخی از افراد میتوانند 5 − یا حتی 10 − دسیبل بشنوند. صدا به طور کلی با ناراحتی بیش از 90 دسیبل است و 115 دسیبل آستانه درد را نشان میدهد. گوش همه فرکانسها را به یک اندازه نمیشنود.
حساسیت شنوایی در حدود 3000 هرتز به اوج خود میرسد. بسیاری از خصوصیات شنوایی انسان علاوه بر دامنه و شدت فرکانس وجود دارد که به راحتی از نظر کمی قابل اندازهگیری نیستند. با این حال، برای بسیاری از اهداف عملی، شنوایی طبیعی توسط یک نمودار فرکانس در مقابل شدت یا نمودار شنوایی، آستانههای حساسیت شنوایی در فرکانسهای مشخصی تعریف میشود. به دلیل تأثیر تجمعی سن و قرار گرفتن در معرض سر و صدا و سایر اصوات، شنوایی معمولی ممکن است به اندازه طبیعی نباشد.
تست گوش
قبل از انجام تست شنوایی، گوش فرد با اتوسکوپ بررسی میشود تا متخصص مطمئن شود فضای داخلی گوش فاقد موم و لاله گوش سالم است، گوشها آلوده یا ملتهب نیستند و گوش میانی فاقد مایعات است (نشاندهنده عفونت گوش میانی). شایعترین دلایل ایجاد کم شنوایی به دلیل اختلالات ژنتیکی یا مادرزادی، افزایش سن، قرار گرفتن در معرض آلودگی صوتی، عفونتها، عوارض هنگام تولد، ضربه به گوش و برخی داروها یا سموم هستند.
تست شنوایی سنجی چیست؟
به طور معمول، تستهای «شنوایی سنجی» (Audiometry) میزان شنوایی فرد را با کمک دستگاه شنوایی سنج تعیین میکنند اما همچنین ممکن است این روشها برای بررسی توانایی تمایز بین شدت صدا مختلف، تشخیص صدا یا تشخیص گفتار از صدای پس زمینه مورد استفاده قرار بگیرند. بازتاب صوتی و انتشار نیز ممکن است اندازهگیری شوند. نتایج آزمایشهای شنوایی سنجی برای تشخیص کم شنوایی یا بیماریهای گوش استفاده میشوند و اغلب از دستگاه شنوایی سنجی برای این کار استفاده میکنند
انواع تست شنوایی سنجی
بر اساس هدف از اندازهگیری، مشکلات شنوایی، کم شنوایی یا ناشنوایی، علل ایجاد آن و شرایط بیمار ممکن است از روشهای مختلفی به صورت منفرد یا توامان برای سنجش شنوایی استفاده شود که برخی از رایجترین آن ها را در ادامه توضیح دادهایم.
الکترو استیگماتوگرافی

آزمون انتشار اتوآکوستیک (OAE)
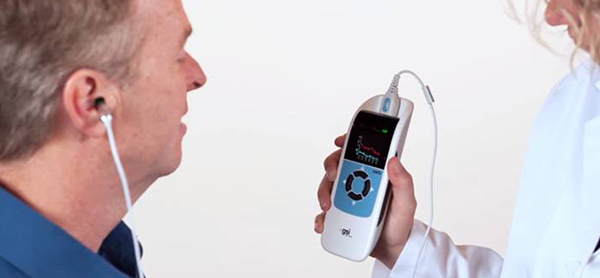
شنوایی سنجی با تن خالص
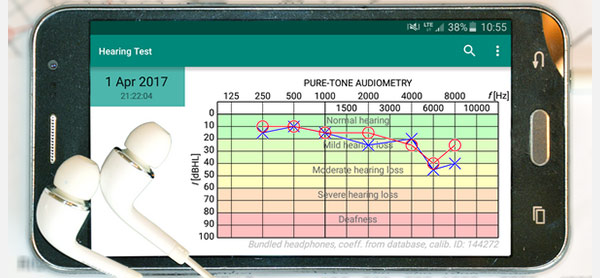
استاندارد و متداولترین نوع تست شنواییسنجی با صدای خالص است که آستانههای هدایت هوا و استخوان برای هر گوش را در یک مجموعه 8 فرکانس استاندارد از 250Hz تا 8000Hz اندازهگیری میکند. این آزمون در یک غرفه صدا با استفاده از یک جفت هدفون فوق طبیعی متصل به یک شنوایی سنج خارجی انجام میشود. نتیجه آزمون یک نمودار شنوایی سنجی است که حساسیت شنوایی فرد را در فرکانسهای آزمایش شده ترسیم میکند.
در نمودار شنوایی رسم x نشاندهنده نرمترین آستانه شنیده شده در هر فرکانس خاص در گوش چپ است و نمودار o نشاندهنده نرمترین آستانه شنیده شده در هر فرکانس خاص در گوش راست است. یک نسخه با فرکانس بالا نیز وجود دارد که فرکانسهای بیش از 8000 هرتز تا 16000 هرتز را آزمایش میکند که ممکن است در شرایط خاص استفاده شود.
شنوایی سنجی با استفاده از تلفن همراه
در دسترس بودن هدفونهای استریو و تلفنهای هوشمند یا تبلتهای مجهز به سیستمهای تولید صدا منجر به ظهور روشهای جدید تشخیصی شنوایی شناختی شده است که به افراد کمک میکند بدون نیاز به تجهیزات خاص و در منزل میزان کمشنوایی خود را تشخیص دهند. برای کاربران این دستگاههای تلفن همراه، تعدادی برنامه کاربردی با عملکرد تست شنوایی سنجی در دسترس است.
همچنین برنامههای سمعک با آزمایش شنوایی داخلی برای انجام تنظیمات سمعک وجود دارند. در فرآیند تست شنوایی با کاربردهای تخصصی، آستانههای شنوایی اولیه درک سیگنال های تن در فرکانس های مختلف (ادیوگرام) مشخص میشوند. آستانههای شنوایی مانند سنجش سنتی و با کاربردی خاص در یک مجموعه استاندارد فرکانس از 125 هرتز تا 8 کیلوهرتز تعیین خواهند شد. همچنین، یک برنامه کاربردی میتواند با عملکردی برای آزمایش ارتباط درک صداهای جداگانه و شکلهای قابل درک در شرایط مختلف صوتی از نظر فنی، برنامه آزمایش شنوایی شامل موارد زیر است:
- برنامه تولید کننده ماژول سیگنالهایی با فرکانس مورد نیاز
- گزینه های رابط گرافیکی (برای رفع واکنش کاربر نسبت به بیش از حد آستانه درک صدا)
- مفسر نتایج آزمون (متن و گرافیک)
- پایگاه داده با نتایج آزمایشات قبلی و پارامترهای هنجار سن شنوایی
نتایج آزمایش شنوایی به دست آمده از طریق برنامه به دلیل دلایل زیر در مقایسه با نتایج آزمایش شنوایی انجام شده توسط شنوایی شناس اشتباه است:
- او از تجهیزات مدرج استفاده میکند.
- ضد صدا بودن اتاقی که در آن تست شنوایی برگزار میشود.
- ناهمگنی پارامترهای سیستمهای ضبط صدا در تلفنهای هوشمند و تبلتها و همچنین هدفون یا هدست
- اثر پوشاندن سر و صدا از سیگنالهای تن
از مزایای سنجش سنجی که با یک برنامه کاربردی خاص یا برنامه سمعک انجام میشود، در دسترس بودن و امکان انجام تست شنوایی بدون کمک است. علیرغم خطاهای احتمالی در نتایج تشخیص، از مزایای بدون شک آزمایش شنوایی با یک برنامه خاص یا برنامه سمعک میتوان به توانایی انجام تست شنوایی بدون کمک و در دسترس بودن تست شنوایی اشاره کرد. دانشمندان پیشنهاد میکنند که از تست شنوایی با استفاده از یک برنامه موبایل میتوان برای شناسایی آسیبشناسی شنوایی و همچنین برای آزمایش غربالگری شنوایی استفاده کرد.
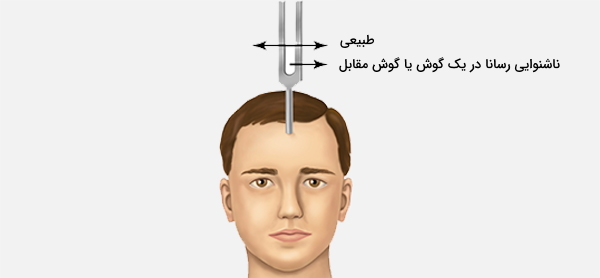
آزمون شنوایی سنجی وبر
برای تعیین نوع کم شنوایی، آزمایش شنوایی هدایت استخوان انجام میشود. در این آزمایش، یک چنگال تنظیم کننده ارتعاشی پشت گوش، روی فرایند ماستوئید قرار میگیرد. هنگامی که بیمار دیگر نمیتواند لرزش را احساس یا بشنود، چنگال تنظیم در جلوی گوش نگه داشته میشود. بیمار باید یک بار دیگر بتواند صدای زنگ را بشنود در غیر این صورت کاهش شنوایی رسانایی در آن گوش وجود دارد. علاوه بر این، چنگال تنظیم بر روی پیشانی قرار میگیرد. سپس از بیمار سؤال میشود که آیا صدا در مرکز سر قرار دارد یا در هر دو گوش بلندتر است.
در صورت کاهش شنوایی رسانا، احتمال دارد صدا در گوش آسیب دیده بلندتر باشد. در صورت کاهش شنوایی حسی - عصبی، در گوش آسیب دیده صدا کمتر خواهد بود. این آزمایش به شنوایی شناس کمک میکند تا تشخیص دهد که کاهش شنوایی رسانایی (ناشی از مشکلات گوش خارجی یا میانی)، حسی - عصبی (ناشی از مشکلات حلزون گوش، اندام حسی شنوایی) یا عصبی و ناشی از مشکلی در عصب شنوایی یا مسیرهای شنوایی / قشر مغز است.
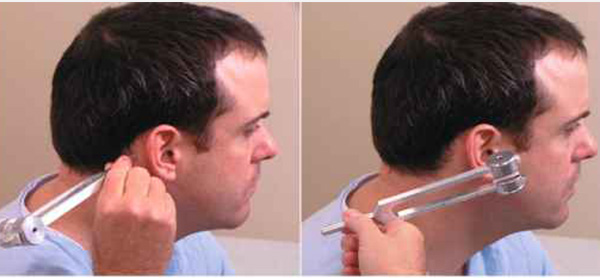
آزمون رینه
آزمون رینه (Rinne) در درجه اول برای ارزیابی از دست دادن شنوایی در یک گوش استفاده میشود. این درک صداهای منتقل شده توسط هدایت هوا را با صداهای منتقل شده توسط هدایت استخوان از طریق ماستوئید مقایسه میکند. بنابراین میتوان به سرعت کمبود شنوایی رساننده را بررسی کرد. آزمایش رینه باید همیشه با آزمایش وبر همراه باشد تا کم شنوایی حسی - عصبی را نیز تشخیص دهد و ماهیت کمشنوایی را تأیید کند. آزمون رینه به نام هینریش آدولف رینه، متخصص گوش و حلق و بینی آلمانی (1868-1819) نامگذاری شد.
آزمایش Rinne با قرار دادن یک چنگال تنظیم کننده ارتعاشی 512 هرتزی در برابر استخوان ماستوئید بیمار انجام می شود و از بیمار می خواهد که وقتی دیگر صدا شنیده نمی شود به تو بگوید. به محض اینکه بیمار علامت گذاری کند که نمی توانند آن را بشنوند ، چنگال تنظیم هنوز هم در ارتعاش قرار دارد و 1-2 سانتی متر از کانال شنوایی قرار می گیرد. سپس مجدداً از بیمار خواسته می شود تا مشخص کند چه زمانی دیگر قادر به شنیدن لرزش چنگال تنظیم نیستند. سه نتیجه ممکن است حاصل شود:
- شنوایی طبیعی: رسانایی هوا باید از رسانایی استخوان بیشتر باشد (AC > BC)، بنابراین بیمار باید بتواند لرزش چنگال تنظیم كنار گوش خارجی را بشنود، پس از آنكه دیگر در هنگام نگه داشتن در برابر ماستوئید، دیگر نمیتواند آن را بشنود. به این نتیجه طبیعی به طور متناقضی آزمایش رینه مثبت گفته میشود (همانطور که آزمایش مثبت پزشکی معمولاً نشان دهنده ناهنجاری است).
- شنوایی غیر عادی:
- اگر بیمار بعد از انتقال چنگال تنظیم شده از ماستوئید به لاله گوش قادر به شنیدن نباشد، به این معنی است که هدایت استخوان آنها از هدایت هوا بیشتر است (BC> AC). این نشان میدهد که چیزی مانع عبور امواج صوتی از کانال گوش از طریق دستگاه گوش میانی و حلزون گوش میشود (به عنوان مثال، کاهش شنوایی رساننده وجود دارد).
- در کاهش شنوایی حسی - عصبی توانایی احساس چنگال تنظیم توسط هدایت استخوان و هوا به همان اندازه کاهش مییابد، بدین معنی که آنها پس از اینکه دیگر نمیتوانند آن را از طریق هدایت استخوان بشنوند، با هدایت هوا چنگال تنظیم را میشنوند. این الگو همان چیزی است که در افراد با شنوایی طبیعی مشاهده می شود، اما بیماران مبتلا به کمشنوایی حسی عصبی نشان میدهد که صدا خیلی زودتر متوقف شده است. این را میتوان با قرار دادن چنگال در نزدیکی گوش خود توسط شخصی که آزمایش (با شنوایی طبیعی) را انجام میدهد، مشخص کرد زیرا بیمار نشان میدهد که صدا فروکش کرده، با توجه به اینکه صدای چنگال هنوز برای گوش طبیعی قابل مشاهده است.
- در صورت کاهش شنوایی حسی - عصبی شدید که به دلیل هزارتوی مرده ایجاد شده، ممکن است آزمایش منفی کاذب رینه رخ دهد. علت آن این واقعیت است که حتی اگر یک گوش قادر به پاسخ دادن به آزمایش نباشد، گوش دیگر هنوز هم میتواند توسط آزمایش هدایت استخوان تحریک شود (از طریق انتقال صدا از طریق استخوانهای جمجمه به گوش مخالف)، باعث میشود بیمار به چنگال تنظیم بر روی ماستوئید اما نه زمانی که در نزدیکی کانال هوای گوش آسیب دیده قرار گیرد.
این آزمون و متمم آن، آزمون وبر، تست غربالگری سریع هستند و جایگزین شنوایی سنجی رسمی نیستند. اخیراً، ارزش آن به عنوان یک تست غربالگری زیر سوال رفته است. آزمایش رینه در تشخیص موارد از دست دادن حسی - عصبی و رسانایی از دست دادن حسی - عصبی یک طرفه یا کلی قابل اعتماد نیست. در چنین مواردی، هدایت استخوان به گوش طبیعی طرف مقابل بهتر از هدایت هوا است و در نتیجه منفی کاذب ایجاد میشود. در چنین حالتی، آزمایش وبر نشانههایی از جانبی شدن است که نوعی آسیبشناسی را نشان می دهد. در صورت ارائه نتیجه غیر عادی، آزمایش شنوایی سنجی رسمی مورد نیاز است.
شنوایی سنجی در نویز
تست شنوایی در نویز (HINT) توانایی فرد در شنیدن گفتار در سکوت و سر و صدا را اندازهگیری میکند. در این آزمایش، بیمار ملزم به تکرار جملات در یک محیط ساکت و یا با سر و صدای رقابتی است که از جهات مختلف ارائه میشود. چهار شرط برای گرفتن نتیجه صحیح از این تست شنوایی سنجی وجود دارد:
- جملات بدون سر و صدای مزاحم دیگری ایجاد شوند
- جمله با سر و صدای رقابت مستقیم در مقابل بیمار
- نویز ارائه شده در 90 درجه در سمت راست بیمار
- نویز در دمای 90 درجه در سمت چپ بیمار ایجاد میشود.
این آزمایش نسبت سیگنال به نویز را برای شرایط مختلف اندازهگیری میکند که مربوط به میزان صدای زیادی است و جملات باید بالاتر از نویز پخش شوند تا بیمار بتواند آنها را در 50 درصد از زمان به درستی تکرار کند.
تست صدا در نویز
در آزمون صدا در نویز (Words-in-Noise Test) یا WIN از کلمات تک واحدی ارائه میشود که در هفت نسبت مختلف سیگنال به نویز با نویز پوشاننده و به طور معمول نویز طیف گفتاری انجام میگیرد. آزمون WIN نمرهای برای توانایی فرد در درک گفتار در یک زمینه پر سر و صدا ارائه میدهد. بر خلاف شنوایی سنجی با صدای خالص، آزمون WIN ممکن است در شرایطی احتمالی، تست عملکردی بیشتری از شنوایی فرد ارائه دهد.

تست شنوایی سنجی قافیه
آزمون قافیه اصلاح شده (MRT) در روش استاندارد ملی ANSI S3.2 برای اندازهگیری قابل درک بودن گفتار از طریق سیستمهای ارتباطی تعریف شده است. این روش شامل 50 مجموعه از شش کلمه یک جملهای است که از نظر صامت اولیه یا نهایی متفاوت هستند (به عنوان مثال نه، گلدان، داغ، زیادی یا پرتو، خشم، سرعت، ریو، چنگک، نژاد).
به مراجعه کننده یکی از کلمات گفته و قبلاً با یک عبارت «شما کلمه ___ را علامت گذاری خواهید کرد» ارائه میشود. شش کلمه هم قافیه به شنونده ارائه میشود تا آنچه را که از نظر آنها پاسخ صحیح است انتخاب کنند. MRT توسط نیروی هوایی ایالات متحده به طور گستردهای برای آزمایش عملکرد سیستمهای مختلف ارتباطی که اغلب دارای تداخل صدایی هستند، مورد استفاده قرار گرفته است. اگر شرایطی به 80٪ پاسخ صحیح یا بهتر دست یابد و اغلب عملکرد قابل قبولی دارد.

آزمون تمپانومتری
تمپانومتری (Tympanometry) یک ارزیابی صوتی برای ارزیابی وضعیت گوش میانی، پرده گوش (غشای تمپان) و استخوانهای هدایت کننده صدا است که با ایجاد تغییرات فشار هوا در کانال گوش استفاده میشود. تمپانومتری یک آزمایش عینی از عملکرد گوش میانی است. این یک آزمایش شنوایی نیست، بلکه یک معیار اندازهگیری انتقال انرژی از طریق گوش میانی است. این یک معیار اندازه گیری تحرک TM یا گوش میانی نیست.
این یک اندازهگیری صوتی است که توسط میکروفون و به عنوان بخشی از پروب کانال گوش، وارد کانال گوش میشود. این آزمون نباید برای ارزیابی حساسیت شنوایی مورد استفاده قرار گیرد و نتایج این آزمایش باید همیشه همراه با شنوایی سنجی با لحن خالص مشاهده شود. تمپانومتری یک مؤلفه ارزشمند ارزیابی شنوایی سنجی است. در ارزیابی افت شنوایی، تمپانومتری اجازه تمایز بین کاهش شنوایی حسی و عصبی را دارد، در حالی که ارزیابی از طریق آزمایش وبر و رین مشخص نیست. علاوه بر این، در شرایط مراقبتهای اولیه، تمپانومتری میتواند با تشخیص وجود مایعات جمع شده در حفره گوش میانی، در تشخیص اوتیت میانی مفید باشد.
یک لحن 226 هرتزی توسط یک پروب در انتهای کانال گوش ایجاد میشود، جایی که صدا به غشای تمپ برخورد میکند و باعث لرزش گوش میانی می شود که به نوبه خود منجر به درک آگاهانه شنوایی میشود. برخی از این صدا به عقب منعکس شده و توسط ساز جمع میشود. بیشتر مشکلات گوش میانی منجر به سفت شدن گوش میانی میشود که باعث بازتاب بیشتر صدا به عقب میشود.
در حالی که 226 هرتز رایجترین نوع کاوشگر است، میتوان از سایرین استفاده کرد. در نوزادان زیر 4 ماه، تحقیقات نشان داده است که تن 1000 هرتز نتایج دقیقتری دارد. تمپانومتری چند فرکانسی در چندین فرکانس بین 250 تا 2000 هرتز انجام و برای کمک به شناسایی ناهنجاری های استخوان استفاده میشود. Admittance نحوه انتقال انرژی از طریق گوش میانی است.
این ابزار صدای منعکس شده را اندازهگیری میکند و آن را به عنوان پذیرش یا انطباق بیان میکند، نتایج را بر روی نمودار معروف به تمپانوگرام ترسیم میکند. به طور معمول، فشار هوا در مجرای گوش همان فشار محیط است. همچنین در شرایط عادی، فشار هوا در گوش میانی تقریباً همان فشار محیط است از زمانی که لوله استاش برای تهویه گوش میانی و تساوی فشار به طور دورهای باز میشود.
در یک فرد سالم، وقتی فشار هوای محیط در مجرای گوش برابر با فشار گوش میانی باشد، حداکثر صدا از طریق گوش میانی منتقل میشود. پس از اتوسکوپی (معاینه گوش با اتوسکوپ) برای اطمینان از پاک شدن مسیر لاله گوش و عدم سوراخ شدن، آزمایش با قرار دادن پروب تمپانومتر در مجرای گوش انجام میشود. این ساز فشار را در گوش تغییر میدهد، یک لحن خالص ایجاد و پاسخ لاله گوش را به صدا در فشارهای مختلف اندازهگیری میکند. این مجموعهای از دادهها را تولید میکند که اندازهگیری میزان پذیرش با فشار را تغییر میدهد که به صورت تمپانوگرام رسم میشود.
تایپانوگرامها با توجه به شکل طرح طبقهبندی میشوند. یک تمپانوگرام نرمال با A نشان داده میشود. فشار طبیعی در گوش میانی با تحرک طبیعی لاله گوش و استخوان وجود دارد. تمپانوگرام نوع B ممکن است مایع در گوش میانی، سوراخ شدن غشای تمپان یا لوله مساوی فشار ثبت اختراع یا تومور در گوش میانی را نشان دهد. تمپانوگرامهای نوع C با فشار منفی در فضای گوش میانی ناشی از اختلال عملکرد لوله استاش و پرده صماخ جمع شده مطابقت دارند. از طبقهبندی دادههای تمپانومتری نباید به عنوان شاخص تشخیصی استفاده شود. بین سه نوع اصلی و همچنین دو زیر نوع نوع A، یعنی AS و AD تمایز وجود دارد.
به عنوان مثال، AS (تمپانوگرام کم عمق) یک سیستم گوش میانی سفت یا AD (یک تمپانوگرام عمیق) را نشان میدهد که مطابق با ناپیوستگی استخوان یا غشای مونومر است. برای اندازهگیری دقیق پاتولوژی گوش میانی همراه با استفاده از سایر دادههای شنواییسنجی (به عنوان مثال هوا و استخوان آستانه هدایت، معاینه اتوسکوپی، تشخیص کلمه طبیعی در سطوح ارائه بالا، و غیره).

تست شنوایی سنجی پاسخ شنوایی ساقه مغز
«پاسخ شنوایی ساقه مغز» (Auditory Brainstem Response) یا ABR پتانسیل برانگیخته شنوایی است که از فعالیت الکتریکی مداوم در مغز استخراج میشود و از طریق الکترودهایی که روی پوست سر قرار میگیرند، ضبط میشود. ضبط اندازهگیری شده یک سری شش تا هفت موج مثبت رأسی است که از طریق V ارزیابی میشوند. این امواج که در کنوانسیون جوت و ویلیستون با اعداد رومی برچسبگذاری شدهاند، در 10 میلی ثانیه اول پس از شروع محرک شنوایی رخ می دهند. ABR یک پاسخ برون زا محسوب می شود زیرا به عوامل خارجی وابسته است. ساختارهای شنوایی که پاسخ ساقه مغز شنیداری را ایجاد میکنند به شرح زیر هستند:
- موج I تا III: تولید شده توسط شاخه شنوایی عصب جمجمه VIII و پایینتر
- موج IV و V: تولید شده توسط ساقه مغز فوقانی
- در محل عمیقتر: موج I از دندریتهای رشتههای عصبی شنوایی، موج II از هسته حلزون، III نشان میدهد فعالیت در مجموعه لگن فوقانی و موج IV - V مربوط به لمنیسکوس جانبی نشأت میگیرد.
انجام این آزمایش از 60 تا 90 دقیقه طول می کشد و براساس یک حرکت غیرارادی چشم به نام نیستاگموس است. پارامترهای ضبط به شرح زیر هستند:
- مونتاژ الکترود: بیشترین کار با مونتاژ عمودی (پیشانی بالا [فعال یا مثبت]، لاله گوش یا ماستوئید [مرجع راست و چپ یا منفی] ، پیشانی کم [زمین])
- امپدانس: 5 کیلو اهم یا کمتر (همچنین بین الکترودها برابر است)
- تنظیمات فیلتر: پهنای باند 30–1500 هرتز
- دوره زمانی: 10 میلی ثانیه (حداقل)
- میزان نمونهبرداری: معمولاً میزان نمونهبرداری بالا حدود 20 کیلوهرتز است شدت: معمولاً از 70 dBnHL شروع میشود.
- نوع محرک: کلیک (به طول 100 us)، صدای جیر جیر یا صداگذاری
- نوع مبدل: درج، ویبراتور استخوان، میدان صدا، هدفون
- میزان تحریک یا تکرار: 21/1 (به عنوان مثال)
- تقویت: 100 - 150 K
- n (# از میانگین / رفت و برگشت): حداقل 1000 (1500 توصیه میشود)
- قطبیت: نادر بودن یا متناوب توصیه میشود.
هنگام تفسیر ABR، به دامنه (تعداد نورونهای شلیک کننده)، تأخیر (سرعت انتقال)، تأخیر زمان بین قلهها (interpeak) و تأخیر تفاوت در تأخیر موج V بین گوشها (interuraral ) نگاه می کنیم. ABR نشاندهنده فعالیت آغاز شده از قاعده حلزون گوش است و در طی یک دوره 4 میلی متری به سمت راس حرکت میکند.
قلهها تا حد زیادی فعالیت از پایهترین مناطق حلزون گوش را منعکس میکنند زیرا این اختلال ابتدا به انتهای پایه برخورد میکند و با رسیدن به اوج، مقدار قابل توجهی از لغو فاز اتفاق میافتد. از ABR برای غربالگری شنوایی نوزادان، تخمین آستانه شنوایی، نظارت در حین عمل، تعیین نوع و درجه کاهش شنوایی و تشخیص ضایعات عصب شنوایی و ساقه مغز و در ایجاد کاشت حلزون استفاده میشود.

تست شنوایی VNG
ویدیونیستاگموگرافی (Videonystagmography)، یک فناوری برای آزمایش عملکرد گوش داخلی و موتور مرکزی است، این فرآیند به عنوان ارزیابی دهلیزی شناخته میشود. این شامل استفاده از عینکهای مادون قرمز برای ردیابی حرکات چشم در هنگام تحریک بینایی و تغییرات موقعیتی است. VNG مزایای فراوانی نسبت به پروتکل های سنتی ENG دارد به عنوان مثال، عینکهای VNG فقط چند ثانیه نیاز به استفاده دارند، سیستم ضبط VNG دارای صدای بسیار کمی است و سیستم های VNG اجازه میدهد تا کل جلسه برای تحلیل و بررسی بعدی ضبط شوند.
VNG می تواند تعیین کند که آیا سرگیجه ناشی از بیماری گوش داخلی است، به ویژه سرگیجه موضعی پراکسیزمال خوشخیم (BPPV)، برخلاف برخی از دلایل دیگر مانند فشار خون پایین یا اضطراب. آزمایش VNG از چندین ملفه تشکیل شده است. از بیماران خواسته میشود برای نظارت بر حرکت چشم از عینک هایی با دوربین فیلمبرداری حساس استفاده کنند.
در طی بخش اول آزمایش، بیماران ملزم خواهند شد نقطهای از صفحه را با چشم دنبال کنند. ممکن است نقطه به سمت بالا، پایین، یک طرف به آن بالا برود یا به طور تصادفی دور آن بپرد. بخش دیگری از آزمایش نیاز به نشستن بیمار در چندین موقعیت مختلف دارد، مانند خوابیده صاف و خیره به بالا، سر به سمت راست، سر به چپ، بدن به سمت راست غلتیده و بدن به سمت چپ غلتیده است.

تست غربالگری شنوایی در نوزادان
غربالگری و تشخیص نوزادان کمک میکند تا همه نوزادانی که ناشنوا یا کم شنوا هستند در اسرع وقت شناسایی شوند. در صورت تشخیص به موقع آنها میتوانند خدمات مداخله زودهنگام را دریافت کنند که تفاوت زیادی در برقراری ارتباط و توسعه زبانی آنها ایجاد خواهد کرد. به طور کلی برای غربالگری شنوایی سنجی در نوزادان دو روش وجود دارد که عبارتند از:
- پاسخ خودکار شنوایی ساقه مغز (AABR): این روش چگونگی واکنش عصب شنوایی و مغز به صدا را اندازهگیری میکند. کلیک یا صدا از طریق گوشی های نرم در گوش کودک پخش میشود. سه الکترود قرار گرفته روی سر کودک، عصب شنوایی و پاسخ مغز را اندازه میگیرند.
- انتشارات اتاکوستیک (OAE): در این روش امواج صوتی تولید شده در گوش داخلی را اندازه گیری میشوند. یک کاوشگر کوچک دقیقاً در داخل مجرای گوش کودک قرار میگیرد که پاسخ (اکو) را هنگام کلیک یا صدا در گوش کودک اندازهگیری میکند.
هر دو روش غربالگری سریع (حدود 5 تا 10 دقیقه) و بدون درد هستند و حتی در حالی که نوزاد خواب است نیز قابل انجام هستند.

شنوایی نگاره
شنوایی نگاره یا آئودیوگرافی (Audiogram) شنوایی سنجی گرافی است که آستانه شنیدنی فرکانسهای استاندارد را که توسط دستگاه شنوایی سنج اندازهگیری میشود، نشان میدهد. محور Y بیانگر شدت اندازهگیری شده بر حسب دسیبل و محور X نشان دهنده فرکانس اندازهگیری شده بر حسب هرتز است. آستانه شنوایی نسبت به یک منحنی استاندارد که شنوایی طبیعی را نشان میدهد، در دسیبل (HL) رسم میشود.
آنها همان خطوط با بلندی صدای برابر نیستند که مجموعهای از منحنیها هستند که بلندی صدا را در سطوح مختلف و همچنین در آستانه شنوایی نشان میدهند، به عبارتی مطلق با دسیبل SPL (سطح فشار صدا) اندازهگیری میشود. شنوایی سنجها با فرکانس هرتز (هرتز) در محور افقی، معمولاً در مقیاس لگاریتمی و مقیاس dBHL خطی در محور عمودی تنظیم میشوند.
برای انسان، شنوایی طبیعی بین 10 دسیبل (HL) و 15 دسیبل (HL) است، اگرچه 0 دسیبل از 250 هرتز تا 8 کیلو هرتز شنوایی طبیعی متوسط تلقی میشود. آستانههای شنوایی انسان و سایر پستانداران را میتوان با آزمایش شنوایی رفتاری یا آزمایشهای فیزیولوژیکی مورد استفاده در شنوایی سنجی یافت. برای بزرگسالان، یک تست شنوایی رفتاری شامل یک تستر است که تنها را در فرکانسهای مشخص (شدت) و شدت (بلندی) ارائه میدهد. وقتی متهم صدایی را می شنود که پاسخ میدهد (به عنوان مثال با بالا بردن دست یا فشار دادن یک دکمه. آزمایش کننده کمترین شدت صدایی را که میتواند بشنود ضبط میکند.
با کودکان، یک شنوایی شناس با جایگزینی دستگاه بازخورد با اسباب بازیهای مربوط به فعالیت مانند بلوک یا گیره، از آزمون شنوایی بازی میکند. از این به عنوان شنوایی سنجی بازی شرطی یاد میشود. شنوایی سنجی تقویت بینایی در کودکان نیز استفاده میشود. هنگامی که کودک صدا را میشنود، به جهتی که از آن صدا آمده نگاه میکند و با یک اسباب بازی سبک یا متحرک تقویت میشود.
هنگام آزمایش برخی از حیوانات میتوان از تکنیک مشابهی استفاده کرد اما به جای اسباب بازی، از غذا می توان به عنوان پاداش پاسخ به صدا استفاده کرد. آزمایشهای فیزیولوژیکی نیازی به پاسخ بیمار ندارند (Katz 2002). به عنوان مثال، هنگام انجام پتانسیلهای برانگیخته شده شنوایی ساقه مغز، هنگامی که صدا در گوش او پخش میشود یا انتشار otoacoustic که توسط گوش داخلی سالم تولید، به طور خود به خود یا توسط محرک خارجی ایجاد میشود، پاسخهای ساقه مغز بیمار اندازهگیری خواهند شد.
در ایالات متحده، NIOSH توصیه میکند افرادی که به طور منظم در معرض سر و صدای خطرناک قرار دارند، شنوایی خود را یک بار در سال یا هر سه سال در غیر این صورت آزمایش کنند. معمولاً برای اندازه گیری وضعیت شنوایی، از شنوایی سنجی معمولی (با استفاده از شنوایی سنجهای تا 8 کیلوهرتز) استفاده میشود. برای اهداف تحقیقاتی یا تشخیص به موقع کم شنوایی مربوط به سن ، سنجش صوتی با فرکانس فوق العاده بالا (تا 20 کیلوهرتز) که نیاز به کالیبراسیون شنوایی سنج و هدفون دارد، قابل اندازهگیری است.
در حالت ایده آل، شنوایی سنجی یک خط مستقیم نشان میدهد اما در عمل همه کمی متفاوت هستند و تغییرات کوچک طبیعی تلقی میشوند. تغییرات بزرگتر به ویژه زیر حد نرمال، ممکن است اختلال شنوایی را نشان دهد که تا حدی با افزایش سن رخ میدهد. اما ممکن است با قرار گرفتن طولانی مدت در سر و صدای نسبتاً زیاد مانند زندگی در نزدیکی فرودگاه یا جاده شلوغ یا قرار گرفتن کوتاه در معرض سطح بسیار بالای صدا مانند شلیک گلوله یا موسیقی پخش شده از یک باند قوی. اختلال شنوایی همچنین ممکن است در نتیجه بیماریهای خاصی مانند CMV یا بیماری منیر باشد و از طریق شکل شنوایی سنجی می توان این موارد را تشخیص داد.
ناشنوایی چیست؟
کاهش شنوایی ممکن است از بدو تولد وجود داشته باشد یا در هر زمان بعد از آن به دست آید. کاهش شنوایی ممکن است در یک گوش یا هر دو گوش رخ دهد. در کودکان، مشکلات شنوایی می تواند توانایی یادگیری زبان گفتاری را تحت تأثیر قرار دهد و در بزرگسالان با تعامل اجتماعی و در کار مشکلاتی ایجاد میکند. کاهش شنوایی میتواند موقتی یا دائمی باشد. کاهش شنوایی مربوط به سن معمولاً هر دو گوش را تحت تأثیر قرار میدهد و به دلیل ریزش سلولهای موی حلزون است.
کاهش شنوایی وقتی تشخیص داده میشود که تست شنوایی متوجه شود که شخص قادر به شنیدن 25 دسیبل از حداقل در یک گوش نیست. آزمایش شنوایی ضعیف برای همه نوزادان توصیه میشود. کاهش شنوایی را میتوان به صورت خفیف (25 تا 40 دسیبل)، متوسط (41 تا 55 دسیبل)، متوسط شدید (56 تا 70 دسی بل)، شدید (71 تا 90 دسیبل) یا عمیق (بیشتر از 90 دسیبل) دستهبندی کرد. سه نوع اصلی کاهش شنوایی وجود دارد:
- کاهش شنوایی رسانا
- کم شنوایی حسی-عصبی
- کم شنوایی مختلط
پیش از این در پست ناشنوایی — پاسخ همه پرسش های شما در خصوص ناشنوایی به سوالات متداول پاسخ داده شده است و توصیه میکنیم برای مطالعه آن + اینجا کلیک کنید.

علت ناشنوایی چیست؟
کم شنوایی انواع مختلفی مانند کاهش شنوایی رسانا، کم شنوایی حسی - عصبی و انواع دیگری دارد. کاهش شنوایی از درجات مشخصی تشکیل شده است که عبارتند از:
- کم شنوایی ملایم: افرادی که کمشنوایی دارند، به خصوص در محیطهای پر سر و صدا در ادامه گفتگو مشکل دارند. ساکتترین صداهایی که افراد با کمشنوایی خفیف میتوانند با گوش بهتر خود بشنوند بین 25 تا 40 دسیبل HL است.
- کاهش شنوایی متوسط: افرادی که کمشنوایی متوسط دارند در هنگام استفاده از سمعک در ادامه گفتگو مشکل دارند. به طور متوسط، کم صدا ترین صداهایی که افراد با کاهش شنوایی متوسط با گوش بهتر خود میشنوند، بین 40 تا 70 دسیبل HL است.
- کم شنوایی شدید: افرادی که کم شنوایی شدید دارند به سمعک قدرتمند وابسته هستند. با این حال، آنها اغلب حتی وقتی از سمعک استفاده می کنند به لبخوانی اعتماد میکنند. ساکتترین صداهایی که افراد با کم شنوایی شدید با گوش بهتر خود میشنوند بین 70 تا 95 دسیبل HL است.
- کم شنوایی عمیق: افراد کمشنوایی عمیق بسیار کم شنوا هستند و بیشتر به لبخوانی و زبان اشاره اعتماد میکنند. ساکت ترین صداهایی که افراد با کمشنوایی عمیق با گوش بهتر خود میشنوند، از 95 دسیبل HL یا بیشتر است.
از جمله علل ناشنوایی میتوان به موارد زیر اشاره کرد:
- وراثت: حدود 75 تا 80 درصد از کل این موارد توسط ژنهای مغلوب به ارث میرسد، 20 تا 25 درصد توسط ژنهای غالب، 1 تا 2 درصد توسط الگوهای مرتبط با X و کمتر از ۱ درصد توسط وراثت میتوکندری به ارث میرسد.
ناشنوایی سندرمیک زمانی اتفاق میافتد که علائم یا مشکلات پزشکی دیگری به غیر از ناشنوایی در فرد وجود داشته باشد، مانند سندرم آشر، سندرم استیکلر، سندرم وااردنبورگ، سندرم آلپورت و نوروفیبروماتوز نوع 2. مشکلات پزشکی مرتبط با ناشنوایی در یک فرد. - شرایط مادرزادی: کم شنوایی مادرزادی، کم شنوایی است که هنگام تولد وجود دارد. این می تواند شامل کاهش شنوایی ارثی یا کاهش شنوایی به دلیل سایر عوامل موجود در رحم (قبل از زایمان) یا در هنگام تولد باشد.
از دیگر دلایل کم شنوایی مادرزادی که ذاتاً وراثتی نیستند میتوان به عفونتهای قبل از تولد، بیماریها، سموم مصرف شده توسط مادر در دوران بارداری یا سایر شرایطی که در زمان تولد یا اندکی بعد از آن اتفاق میافتد، اشاره کرد. این شرایط معمولاً باعث کاهش شنوایی حسی عصبی میشوند که از درجه خفیف تا عمیق است. - کاهش شنوایی ناشی از برخی داروها: برخی از داروها ممکن است به طور برگشتپذیر بر شنوایی تأثیر بگذارند. این داروها اتوتوکسیک در نظر گرفته میشوند. این شامل داروهای ادرار آور حلقوی مانند فوروزماید و بومتانید، داروهای ضد التهاب غیر استروئیدی (NSAIDs) از هر دو نوع بدون نسخه (آسپیرین، ایبوپروفن، ناپروکسن) و همچنین داروهای نسخهای (سلکوکسیب، دیکلوفناک و غیره)، پاراستامول، کینین و آنتیبیوتیکهای ماکرولاید. برخی دیگر ممکن است باعث کاهش شنوایی دائمی شوند. مهمترین گروه آمینوگلیكوزیدها (عضو اصلی جنتامایسین) و مواد شیمیایی مبتنی بر پلاتین مانند سیس پلاتین و كاربوپلاتین هستند.
- صدای شدید: ناشنوایی یا کاهش شنوایی ناشی از صدای شدید (Noise-induced hearing loss) اختلال شنوایی ناشی از قرار گرفتن در معرض صدای بلند است. افراد ممکن است درک محدوده محدودی از فرکانس ها یا اختلال در درک صدا از جمله حساسیت به صدا یا زنگ زدن در گوش را از دست بدهند.
وقتی قرار گرفتن در معرض خطراتی مانند سر و صدا در محل کار رخ دهد و با کاهش شنوایی همراه باشد، از آن به عنوان کم شنوایی شغلی یاد میشود. شنوایی ممکن است به تدریج از قرار گرفتن در معرض سر و صدا مزمن و مکرر (مانند موسیقی با صدای بلند یا صدای پس زمینه) یا ناگهان در معرض سر و صدای ضربهای، که یک صدای کوتاه با شدت بالا است (مانند شلیک گلوله)، بدتر شود.
در هر دو نوع، صدای بلند باعث تحریک بیش از حد سلولهای ظریف شنوایی می شود که منجر به آسیب دائمی یا مرگ سلولها می شود. پس از این راه از دست دادن، نمیتوان شنوایی را در انسان بازیابی کرد. استراتژیهای پیشگیری متنوعی برای جلوگیری یا کاهش کم شنوایی در دسترس است. کاهش میزان صدا در منبع آن، محدود کردن زمان قرار گرفتن در معرض و محافظت فیزیکی میتواند تأثیر سر و صدای زیاد را کاهش دهد. در صورت پیشگیری نشدن، کاهش شنوایی را میتوان از طریق دستگاههای کمکی و راهکارهای ارتباطی کنترل کرد. بیشترین بار NIHL از طریق مواجهه شغلی بوده است.
با این حال، کاهش شنوایی ناشی از سر و صدا همچنین میتواند به دلیل قرار گرفتن در معرض سر و صدا غیرنظامی تفریحی، مسکونی، اجتماعی و نظامی باشد. تخمین زده میشود که 15 درصد از جوانان در معرض صدای کافی اوقات فراغت (به عنوان مثال کنسرت، رویدادهای ورزشی، فعالیتهای روزمره، هدفون) برای ایجاد NIHL باشند.
لیست محدودی از منابع سر و صدا وجود ندارد که باعث کاهش شنوایی شود. بلکه قرار گرفتن در معرض سطوح بیش از حد زیاد از هر منبع صوتی با گذشت زمان میتواند باعث کاهش شنوایی شود.
برآورد میشود 12/5 درصد کودکان و نوجوانان 6 تا 19 سال (تقریباً 5/2 میلیون نفر) و 17 درصد از بزرگسالان 20 تا 69 ساله (تقریباً 26 میلیون نفر) از قرار گرفتن بیش از حد در معرض سر و صدا، دچار آسیب دائمی به شنوایی خود شدهاند. - مواد شیمیایی اتوتوکسیک: کاهش شنوایی همچنین میتواند ناشی از مواد شیمیایی خاص در محیط باشد مانند فلزات، مانند سرب، حلالها، مانند تولوئن (به عنوان مثال در نفت خام، بنزین و اگزوز اتومبیل) و داروهای بیهوشی. کاهش شنوایی ناشی از مواد شیمیایی از محدوده فرکانس بالا شروع میشود و برگشتپذیر نیست. با ضایعات به حلزون گوش آسیب میرساند و قسمتهای مرکزی سیستم شنوایی را تخریب میکند.
برای برخی از مواجهههای شیمیایی اتوتوکسیک، به ویژه استایرن، خطر کاهش شنوایی میتواند بیشتر از قرار گرفتن در معرض سر و صدا به تنهایی باشد. این تأثیرات بیشترین تأثیر را دارد وقتی که قرار گرفتن در معرض ترکیبی شامل سر و صدای ضربه باشد. یک بولتن اطلاعاتی سال 2018 توسط اداره ایمنی و بهداشت شغلی ایالات متحده (OSHA) و موسسه ملی ایمنی و بهداشت شغلی (NIOSH) موضوع را معرفی میکند، نمونههایی از مواد شیمیایی اتوتوکسیک را ارائه میدهد، صنایع و مشاغل در معرض خطر را لیست میکند و اطلاعات پیشگیری را ارائه میدهد. - عفونت: یک بیماری شایع که منجر به کاهش شنوایی میشود، عفونتهای مزمن گوش است. برخی از عفونتها در دوران بارداری مانند سیتومگالوویروس، سفلیس و سرخچه نیز ممکن است باعث کاهش شنوایی در کودک شوند.
- آسیب فیزیکی: ممکن است به گوش، خواه گوش خارجی یا گوش میانی، به حلزون گوش یا مراکز مغزی که اطلاعات شنیداری منتقل شده توسط گوش را پردازش میکنند آسیب برسد.
آسیب به گوش میانی ممکن است شامل شکستگی و قطع شدن زنجیره استخوان باشد. آسیب به گوش داخلی (حلزون گوش) ممکن است به دلیل شکستگی استخوان گیجگاهی باشد. افرادی که از ناحیه سر آسیب میبینند به ویژه در معرض کم شنوایی یا وزوز گوش، موقت یا دائمی هستند.