پروستات چیست؟ – آناتومی، عملکرد، بیماری ها و درمان
«پروستات» (Prostate) غدهای به اندازه گردو است که در مردان با ترشح مایعی، به تغذیه و محافظت از اسپرم کمک میکند و در تولید مثل مردان نقش دارد. در این مقاله آناتومی، ساختار، محل قرارگیری، عملکرد و بیماری های پروستات توضیح داده شدهاند.

پروستات چیست؟
پروستات، یک غده فرعی در سیستم تولید مثل مردان است که فقط در برخی از پستانداران یافت میشود و از نظر خصوصیات آناتومیک، شیمیایی و فیزیولوژیک، بین گونهها متفاوت است.
پروستات کجاست؟
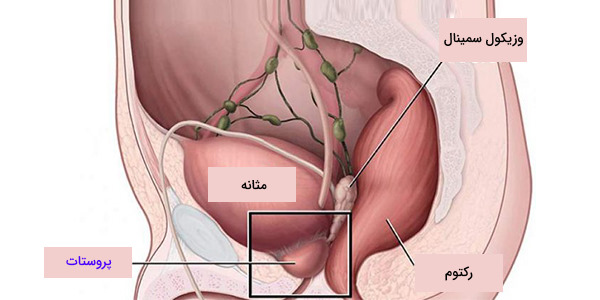
غده پروستات در لگن، بین مثانه و آلت تناسلی مرد و درست جلوی راست روده قرار دارد و مجرای ادراری را احاطه کرده است. مجرای ادراری از مثانه وارد مرکز پروستات میشود و از آلت تناسلی عبور میکند. به بخشی از مجرای ادراری که از پروستات میگذرد، مجرای ادراری پروستات گفته میشود که به دو مجرای انزالی اتصال مییابد. پروستات، مایعی ترشح میکند که وظیفه تغذیه و محافظت از اسپرم را بر عهده دارد.
در هنگام انزال، این مایع را به مجرای ادراری تخلیه و همراه با اسپرم دفع میشود. «مجرای دفران» (Vasa Deferentia) اسپرم را از بیضهها به «کیسه منی» (Seminal Vesicle) میرساند. کیسه منی، از دو غده توبولار ساده تشکیل شده است که در قسمت تحتانی و خلفی مثانه قرار دارند. پروستات حاوی یه لایه کپسول مشترک با مثانه است و محل اتصال پروستات و مثانه، توسط یک شیارِ حاوی وریدهای مثانهای و شبکه عصبی پروستات مشخص میشود.
پیشآبراه قاعده پروستات را سوراخ کرده و در بین یک سوم قدامی و دو سوم خلفی به سمت پایین میرود. به بخش بالایی سطح قدامی پروستات، لیگامنتی متصل میشود.
آناتومی پروستات چگونه است؟
در بزرگسالان، پروستات به اندازه یک گردو و وزن متوسط آن حدود 11 گرم (معمولاً بین 7 تا 16 گرم) است. پروستات، در پوششی به نام کپسول پروستات یا فاشیای پروستات قرار دارد. ساختار داخلی پروستات، با استفاده از هر دو لوب و ناحیه توصیف شده است.
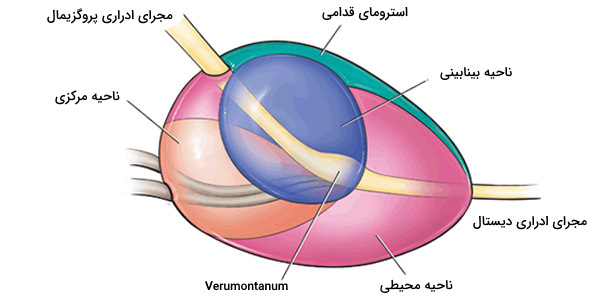
به دلیل تنوع در توصیف و تعاریف لوبها، از طبقه بندی منطقهای بیشتر استفاده میشود که بر این اساس، پروستات دارای سه یا چهار ناحیه است. این نواحی به طور معمول در بافتشناسی یا تصویربرداری مانند سونوگرافی یا MRI قابل مشاهده هستند. این نواحی عبارتند از:
- ناحیه محیطی: ۷۰ درصد پروستات را در بر میگیرد. پشت غده و در زیر کپسول قرار دارد و مجرای دیستال ادراری را احاطه کرده است. حدود 70 الی 80 درصد سرطانهای پروستات از این ناحیه ایجاد میشوند.
- ناحیه مرکزی: ۲۰ درصد از این غده را اشغال و مجاری انزالی را احاطه کرده است. حدود 2.5 درصد از سرطانهای پروستات، در ناحیه مرکزی ایجاد میشوند که بیشتر تهاجمی هستند و به کیسه منی حمله میکنند.
- ناحیه بینابینی: شامل ۵ درصد از پروستات است و مجرای ادرار نزدیک را احاطه میکند. 10 الی 20 درصد از سرطانهای پروستات، از این منطقه منشأ میگیرند. این ناحیه است که در بیماری رشد خوشخیم پروستات، بزرگ میشود.
- ناحیه فیبرو عضلانی قدامی (استروما): این ناحیه معمولاً فاقد اجزای غدهای است و همانطور که از نام آن مشخص است، فقط عضله و بافت فیبری را شامل میشود.
میکروآناتومی پروستات
پروستات، از بافت غدهای و بافت پیوندی (همبند) تشکیل شده است. سلولهای ستونی شکل بلند پوشش قاعده (اپیتلیوم) غده پروستات را تشکیل میدهند. اپیتلیوم بسیار متنوع است و مناطقی از سلولهای مکعبی یا مسطح نیز همراه با اپیتلیوم بینابینی، در نواحی خارجی مجاری بلندتر پروستات دیده میشوند.
غدد به شکل فولیکولهای زیادی تشکیل میشوند که حین عبور از مجرای پروستات، در کانالها و متعاقب آن 12 تا 20 مجرای اصلی و سپس مجرای ادراری تخلیه میشوند. همچنین تعداد کمی سلول مسطح وجود دارد که در کنار غشای زیرین غدد قرار دارند و به عنوان سلولهای بنیادی عمل میکنند.
بافت همبند پروستات از بافت فیبروزی و عضله صاف تشکیل شده است. بافت فیبروزی غده را به لوبهای متعدد تقسیم میکند. و همچنین بین غدد قرار میگیرد و از باندهای عضلات صافی تشکیل شده است که جهتگیری تصادفی دارند و در امتداد مثانه قرار گرفتهاند. به مرور زمان، ترشحات غلیظ هیالینی به نام «اجسام آمیلاسه» (Corpora Amylacea) در این غده تجمع پیدا میکنند.
خونرسانی پروستات چگونه است؟
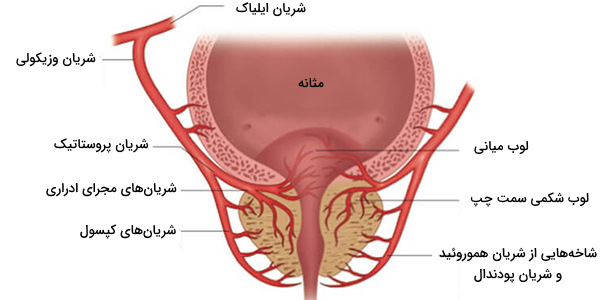
خون رسانی به پروستات، از طریق عروق زیر انجام میشود:
- «شریان وزیکال تحتانی» (Inferior Vesical Artery)
- «سرخرگ داخلی پودندال» (Internal Pudendal Artery)
- «عروق راست روده میانی» (Middle Rectal Arteries)
این عروق وارد قسمت بیرونی پروستات و سطح خلفی آن میشوند یعنی جایی که در تماس با مثانه قرار دارد. پس از آن عروق نامبرده به جلو و سمت راست پروستات، حرکت میکنند. وزیکول تحتانی و شریانهای راستروده میانی، اغلب با هم به صورت مستقیم از شریانهای ایلیاک داخلی به وجود میآیند. با ورود به مثانه، شریان وزیکال تحتانی به دو شاخه تقسیم میشود:
- مجرای ادرار که مجرای ادراری پروستات را تأمین میکند.
- شاخه کپسولی که دور کپسول را طی میکند و دارای شاخههای کوچکتری است که وارد پروستات میشوند.
وریدهای پروستات، یک «شبکه وریدی پروستات» (Prostatic Venous Plexus) را به وجود میآورند که عمدتا در اطراف سطح جلویی و خارجی آن تشکیل قرار دارد. این شبکه هم خون را از ورید پشتی عمیق آلت تناسلی دریافت میکند و از طریق شاخههایی به شبکه وزیکال و ورید پودندال داخلی میپیوندد.
سیستم لنفاوی پروستات
تخلیه لنفاوی پروستات، به ناحیه مورد نظر بستگی دارد. عروقی که «مجرای وابران» (Vas Deferens) را احاطه کردهاند، برخی از عروق وزیکول سمینال و عروق سطح پشتی پروستات، به غدد لنفاوی ایلیاک خارجی تخلیه میشوند. برخی از عروق وزیکول سمینال و عروق پروستاتِ قدامی به غدد لنفاوی ایلیاک داخلی میریزند. عروق خود پروستات، به غدد لنفاوی مفصلی و خاجی تخلیه میشوند.
بیان ژن و تولید پروتئین در پروستات
حدود 20 هزار ژن کد کننده پروتئین در سلولهای انسانی بیان میشوند که تقریباً 75 درصد از این ژنها، در پروستاتِ طبیعی بیان نیز بیان دارند. حدود 150 عدد از این ژنها ویژه و ۲۰ ژن مختص پروستات هستند و فقط در این ساختار بیان میشوند. پروتئین های خاص مربوطه در سلولهای غدهای و ترشحی پروستات، ترجمه میشوند که عملکرد آنها در تعیین خصوصیات مایع منی اهمیت فراوانی دارند. برخی از پروتئینهای خاص پروستات، عبارتند از:
- آنتیژن اختصاصی پروستات (PSA)
- پروستاتیک اسید فسفاتاز
کار پروستات چیست؟
عملکرد اصلی پروستات، ترشح مایعات قلیایی است که ۷۰ درصد از حجم مایع منی را تشکیل میدهند و با خنثی کردن اسیدیته واژن هنگام لقاح، به زنده ماندن اسپرم کمک میکنند. منی مایعی است که طی پاسخ جنسی (انزال) تولید و ترشح میشود و حاوی اسپرم و ترکیبات دیگری همچون پروتئین، آنزیم، قند، موکوس، ویتامین C و پروستاگلاندینها است.
انزال شامل انقباض هماهنگ اجزای مختلفی مانند موارد زیر است:
- عضلات صاف کیسههای منی
- مجرای دفران
- مجاری انزال
- عضلات کف لگن شامل:
- «عضله ایسکیوکاورنوزوس» (Ischiocavernosus Muscle)
- «عضله بولبوكاورنووس» (Bulbocavernosus Muscle)
طی انزال این مایع از طریق مجاری انزالی که در غده پروستات قرار دارند، به مجرای ادراری منتقل میشود. منی به دنبال انقباضات عضله صاف عروق و کیسههای منی، در ابتدا به آلت تناسلی و سپس به داخل مجرای ادراری منتقل خواهد شد.
تحریک جنسی، سیگنالهای عصبی را از طریق اعصاب داخلی پودندال، به ناحیه فوقانی ستون فقرات ارسال میکند. این سیگنالهای عصبی از طریق اعصاب هیپوگاستریک منجر به انقباض عضلات صاف میشوند. مایع منی پس از انتقال به مجرای ادراری، با انقباض عضله بولبوكاورنووس، از انتهای مجرا خارج میشود. ترشحات پروستات، شامل ترکیبات ذیل هستند:
این ترکیبات همراه با ترشحات وزیکولهای منی، قسمت عمده مایع منی را تشکیل میدهند.
پروستات با افزایش سن چه تغییراتی می کند؟
بیشتر بافت تشکیلدهنده غده پروستات، در زمان کودکی بخش فیبروزی - عضلانی است. در دوران بلوغ با ترشح هورمون تستوسترون، بخش غدهای یا ترشحی پروستات رشد میکند و اندازه آن دو برابر میشود. در دهه سوم زندگی، اپیتلیوم پوشاننده سطح داخلی بخش ترشحی، ساختار نامنظمی پیدا میکند.
در دهه چهارم زندگی، اندازه پروستات ثابت میشود و چینهای پوشاننده بخش ترشحی از بین میروند اما اجسام آمیلوییدی در آن قابل مشاهده خواهند بود. در دهه پنجم زندگی، پروستات اغلب دچار هایپرتروفی یا بدشکلی میشود که به طور معمول در در لوب میانی رخ میدهد و ممکن است به ایجاد «آدنوم» (Adenoma) یا ورم خوشخیم منجر شود.
آزمایش پروستات
انجام آزمایشات روتین به خصوص در افرادی که سابقه خانوادگی، سابقه ابتلا به مشکلات ادراری - تناسلی و یا سن بالای ۵۰ سال دارند ضروری است. در ادامه به روشهای تشخیصی برای مشکلات پروستات، اشاره کردهایم.
- معاینه رکتال دیجیتال (DRE): پزشک از طریق راست روده، پروستات را لمس و معاینه میکند. یک DRE می تواند گاهی اوقات بزرگ شدن پروستات، وجود توده یا ندول سرطانی یا حساسیت ناشی از التهاب آن را تشخیص دهد.
- آنتیژن اختصاصی پروستات (PSA): پروستات، پروتئینی به نام PSA تولید میکند که مقدار آن با آزمایش خون قابل اندازهگیری است. اگر PSA زیاد باشد، احتمال سرطان پروستات، بیشتر خواهد بود اما بزرگ شدن آن نیز میتواند باعث افزایش PSA شود.
- سونوگرافی ترانس رکتال: پزشک یک «پروب سونوگرافی» (Ultrasound Probe) را وارد راست روده و آن را به پروستات، نزدیک میکند. سونوگرافی اغلب برای آزمایش سرطان پروستات، همراه با نمونهبرداری انجام میشود.
- نمونهبرداری از پروستات: طی بیوپسی بخشی از بافت پروستات، جهت آزمایشات پاتولوژی، توسط یک سوزن و از طریق راست روده برداشته میشود.
- اسید فسفاتاز پروستاتیک (PAP): یشترین مقدار این آنزیم در غده پروستات وجود دارد. در برخی افراد مبتلا به سرطان پروستات خارج از کپسول که دچار متاستاز شدهاند میزان آن افزایش مییابد. البته کاربرد اصلی این تست بررسی تجاوز جنسی است و امروزه برای تشخیص سرطان پروستات، از آزمایش PSA استفاده میشود.
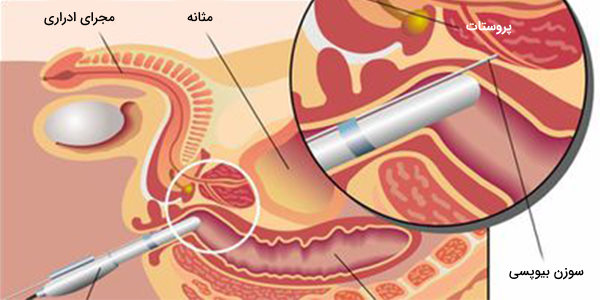
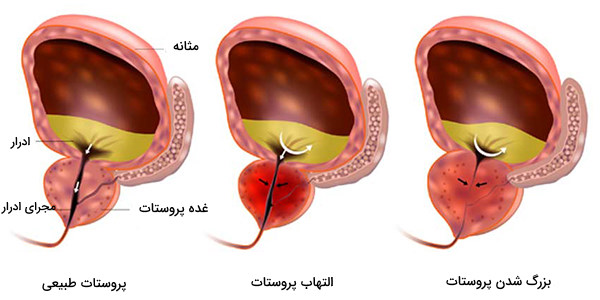
بیماری های پروستات چه هستند؟
اختلالات و بیماریهای مختلفی مانند التهاب، بزرگ شدن، عفونت و سرطان پروستات در اثر آسیب، افزایش سن یا ناهنجاریهای مادرزادی ممکن است در پروستات ایجاد شوند که در ادامه به توضیح علائم آنها پرداختهایم.
- «پروستاتیت» (Prostatitis): التهاب پروستات، که گاهی به دلیل عفونت ایجاد میشود و به طور معمول با آنتیبیوتیک قابل درمان است. تشخیص از طریق معاینه رکتال یا کشت ادرار امکانپذیر خواهد بود. التهاب میتواند در اثر عفونت باکتریایی یا سایر علل غیر عفونی ایجاد شود و علائم زیر را در پی دارد:
- دفع ادرار یا انزال دردناک
- درد کشاله ران
- مشکل دفع ادرار
- علائم عفونت مانند تب
- خستگی
- «بزرگی پروستات» (Enlarged Prostate): بزرگ شدن پروستات، به دلیل تکثیر و افزایش تعداد سلولهای آن اتفاق میافتد. این اختلال که هایپرتروفی خوشخیم پروستات، یا BPH نام دارد، به دلیل رشد پروستات تقریباً تمام مردان بالای 50 سال را مبتلا میکند. علائم هایپرتروفی خوشخیم پروستات، عبارتند از:
- مشکل در دفع ادرار
- احساس نیاز مکرر به دفع ادرار
- احساس پر بودن مثانه
- در موارد حاد احتباس ادرار
- با گذشت زمان احتباس مزمن ممکن است باعث بزرگ شدن مثانه و برگشت جریان ادرار به کلیهها (هیدرونفروز) شود.
- «سرطان پروستات» (Prostate Cancer): پس از سرطان پوست، این شایعترین نوع سرطان در مردان است که در صورت تشخیص و درمان سریع قابل درمان خواهد بود. از هر 41 مرد مبتلا به سرطان پروستات، فقط یک مورد به مرگ میانجامد. برای درمان سرطان پروستات، میتوان از جراحی، پرتودرمانی، هورموندرمانی و شیمیدرمانی استفاده کرد.
علائم پروستات چه هستند؟
بیماریهای پروستات، علائم مختلفی دارند اما به طور کلی باعث مشکل در دفع ادرار یا کنترل مثانه می شوند و شامل یک یا چند نشانه زیر هستند:
- ضعف در کنترل مثانه
- احساس فوریت در دفع ادرار
- مشکل در شروع جریان ادرار یا توقف مکرر جریان ادرار
- کم بودن جریان ادرار
- اختلال در عملکرد جنسی
- عفونت دستگاه ادراری
- سنگ مثانه
- در موارد شدید، نارسایی کلیه
- مسدود شدن کامل مسیر دفع ادرار، احتباس آب و تورم در بدن
- درد هنگام ادرار یا بعد از انزال
- درد پروستات که در آلت تناسلی، کیسه بیضه یا ناحیه بین کیسه بیضه و مقعد احساس میشود.
- وجود خون در ادرار
- ناراحتی شدید در شکم و زیر شکم
- تب و لرز
- بدن درد
- عدم تخلیه کامل مثانه
- بو یا رنگ غیر طبیعی ادرار
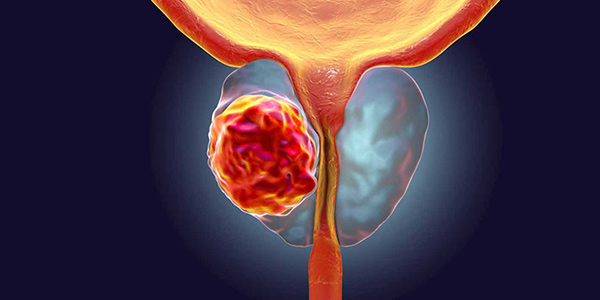
درمان پروستات چیست؟
درمان مشکلات پروستات، با هدف کاهش یا رفع عوارض و علائم و یا جهت درمان قطعی، با داروها یا روشهای تهاجمی مانند جراحی انجام میگیرد. در ادامه انواع روشهای درمانی مختص به هریک را توضیح دادهایم.
- درمان التهاب پروستات: پروستاتیت حاد و پروستاتیتِ باکتریایی مزمن با آنتیبیوتیک درمان میشوند. اما بسته به نوع پروستاتیت، درمان شامل ترکیبی از آنتیبیوتیکها، داروهای ضدالتهاب یا جراحی است. اخیراً ترکیبی از درمان اولیه همراه با درمان روانشناختی برای پروستاتیتِ مزمن نیز اثبات شد. پروستاتیتِ مزمن غیر باکتریایی یا سندرم درد مزمن لگن در مردان، با روشهای مختلفی از جمله موارد زیر درمان میشوند:
- داروهای مسدودکننده آلفا
- ضد التهابهای غیراستروئیدی
- آمی تریپتیلین
- آنتی هیستامین
- داروهای ضد اضطراب
- فیزیوتراپی
- رواندرمانی
- تعدیلکنندههای عصبی
- جراحی
- درمان پروستات بزرگ شده: برای بهبود BPH معمولا از روشهای زیر یا ترکیبی از آنها استفاده میشود:
- آلفا بلاکرها: عضلات اطراف مجرای ادراری را شل می کنند و در نتیجه سپس ادرار آزادتر جریان مییابد.
- مهارکنندههای 5-آلفا-ردوکتاز: این داروها سطح تستوسترون فعال (DHT) را کاهش میدهند. وقتی DHT کمتری وجود داشته باشد، پروستات کوچک و خروج ادرار تسهیل میشود.
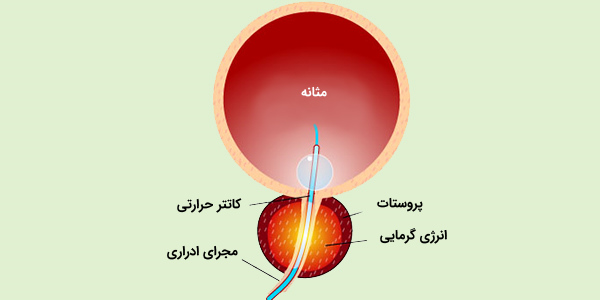
- جراحی: معمولاً داروها علائم بزرگ شدن این غده را برطرف میکنند، اما برخی از مردان برای بهبود علائم و جلوگیری از عوارض به جراحی نیاز دارند. در افرادی که علائم ادامه دارند، جراحی اغلب شامل برداشتن مجاری ادرار از پروستات است. در این روش ابزاری از طریق مجرای ادرار وارد پروستات میشود تا بخشی از آن که به قسمت فوقانی مجرای ادرار فشار می آورد و جریان ادرار را محدود میکند را حذف کند. انواع دیگری از جراحی که کمتر تهاجمی شامل «قطع مجرای ادراری پروستات با سوزن» (Transurethral Needle Ablation Of The Prostate) و «گرماتراپی مایکروویو از طریق مجرای ادرار» (Transurethral Microwave Thermotherapy) هستند. این روشهای سرپایی ممکن است با قرار دادن یک استنت موقت انجام شوند تا در مسیر طبیعی دفع ادرار اختلالی ایجاد نگردد و فرد دچار عوارض ثانویه نشود.
- درمان سرطان پروستات:
- پروستاتکتومی: نوعی جراحی که با هدف ریشهکن کردن سرطان، کل پروستات خارج میشود.
- پرتودرمانی: پرتودرمانی سلولهای سرطانی را از بین میبرد و آسیب به سلولهای سالم را به حداقل میرساند.
- ایمپلنت رادیواکتیو: به جای تابش پرتو از خارج بدن به پروستات، می توان ایمپلنتهای رادیواکتیو را در آن قرار داد تا منحصرا سلولهای سرطانی را از بین ببرند.
- کرایوتراپی: در این روش سلولهای سرطانی با انجماد از بین میروند.
- هورمون درمانی: سلولهای سرطانی پروستات، در پاسخ به هورمونها رشد میکنند و هورمون درمانی منجر به بلوکه شدن این اثر میشود.
- شیمی درمانی: در سرطان پیشرفته، شیمی درمانی به مرگ سلولهای سرطانی و جلوگیری از انتشار آن به سایر نقاط بدن کمک میکند اگرچه با عوارضی همراه است.
- کنترل: از آنجا که سرطان پروستات، غالباً پیشرفت کندی دارد، گاهی درمان متوقف و وضعیت بیمار به دقت کنترل میشود تا روند پیشرفت بیماری ارزیابی گردد.
-
آزمایشات بالینی: محققان از طریق آزمایشات بالینی و روتین، اثرات داروهای جدید را بر روی داوطلبان مبتلا به سرطان پروستات، آزمایش میکنند که ممکن است برخی از آنها در همین فاز تأثیر مثبتی داشته باشند.
پروستات در زنان
«غدد شبه پروستاتی» (Skene's Gland)، در جنس ماده جوندگان و انسان دیده میشوند. به دلیل شباهت زیاد بین آنتیژنهای اختصاصی و برخی آنزیمهای غدد شبه پروستات زنان با پروستاتِ مردان، برخی آن را «پروستاتِ زنانه» (Female Prostate) مینامند. در انسان به صورت دو غده برونریز است و با نامهای زیر نیز شناخته میشود:
- «غدد دهلیزی» (Lesser Vestibular Glands)
- «غدد پری اورترال» (Periurethral Glands)
- «غدد پارا ارترال» (Paraurethral Glands)
محل غدد شبه پروستاتی، در دیواره قدامی واژن و پایینتر از مجرای ادراری قرار دارند و به مجرای خروجی مثانه نزدیک هستند. در طول تاریخ اینگونه تصور میشد که این غده یک ارگان وستیژینال (بر جای مانده از غده جنسی نر طی تکامل) است، اما بر اساس اطلاعات امروز، این ساختار مانند پروستاتِ مردان، مارکرهای پروتئینی PSA و PAB را تولید و به عنوان همولوگ بافتشناسی غده پروستاتِ جنس نر عمل میکند. در خرگوش، خفاش و سگ نیز چنین ساختاری دیده شده است.













سرکار خانوم مریم بصیری عزیز ممنون از مطلب کامل و جامع تون مرسی