بیماری قلبی چیست؟ | انواع، علل، تشخیص و درمان
بیماریهای قلبی یکی از علل منجر به فوت افراد بسیاری در جهان هستند، به طوری که طبق آمار منتشر شده از هر چهار مرگ یکی به علت بیماری قلبی است. افراد بسیاری در معرض خطر بیماریهای قلبی هستند و این رقم روز به روز افزایش مییابد. با اینکه بیماریهای قلبی میتوانند کشنده باشند، امکان جلوگیری از آنها وجود دارد. با انتخاب سبک زندگی سالم میتوان با قلبی سالمتر زندگی را تجربه کرد.


انواع بیماریهای قلبی
بیماریهای قلبی طیف وسیعی از انواع مختلف مشکلات قلب و عروقی را در بر میگیرند که عبارتند از:
- «آریتمی» (Arrhythmia): ناهنجاری ریتم تپش قلب
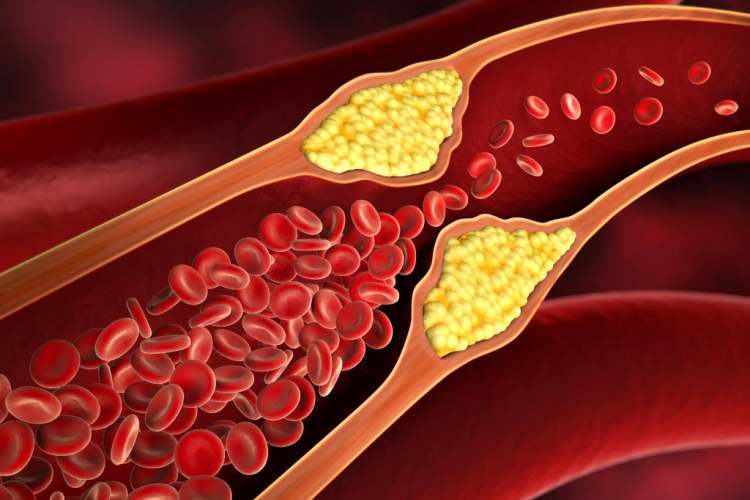
- «آترواسکلروز» (Atherosclerosis): سخت شدن دیواره سرخرگها
- «کاردیومیوپاتی» (Cardiomyopathy): ضعف ماهیچههای قلبی
- «نقایص مادرزادی قلب» (Congenital Heart Defects): طیفی از بیماریهای قلبی ایجاد شده در دوران جنینی
- «بیماری عروق کرونر» (CAD): ایجاد پلاک در عروق قلب است و برخی اوقات بیماری قلبی ایسکمیک نامیده میشود.
- عفونتهای قلبی: بر اثر باکتریها، ویروسها یا انگلها
به یاد داشته باشید که اصطلاح بیماری قلبی و عروقی به مشکلات قلب و عروق مربوط به آن دلالت دارد.
علائم بیماری قلبی چیست؟
انواع مختلف بیماری قلبی علائم متفاوتی دارند که در ادامه به برخی از آنها پرداختهایم.
علائم آریتمی
آریتمی، ریتم غیرطبیعی در ضربان قلب است که علائم آن وابسته به نوع آریتمی متفاوت است. به طور مثال ضربان قلب میتواند بسیار سریع یا بسیار کند باشد. علائم آریتمی شامل این موارد هستند:
- لرزش قلب یا تپش سریع قلب
- نبض کند
- سرگیجه
- درد قفسه سینه
علائم آترواسکلروز
ابتلا به این بیماری، خونرسانی به اندامهای بدن را کاهش میدهد و درد قفسه سینه و تنگی نفس به همراه دارد. علائم آترواسکلروز شامل موارد ذیل هستند:
- سردی دست و پا
- بیحسی در دست و پا
- درد غیرمعمول و غیرقابل توجیه
- ضعف در پا و بازوها
علائم نقایص مادرزادی قلب
نقایص مادرزادی قلب، حین رشد جنین ایجاد میشوند و گسترش مییابند. برخی از این نقایص قلبی هرگز تشخیص داده نمیشوند اما برخی دیگر ممکن است با علائمی نظیر آبی شدن رنگ پوست، تورم اندام، تنگی نفس یا مشکلات تنفسی، احساس خستگی و کمبود انرژی و ضربان نامنظم قلب بروز پیدا کنند.
علائم بیماری عروق کرونر
عروق کرونر خون پر از اکسیژن را از طریق قلب و ریهها جابهجا میکنند که در این بیماری در آنها پلاکهای متعددی ایجاد میشوند. علائم CAD عبارتاند از:
- احساس درد یا ناراحتی در قفسه سینه
- احساس فشار یا فشرده شدن در قفسه سینه
- تنگی نفس
- حالت تهوع
- احساس کاذب سوءهاضمه
- نفخ در معده
- کاردیومیوپاتی
علائم کاردیومیوپاتی
موجب بزرگ، سفت، ضخیم یا ضعیف شدن عضلات قلب میشود. علائم بیماری کاردیومیوپاتی شامل موارد زیر هستند:
- خستگی
- نفخ
- تورم پاها به خصوص در قسمت قوزک و مچ
- تنگی نفس
- احساس کوبیدن نبض
- نبض سریع
علائم عفونت های قلبی
اصطلاح عفونتهای قلب برای توصیف شرایطی مانند اندوکاردیت (بیماری خطرناک و گاهی کشنده که به علت باکتریها و بیماریهای متعدد به وجود میآید) یا میوکاردیت (التهاب عضلات قلب، علت این بیماری عمدتاً عوامل عفونی به ویژه ویروسها هستند) استفاده میشود. علائم عفونتهای قلبی عبارتند از:
- درد قفسه سینه
- احتقان قفسه سینه
- سرفه
- تب و لرز
- راش پوستی
علائم بیماری قلبی در زنان
اغلب زنان مبتلا به بیماریهای قلبی عروقی به خصوص CAD، علائم و نشانههای متفاوتی نسبت به مردان تجربه میکنند. این علائم بیشتر در زنانی مشاهده میشوند که حمله قلبی داشتهاند و شامل نشانههای معمول حمله قلبی مثل درد قفسه سینه و سوزن سوزن شدن نیستند. زنان مبتلا عموما نشانههایی مانند اختلال اضطراب، اختلال خواب و خستگی غیر معمول دارند که بیشتر این علائم را حداقل یک ماه پیش از وقوع حمله قلبی تجربه کردهاند. علائم بیماری قلبی در زنان، میتوانند با شرایط دیگری مانند افسردگی، یائسگی و اضطراب اشتباه گرفته شوند. نشانههای معمول بیماریهای قلبی در زنان عبارتند از:
- سرگیجه
- رنگ پریدگی
- تنگی نفس یا تنفس کم عمق
- غش
- اضطراب
- حالت تهوع
- استفراغ
- درد فک
- گردن درد
- کمر درد
- سوءهاضمه
- تولید گاز در معده
- عرق سرد
- علل بیماری های قلبی
علت انواع بیماری قلبی
مشکلات قلبی و عروقی، دلایل متفاوت و شرایط منحصر به فرد خود را دارند. مثلاً همان طور که گفته شد آترواسکلروز و CAD ناشی از ایجاد پلاک در عروق هستند. در ادامه توضیح مختصری از علل انواع بیماریهای قلبی و عروقی آورده شده است.
علل آریتمی
دلایل ریتم غیرطبیعی تپش قلب عبارتند از:
- ابتلا به انواع دیابت
- بیماری عروق کرونر (CAD)
- نقایص مادرزادی قلب
- مصرف برخی داروها، مکملها و داروهای گیاهی
- فشار خون بالا
- استفاده بیش از حد از الکل یا کافئین
- مصرف مواد مخدر
- استرس و اضطراب
- آسیب به قلب
علل نقص مادرزادی قلب
همان طور که گفتیم این بیماریها طی رشد جنین، شکل میگیرند. برخی از این نقایص ممکن است جدی باشند اما در صورت تشخیص به موقع، درمان میشوند و برخی دیگر تا سالها تشخیص داده نمیشوند. ساختار قلب میتواند با افزایش سن تغییر کند و علت پدید آمدن نقایص قلبی و عوارض ناشی از آنها باشد.
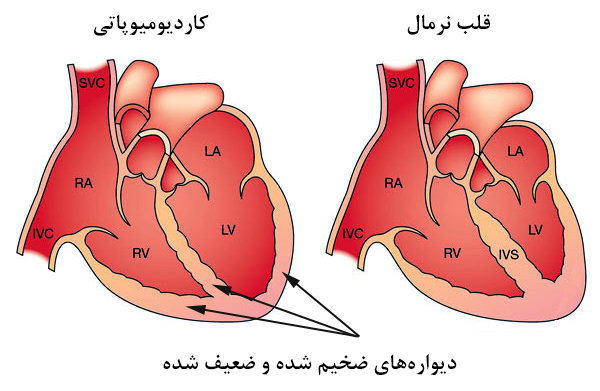
علل کاردیومیوپاتی
چندین نوع کاردیومیوپاتی وجود دارد که هرکدام نتیجه شرایط متفاوتی هستند:
- «کاردیومیوپاتی اتساعی» (Dilated Cardiomyopathy): رایجترین نوع کاردیومیوپاتی که موجب ضعف قلب میشود و دلایل ایجاد آن هنوز روشن نشده است. احتمال میرود که کاردیومیوپاتی اتساعی در نتیجه سابقه آسیب به قلب مانند آسیبهایی ناشی از مصرف دارو، عفونت و حمله قلبی، همچنین حاصل بیماری ارثی یا فشارخون کنترل نشده باشد.
- «کاردیومیوپاتی هیپرتروفیک» (Hypertrophic Cardiomyopathy): این نوع از بیماری قلبی، منجر به ضخیمتر شدن عضله قلب میشود و معمولاً ارثی است.
- «کاردیومیوپاتی محدود کننده» (Restrictive Cardiomyopathy): موجب کاهش انعطافپذیری عضلات قلب میشود و علت دقیق آن مشخص نیست اما دلایل احتمالی شامل وجود زخم بر روی قلب و تولید نوعی پروتئین غیرطبیعی به نام آمیلوئیدوز هستند.
علل عفونت قلب
باکتری، انگلها و ویروسها رایجترین علل عفونتهای قلبی هستند. عفونتهای کنترل نشده در بدن در صورتی که به درستی درمان نشوند میتوانند به قلب آسیب برسانند.
فاکتورهای ریسک برای بیماری قلبی
فاکتورهای ریسک زیادی برای افزایش احتمال بیماریهای قلبی وجود دارند که برخی از آنها قابل کنترل هستند. این فاکتورها عبارتند از:
- فشار خون بالا
- کلسترول بالا و سطوح پایین کلسترول خوب (HDL)
- استعمال دخانیات
- چاقی
- عدم تحرک فیزیکی
- ابتلا به برخی بیماریهای زمینهای مانند دیابت
برای مثال مصرف دخانیات مانند سیگار یا قلیان که ریسک ابتلا به مشکلات قلبی و عروقی را دو برابر افزایش میدهند، فاکتور ریسک قابل کنترل هستند. در افراد دیابتی، به دلیل سطوح قند خون بالا ریسک ابتلا به مشکلات زیر افزایش مییابد:
- آنژین
- حمله قلبی
- سکته
- CAD
بنابراین اگر دیابت دارید، حتماً قند خون خود را کنترل کنید تا خطر ابتلا به بیماری قلبی کاهش یابد. افرادی که هم فشار خون بالا و هم دیابت دارند، دو برابر در معرض خطر بیماری قلبی عروقی هستند.
فاکتورهای ریسکی که نمیتوان کنترل کرد
فاکتورهای ریسک بیماری قلبی که قابل کنترل نیستند عبارتند از:
- سابقه خانوادگی
- جنسیت: مردان بیشتر از زنان در معرض خطر بیماری قلبی هستند.
- سن: بالا رفتن سن موجب افزایش ریسک بیماری قلبی میشود. از سنین ۲۰ تا ۵۹ سالگی، ریسک CAD در مردان و زنان مشابه است. بعد از ۶۰ سالگی احتمال ابتلای مردان ۱۹/۹ تا ۳۲/۲٪ افزایش مییابد و فقط ۹/۷ تا ۱۸/۸٪ زنان در این سن در معرض خطر هستند.
هرچند که این فاکتورهای ریسک قابل کنترل نیستند اما ممکن است بتوان اثرات آنها را کنترل کرد. برای نمونه سابقه خانوادگی CAD، به ویژه اگر شامل موارد ذیل باشد، باید به دقت بررسی شود:
- خویشاوندان مرد زیر ۵۵ سال و مبتلا، مانند پدر یا براد
- خویشاوندان زن زیر ۶۵ سال و مبتلا، مانند مادر یا خواهر
تشخیص بیماری های قلبی
پزشک ممکن است چندین نوع آزمایش برای تشخیص بیماری قلبی تجویز کند که برخی از آنها را میتوان پیش از وجود هیچ نشانهای انجام داد اما برخی دیگر برای جستجوی دلایل احتمالی علائم انجام میشوند.
معاینات بالینی و آزمایش های خون
اولین روش تشخیصی، معاینات بالینی و شرح حال علائم و سابقه پزشکی و خانوادگی است. ژنتیک در برخی از بیماریهای قلبی نقش اساسی دارد، پس وجود بیماریهای قلبی در خویشاوندان را باید به پزشک اطلاع دهید. معمولا انواع آزمایشهای خون نیز تجویز میشوند تا سطح کلسترول بدن و علائم التهاب تشخیص داده شوند.
آزمایش های غیر تهاجمی
انواع مختلفی از آزمایشهای غیرتهاجمی ممکن است به منظور تشخیص بیماریهای قلبی استفاده شوند:
- «الکتروکاردیوگرام» یا نوار قلب (Electrocardiogram (ECG or EKG)): نمودار ثبت شده تغییرات پتانسیل الکتریکی ناشی از تحرک عضله قلب بیمار است. تفسیر نوار قلب به پزشک کمک میکند تا هرگونه بینظمی در عملکرد قلب را متوجه شود.
- «اکوکاردیوگرام» (Echocardiogram): اکو تصویر نزدیکی از ساختار قلب بیمار به پزشک ارائه میدهد.
- تست اضطراب: این تست هنگام فعالیت شدید مثل پیادهروی، دویدن یا دوچرخهسواری، انجام میشود که طی آن، پزشک میتواند فعالیت قلب بیمار را در واکنش به تغییر در فشار جسمی نظارت کند.
- «سونوگرافی کاروتید» (Carotid ultrasound): برای مشاهده و بررسی دقیق شریانهای کاروتید تجویز میشود.
- «مانیتور هولتر» (Holter monitor): دستگاهی به نام هولتر به مدت ۲۴ تا ۴۸ ساعت به بازوی بیمار بسته میشود تا پزشک فعالیت قلب بیمار را رصد کند.
- «آزمایش شیب جدول» (Tilt table test): اگر به تازگی هنگام ایستادن یا نشستن بیهوش شدهاید، احتمالا این تست برای شما تجویز خواهد شد. بیمار در حالیکه ضربان قلب، فشارخون و اشباع اکسیژن خون او تحت کنترل است، به میزی متصل و به صورت مکانیکی به سمت راست کج میشود.
- سیتی اسکن: این تصویربرداری به پزشک تصویر اشعهایکس دقیقی از قلب بیمار میدهد.
- MRI قلب: مانند سیتی اسکن، تصویر بسیار دقیقی از قلب و رگهای خونی ارائه میکند.
آزمایشهای تهاجمی
اگر نتایج معاینه، آزمایشهای خون و تستهای غیرتهاجمی قطعی نباشند، پزشک ممکن است برای تشخیص دقیقتر، آزمایشهای تهاجمی را تجویز کند که عبارتند از:
- کاتتریزاسیون قلبی و آنژیوگرافی عروق کرونری: پزشک از طریق کشاله ران و شریانها، لوله نازک و انعطافپذیری به نام کاتتر را وارد قلب بیمار و جریان خون را در عروق کرونر بررسی میکند. با ورود کاتتر به قلب، پزشک میتواند آنژیوگرافی عروق کرونر را انجام دهد. در حین آنژیوگرافی، به وسیله کاتتر یک رنگ مخصوص به عروق ظریف و مویرگهای اطراف قلب تزریق میشود که باعث مشاهده جزییات بیشتر در تصویر اشعه ایکس خواهد بود.
- بررسی الکتروفیزیولوژی: در این آزمایش پزشک الکترودها را با کاتتر به قلب بیمار وصل میکند که پس از قرارگیری در جای خود، پزشک میتواند پالسهای الکتریکی را از طریق آن ارسال کرده و نحوه پاسخ قلب را ثبت نماید.
درمان بیماری های قلبی
درمان بیماری قلبی، به نوع و شدت آن بستگی دارد. برای مثال در صورت عفونت قلبی، احتمالاً آنتیبیوتیک تجویز میشود. یا مثلاً اگر بیماری پلاک دارد، ممکن است رویکردی دو جانبه شامل دارو درمانی برای کاهش تولید پلاک و تغییراتی در سبک زندگی برای او و تجویز شود. مسیرهای درمانی بیماریهای قلبی عروقی، در سه دسته اصلی قرار میگیرند که در ادامه توضیح داده شدهاند.
تغییرات در سبک زندگی
اصلاح سبک زندگی، نقش مؤثری در پیشگیری، کنترل و درمان بیماریهای قلبی دارد. رژیم غذایی، یکی از نخستین مواردی است که باید تغییر کند. مصرف سدیم کمتر، رژیم غذایی کم چربی و حاوی مقادیر زیاد میوه و سبزی، به کاهش خطر ابتلا به بیماریهای قلبی کمک خواهد کرد. به علاوه، ورزش منظم، ترک مصرف دخانیات و الکل، موارد دیگری هستند که به کاهش خطر بیماریهای قلبی کمک میکنند.
داروهای بیماری قلبی
دارو ممکن است برای درمان انواع خاصی از بیماریهای قلبی ضروری باشد. پزشک میتواند دارویی تجویز کند که هم قابلیت درمان بیماری و هم کنترل آن را داشته باشد. گاهی دارو برای کاهش یا جلوگیری از عوارض بیماری تجویز میشود.
جراحی یا روشهای تهاجمی
در برخی از بیماریهای قلبی، برای درمان یا جلوگیری از عوارض خطرناک، جراحی ضروری است. برای مثال، درمان مسدود شدن کامل یا نسبی شریانها با پلاک، ممکن است توسط قرار دادن استنتی در شریان، طی جراحی و برای بازگردان جریان خون، انجام گیرد. لزوم جراحی به نوع بیماری قلبی و میزان آسیب وارد شده به قلب و عروق آن بستگی دارد.
پیشگیری از بیماری های قلبی
برخی از عوامل خطرساز مثل سابقه خانوادگی قابل کنترل نیستند اما کاهش خطرات قابل کنترل، احتمال پیشرفت بیماریهای قلبی را کاهش خواهد داد. در ادامه به برخی از روشهای پیشگیری از مشکلات قلبی اشاره کردهایم.
فشار خون سالم و کنترل کلسترول
کنترل فشار خون و سطح کلسترول خون، نخستین گام برای سلامت قلب است. فشار خون با میلیمتر جیوه (mm Hg) اندازهگیری میشود. به فشار خونی سالم میگویند که کمتر از ۱۲۰ سیستولیک و ۸۰ دیاستولیک باشد (غالباً به صورت ۱۲۰ روی ۸۰ و یا ۱۲۰/۸۰ میلیمتر جیوه گزارش میشود). فشار سیستولیک به زمان انقباض قلب و دیاستولیک به مرحله استراحت قلب مربوط میشوند. فشار خون بالا فعالیت شدید قلب جهت پمپاژ کردن خون را نشان میدهد. سطح نرمال کلسترول بستگی به عوامل خطر و سابقه سلامت قلب دارد. اگر فرد در معرض بیماری قلبی، مبتلا به دیابت یا دارای سابقه حمله قلبی باشد، سطح نرمال کلسترول او کمتر از افرادی که در ریسک کمتر یا متوسط هستند، در نظر گرفته میشود.
مدیریت استرس
تأثیر استرس مزمن را نباید به عنوان یکی از عوامل بیماریهای قلبی دست کم گرفت. مدیریت استرس میتواند خطر بیماری قلبی را کاهش دهد. در صورتی که اغلب اوقات با اضطراب و استرس روبرو هستید یا در شرایط اضطرابآوری همچون طلاق، تغییر محل زندگی، کار سنگین و تغییر شغل هستید با پزشک یا روانشناس مشورت کنید.

سبک زندگی سالم
ابتدا لیست مفصلی از عادات روزمره خود شامل داروهای مصرفی، میزان ورزش روزانه، رژیم غذایی، سابقه خانوادگی بیماری قلبی و سکته مغزی، سابقه شخصی فشارخون بالا یا دیابت، علائمی مانند سرگیجه و کمبود انرژی تهیه کنید و در اختیار پزشک نیز بگذارید. با توجه به نکات زیر مشکلاتی که در سبک زندگی خود میبینید را با مشورت پزشک خود، اصلاح کنید:
- خوردن غذاهای سالم یعنی با چربی و کربوهیدرات کم و پروتئین مناسب
- مصرف میوه و سبزیجات تازه با فیبر بالا
- انجام منظم ورزش و فعالیت روزانه که میزان توصیه شده آن روزانه ۳۰ تا ۶۰ دقیقه و دو ساعت و نیم در هفته است
- کاهش مصرف نمک
- مراجعه به پزشک و چکآپ منظم
ترک دخانیات، چون نیکوتین موجب انقباض عروق خونی و اختلال در گردش خون و انتقال اکسیژن و افزایش ریسک ابتلا به آترواسکلروز میشود.
- کنترل فشارخون
- ورزش منظم
- حفظ سطوح کلسترول سالم
- کاهش وزن اضافه
- مصرف غذای سالم
شاید انجام تمامی این تغییرات با یکدیگر سخت یا ناممکن باشد بنابراین با پزشک درباره آنها مشورت و در ابتدا ضروریترین تغییرات را اعمال کنید. حتی گامهای کوچک به منظور رسیدن به این اهداف کمک قابل توجهی بره سالمتر شدن زندگی خواهند کرد.
ارتباط بین بیماری قلبی و فشارخون بالا
«فشارخون قلب» (Hypertensive heart disease)، در اثر فشارخون بالا و مزمن ایجاد میشود زیرا قلب باید برای گردش خون در بدن بیشتر پمپاژ کند. فشارخون بالا، موجب مشکلات متعدد قلبی از جمله ضخیم و بزرگ شدن عضله قلب و باریک شدن عروق میشود. نیروی اضافی که قلب برای پمپاژ خون استفاده میکند، میتواند عضلات قلب را ضخیمتر و سختتر کند و این روند میتواند بر پمپاژ قلب فرد تأثیر بگذارد. بیماری فشارخون قلب میتواند قابلیت ارتجاعی شریانها را کمتر و آنها را سفتتر کند. این مشکل، موجب کند شدن گردش خون و جلوگیری از دریافت خون غنی از اکسیژن میشود. طبق آمار، بیماری فشارخون قلب یکی از شایعترین علل مرگ افراد دارای فشارخون بالا است بنابراین درمان فشارخون برای جلوگیری از عوارض قلبی و عروقی بسیار ضروری است.
آیا درمانی برای بیماری قلبی وجود دارد؟
بیماری قلبی قابل درمان نیست و تا پایان عمر به درمان و نظارت دقیق نیاز دارد. بسیاری از علائم بیماری قلبی با داروها، روشهای درمانی غیر تهاجمی و تغییرات در سبک زندگی بهبود مییابند که در صورت عدم پاسخدهی آنها باید به سراغ جراحی بایپس یا آنژیوگرافی عروق کرونر رفت. اگر فکر میکنید که تاکنون علائم بیماریهای قلبی که ذکر شد را تجربه کردهاید یا عوامل خطر بیماری قلبی را دارید، با پزشک متخصص مشورت کنید تا خطرات را بررسی کرده و در صورت لزوم آزمایش، دارو یا موارد دیگر را تجویز کند. حفظ سلامتی قبل از بروز مشکل بسیار اهمیت دارد. به خصوص اگر سابقه خانوادگی بیماری قلبی دارید یا در موقعیتهایی هستید که خطر ابتلا به بیماری قلبی افزایش مییابد، حتماً به فکر سلامت و درمان مشکلات احتمالی خود باشید.
این مطلب توسط نویسنده مهمان، «آزاده ارشدی»، نوشته شده است.