آنتی ژن چیست؟ – به زبان ساده
هر مولکولی که بتواند پاسخ ایمنی را تحریک کند، «آنتی ژن» (Antigen) یا پادگن نام دارد و طبق تعریف سنتی، از آن جهت به این نام خوانده میشود که میتواند «تولید آنتیبادی» (Antibody Generation) را تحریک کند. اما امروزه میدانیم که دستگاه ایمنی، تنها شامل آنتیبادیها نیست. بنابراین برای آنتی ژن نیز تعریف جدیدی مورد نیاز است. طبق این تعریف، هر مادهای که توسط دستگاه ایمنی اکتسابی، قابل شناسایی باشد، آنتی ژن نام دارد. این دستگاه به نوبه خود به دو بخش ایمنی خونی و سلولی تقسیم میشود که به ترتیب، وابسته و مستقل از آنتیبادیها عمل میکنند.

نگاهی کلی به آنتی ژن و دستگاه ایمنی
اجزای دستگاه ایمنی، یکی از پیشرفتهترین و پیچیدهترین سطوح هماهنگی را به نمایش میگذارند. اساس کار این دستگاه بر توانایی شناسایی پروتئینهای خودی از بیگانه است. به این ترتیب، وقتی سلول مهاجمی به بدن حمله میکند یا سلولهای خودی توسط یک ویروس مصادره میشوند، این دستگاه با پروتئینهای جدیدی مواجه خواهد شد که پیشتر در بدن تولید نمیشدند.
منابع بیشماری برای آنتی ژن وجود دارد. این مولکول ممکن است از یک باکتری، ویروس، ماده غذایی، انواع سمها یا هر سلول بیگانهای منشا گرفته باشد. اما در هر صورت، دستگاه ایمنی، همه آنها را شناسایی و خنثی یا تخریب میکند، در حالیکه همزمان، به بسیاری از باکتریهای مفید و همزیست بدن، از جمله «ای. کولی» (E.coli) اجازه میدهد به بدن وارد شوند و در آن زندگی کنند.
هرچند هریک از انواع سلولهای سفید خون، نقش جداگانهای بر عهده دارند، اما همه آنها به صورت یکپارچه در شناسایی، حمله و تخریب سلولهای باکتری، ویروس، سرطان و هر ماده بیگانه تلقی شده، شرکت میکنند.
آلرژن ها و تولروژن ها
در سوی دیگر، «آلرژنها» (Allergen) هستند که پاسخ آلرژیک بدن را تحریک میکنند. این پاسخ، در واقع واکنش افراطی یا گمراه شدهای از دستگاه ایمنی به یک آنتی ژن ویژه و معمولا بیخطر است. این واکنش به طور کلی، پس از بلع، تنفس، تزریق یا تماس پوستی با آلرژن ایجاد میشود.
گروه دیگری از آنتی ژنها «تولروژن» (Tolerogen) نام دارند که به دلیل فرم مولکولی خود، موجب سرکوب پاسخ ایمنی میشوند و برخلاف ایمونوژنها، به جای برانیگختن پاسخ ایمنی، نوعی تحمل ایمنی را تحریک میکنند. تولروژنها با تغییر شکل مولکولی، به «ایمونوژن» (Immunogen) تبدیل میشوند.
دستگاه ایمنی اکتسابی و آنتی ژن ها
«دستگاه ایمنی اکتسابی» (Acquired Immune System) که با نامهای دستگاه ایمنی «تطبیقی» (Adaptive) و «اختصاصی» (Specific) نیز شناخته میشود، بر پایه سلولهای ایمنی استوار است که لکوسیت - سلولهای سفید خون - را تشکیل میدهند. عملکرد صحیح این دستگاه، شرایطی را فراهم میکند که فردی که یک بار با یک عامل بیماریزا برخورد کرده است، در برخوردهای بعدی، کاملا نسبت به آن مقاوم باشد. در بسیاری از گونهها، دستگاه ایمنی اکتسابی، به دو بخش بزرگ تقسیم میشود:
- دستگاه ایمنی خونی (Humoral Immune System)
- دستگاه ایمنی سلولی (Cell-Mediated Immune System)
آنتی ژن و آنتی بادی
آنتیبادیها، پروتئینهای Y-شکلی هستند که در شناسایی و خنثی کردن اجزای بیگانه به کار میروند. این مولکولها تنها در دستگاه ایمنی خونی وجود دارند که به نوبه خود، فقط در مقابل آنتی ژنهای موجود در مایعات بدن - مانند خون - عمل میکند. آنتیبادیها (Ab) یا ایمونوگلبولینها (Ig) توسط سلولهای نوع B (لنفوسیت B) ساخته میشوند و بخش کوچکی از آنتی ژن را شناسایی میکنند که اپیتوپ نام دارد.
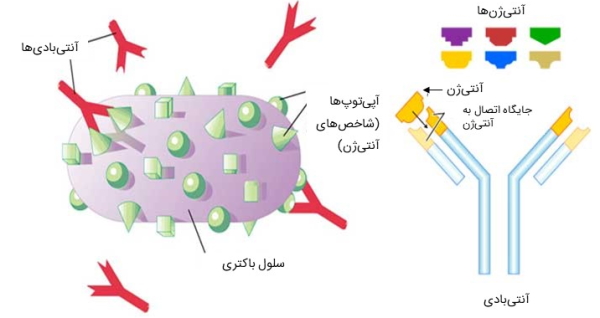
دستگاه ایمنی سلولی، دومین مکانیسم اصلی دفاع اختصاصی بدن را تشکیل میدهد. یکی از وظایف این دستگاه، بهکارگیری سلولهای T (لنفوسیت T) برای تخریب سلولهای آلوده به ویروس است. در این سیستم از آنتیبادیها استفاده نمیشود. در عوض، با فراخوانی ماکروفاژها و سلولهای کشنده عمومی، تولید سلولهای T سیتوتوکسیک (کّشنده) ویژه آنتیژن و ترشح انواع مختلفی از سیتوکینها، پاسخ موثر در مقابل آنتی ژن مهاجم ایجاد خواهد شد.
سلولها آنتی ژنهای خود را به واسطه «مولکولهای سازگاری بافتی» (Histocompatibility) به دستگاه ایمنی ارائه میکنند. این مولکولها مجموعهای را تشکیل میدهند که به اختصار، MHC نامیده میشود. بسته به آنتی ژن ارائه شده و نوع مولکول سازگاری بافتی، انواع مختلفی از سلولهای ایمنی فعال میشوند.
آلرژی: حساسیت بیش از حد به یک آنتی ژن
آلرژی، در واقع یک پاسخ افراطی غیرعادی یا گمراه شده دستگاه ایمنی به مواد بیگانهای است که عموما بیخطر هستند. انواع مختلفی از آلرژنها عبارتند از:
- گردهها
- کپکها
- پروتئینهای حیوانی
- ذرات گرد و غبار
- سم حشرات
- غذاها
آلرژی، نوعی از حساسیت شدید به شمار میرود. به این معنی که در این حالت، سیستم ایمنی به سلولهای خودی آسیب خواهد زد. به بیان دقیقتر میتوان گفت آلرژیها، نوعی از حساسیت شدید هستند که بر اثر برخورد با آنتی ژن خاصی به وجود میآیند و منجر به ایجاد یک واکنش فوری - آتوپیک یا آنافیلاکتیک - در فرد میشوند. این حساسیت شدید، در نتیجه میانکنش بین آنتی ژن (آلرژن) با «ایمنوگولبولین E» - یا همان IgE - ایجاد میشود. این مولکول، دربرگیرنده گروهی از آنتیبادیهاست که به طور گستردهای ماست-سلها و بازوفیلها را فعال میکند و منجر به شکلگیری یک پاسخ سریع به آنتی ژن خواهد شد که در واقع ویژگی اصلی آلرژی است.

آلرژنها نوع دیگری از حساسیت شدید را نیز ایجاد میکنند که «واکنش با واسطه سلول» (Cell-Mediated reaction) یا «واکنش تاخیری» (Delayed Reaction) نام دارد. علت این نامگذاری آن است که مراحل شکلگیری و تکامل این واکنش، حدود دو تا سه روز طول میکشد و بر خلاف حساسیت نوع اول، به جای آنتیبادی، از سلولهای ایمنی برای پاسخ به آلرژن بهره میگیرد. سلولهای درگیر در این واکنش، اغلب از نوع T هستند.
منشا آنتی ژن
بر اساس منشا شکلگیری، میتوان آنتی ژنها را در گروههای مختلفی ردهبندی کرد، که در ادامه به معرفی آنها میپردازیم.
آنتی ژن های خارجی
این گروه از آنتی ژنها در اثر مواردی مانند تنفس، بلع یا تزریق، از محیط بیرون وارد بدن میشوند. داخل بدن، «سلولهای پردازنده آنتی ژن» (Antigen-Presenting Cells) که به اختصار، APC نامیده میشوند، طی یک فرایند اندوسیتوز یا فاگوسیتوز، این آنتی ژنها را میبلعند و آنها را قطعه قطعه میکنند.
در گام بعد، APCها قطعات خرد شده سلول بیگانه را در ترکیب با مولکولهای سازگاری بافتی نوع II در سطح خود قرار میدهند و به این وسیله، این قطعات را به سلولهای T کمکی - - ارائه میکنند. برخی از سلولهای T برای شناسایی پپتیدهای بیگانه، تمایز یافتهاند. این گروه که کمپلکس MHC را تشکیل میدهند، با تحریک سلول T کمکی، فعال میشوند و ترشح انواع سیتوکینها را آغاز میکنند.
سیتوکینها به نوبه خود، «لنفوسیتهای T کشنده» (Cytotoxic T Lymphocytes) را تحریک میکنند که به اختصار CTL نامیده میشود. سلولهای B ترشحکننده آنتیبادی، ماکروفاژها و اجزای دیگر سیستم ایمنی، گروههای دیگری از سلولها هستند که با تحریک سیتوکینها فعال میشوند و به صورت یکپارچه در شکلگیری یک واکنش ایمنی کارامد شرکت میکنند.
آنتی ژن های داخلی
این گروه از آنتی ژنها در اثر متابولیسم طبیعی سلول یا بعد از یک حمله ویروسی یا باکتریایی، درون سلول تولید میشوند. قطعات این آنتی ژنها در ترکیب با مولکولهای سازگاری بافتی نوع I در سطح سلول قرار میگیرند. شناسایی این قطعات توسط سلولهای T سیتوتوکسیک فعال، ترشح توکسین از سلولهای T دیگر را تحریک میکند. این فرایندها در مجموع، منجر به تجزیه یا آپوپتوز سلولهای آلوده خواهد شد.
تحمل ایمنی
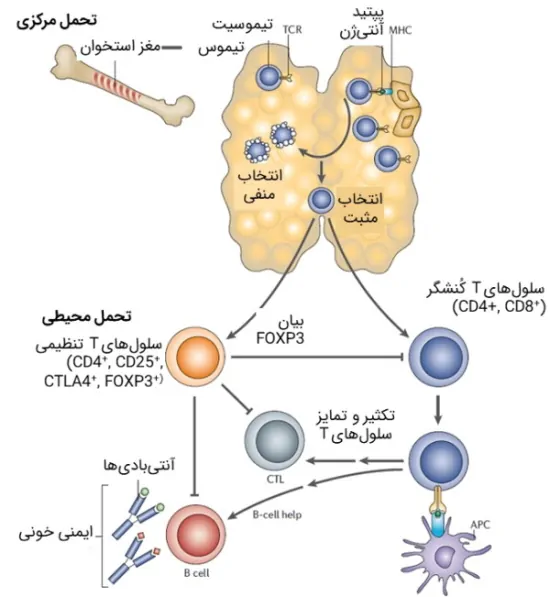
همانطور که پیشتر گفتیم، «تحمل» به معنی عدم پاسخدهی سیستم ایمنی به یک آنتی ژن است. به این ترتیب که واکنش آنتی ژن با لنفوسیت، به جای فعالسازی، موجب غیرفعالسازی آن میشود. بدن از این فرایند برای حفظ سلولهای خودی استفاده میکند تا مورد حمله سلولهای ایمنی قرار نگیرند. این ویژگی «خود-تحملی» (Self-tolerance) نام دارد و ناشی از دو مکانیسم تحمل مرکزی و تحمل محیطی است.
تحمل مرکزی
«تحمل مرکزی» (Central Tolerance) فرایندی است که در مراحل اولیه تکامل لنفوسیتی، در تیموس رخ میدهد و طی آن، سلولهای T دارای گیرنده برای آنتیژنهای خودی، حذف میشوند. این فرایند کمک میکند که سلولهای سیتوتوکسیک، تنها به این دلیل که پروتئینهای خودی را بر روی سطح خود دارند، مورد تهاجم سلولهای کشنده قرار نگیرند. بنابراین، تنها گروهی از CTLها که با پپتیدهای خودی متعلق به کلاس I مولکولهای MHC موجود در تیموس واکنش نمیدهند، اجازه ورود به جریان خون را خواهند یافت.
آنتی ژن های خودی
«خود-آنتی ژنها» (Autoantigens) معمولا پروتئین یا کمپلکسی از پروتئينها (یا گاهی DNA یا RNA) هستند که توسط دستگاه ایمنی بیماران خودایمنی شناسایی میشوند. این آنتی ژنها در شرایط طبیعی، توسط سیستم ایمنی شناسایی نمیشوند، اما در اثر عوامل ژنتیکی و محیطی متعدد، تحمل ایمنی فرد نسبت به آنها از بین میرود و منجر به بیماری میشود.
آنتی ژن های توموری
این آنتی ژنها توسط مولکولهای «MHC I» بر سطح سلولهای توموری بارگذاری میشوند. گاهی این آنتی ژنها تنها توسط سلولهای توموری ارائه میشوند و سلولهای عادی، آنها را نشان نمیدهند. این گروه که در اثر جهش ویژه تومور ایجاد میشوند، «آنتی ژنهای ویژه تومور» (Tumor-Specific Antigens) نام دارند. اما نوع رایجتر آنها، «آنتی ژنهای همراه تومور» (Tumor-Associated Antigens) هستند که توسط هر دو نوع سلول توموری و عادی تولید میشوند.
گروه اول، به اختصار، «TSA» و گروه دوم، «TAA» نامیده میشوند. اگر لنفوسیتهای T کشنده، این آنتی ژنها را شناسایی کنند، معمولا میتوانند پیش از آنکه تومور تکثیر شود، آن را تخریب کنند و به این ترتیب، مانع پخش شدن آن در بدن شوند.
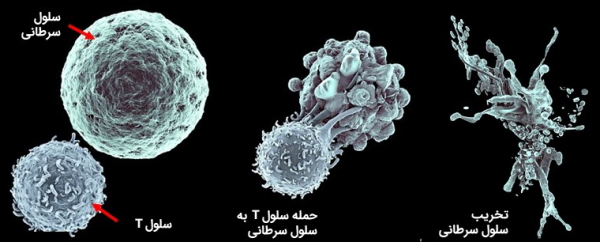
آنتی ژنهای توموری در سطح توده توموری نیز یافت میشوند. به عنوان مثال، در سطح تومور، گیرندههای جهشیافتهای وجود دارند که توسط لنفوسیتهای B شناسایی و وارد روند تخریب میشوند.













تشکر فراوان بابت اطلاعات مفید….
سلام می خواستم تشکر کنم که مطالب رو به صورت ساده توضیح دادید
سلام من دبیرستانی هستم . انتی ژن چه ضرری داره که باید از بین بره مثلا توسطپادتن؟؟؟؟