تفسیر نوار قلب – آموزش خواندن نوار قلب | به زبان ساده
در این آموزش از مجله فرادرس سعی داریم خواندن نوار قلب را به زبان ساده آموزش دهیم. تفسیر نوار قلب یا «الکتروکاردیوگرام» (Electrocardiogram) در پنج مرحله انجام میشود که در هر مرحله یک مولفه قلبی مورد بررسی قرار میگیرد. با توجه به موجهای موجود در نوار قلب و تفسیر آنها پزشک قادر به تشخیص نوع عارضه و مشکلات قلبی بیمار خواهد بود.


نوار قلب چیست؟
الکتروکاردیوگرام (ECG یا EKG) آزمایشی است که با اندازهگیری فعالیت الکتریکی قلب، عملکرد قلب بیمار را بررسی میکند. با هر ضربان قلب، یک پالس الکتریکی (یا موج الکتریکی) از طریق قلب عبور میکند. این موج باعث میشود ماهیچههای قلب فشرده شده و خون به سراسر بدن پمپاژ شود.

تست نوار قلب فعالیت الکتریکی که از قلب عبور میکند را اندازهگیری و ثبت میکند. پزشک میتواند تشخیص دهد که آیا این فعالیت الکتریکی طبیعی است یا مشکلاتی در عملکرد قلب وجود دارد. اگر در حال تجربه آریتمی یا ضربان نامنظم قلبی، درد قفسه سینه یا تپش قلب هستید، ممکن است پزشک انجام تست نوار قلب را برای شما توصیه کند. یک نوار قلب با نتایج غیرطبیعی میتواند نشان دهنده تعداد زیادی از مشکلاتی قلبی در فرد باشد.
تفسیر نوار قلب
تفسیر نوار قلب در چند مرحله انجام میشود که در هر مرحله آن برخی از عوارض قلبی قابل تشخیص هستند. در ادامه به بررسی برخی از این مرحله تفسیر نوار قلب میپردازیم.
مرحله اول: ضربان قلب و ریتم قلب
تعداد ضربان قلب در افراد سالم در حدود ۶۰ تا ۱۰۰ تپش در هر دقیقه است. در دو ناهنجاری تند تپشی یا «تاکی کاردی» (Tachycardia) و کند تپشی یا «بردای کاردی» (Bradycardia) تعداد ضربان قلب به ترتیب بیش از ۱۰۰ و کمتر از ۶۰ ضربان در دقیقه اندازگیری شده است.
براساس دادههای حاصل و تفسیر نوار قلب میتوان تعداد ضربان قلب را به دست آورد. به طور کلی تعیین ضربان قلب با استفاده از نوار قلب به سه روش انجام میشود:
- روش ۶ ثانیهای
- روش مربع بزرگ
- روش مربع کوچک
روش ۶ ثانیهای
این روش به دلیل سادگی و سرعت انجام یکی از رایجترین روشهای محاسبه تعداد ضربان قلب از روی تفسیر نوار قلب به شمار میآید. در این روش از ۳۰ مربع بزرگ (برابر با ۶ ثانیه) نوار قلب استفاده میشود و تعداد کمپلکسهای QRS درون این ۳۰ مربع بزرگ مورد شمارش قرار میگیرد. با ضرب کردن تعداد به دست آمده در ۱۰ میتوان ضربان قلب بیمار را تعیین کرد.
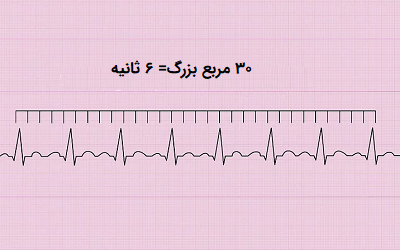
روش مربع بزرگ
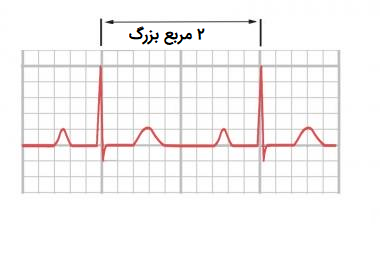
با توجه به این که هر مربع بزرگ نشان دهنده ۲ ثانیه بر روی نوار قلب است، با محاسبه تعداد مربعهای بزرگ بین دو کمپلکس QRS و تقسیم ۳۰۰ بر آنها، تعداد ضربان قلب بیمار به دست میآید.
روش مربع کوچک
در نوار قلب مربعهای کوچک معادل با ۰٫۴ ثانیه در نظر گرفته میشوند. با شمارش مربعهای کوچک بین دو کمپلکس QRS و تقسیم ۱۵۰۰ بر آنها، میزان ضربان قلب به دست میآید. در ادامه با یک مثال تعداد ضربان قلب در یک نوار قلب طبیعی با ریتم قلب منظم را محاسبه میکنیم.
ریتم قلبی منظم
اگر بیمار دارای ریتم منظم قلبی باشد، ضربان قلب او با روش زیر قابل اندازهگیری است:
- شمارش مربعهای بزرگ موجود در فاصله R - R
- تقسیم ۳۰۰ بر تعداد مربعهای بزرگ
به عنوان مثال اگر ۲ مربع بزرگ بین دو موج R وجود داشته باشند، ضربان قلب بیمار ۱۵۰ ضربه در دقیق محاسبه میشود.
ریتم قلبی نامنظم
اگر قلب بیماری دچار بی نظمی در ریتم باشد روش فوق محاسبه ضربان قلب برای آن مورد استفاده قرار نمیگیرد (از آنجا که فاصله R - R در کل ECG به طور قابل توجهی متفاوت است). در نتیجه، برای محاسبه تعداد ضربان قلب از روش متفاوتی باید استفاده کرد:
- تعداد کمپلکسهای QRS را روی نوار ریتم محاسبه میشوند (هر نوار ریتم به طور معمول 10 ثانیه طول دارد).
- تعداد کمپلکسها در 6 ضرب میشوند (به طور متوسط تعداد کمپلکسها در 1 دقیقه به دست میآید).
به عنوان مثال اگر ۱۰ کمپلکس بر روی نوار ریتم قرار داشته باشد ۱۰ در ۶ ضرب میشود، بنابراین تپش قلب بیمار ۶۰ ضربان در دقیقه محاسبه میشود. ضربان قلب بیمار میتواند منظم یا نامنظم باشد. در حالت کلی ریتمهای نامنظم هم میتوانند شامل موارد زیر باشند:
- ریتم گاهی نامنظم
- ریتم قلبی نامنظم با الگوی مکرر (بی نظمی منظم)
- ریتم قلبی نامنظم بدون الگو (کاملا نامنظم)
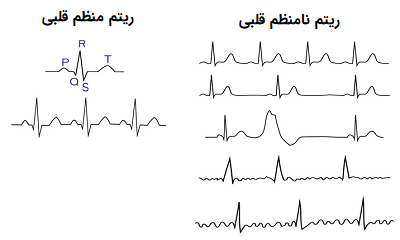
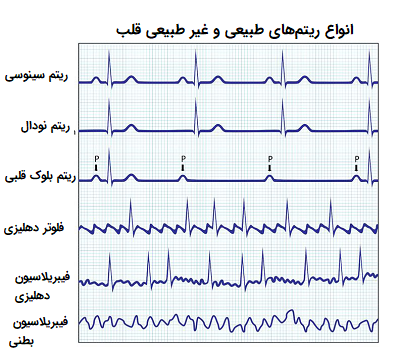
انواع بینظمی در ضربان قلب
- فیبریلاسیون دهلیزی: این اختلال قلبی که با تفسیر نوار قلب قابل شناسایی است، یکی از شایعترین بینظمیهای ریتم قلبی به شمار میآید. در این حالت بیمار احساس بی نظمی در ضربان قلب خود دارد و اغلب ضربان قلب سریعتر از حد معمول صورت میگیرد.
- فلوتر دهلیزی: این عارضه مانند فیبریلاسیون قلبی است و در آن دهلیزها سریعتر از حد معمول ضربان دارند، به طوری که بطنها نمیتوانند با سرعت دهلیزها ضربان داشته باشند. به همین دلیل سرعت ضربان دهلیزها و بطنها یکسان نیست و قلب در عملکرد خود با مشکل مواجه میشود.
- تاکی کاردی فوق بطنی: این مشکل به عنوان تند تپشی فوق بطنی شناخته میشود و در آن ضربان قلب بسیار افزایش مییابد و قلب در حدود ۱۴۰ تا ۲۵۰ بار در دقیقه ضربان دارد.
- تاکی کاردی بطنی: در این عارضه قلبی نیز ضربان قلب به شدت افزایش مییابد و به عنوان یکی از خطرناکترین مشکلات قلبی ناشی از بینظمی در ضربان قلب به شمار میآید.
- فیبریلاسیون بطنی: در فیبریلاسیون قلبی سیگنالهای قلب به طور همزمان به تمام نقاط بطن ارسال میشوند. این بینظمی در ضربان قلب در صورتی که به سرعت مورد درمان قرار نگیرد، میتواند منجر به مرگ بیمار شود زیرا در این حالت قلب به درستی قادر به ضربان نیست و خون خروجی از قلب کاهش مییابد. در بیماران مبتلا به این آریتمی قلب، فرد بعد از ایجاد فیبریلاسیون بطنی دچار افت در میزان هوشیاری و ایست قلبی میشود.
- بلوک قلبی: در حالت بلوک قلبی، ماهیچه قلب کندتر از حالت طبیعی ضربان دارد و همین امر موجب ایجاد سرگیجه و در برخی موارد غش در بیمار میشود.
برای تشخیص بینظمی ریتم قلبی، چندین فاصله متوالی R - R را روی یک بخش از کاغذ نوار قلبی مشخص کنید، سپس آنها را در امتداد نوار ریتم حرکت دهید تا بررسی کنید که فاصلههای بعدی مشابه هستند یا خیر.
نکته: اگر شک دارید که برخی از بلوکهای دهلیزی (بلوک AV) وجود دارند، ریتمهای دهلیزی و ریتمهای بطن را جداگانه مشخص کنید (یعنی امواج P و امواج R را مشخص کنید). وقتی در امتداد نوار ریتم حرکت میکنید، میتوانید تغییر فواصل PR را شناسایی کنید، اگر کمپلکسهای QRS از دست رفته یا عدم تفکیک کامل بین آنها وجود داشته باشد نیز در این بررسی مشخص میشود.
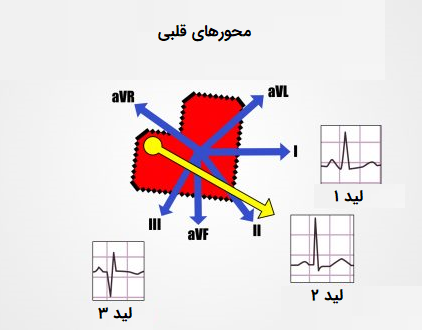
مرحله دوم: محور قلبی
محور قلبی جهت یابی کلی انتشار امواج الکتریکی را دورن قلب مشخص میکند. در یک فرد سالم، جهت محور باید از محل ساعت ۱۱ تا ساعت ۵ قرار گیرد. برای تعیین محور قلبی به بررسی لیدهای I،II و III نیاز دارید.
محور قلبی نرمال
در یک الکتروکاردیوگرام عادی برای یافتن محور قلبی نرمال باید لیدها مورد بررسی قرار گیرند، به عنوان مثال، لید II بیشترین انحراف مثبت را در مقایسه با لیدهای I و III نشان میدهد.
انحراف به راست محور قلبی
در یک الکتروکاردیوگرام برای پیدا کردن انحراف راست محور قلبی میتوان لید III بررسی کرد. در این حالت لید III بیشترین انحراف مثبت را دارد و لید I باید انحراف منفی نشان دهد. انحراف به راست محور قلبی با بیماری هیپوتروفی بطنی یا افزایش ضخامت بطن قلب در ارتباط است.
انحراف به چپ محور قلبی
در انحراف به چپ محور قلبی لید I بیشترین میزان انحراف مثبت را نشان میدهد و لیدهای II و III هر دو انحراف منفی نشان میدهند.
انحراف به چپ محور قلبی با برخی از ناهنجاریها و بیماریهای قلبی در ارتباط است.
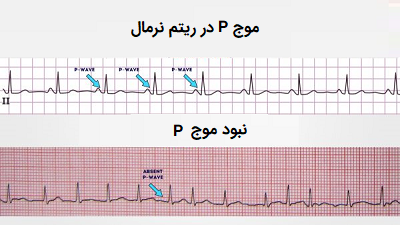
مرحله سوم: امواج P
- مرحله بعدی این است که به امواج P نگاه کنیم و به سؤالات زیر پاسخ دهیم:
- آیا امواج P وجود دارند؟
- اگر چنین است، آیا هر موج P در ادامه به یک مجموعه QRS ختم میشود؟
- آیا امواج P عادی به نظر میرسند (مدت زمان، جهت و شکل را بررسی کنید)؟
- اگر امواج P وجود نداشته باشد، آیا فعالیت دهلیزی وجود دارد؟
- موج دندانه ارهای و غیرسینوسی: امواج فلوتر
- امواج ایزوالکتریک نامنظم: امواج فیبریلاسیون (اگر امواج P وجود نداشته باشد و ریتم نامنظم در نوار قلب دیده شود، ممکن است نتیجه تشخیص فیبریلاسیون دهلیزی را نشان دهد).
- خط مسطح: هیچ گونه فعالیت دهلیزی وجود ندارد.
مرحله چهارم: فاصله PR
فاصله PR باید اندازهای بین ۱۲۰ تا ۲۰۰ میلیثانیه (معادل ۳ تا ۵ مربع کوچک) باشد.
فاصله طولانی PR
فاصله طولانی PR (در حدود ۰٫۲ ثانیه) نشان دهنده تاخیر دهلیزی (Atrioventricular Delay) است.
تمام فواصل PR در طول نوار قلبی در حالت طبیعی باید مساوی باشد.
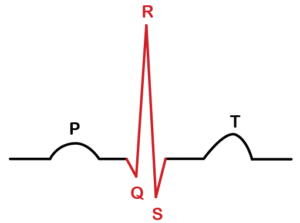
مرحله پنجم: کمپلکس QRS
برای ارزیابی و تفسیر نوار قلب از روی کمپلکس QRS باید ویژگیهای زیر را مد نظر قرار داد:
- طول
- ارتفاع
- مورفولوژی یا ظاهر موج
طول کمپلکس QRS
طول این کمپلکس میتواند باریک (در حدود ۰٫۱۲ ثانیه) باشد و در برخی مواقع طول آن ممکن است، بزرگتر شود (بیش از ۰٫۱۲ ثانیه).
- کمپلکس QRS با طولی باریک، زمانی اتفاق میافتد که پالسهای الکتریکی به دستههای ماهیچهای His و فیبرهای پورکنژ (Purkinje) بطنها هدایت شوند. این امر موجب ایجاد دپلاریزاسیون هماهنگ و سازمان یافتهای میشود.
- یک مجموعه QRS گسترده و طویل در صورت وجود یک توالی دپلاریزاسیون غیرطبیعی رخ میدهد. به عنوان مثال، یک دپلاریزاسیون خارج بطنی که در آن پالسها یا تکانههای الکتریکی به آرامی در میوکارد از مرکز بطن پخش میشود. در مقابل، یک دپلاریزاسیون خارج دهلیزی منجر به ایجاد یک کمپلکس QRS باریک میشود، زیرا این امر با اختلال در سیستم هدایت طبیعی قلب همراه است. به طور مشابه، یک بلوک شاخهای منجر به ایجاد یک مجموعه QRS گسترده میشود، زیرا پالس الکتریکی به دلیل اختلال در سیستم هدایت قلبی، به سرعت به یک بطن میرود و پس از آن به آرامی از میوکارد عبور کرده و در بطن دیگر گسترش مییابد، در این حالت به دلیل دپلاریزاسیون غیر همزمان بطنها، اختلالاتی در عملکرد قلب ایجاد میشود.
ارتفاع کمپلکس QRS
در تفسیر نوار قلب ارتفاع این کمپلکس به دو صورت بلند و کوتاه یا به عنوان SMALL یا TALL توصیف میشوند:
- کمپلکسهای QRS با ارتفاع کمتر از 5 میلیمتر در لیدهای اندامی (لیدهای متصل به دستها و پاها) یا کمتر از 10 میلیمتر در لیدهای سینهای تحت عنوان کمپلکسهایی با ارتفاع کوتاه تعریف میشوند.
- کمپلکسهای QRS بلند نشان دهنده هیپرتروفی یا افزایش ضخامت ماهیچه بطنها هستند (اگرچه این حالت میتواند به دلیل ویژگیهای بدن مانند قد بلند و اندام باریک نیز اتفاق بیفتد).
مورفولوژی
در تفسیر نوار قلب برای ارزیابی مورفولوژی کمپلکس QRS، باید هر یک از امواج Q ،R و S به تنهایی مورد بررسی قرار بگیرند.
موج دلتا
موج دلتا بخشی از کمپلکس QRS است که در ابتدای این موج بعد از فرورفتگی Q اتفاق میافتد.
موج دلتا نشانهای از این اتفاق است که بطنها زودتر از حالت نرمال خود از جایگاه گره دهلیزی - بطنی فعال شدهاند. در این حالت QRS زودتر شروع میشود و و ارتفاع آن کوتاهتر شده و فاصله PR نیز کم میشود. به چنین شرایطی سندرم «ولف پارکینسون وایت» (Wolf Parkinson White) میگویند. وجود موج دلتا به تنهایی نشان دهنده ابتلا فرد به سندرم ولف پارکینسون وایت نیست، بلکه برای تشخیص قطعی نیاز به شواهد و انجام آزمایشهای دیگری نیز وجود دارد.

گاهی در نوار قلبی موج دلتا دیده نمیشود و ممکن است کمپلکس QRS به شکل باریکی روی نوار قلب قابل مشاهده باشد که در این حالت «تند تپشی اورتودرومیک» (Orthodromic Tachycardia) اتفاق میافتد.
موج Q
این موج زمانی که به صورت منفرد باشد، در حالت طبیعی و نرمال قرار دارد. موج Q در حالت وجود یک ناهنجاری در عملکرد قلب، بیشتر از ۲۵ درصد اندازه موج R را در بر میگیرد که بیش از ۲ میلیمتر ارتفاع و ۴۰ میلیثانیه طول دارد. وجود تنها یک موج Q در این حالت، اغلب نشانه خطر نیست و باید در نوار قلب به دنبال سایر موجهای Q بود که شواهدی اولیه بر وجود عارضه انفارکتوس یا سکته قلبی است.
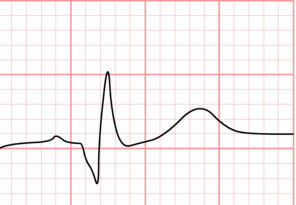
موج T
موج T در تفسیر نوار قلب نشان دهنده رپلاریزاسیون بطنها است.
زمانی که در لیدهای اندامی ارتفاع این موج بیشتر از ۵ میلیمتر و در لیدهای سینهای بیشتر از ۱۰ میلیمتر باشد، موج T به عنوان موجی بلند شناخته میشود.
موجهای بلند T میتوانند نشانههایی از بیماریهای «هیپرکالمی» (Hyperkalaemia) (افزایش سطح پتاسیم خون) و انفارکتوس میوکارد حاد (Hyperacute STEMI) باشد.











عالی
سپاس
با درود… این مقاله بسیار مفید و آموزنده بود و در واقع من همیشه با خواندن نوار قلب مشکل داشتم. که با لطف شما حداقل میتوانم درحدی که فرق یک نوار قلب نرمال و نوار قلب مشکوک یا خطرناک راتا حدودی بفهمم و بخوانم… البته اگر اصطلاحات آن را فراموش نکنم….باز هم از لطف شما متشکرم.. پاینده و سربلند باشید.
عالی
ای باریکلا
سلام با تشکر ازمطالب اراِه شده خیلی مفید بود
ممنون از لطف بی منتتون ،بسیار عالی
مطالب خوب و عالی و کلیدی بود
مطالب مفید ومختصربود
سلام مطالب خیلی مفید وعالی بود متشکرم